1 общие сведения
 Скачать 8.33 Mb. Скачать 8.33 Mb.
|
|
Возможны 2 принципиально различных варианта остановки кровообращения:
Иногда во время атак на ЭКГ наблюдается пароксизмальная желудочковая тахикардия. Нередко у одного и того же больного во время приступов регистрируются асистолия и фибрилляция желудочков (смешанная форма синдрома Морганьи–Адамса–Стокса). Приступы длятся от нескольких секунд до нескольких минут и проходят спонтанно либо после соответствующих терапевтических мероприятий, но иногда заканчиваются летально. 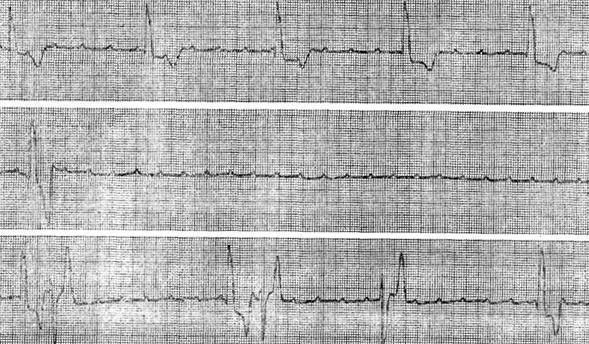 Асистолическая форма синдрома отмечена у больного Л., 63 лет, с диагнозом: ишемическая болезнь сердца, атеросклеротический кардиосклероз, полная трифасцикулярная блокада с приступами Морганьи–Адамса–Стокса. На ЭКГ непосредственно перед возникновением приступа была зарегистрирована полная дистальная атриовентрикулярная блокада с резкой брадикардией: 28 в минуту. Несмотря на то, что было начато внутривенное капельное введение изупрела, больной потерял сознание, во время этого приступа отмечалась асистолия желудочков. Предсердия при этом функционировали с частотой 150 в минуту. Приступ продолжался 9 с, а затем восстановился политопный нерегулярный идиовентрикулярный ритм. 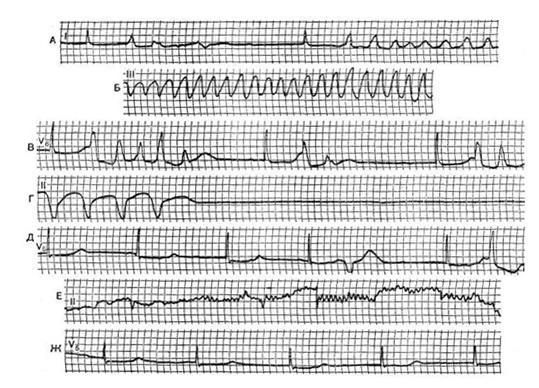 Пример смешанной формы данного синдрома можно видеть на рисунке, где представлена ЭКГ больной М., 80 лет, с диагнозом: ишемическая болезнь сердца, трансмуральный заднеперегородочный инфаркт миокарда, проксимальная атриовентрикулярная блокада III степени с повторными приступами Морганьи–Адамса–Стокса, кардиогенный шок. На верхней кривой – полная атриовентрикулярная блокада с ранними, политопными, групповыми желудочковыми экстрасистолами. Затем возник приступ желудочковой тахикардии, перешедшей в трепетание желудочков с частотой около 300 в минуту. Больная при этом потеряла сознание, исчез пульс на артериях, начались судороги. Немедленно была произведена кардиоверсия электрическим разрядом 5000 В, приступ купирован. Через несколько минут у больной повторился приступ Морганьи-Адамса–Стокса. При этом на ЭКГ была зарегистрирована желудочковая тахикардия, перешедшая в асистолию желудочков. После непрямого массажа сердца восстановилась сердечная деятельность, но вскоре больная вновь потеряла сознание, при этом на ЭКГ отмечалась мелковолновая фибрилляция желудочков. После электрической дефибрилляции деятельность сердца возобновилась. Вводили атропин, преднизолон, норадреналин и другие средства, несмотря на это, больная умерла при явлениях шока. На вскрытии: резко выраженный атеросклероз коронарных артерий со значительным сужением их просвета, острый обширный трансмуральный инфаркт миокарда задней стенки и межжелудочковой перегородки. Приступы Морганьи–Адамса–Стокса могут возникать у больных без атриовентрикулярной блокады. Они могут быть связаны с пароксизмами желудочковой тахикардии, трепетания или фибрилляции желудочков, а также с синоаурикулярной блокадой и синдромом слабости синусового узла. Внутрижелудочковые блокады В литературе существует несколько классификаций внутрижелудочковых блокад. Многие аспекты классификации и терминологии не имеют общепринятой трактовки. По локализации различают монофасцикулярные, или однопучковые, бифасцикулярные и трифасцикулярные блокады. К первым относят блокаду правой ножки, передней и задней ветвей левой ножки. Название «правая» и «левая ножки» некоторые авторы предлагают упразднить. С нашей точки зрения, отказываться от этого исторически глубоко укоренившегося термина нет достаточных оснований, так как предлагаемое вместо него название «ветвь» сохраняет то же самое значение. На практике удобнее пользоваться термином «правая или левая ножка» и «передняя или задняя ветвь». Бифасцикулярные блокады разделяются на односторонние и двусторонние. К односторонней двухпучковой относится блокада левой ножки пучка Гиса, состоящей из двух трактов. К двусторонним относится сочетание блокады правой ножки с блокадой передней или задней левой ветви. Указанные нарушения имеют некоторые варианты, связанные с преимущественным поражением той или иной ветви. Трифасцикулярная блокада означает полное или частичное повреждение всех трех ветвей пучка Гиса. Кроме одно-, двух- и трехпучковых, выделяют еще арборизационную и очаговую внутрижелудочковые блокады. Топическая классификация нарушений внутрижелудочковой проводимости I. Монофасцикулярные блокады:
II. Бифасцикулярные блокады:
III. Трифасцикулярная блокада. IV. Арборизационная блокада. V. Очаговая блокада. Помимо блокад различной локализации, различают полные и неполные, а также стойкие и преходящие блокады ветвей пучка Гиса. Важным диагностическим признаком многих видов внутрижелудочковых блокад является расширение комплекса QRS, связанное с десинхронизацией возбуждения правого и левого желудочков. Блокада правой ножки Основным диагностическим признаком блокады правой ножки пучка Гиса является увеличение времени внутреннего отклонения в отведениях V1 и V2. Комплексы QRS в этих отведениях обычно имеют форму rSR1, RsR1 и подобную указанной, но иногда отмечаются комплексы типа qR или просто расширенные и расщепленные зубцы R. В левых грудных отведениях, как правило, выявляются широкие зубцы S. Если ширина комплекса QRS не превышает 0,12 с, то говорят о неполной блокаде ножки. При этом отсутствуют дискордантные изменения конечной части желудочкового комплекса, характерные для полных блокад ножек пучка Гиса. 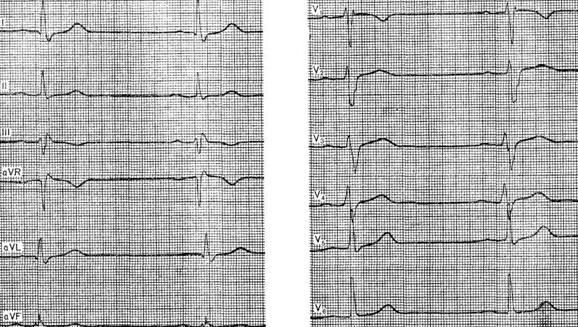 Примером неполной блокады правой ножки может служить ЭКГ больного 39 лет с диагнозом: ревматический митральный порок сердца. Расширение комплекса QRS более 0,12 с при описанных выше признаках указывает на полную блокаду правой ножки пучка Гиса. При полной блокаде одной из ножек пучка Гиса, в частности правой, сегменты ST и зубцы Т расположены, как правило, дискордантно основному зубцу комплекса QRS. Так, при блокаде правой ножки в отведении V1 обычно выявляются отрицательные зубцы T и депрессия сегмента ST дискордантно зубцу R, который в данном отведении является основным. Форма комплексов QRS в отведениях от конечностей при блокаде правой ножки зависит от положения электрической оси сердца, наличия гипертрофии желудочков, а еще больше – от проводимости по левым ветвям пучка Гиса. Наиболее часто при блокаде правой ножки выявляются глубокие и широкие зубцы S в отведениях I, II, III, aVL и aVF. В отведении aVR, как правило, регистрируется поздний высокий и широкий зубец R. В отведении III комплекс QRS чаще имеет форму rSr1. 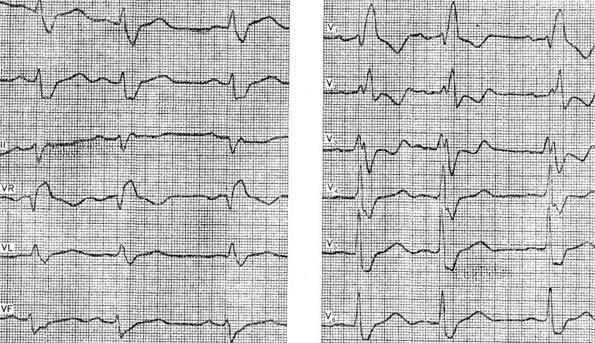 Типичный пример полной блокады правой ножки представлен на ЭКГ больного 65 лет с диагнозом: ишемическая болезнь сердца, атеросклеротический кардиосклероз. На ЭКГ можно видеть все указанные признаки полной блокады правой ножки и предсердные экстрасистолы. В некоторых случаях при блокаде правой ножки в отведениях III и aVF регистрируются комплексы типа rSR1, которые при малой выраженности первого зубца r могут быть ошибочно приняты за комплексы типа QR, что может имитировать признаки заднедиафрагмального инфаркта миокарда. Аналогичная форма желудочкового комплекса в отведениях V1 и V2 способна привести к неправильному заключению о переднем инфаркте миокарда. Альтернирующая блокада правой или левой ножки, при которой деформированные желудочковые комплексы чередуются с нормальными, может имитировать желудочковую экстрасистолию. Такую блокаду можно отличить от экстрасистолии систолии на основании того, что при последней атипичные комплексы QRS возникают преждевременно, а при альтернирующей блокаде ножки они очередные. 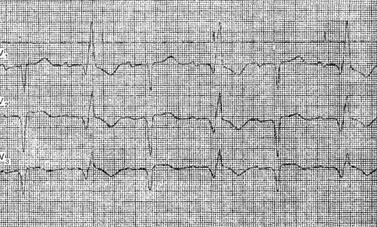 На рисунке представлена ЭКГ больного 48 лет с диагнозом: ишемическая болезнь сердца, трансмуральный переднеперегородочный инфаркт миокарда. На ЭКГ зарегистрирована альтернирующая полная блокада правой ножки, имитирующая желудочковую экстрасистолическую бигеминию. Такая электрокардиографическая картина известна под названием «псевдобигеминия». На данном примере можно видеть, как блокада правой ножки изменяет картину трансмурального инфаркта миокарда, поскольку желудочковый комплекс типа QS при возникновении блокады принимает форму QR. Блокада левой передней ветви При блокаде одной из ветвей левой ножки комплекс QRS существенно не расширяется, так как возбуждение быстро достигает пораженного участка через неповрежденную ветвь и анастомозы. Основным диагностическим признаком блокады левой передней ветви является выраженное отклонение электрической оси сердца влево. Â QRS превышает – 30°. В отведениях I и aVL имеются комплексы типа qR, а в отведениях II, III, и aVF – типа rS. В правых грудных отведениях может выявляться зубец q, а в левых – выраженный зубец S. 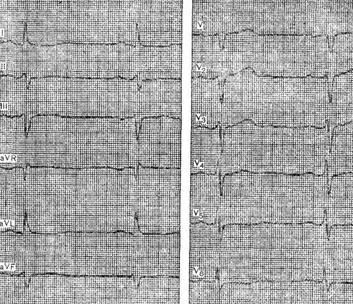 Примером может служить приведенная на рисунке ЭКГ больного 67 лет с диагнозом: ишемическая болезнь сердца, атеросклеротический кардиосклероз. На ЭКГ имеются типичные признаки блокады левой передней ветви. Â QRS = -45°. Блокада левой задней ветви Для данного нарушения проводимости характерно отклонение электрической оси сердца вправо. A QRS обычно превышает +90°, но в некоторых случаях, например, при исходном горизонтальном положении электрической оси, показатель не достигает этой величины. В отведениях III и aVF регистрируются желудочковые комплексы типа qR, в отведении II преобладает зубец R, а в отведениях I и aVL – зубцы 5. Эти признаки неспецифичны и бывают при гипертрофии правого желудочка или при остром легочном сердце, поэтому данное нарушение проводимости можно диагностировать, лишь исключив указанные состояния. Большую помощь в диагностике блокады левой задней ветви оказывает изучение динамики ЭКГ. Появление или исчезновение указанных выше признаков без клинических симптомов легочного сердца делает такой диагноз весьма вероятным, даже если отклонение оси сердца вправо невелико и Â QRS не выходит за пределы нормы. В таких случаях можно говорить о неполной блокаде этой ветви. 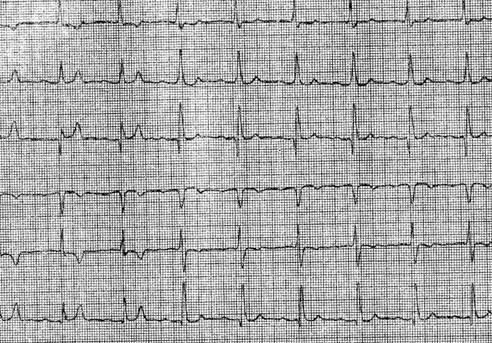 На рисунке приведена ЭКГ больной 66 лет с диагнозом: ишемическая болезнь сердца, стенокардия напряжения, атеросклеротический и постинфарктный кардиосклероз. На ЭКГ зарегистрирован момент возникновения неполной блокады задней левой ветви, что проявляется смещением электрической оси сердца вправо по сравнению с исходной. В первых трех желудочковых комплексах Â QRS составляет + 20°, а в последующих – + 70°. 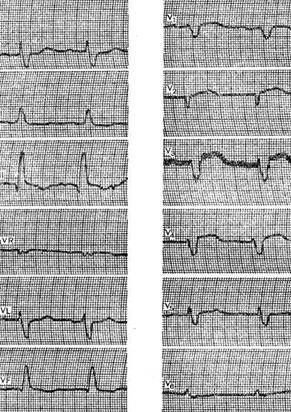 Примером полной блокады задней ветви может служить ЭКГ больной 70 лет с диагнозом: ишемическая болезнь сердца, переднеперегородочный инфаркт миокарда. На ЭКГ отмечаются заметное отклонение оси сердца вправо (Â QRS = +120°) и другие признаки данного нарушения проводимости. Блокада левой ножки Характерным признаком данного нарушения проводимости является увеличение времени внутреннего отклонения в отведениях V5 и V6. В этих отведениях обычно регистрируется широкий или расщепленный зубец R, отсутствует зубец q. Ширина комплекса QRS увеличена. При неполной блокаде левой ножки она достигает 0,12 с, при полной блокаде превышает эту величину. Для полной блокады левой ножки типичны широкий зубец S или QS в отведениях V1 и V2, дискордантное по отношению к ведущему зубцу комплекса QRS положение сегмента ST и зубца Т. Электрическая ось сердца в типичных случаях расположена горизонтально или отклонена влево до - 30°. Реже положение оси нормальное. 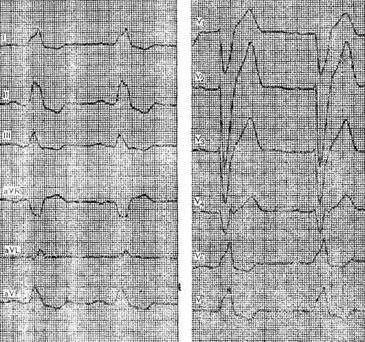 На рисунке представлена ЭКГ больного 52 лет с диагнозом: ишемическая болезнь сердца, атеросклеротический кардиосклероз. На ЭКГ можно видеть типичные признаки полной блокады левой ножки пучка Гиса в грудных отведениях при нормальном положении электрической оси- сердца (Â QRS около + 60°). Выраженное отклонение электрической оси влево, когда Â QRS превышает – 30°, при блокаде левой ножки указывает на преимущественное поражение передней ветви. При блокаде левой ножки с преимущественным поражением ее задней ветви возможно отклонение электрической оси сердца вправо. Полной блокаде одной из ножек может предшествовать неполная. В некоторых случаях постепенное развитие полной блокады ножки удается зарегистрировать на ЭКГ. Данное явление известно под названием феномена Венкебаха в ножке пучка Гиса. 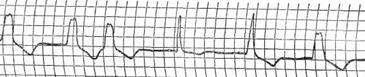 Примером этого феномена может служить приведенная на рисунке ЭКГ больной 60 лет с диагнозом: ишемическая болезнь сердца, повторный мелкоочаговый инфаркт миокарда, преходящая блокада левой ножки. На рисунке видно, как на фоне синусового ритма и полной блокады левой ножки возникает наджелудочковая экстрасистола. В следующем после компенсаторной паузы цикле внутрижелудочковая проводимость восстановилась (4-й комплекс), затем возникла неполная блокада левой ножки (5-й комплекс), которая вновь перешла в полную. Блокада правой ножки и левой передней ветви В данном варианте двусторонней бифасцикулярной блокады сочетаются признаки блокады правой ножки в грудных отведениях с отклонением электрической оси сердца влево более – 30°. В отведениях I и aVL желудочковые комплексы имеют обычно форму qR или qRs, а в отведениях III и aVF – форму rS. 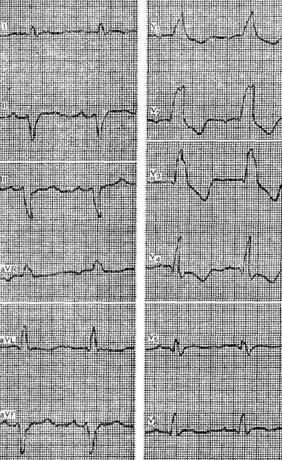 Пример блокады правой ножки и левой передней ветви представлен на ЭКГ больного 55 лет с диагнозом: ишемическая болезнь сердца, постинфарктный кардиосклероз. На ЭКГ в грудных отведениях выявляется типичная картина полной блокады правой ножки. Форма комплексов QRS в отведениях от конечностей указывает на резкое отклонение электрической оси сердца влево (Â QRS = -75°), что свидетельствует о блокаде левой передней ветви. Широкие зубцы Q в отведениях V4 – V6 и низкий вольтаж зубца R в отведении V5 по сравнению с V4 и V6 без смещения сегмента ST вверх указывают на рубцовые изменения в области верхушки и боковой стенки. Данное нарушение внутрижелудочковой проводимости является предвестником вероятной трифасцикулярной блокады. Блокада правой ножки и левой задней ветви Это нарушение проводимости встречается значительно реже предыдущего. На ЭКГ при данном виде блокады выявляются все признаки блокады правой ножки в грудных отведениях и отклонение электрической оси сердца вправо более +110°. В отведениях I и aVL при этом регистрируются желудочковые комплексы типа rS, а в отведениях III и aVF-высокие и широкие зубцы R или комплексы типа qR. Блокада правой ножки и левой задней ветви в большинстве случаев предшествует развитию трифасцикулярной блокады. 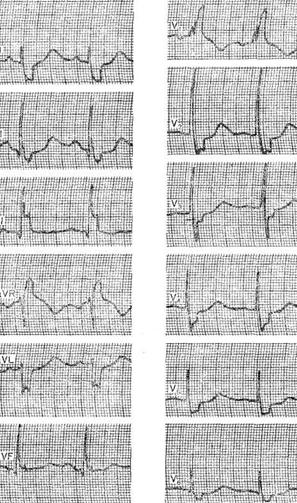 Примером этого варианта двусторонней бифасцикулярной блокады служит представленная на рисунке ЭКГ больной С., 63 лет, с диагнозом: ишемическая болезнь сердца, переднеперегородочный инфаркт миокарда гипертоническая болезнь III стадии. На ЭКГ отмечаются типичные признаки данного варианта блокады. Â QRS = + 136°. В клинике у больной отмечались различные нарушения ритма и проводимости: синусовая тахикардия, миграция водителя ритма, предсердная и желудочковая экстрасистолия, полная поперечная блокада, фибрилляция желудочков. На 11-й день болезни она умерла при явлениях отека легких. На вскрытии обнаружен обширный трансмуральный переднеперегородный инфаркт миокарда. Интересно, что на приведенной ЭКГ признаков инфаркта миокарда нет. По-видимому, данное нарушение проводимости может маскировать инфарктные изменения. Трифасцикулярные блокады При трехпучковых блокадах проведение импульса нарушено по всем трем ветвям пучка Гиса. Как правило, при этом бывает нарушение предсердно-желудочковой проводимости различных степеней, которые описаны выше (атриовентрикулярная блокада I, II и III степеней дистального типа). Для трифасцикулярной блокады характерны расширение и деформация комплексов QRS, форма которых зависит от топики повреждения, а при блокаде III степени – от локализации водителя желудочкового ритма. Если проведение импульса частично сохранено хотя бы по одной из трех ветвей, то атриовентрикулярная блокада будет неполной, а форма желудочковых комплексов будет соответствовать одном из вариантов бифасцикулярных блокад. Возможны и другие варианты неполной трифасциркулярной блокады. Наиболее часто полная блокада правой ножки и левой передней ветви сочетается с неполной блокадой левой задней ветви. Возможны и другие варианты неполной трифасцикулярной блокады, в частности полная блокада правой ножки и левом задней ветви и неполная блокада передней ветви. Этот вариант наблюдается реже. Бывает сочетание полной блокады одной из ветвей с неполной блокадой двух других. Интересной и довольно редкой разновидностью неполной трифасцикулярной блокады является перемежающаяся билатеральная блокада ножек пучка Гиса. 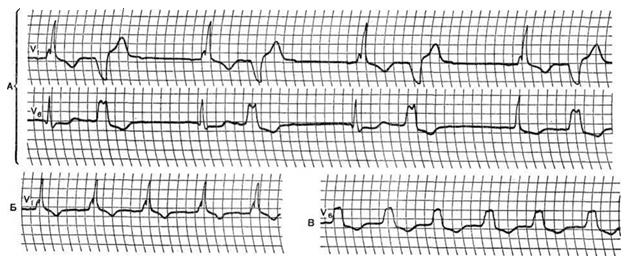 Пример такой блокады можно видеть на ЭКГ больного 78 лет с диагнозом: ишемическая болезнь сердца, повторный мелкоочаговый инфаркт, атеросклеротический кардиосклероз, гипертоническая болезнь III стадии. На рисунке, А отмечается бигеминальный ритм, который при поверхностном анализе можно принять за желудочковую экстрасистолию. Однако каждому желудочковому комплексу предшествует зубец Р с постоянным интервалом Р - Q, но каждый третий желудочковый комплекс выпадает, т. е. бигеминия обусловлена атриовентрикулярной блокадой 3:2. Первые комплексы QRS каждой пары имеют форму, характерную для блокады правой ножки, вторые – дня блокады левой ножки. Такая интермиттирующая блокада ножек обусловливает ложную картину желудочковой экстрасистолической бигеминии. Периодически у больного отмечался синусовый ритм без атриовентрикулярной блокады, на ЭКГ регистрировалась более стойкая блокада то правой, то левой ножки. Иногда внутрижелудочковая проводимость восстанавливалась. 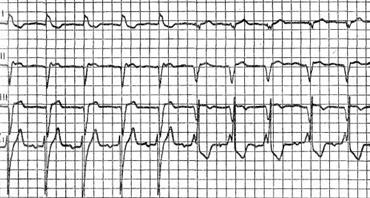 В отдельных случаях интермиттирующая блокада трех ветвей пучка Гиса не сопровождается развитием атриовентрикулярной блокады. Мы наблюдали больного 82 лет с диагнозом: ишемическая болезнь сердца, атеросклеротический кардиосклероз, у которого на протяжении нескольких месяцев была перемежающаяся блокада то левой, то правой ножки, но атриовентрикулярной блокады не отмечалось. Однако такие наблюдения представляют исключение из общего правила. В редких случаях, при равномерном замедлении проведения по всем трем ветвям, синхронность возбуждения желудочков не нарушается, и форма желудочкового комплекса может быть мало измененной при дистальной атриовентрикулярной блокаде I или II степени. В таких случаях определить уровень блокады можно только с помощью электрограммы пучка Гиса. При полной трифасцикулярной блокаде на ЭКГ выявляются признаки атриовентрикулярной блокады III степени дистального типа. Форма желудочковых комплексов при этом зависит от локализации источника ритма в желудочках. Так, при ритме из правого желудочка комплексы QRS имеют форму, характерную для блокады левой ножки, при ритме из левой передней ветви их форма типична для блокады правой и левой задней ветвей, а при ритме из левой задней ветви регистрируются желудочковые комплексы, свойственные блокаде правой и левой передней ветвей. Арборизационная блокада Под этим термином понимают блокаду конечных разветвлений проводящей системы желудочков [Лукомский П. Е., 1943; Бобер С. и др., 1974]. Этот вид блокады известен также под названием «периферическая», или «терминальная». Концепция блокады волокон Пуркинье в последние несколько лет подвергалась критике, однако она находит признание у ряда современных авторов. Данное нарушение проводимости имеет следующие признаки:
Примером арборизационной блокады может служить ЭКГ больной Е., 71 года. Диагноз: ишемическая болезнь сердца, повторный мелкоочаговый инфаркт миокарда, атеросклеротический кардиосклероз, гипертоническая болезнь III стадии, атеросклероз мозговых сосудов, остаточные явления нарушения мозгового кровообращения, застойная сердечная недостаточность, сахарный диабет. Отмечалась стойкая мерцательная тахиаритмия с периодами относительного урежения ритма, во время которых регистрировались ускользающие желудочковые сокращения (в отведениях II, III, V4 и V5). 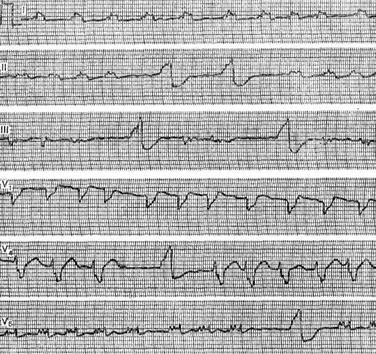 Низковольтажные, зазубренные комплексы QRS, их расширение до 0,12 с и сглаженные зубцы Т указывают на внутрижелудочковую арборизационную блокаду. Больная умерла на 24-й день болезни при явлениях прогрессирующей- сердечной недостаточности. Данная форма внутрижелудочковой блокады в изолированном виде встречается довольно редко. Чаще она сочетается с блокадами правой или левой ножки. В этих случаях имеется резкое расширение комплекса QRS, продолжительность которого может достигать 0,2 с. Такое сочетание в литературе называют блокадой ножки и ее анастомозов [Чернов А. 3., Кечкер М. И., 1979]. По мнению ряда авторов, арборизационная блокада обычно развивается при обширных тяжелых повреждениях миокарда и является неблагоприятным прогностическим признаком. Очаговая блокада Очаговой, или локальной, внутрижелудочковой блокадой называют нарушение проводимости в виде локального расщепления комплекса QRS без его существенного расширения в одном или нескольких отведениях ЭКГ. Форма желудочкового комплекса при этом не соответствует признакам ни одного из описанных выше видов внутрижелудочковых блокад. Следует заметить, что расщепление комплекса QRS в отведениях III, V3 или V4 может быть вариантом нормы. На очаговую блокаду указывает такое расщепление комплекса QRS, когда расстояние между вершинами зазубрин составляет 0,03 с или более. Эта блокада вызвана ограниченным патологическим процессом в миокарде, например инфарктом, атеросклеротическим или миокардитическим кардиосклерозом, ревмокардитом и т. д. Сюда же можно, по-видимому, отнести и варианты позднего возникновения зубца R после зубца Q при инфаркте миокарда, которые предлагают называть собственно периинфарктной блокадой (Н. Б. Журавлева). 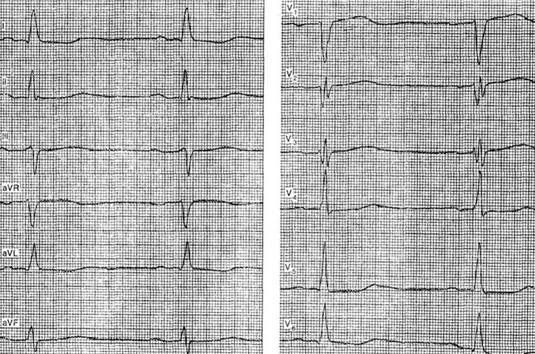 Примером очаговой блокады может служить ЭКГ больного 69 лет с диагнозом: ишемическая болезнь сердца, стенокардия наряжения, атеросклеротический и поcтинфарктный кардиосклероз. На ЭКГ можно видеть расщепление комплекса QRS в отведениях V2 и V3. Иногда электрокардиографические проявления нарушения внутрижелудочковой проходимости совершенно атипичны и не соответствуют признакам какого-либо конкретного вида блокады. В таких случаях можно говорить о неспецифической блокаде, которую в практике обычно именуют обобщающим термином «нарушение внутрижелудочковой проводимости». Асистолия сердца Асистолией называют прекращение возбуждения и сократительной деятельности сердца. Это состояние может возникать при тяжелых расстройствах проводимости в сочетании с нарушением автоматизма центров I, II и III порядка. Об асистолии желудочков при сохранении активности предсердий у больных с атриовентрикулярной блокадой высоких степеней уже упоминалось выше при рассмотрении синдрома Морганьи - Адамса - Стокса. Асистолия желудочков в сочетании с асистолией предсердий возможна у больных с синдромом слабости синусового узла. 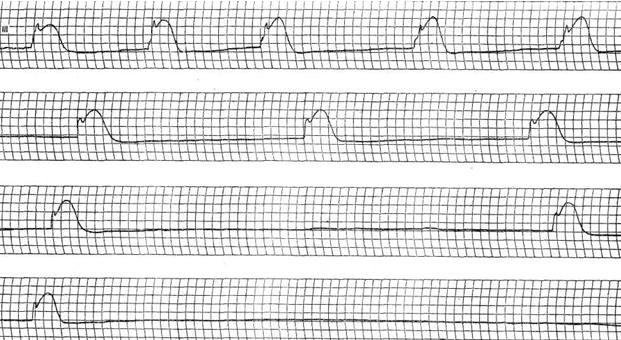 При тяжелых поражениях миокарда и в терминальных состояниях асистолия сердца обычно развивается после трепетания и фибрилляции желудочков или постепенно замедляющегося атриовентрикулярного и идиовентрикулярного ритмов. Электрокардиограмма при электрической стимуляции сердца Электрическая стимуляция сердца в последние годы все шире входит в клиническую практику. Чаще всего этот метод используют для лечения больных с атриовентрикулярной блокадой, с тяжелыми формами синдрома слабости синусового узла, а также для купирования приступов пароксизмальной тахикардии. В зависимости от места приложения стимулирующего электрода различают стимуляцию экстракардиальную (в частности, пищеводную), перикардиальную, миокардиальную и эндокардиальную. В настоящее время наиболее широко используют эндокардиальную стимуляцию. Помимо этого, различают предсердную и желудочковую электростимуляцию. В зависимости от режима работы различают стимуляторы, функционирующие с фиксированной частотой импульсации, работающие по требованию (типа demand) и синхронизированные с деятельностью предсердий (Р-управляемые). На ЭКГ каждый электрический импульс стимулятора проявляется вертикальной линией, за которой следует комплекс QRS при желудочковой или PQRS при предсердной стимуляции. Электрический сигнал некоторые авторы называют артефактом, но данное название представляется неудачным. При желудочковой электростимуляции правый и левый желудочки возбуждаются несинхронно, поэтому комплексы QRS расширены и деформированы, как при полной блокаде ножки пучка Гиса. Так как при правожелудочковой стимуляции правый желудочек возбуждается раньше левого, форма желудочкового комплекса в грудных отведениях ЭКГ чаще напоминает блокаду левой ножки. 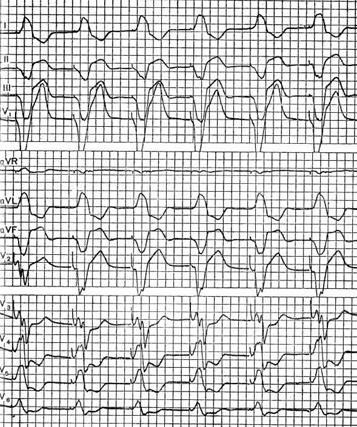 Примером может служить представленная на рисунке ЭКГ больной 70 лет с диагнозом: ишемическая болезнь сердца, атеросклеротический кардиосклероз, полная атриовентрикулярная блокада дистального типа. Больной проводилась временная электростимуляция сердца через электрод, введенный трансвенозно в правый желудочек. На ЭКГ – типичная картина правожелудочковой стимуляции. Зубец Р отсутствует вследствие фибрилляции предсердий. Нередко при правожелудочковой стимуляции желудочковый комплекс имеет преобладающий зубец S или форму QS в отведениях V1 – V6 при отклонении электрической оси сердца влево. В части случаев наблюдаются различные другие варианты формы комплекса QRS, в частности преобладание зубца R во всех грудных отведениях, форма, типичная для блокады правой ножки и др. [Каик Ю. Л. и др., 1983]. Форма желудочкового комплекса зависит от наличия и характера нарушения внутрижелудочковой проводимости, а также от расположения стимулирующего электрода в правом желудочке. При желудочковой электростимуляции у больных с полной атриовентрикулярной блокадой на ЭКГ отмечается диссоциация деятельности предсердий и желудочков, т. е. выявляются «автономные» зубцы Р. Электрокардиограмма при электрической стимуляции сердца (биоуправляемые стимуляторы) Биоуправляемые стимуляторы, работающие по требованию (типа demand), включаются автоматически при урежении собственного желудочкового ритма пациента. При учащении собственного ритма искусственный водитель ритма автоматически отключается. На ЭКГ больного, у которого установлен аппарат данного типа, можно зарегистрировать чередование собственного и навязанного ритмов. 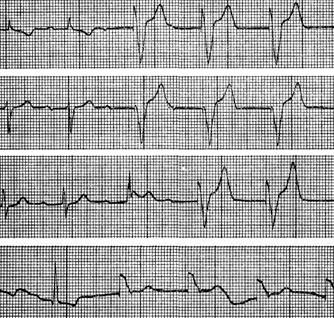 На рисунке приведена ЭКГ больного К., 66 лет, с диагнозом: ишемическая болезнь сердца, атеросклеротический кардиосклероз, преходящая атриовентрикулярная блокада II–III степени проксимального типа. Больному был имплантирован искусственный водитель ритма, работающий по требованию. На данной ЭКГ можно видеть атриовентрикулярную блокаду II степени с постепенным удлинением интервалов Р - Q. При появлении пауз вследствие выпадения желудочковых комплексов включается аппарат и на ЭКГ регистрируются навязанный ритм (начиная с 3-го желудочкового комплекса в каждом отведении). В отведении V3 3-й желудочковый комплекс сливной. В последние годы используют так называемую P-управляемую электростимуляцию сердца, при которой на ЭКГ артифициальным желудочковым комплексам предшествуют зубцы Р. Перспективным методом, получившим распространение в последнее время, является бифокальная предсердно-желудочковая стимуляция, заключающаяся в последовательном возбуждении предсердий и желудочков [Янушкевичус 3. И. и др., 1984]. При такой стимуляции на ЭКГ регистрируются электрические сигналы как перед зубцами Р, так и перед комплексами QRS. 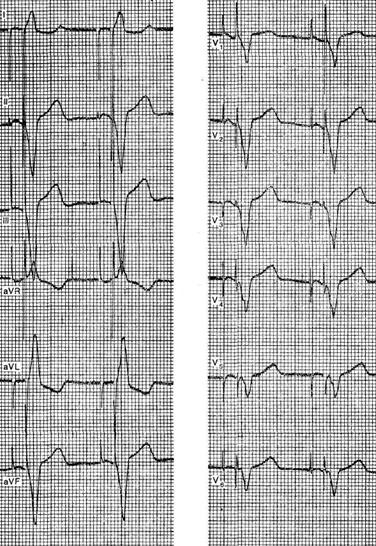 На рисунке представлена ЭКГ больной А., 68 лет, с диагнозом: ишемическая болезнь сердца, стенокардия напряжения, атеросклеротический кардиосклероз, синдром WPW, синдром слабости синусового узла (брадикардии–тахикардии–асистолии), недостаточность кровообращения II стадии. Больной был имплантирован искусственный водитель ритма с последовательной стимуляцией предсердий и желудочков (А. Д. Дрогайцев). На ЭКГ в каждом сердечном цикле можно видеть два электрических сигнала: перед зубцом Р и перед комплексом QRS. При использовании электростимуляции сердца возможны разнообразные нарушения навязанного ритма, обусловленные прекращением эффективной стимуляции из-за отхождения эндокардиального электрода от стенки желудочка, повышения порога возбудимости миокарда, поломки электрода или стимулятора, истощения батарей, так называемой электромагнитной интерференцией, т. е. нарушением работы стимулятора под влиянием включенных поблизости электрических приборов и т. п. При внезапном полном прекращении работы стимулятора может возникнуть асистолия желудочков. При нарушении функции детекции биоуправляемого стимулятора возможно развитие конкуренции навязанного и собственного ритмов, или искусственной парасистолии, которая проявляется на ЭКГ наряду с навязанным ритмом электрическими артефактами, не сопровождаемыми желудочковыми комплексами, а также сердечными циклами, не связанными с электрическими сигналами. 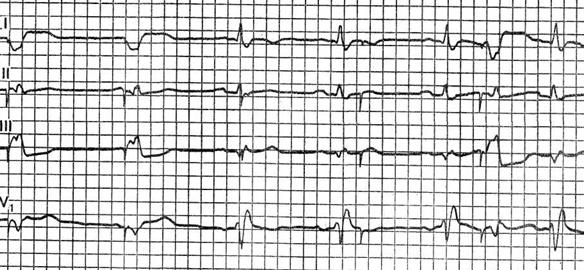 Примером конкуренции извязанного и собственного ритмов может служить представленная на рисункеЭКГ больного 63 лет с диагнозом: ишемическая болезнь сердца, атеросклеротический кардиосклероз, преходящая трифасцикулярная блокада с приступами Морганьи–Адамса–Стокса. На ЭКГ видно, что навязанный ритм (первые два комплекса) сменяется собственным синусовым ритмом, но аппарат не прекращает посылать импульсы, проявляющиеся на кривой в виде вертикальных штрихов. На некоторые из них желудочки отвечают преждевременным сокращением (6-й комплекс). Как уже указывалось выше, искусственная парасистолия может привести к фибрилляции желудочков и поэтому требует своевременного распознавания и коррекции. |
