Экзаменационные ответы по патологии - копия. 1. Определение патологии как науки. Предмет, цели, задачи и структура патологии. Связь с другими медицинскими дисциплинами. Вклад отечественных ученых в развитие общей патологии
 Скачать 0.5 Mb. Скачать 0.5 Mb.
|
|
Развитие лейкоцитозов является следствием стимуляции леикопоэза и выхода лейкоцитов из гемопоэтической ткани в периферическую кровь, перераспределения лейкоцитов в сосудистом русле, опухолевой активации леикопоэза при лейкозах и гематосаркомах, гемоконцентрации. • Усиление нормального леикопоэза. Причины: повышение уровня и/или активности гуморальных стимуляторов лейкопоэза (например, колониестимулирующих факторов) и снижение содержания и/или активности ингибиторов пролиферации лейкопоэтичес-ких клеток и индукторов созревания их. В результате этого происходит увеличение числа пролиферирующих клеток лейкопоэтической ткани, сочетающееся, как правило, с дифференцировкой их в зрелые лейкоциты. Именно это наблюдается, например, при воспалительных реакциях и развитии аллергических процессов. Лейкоцитозы с таким механизмом развития обозначают как регенераторные (истинные, абсолютные). • Перераспределение лейкоцитов в сосудистом русле - характеризуется скоплением большого числа зрелых лейкоцитов в каком-либо регионе организма, отсутствием признаков гиперплазии лейкопоэтической ткани, сохранением общего числа лейкоцитов в крови в пределах нормального диапазона. - может наблюдаться после значительной физической нагрузки («миогенный лейкоцитоз»), при травматическом, гемотрансфузионном, анафилактическом шоке (увеличивается число лейкоцитов в крови микрососудов лёгких, печени, стенок кишечника). Перераспределительный лейкоцитоз носит временный характер и не сопровождается увеличением числа молодых форм лейкоцитов. Именно поэтому лейкоцитозы с таким механизмом развития называют ложными или относительными. Гиперпродукция лейкоцитов при опухолевом поражении гемопоэтической ткани (лейкозах). Является результатом увеличения общего числа лейкоцитов за счёт активации пролиферации лейкозных (опухолевых) клеток и стимуляции деления и созревания нормальных лейкоцитов вследствие появления в организме чужеродных — опухолевых — Аг. Образующееся в ответ на это повышенное количество нормальных лейкоцитов осуществляет иммунные реакции организма. Гемоконцентрационный лейкоцитоз. Причина: гипогидратация организма различного происхождения с развитием гиповолемии (например, в результате повторной рвоты, диареи, поли-урии). При общем нормальном числе лейкоцитов содержание их в единице объёма крови увеличено. Одновременно повышено в крови и количество других форменных элементов крови. Диагностическое значение лейкоцитоза Диагностическое значение лейкоцитоза ограничивается преимущественно острой и подострой фазами болезни или такими же ее рецидивами, притом при наличии главным образом воспалительноэкссудативных реакций со стороны пораженных органов (серозиты, эндо- и миокардиты). Ревматическое поражение центральной нервной системы, в виде, например, малой хореи, протекает у большинства больных без лейкоцитоза и без заметного ускорения РОЭ. Восстановление нормальной картины белой крови под влиянием лечения наступает быстро и не отражает истинного положения вещей в смысле ликвидации активности ревматического процесса. Таким образом, лейкоцитоз или его отсутствие при ревматизме имеет ограниченное познавательное значение. 105. Ядерный сдвиг нейтрофильных лейкоцитов: определение, виды, гематологическая характеристика. Лейкемоидные реакции. 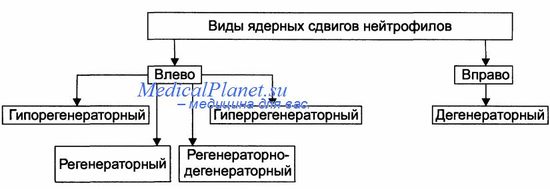 Сдвиги лейкоцитарной формулы нейтрофилов При оценке сдвигов лейкоцитарной формулы исходят из того, что в периферической крови могут появляться нейтрофильные лейкоциты разной степени зрелости (метамиелоциты, миелоциты, промиелоциты, миелобласты). При этом определяют (рис.) наличие и степень изменения соотношения зрелых и молодых форм указанных гранулоцитов. Изменения обозначают как сдвиг лейкоцитарной формулы нейтрофилов вправо или влево. Значение сдвигов лейкоцитарной формулы Анализ лейкоцитарной формулы (выявление изменений абсолютного содержания нейтрофилов, эозинофилов и других лейкоцитов, оценка направленности и выраженности нейтрофильного сдвига) позволяет определить наличие и вид лейкоцитоза или лейкопении по клеточному составу, степень сдвигов в содержании и соотношении отдельных форм лейкоцитов, возможный механизм их возникновения. Так, увеличение общего числа лейкоцитов в сочетании с абсолютной нейтрофилией свидетельствует о регенераторном (истинном) нейтрофильном лейкоцитозе. Если повышение общего числа лейкоцитов сопровождается абсолютной нейтро- и эозинофилией, имеет место регенераторный смешанный — нейтрофильно-эозинофильный лейкоцитоз. Снижение общего содержания лейкоцитов в сочетании с абсолютной лимфопенией — признак истинной лимфоцитарной лейкопении и т.д. Наличие выраженного ядерного сдвига нейтрофилов влево при нейтрофильном лейкоцитозе обычно свидетельствует об истинной (регенераторной) природе этого лейкоцитоза, а отсутствие такого сдвига чаще наблюдается при перераспределительном механизме развития нейтрофильного лейкоцитоза или при нейтрофильной лейкопении. Лейкемоидные реакции - изменения органах кроветворения и периферической крови, напоминающие лейкозы или другие опухоли кроветворной системы, имеющие временный характер и не преобразуются в ту опухоль, на которую они похожи. Такие реакции могут быть вызваны различного рода инфекциями, интоксикациями, опухолями, метастазами опухолей в костный мозг. Причины и механизм развития могут отличаться при различных типах реакций: в одних случаях - попадание в кровь незрелых клеточных элементов, в других- повышенная продукция клеток крови либо ограничение выхода клеток в ткани, либо наличие нескольких механизмов одновременно. Лейкемоидные реакции могут касаться изменений в самых разных органах: крови, костном мозге, лимфатических узлах, селезенке. Лейкемоидные реакции, напоминающие хронический миелолейкоз, сопровождают тяжелые инфекции и интоксикации. Реактивный лейкоцитоз всегда имеет в своей основе тяжелый процесс, сопровождающийся повышением температуры тела, наличием воспалительных очагов, сепсиса, в отличие от оригинального хронического миелолейкоз. Реакции с преобладанием эозинофилов в крови обычно появляются при аллергических диатезах, сенсебилизациях к медикаментам и паразитам, изредка - при онкозаболеваниях ( лимфосаркомах и лимфогрануломатозах). Такие реакции требуют всестороннего обследования, для исключения гельминтозов и онкозаболеваний системы крови. Реактивные эритроцитозы очень похожи с эритремией. Причиной эритроцитозов чаще всего являются заболевания легких с понижением оксигенации (кислородонасыщением) крови, врожденные пороки сердца, опухоли почки. В таких случаях необходимо ультразвуковое и компьютерное исследование. Лейкемоидные реакции по лимфатическому типу чаще всего являются результатом вирусной инфекции. Лейкемоидные реакции моноритарного типа часто встречаются при туберкулезе, саркоидозе, макроглобулинемии Вальден-стрема, хронических воспалительных процессах. От хронического моноцитоза их отличает наличие признаков какого-либо заболевания, в то время как моноцитарный лейкоз первые несколько лет протекает практически бессимптомно. 106. Лейкопении: виды, причины, механизм развития, диагностическое и прогностическое значение. Агранулоцитоз: причины и механизмы развития, картина крови. Лейкопения — снижение количества лейкоцитов в крови (менее 4,0109). Обусловлена, как правило, уменьшением в крови числа нейтрофилов (нейтропения), реже других форм лейкоцитов, например лимфоцитов, эозинофилов. Этиологические факторы, вызывающие нейтропению, разнообразны. К ним относятся химические вещества (например, пестициды, нитрокраски, бензол и его производные), в т.ч. лекарственные средства (антибиотики, сульфаниламиды, препараты салициловой кислоты), ионизирующее излучение. Нейтропения часто наблюдается при апластической и В12- и фолиево-дефицитной анемиях, пароксизмальной ночной гемоглобинурии, миелодиспластических синдромах, остром лейкозе, метастазах рака в костный мозг, вирусных заболеваниях, циррозе печени и др. На основании патогенетических механизмов выделяют 3 основных вида нейтропений: возникающие при уменьшении продукции нейтрофилов в костном мозге; связанные с повышенной деструкцией (потреблением) нейтрофилов и усиленным выведением их из сосудистого русла; перераспределительные. Развитие нейтропений чаще обусловлено несколькими механизмами. Уменьшение продукции нейтрофилов в костном мозге происходит обычно при изменении количества стволовых кроветворных клеток или нарушении их функции. Так, при апластической анемии нейтропения связана с угнетением пролиферации стволовых кроветворных клеток; при В12- и фолиево-дефицитной анемиях отмечается повышенная деструкция нейтрофилов в костном мозге в результате их функциональной неполноценности (так называемый неэффективный гранулоцитопоэз). В основе нейтропений может лежать перераспределение нейтрофилов в сосудистом русле. В норме часть нейтрофилов после выхода из костного мозга свободно циркулирует в сосудистом русле (циркулирующий пул), другая часть занимает пристеночное положение (маргинальный пул); размеры пулов приблизительно одинаковы. При различных видах шока, малярии, при проведении гемодиализа отмечается переход нейтрофилов из циркулирующего пула в маргинальный. Нейтропении могут быть приобретенными, наследственными и врожденными. В зависимости от клинической картины, длительности процесса выделяют острую (например, при агранулоцитозе) и хроническую нейтропении, которые могут быть первичными и вторичными. Хронические приобретенные нейтропении встречаются часто. Их патогенез и прогноз различны. Выделяют хронические идиопатические, иммунные и перераспределительные нейтропении. Хронические идиопатические нейтропении в одних случаях имеют бессимптомное течение, в других — могут наблюдаться тяжелые инфекционные осложнения. К этой группе относится невинная Л.; она встречается редко, характеризуется стабильностью при нормальном составе костного мозга. Инфекционные осложнения отмечаются редко. Необходимо помнить, что такая немотивированная Л. может наблюдаться в начале острого лейкоза, хронического персистирующего гепатита, диффузных заболеваний соединительной ткани и др. Диагноз невинной Л. можно поставить после тщательного исключения перечисленных заболеваний. Пациент должен находиться под наблюдением врача в течение 3—4 лет; кровь исследуется не реже 2 раз в год. Если через 3—4 года картина крови не меняется, диагноз невинной Л. следует считать достоверным. Хронические иммунные нейтропении обусловлены появлением противолейкоцитарных антител. Нередко удается выявить сенсибилизирующие факторы (лекарственные препараты, вирусная инфекция), отметить связь нейтропении с гемотрансфузиями, беременностью. Частота инфекционных осложнений зависит от степени нейтропении. При хронической иммунной нейтропении увеличена селезенка. На гемограмме отмечается иногда сдвиг лейкоцитарной формулы влево. В костном мозге общее количество миелокариоцитов, как правило, существенно не изменено, однако часто наблюдается значительное уменьшение числа зрелых нейтрофилов при увеличении количества более молодых форм (про- и миелоцитов). К хроническим иммунным нейтропениям могут быть отнесены вторичные Л., наблюдаемые при циррозе печени, диффузных заболеваниях соединительной ткани, злокачественных новообразованиях и др. Хронические перераспределительные нейтропении (так называемые ложные нейтропении) отмечаются при хронических заболеваниях желудочно-кишечного тракта, неврозах, крупозной пневмонии, острых респираторных вирусных инфекциях и др. Перераспределительную нейтропению можно выявить случайно у практически здоровых людей, особенно спортсменов. Она имеет доброкачественное течение. Наследственные и врожденные нейтропении встречаются очень редко. К ним относятся инфантильный генетический агранулоцитоз (болезнь Костманна), наследственная нейтропения аутосомно-доминантного типа, хроническая доброкачественная нейтропения и другие заболевания, патогенез и клиническая картина которых до конца не изучены. АГРАНУЛОЦИТОЗ – синдром, характеризующийся глубокой гранулоцитопенией или полным исчезновением из крови гранулоцитов. Как правило агранулоцитоз характеризуется падением количества гранулоцитов ниже отметки 750 в 1 мкл крови, или количества лейкоцитов ниже отметки 1000 в 1 мкл крови. Чаще всего агранулоцитоз являет собой синдром более обобщенного заболевания. В большинстве случаев имеют место быть: имунный агранулоцитоз миелотоксический агранулоцитоз Миелотоксический агранулоцитоз может быть обьяснен появлением аутоантител. Характерные септические осложнения (например пневмонии, ангины и т.д.) обуславливают клиническую картину заболевания агранулоцитозом. В случае гаптенового агранулоцитоза число ретикулоцитов, тромоцитов, лимфоцитов составляет норму для конкретного организма, однако ретикулоциты практически отсутствуют в составе крови. Основные причины агранулоцитоза: Сокращение срока жизни и ускоренная утилизация нейтрофилов, их скопление у стенок сосудов, а так же различные нарушения образований нейтрофилов приводят к агранулоцитозу. Протекание агранулоцитоза может характеризоваться двумя устойчивыми состояниями: острый агранулоцитоз (развивается в течении нескольких дней); хронический агранулоцитоз (длится в течении нескольких месяцев или лет). Чаще бывает, что агранулоцитоз является результатом той или иной гематологической болезни, иногда – изолированная аномалия. Симптомы агранулоцита: Возбуждаемые грибковыми образованиями и бактериями инфекционные процессы: неспецифичной симптоматики (неравномерное сердцебиение, общая слабость, увеличенное потоотделение, одышка) специфичные проявления в зависимости от инфекционного возбудителя и локализации воспаления (поражения кожных покровов, различные виды пневмоний, некротическая ангина и т.п.). 107. Лейкоз: виды, классификация, картина крови при различных видах лейкозов. Лейкозы Все лейкозы (лейкемии) подразделяются на два вида - острые и хронические. Такое деление обуславливается различной способностью лейкозов к росту и развитию разрастающихся клеток. При остром лейкозе развитие клеток практически отсутствует, в крови накапливается большое количество незрелых клеток на ранней стадии развития. Это приводит к угнетению нормального кроветворения всех ростков. Такие признаки выявляются в крови более чем в 80% случаев. Хронический лейкоз дает популяцию равившихся гранулоцитарных клеток, которые постепенно замещают нормальные клетки периферической крови. Следует отметить, что острый лейкоз никогда не перейдет в хронический и наоборот. Острый лейкоз Начальная стадия острого лейкоза. Обычно, оценить ее можно только ретроспективно, то есть уже тогда, когда она закончилась. Биохимические показатели крови могут быть как в норме, так и несколько повышены или понижены. Так же может отмечаться легкая слабость, обостряются имевшиеся ранее хронические заболевания, активизируется вирус герпеса, другие бактериальные и вирусные инфекции. Развернутый период острого лейкоза с ярко выраженными клиническими и гематологическими проявлениями, который состоит из обострений и ремиссий и заканчивается либо полной ремиссией (излечением), либо переходом в терминальную стадию. Основным критерием для установления ремиссии служит отсутствие бластных клеток в периферической крови. Излечением может считаться полная клинико-гематологическая ремиссия в течении 5 и более лет. Терминальная стадия острого лейкоза. Характеризуется отсутствием действия используемых в лечении цитостатиков, полным угнетением системы кроветворения. Некоторые клиники даже на этом этапе берутся за операции по пересадке костного мозга, но все равно летальность в этой стадии крайне велика. Хронический лейкоз В отличие от острого, при хроническом лейкозе клетки крови успевают «дозреть», но подавляющее большинство получившихся клеток крови не способно выполнять свою прямую функцию. Поэтому в лабораторных анализах можно увидеть довольно высокое количество лейкоцитов, хотя защитить организм от инфекции они не способны. В случаях, когда количество гранулоцитарных клеток настолько велико, что мешает нормальному кровотоку, больным делают лейкофарез- удаление избытка лейкоцитов, включая опухолевые клетки. Эффект от такой процедуры довольно быстрый, хотя и временный. Хронический лейкоз может вообще не иметь какой-либо начальной фазы, 50 % больных хроническим лейкозом не имели жалоб на собственное здоровье, лейкоз у них диагностировался по данным анализа крови, выполненного по другому поводу. Даже после постановки диагноза, хронический лейкоз может течь годами, относительно доброкачественно. Такая его фаза называется моноклоновой и характеризуется присутствием одного клона опухолевых клеток. Следующая стадия обусловлена появлением вторичных опухолевых клонов, характеризуется быстрым течением с появлением множества бластов и называется поликлоновой стадией, или стадией бластного криза. 80% больных хроническими лейкозами погибают в стадии бластного криза. В результате поражения опухолевыми клетками, у больных хроническим лейкозом развиваются сплено- и гепатомегалия (увеличение в размерах селезенки и печени), общая хроническая анемия, генерализовано поражаются лимфатические узлы. Картина крови Морфологический субстрат острого лейкоза составляют молодые клетки (бластные формы 2—3-го класса предшественников или клетки 4-го класса), основная масса опухоли при хроническом лейкозе представлена зрелыми и созревающими клетками. Названия разным формам острого лейкоза даны соответственно нормальным гомологичным костно-мозговым предшественникам (лимфобластам, миелобластам и т.д.). Хронические лейкозы обозначают по названию тех зрелых и созревающих клеток, которые характеризуют опухолевую пролиферацию. Морфологические классификации внекостно-мозговых опухолей разделяют их на 2 группы: лимфоргранулематоз (болезнь Ходжкина) и неходжкинские лимфомы. Лейкозные клетки отличаются от нормальных гомологичных клеток рядом морфологических, химических, цитогенетических особенностей. Бластные клетки могут быть значительно увеличены в размере (в 2—3 раза) или уменьшены до размера лимфоцита; характерен анизоцитоз. Контуры ядра нередко деформированы, количество хроматина увеличено и распределено неравномерно. Отмечаются вакуолизация ядра, его сегментация, многоядерность. В костном мозге увеличено количество клеток в стадии митоза. Число нуклеол часто увеличено (до 8 и более), размер их может достигать 1/3—1/2 диаметра ядра. Отмечается повышенная базофилия цитоплазмы, ее вакуолизация. Нередко обнаруживаются выраженная азурофильная зернистость и тельца Ауэра. |
