1. Первая медицинская помощь (понятие, ее место в системе оказания медицинской помощи населению). Правовые аспекты оказания первой помощи. Причины пассивности окружающих в условиях необходимости оказания первой медицинской помощи
 Скачать 0.7 Mb. Скачать 0.7 Mb.
|
|
Искусственная вентиляция легких - применяется при различных нарушениях функции дыхания, а также в состоянии клинической смерти независимо от причины, вызвавшей ее. Выдыхаемый воздух, содержащий 16--18% кислорода, является адекватным реанимационным газом при условии, что легкие пострадавшего нормальны и реаниматор, проводящий ИВЛ, использует в 2 раза больший объем дыхания, чем в норме. ИВЛ проводится несколькими способами: - с использованием АДР (аппарата дыхательного ручного), который находится в спасательных укладках, и на фоне уже введенного воздуховода ИВЛ может быть весьма успешной; - методом "изо рта в рот" ("рот в рот") - наиболее часто используемый в реальных ситуациях способ проведения ИВЛ; - методом "изо рта в нос" - если по каким-то причинам предыдущий метод оказывается неэффективным или его проведение - у маленьких детей ИВЛ проводится с использованием обоих перечисленных способов, т.е. вдувания производят одновременно в рот и в нос маленького пострадавшего (рис. 36). Поэтому, если при проведении ИВЛ вместо поднимании грудной клетки вздувается живот пострадавшего (желудок, в частности), необходимо выполнить следующее: повернуть пострадавшего на бок, лицом от реаниматора, и несколько раз кулаком или основанием ладони надавить ему на живот, чтобы произвести удаление воздуха из желудка, при этом нужно приготовиться очистить ротовую полость, после чего сразу же продолжить ИВЛ. Наружный массаж сердца--Правильная техника НМС является условием успеха реанимации. Цель НМС сдавить грудину пострадавшего таким образом, чтобы "заработали" два следующих механизма: -- прямое давление на сердечную мышцу; изменение (увеличение) общего внутригрудного давления, так называемый "грудной насос". Поэтому для успешного выполнения НМС пострадавшего необходимо уложить на твердую ровную поверхность и, несмотря на время года и его половую принадлежность, освободить от элементов одежды блок голова--шея-- грудь, а также расстегнуть поясной или брючный ремень. Давление при НМС осуществляется основанием ладони в строго определенном месте. Основание ладони устанавливается перпендикулярно оси грудины в строго определенном ее месте, которое в реальных условиях может быть найдено следующими способами: -- по краю второго пальца выше мечевидного отростка (нижней части грудины) Вторая рука располагается поверх первой либо параллельно ей, либо перпендикулярно (рис. 45), либо пальцы обеих рук переплетаются и оттягиваются от трудной клетки (рис. 45). Надавливать следует весом своего тела, слегка наваливаясь над пострадавшим, выпрямленными в локтевых суставах руками, при этом пальцы нижней руки грудной клетки ни в коем случае не касаются. При необходимости выполнения НМС подросткам, надавливания осуществляются одной рукой, которая, однако, устанавливается точно так же, как и для взрослого пострадавшего. Наружный массаж сердца маленьким детям проводится двумя пальцами реаниматора, которые располагаются на грудине пострадавшего следующим образом: установить три пальца по воображаемой линии, соединяющей соски, затем палец, расположенный по этой линии, приподнимается, а два других оказываются в точно выбранном месте проведения НМС. 14. Причины, виды и признаки повреждения области живота. Алгоритм оказания первой помощи Виды повреждений живота Все повреждения живота условно можно разделить на две группы: закрытые и открытые. Закрытые повреждения живота в 30% случаев представлены разрывами печени, селезенки или их сочетаниями; кроме того, могут иметь место повреждения полых органов живота (желудка, тонкого или толстого кишечника). Все эти повреждения могут возникать в результате непосредственного воздействия, сдавливания, падения с высоты. Признаки при повреждении печени и (или) селёзенки. Для закрытых повреждений живота характерно: · боль в области травмы (при повреждении печени -- задействован правый бок; при повреждении селезенки -- левый); · вынужденное положение, как правило, -- лежа на стороне повреждения, · бледность кожных покровов, · нарастающая слабость, · головокружение, · частый пульс, · одышка, · эмоциональное возбуждение пострадавшего, · отмечается усиление болезненности при ощупывании места травмы и при попытке изменении положения тела. При подозрении на серьезную травму печени или селезенки, памятуя о возможном наличии двухмоментных разрывах, ни в коем случае нельзя разрешать пострадавшему перемещаться или вставать! Признаки при повреждении полых органов живота для этого вида повреждений характерны следующие признаки: · резкие боли, распространяющиеся по всему животу, · при ощупывании живот напряжен и болезнен -- "доскообразный живот", · частый пульс, · отдышка; · при кровотечениях внутри полых органов может иметь место так называемая "кофейная рвота", · нарастающая слабость. Прежде всего необходимо · обеспечить абсолютный покой пострадавшему, уложив его на спину или в том положении, которое пострадавший сам принял после травмы, · холод на место травмы при "кофейной рвоте" можно дать пострадавшему (для кровоостанавливающего эффекта) проглотить 1--2 небольших кусочка льда или 2--3 дозы аскорбиновой кислоты; · показана срочная госпитализация пострадавшего в ближайшее медицинское учреждение.. Ни в коем случае при закрытых травмах живота нельзя давать пострадавшему обезболивающие средства, поить или кормить его -- все это может принести только вред его состоянию или даже угрожать жизни Открытые повреждения живота являются следствием колото-резаных, осколочных или огнестрельных ранений. Признаки Для открытых повреждений живота характерны следующие признаки: · резкая боль в области ранения, · кровотечение, · эмоциональное возбуждение, · быстро нарастающая слабость, · бледность кожных покровов, · головокружение; · при обширных, например осколочных, ранениях может наблюдаться эвентрация, т. е. выпадение органов брюшной полости (части желудка, петель кишечника) через раненое отверстие в брюшной стенке. Первая помощь при открытых повреждениях живота Первая помощь при открытых повреждениях живота следующая: остановка кровотечения методом тампонирования (тампонады), обработка раны по общим принципам, обезболивание производить только инъекционным путем; при эвентрации -- выпавшие органы не трогать и невправлять! Их необходимо накрыть стерильной салфеткой, марлей или любым другим чистым хлопчатобумажным материалом или сформировать из валиков кольцо вокруг выпавших органов таким образом, чтобы оно оказалось выше их; после чего можно произвести аккуратное бинтование. Во всех случаях открытого повреждения живота необходима срочная госпитализация пострадавшего в медицинское учреждение в положении только лежа на спине. Первая помощь при ранении живота оказывается по следующему алгоритму. 1. Остановить кровотечение временным способом. 2. Провести туалет раневой поверхности. 3. Кожу вокруг раны обработать спиртовым раствором антисептика. 4. Инородные тела из глубины раны не убирать. 5. Если из раны выпали внутренние органы (петля кишки, сальник), их не вправлять! Обложить стерильным материалом (салфетками, смоченными в антисептике, затем сухими, вокруг - ватно-марлевым валиком в виде "бублика") и туго не бинтовать. 6. Ввести обезболивающее (как профилактика шока). 7. Пить не давать. 8. Тепло укрыть. 9. Госпитализировать на носилках. 15. Причины, виды переломов костей конечностей. Абсолютные (прямые) и относительные (косвенные) признаки перелома костей Перелом – нарушение целостности кости по её длине, вызванное воздействием внешних сил, превышающих пределы прочности кости 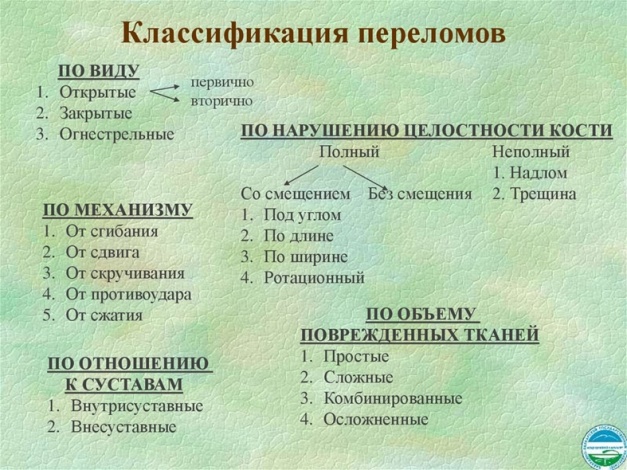 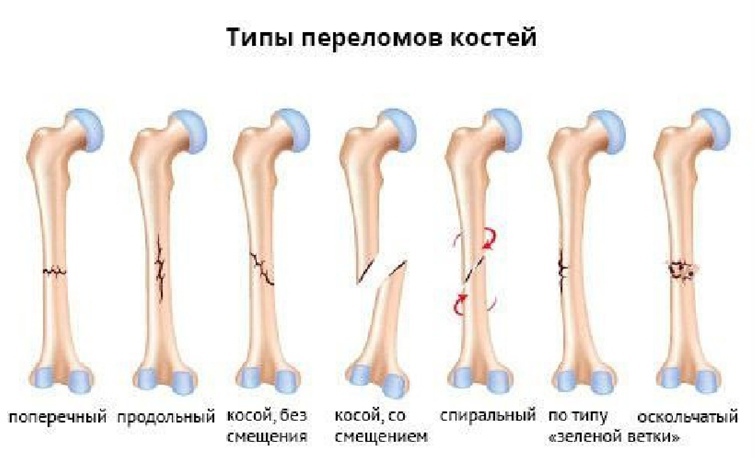 ПРИЧИНЫ 1. Резкое, внезапное действие механической ударной силы на кость. (при травматическом переломе) 2. Действие определенного патологического процесса на костную ткань. Это может быть результатом кисты или развития злокачественной опухоли. При этом структура костной ткани постепенно разрушается и даже небольшие нагрузки могут привести к перелому. (при патологическом переломе) 1. Травматические переломы – происходят в неизменённой кости 2. Патологические переломы – происходят в изменённой патологическим процессом кости КОСВЕННЫЕ ПРИЗНАКИ 1. Наличие боли 2. Наличие припухлости (гематома) 3. Нарушение функции конечности ПРЯМЫЕ ПРИЗНАККИ 1. Костная деформация 2. Хруст перемещающихся отломков кости (костная крепитация) 3. Ненормальная амплитуда и объём движений на протяжении кости (патологическая подвижность) 4. Укорочение конечности по длине 17. Ожоги (виды, основные проявления (степени ожога)). Алгоритм оказ 16. Ожоги (виды, основные проявления (степени ожога)). Алгоритм оказания первой помощи при термических ожогах Ожоговое поражение - это открытое повреждение или деструкция кожи ее придатков или слизистых оболочек. По фактору повреждение ожоги бывают: · Термические · Химические · Электрические · Комбинированные I степень ожога - это повреждение поверхностного слоя кожи - эпидермиса. Признаки и симптомы - покраснение кожи, - отек кожи, - болезненность пораженных участков. Симптомы проходят через 2-3 дня. Таковы, например, солнечные ожоги. II степени ожога - более глубокое поверхностное повреждение кожи - отслойка эпидермиса и поражение сосочкового слоя. Признаки и симптомы: - покраснение кожи, - отек кожи, - образование пузырей, наполненных прозрачной жидкостью. В случае разрыва пузырей наблюдается ярко-красное или розовое дно, образованное влажной блестящей тканью, болезненное при легком касании, смене температур, движении воздуха. При боковом осмотре зона ожога отечна, выступает над поверхностью покровов. Заживление длится 5-6 дней и более. Ожоги первой и второй степени заживают, как правило, самостоятельно. III степень ожога - глубокие ожоги - повреждение не только эпидермиса и сосочкового слоя, но и соединительной ткани, то есть кожи на всю ее толщину. Делится на две подстепени: IIIА и IIIБ. Степень ожога IIIА - повреждение почти всех слоев кожи (дермы), кроме самого глубокого - росткового; крупные, напряженные пузыри, заполненные желтоватой жидкостью (иногда желеобразной массой); дно их такое же, но чувствительность при касании может быть снижена. Возможно образование струпа (корки) желтоватого или белого цвета, почти не чувствительного к касанию, при боковом осмотре струп над поверхностью кожи не выступает. Степень ожога IIIБ - омертвление всех слоев кожи и подкожно-жировой ткани. При этом образуются крупные пузыри с кровянистой жидкостью. Дно сухое, тусклое, белесое или мелко пятнистое ("мраморное"), безболезненное или умеренно чувствительное. Возможен струп коричневатый или серый. При поражении всей глубины кожи струп сморщенный, плотный; расположен ниже соседних участков кожи. IV степень ожога - омертвение не только кожи и подкожной клетчатки, но и глубоко расположенных тканей - сухожилий, мышц и костей. Обожженная поверхность покрыта плотной коркой коричневого или черного цвета, не чувствительна к раздражениям. Лечение пострадавших с глубокими ожогами проводится только в стационаре. Алгоритм действия (первая помощь) при термических ожогах разной степени тяжести после устранения поражающего фактора: Легкие ожоги I или II степени 1. Наденьте латексные перчатки и используйте другие приспособления для защиты себя и пострадавшего от возможного инфицирования. 2. Поливайте место ожога или смачивайте его холодной водой в течение как минимум пяти минут (лучше 10 - 15 минут). 3. Обработайте место поражения слабым (бледно-розовым) раствором марганцовки. 4. Накройте пораженное место стерильной повязкой. 5. При большой площади поражения наложите противоожоговую мазь или обработать аэрозолем (3-4 раза в день). Для ожогов желательно иметь в домашней аптечке аэрозоль "Алазол" или "Пантенол". 6. Лосьоны для кожи помогут избежать сухости кожи и снять ее раздражение. реанимационный пострадавший кровотечение пневмоторакс 7. Болеутоляющие средства могу уменьшить боль и воспаление. 8. Ежедневно осматривайте место ожога на предмет развития инфекции - покраснение кожи, размягчение или образование гноя (желтоватых или зеленоватых выделений на месте поражения). Ожоги II степени Ожоги второй степени, как правило, сопровождаются образованием волдырей. Тонкую пленку волдыря нельзя срывать ни в коем случае. Поверхность под ним очень болезненна. 1-5 6. Затем завязажите все это марлевым бинтом. Не закрывайте обожженное место пластырем, он затруднит доступ воздуха, ведь ране для заживления необходим кислород. 7. Болеутоляющие средства могу уменьшить боль и воспаление. 8. Повязку следует менять каждый день. Если она присохла - размочите в растворе фурацилина или слабом растворе марганцовки. 9. Ежедневно осматривайте место ожога на предмет развития инфекции - покраснение кожи, размягчение или образование гноя (желтоватых или зеленоватых выделений на месте поражения). Сильные ожоги II или III степени, занимающие площадь более 5 - 7,5 см. кв. 1. ОСТАНОВИТЕСЬ - Осмотритесь и оцените ситуацию? 2. ПОДУМАЙТЕ - Обдумайте, как обеспечить безопасность и спланируйте свои действия - Горит ли до сих пор одежда пострадавшего или окружающие его предметы? 3. ДЕЙСТВУЙТЕ - Наденьте латексные перчатки и используйте другие приспособления для защиты себя и пострадавшего от возможного инфицирования. 4. Проверьте, реагирует ли пострадавший, и ВЫЗОВИТЕ службу скорой медицинской помощи. 5. Проведите первичную оценку и наблюдайте за основными функциями жизнедеятельности пострадавшего. 6. Если пострадавший реагирует на активацию, проведите вторичную оценку, чтобы определить степень ожога и площадь поражения. 7. Накройте место ожога холодной влажной стерильной повязкой или чистой тканью. 8. При ожоге пальцев рук или ног, если есть возможность, снимите украшения и с помощью сухой стерильной ткани не давайте пораженному пальцу соприкасаться со здоровым. 9. Продолжайте наблюдать за основными функциями жизнедеятельности пострадавшего до прибытия службы скорой медицинской помощи. 10 Для предотвращения шока необходимо дать пострадавшему анальгин, аспирин по одной таблетки, а так же обильное питьё. Тяжелые ожоги III или IV степени Ожоги третьей и четвертой степени требуют немедленной госпитализации. Однако до прибытия службы скорой медицинской помощи Вы можете провести следующие мероприятия: 1. ОСТАНОВИТЕСЬ - Осмотритесь и оцените ситуацию? 2. ПОДУМАЙТЕ - Обдумайте, как обеспечить безопасность и спланируйте свои действия - Горит ли до сих пор одежда пострадавшего или окружающие его предметы? 3. ДЕЙСТВУЙТЕ - Наденьте латексные перчатки и используйте другие приспособления для защиты себя и пострадавшего от возможного инфицирования. 4. Проверьте, реагирует ли пострадавший, и ВЫЗОВИТЕ службу скорой медицинской помощи. 5. Проведите первичную оценку и наблюдайте за основными функциями жизнедеятельности пострадавшего. 6. Если пострадавший реагирует на активацию, проведите вторичную оценку, чтобы определить степень ожога и площадь поражения. 7. Постарайтесь освободить пострадавшего от одежды. Если куски ткани "приклеились" к коже, ни в коем случае не отрывайте их. 8. Открытые участки тела оберните чистой теплой мягкой тканью - потеря тепла при тяжелых ожогах опасна для жизни пострадавшего и может привести к различным осложнениям. 9. Помните, что подобные ожоговые травмы вызывают нестерпимую боль и Ваша задача предотвратить болевой шок. Для этого дайте пострадавшему сильный анальгетик (анальгин, баралгин, максиган и т.п.) или 2-3 таблетки аспирина с 1 таблеткой димедрола. 10. Напоите пострадавшего горячим чаем или щелочной минеральной водой 17. Химические ожоги (характеристика, основные проявления (степени ожога)). Алгоритм оказания первой помощи при химических ожогах Химический ожог - это повреждение тканей, возникающее под действием кислот, щелочей, солей тяжелых металлов, едких жидкостей и других химически активных веществ. Химические ожоги возникает в результате производственных травм, нарушений техники безопасности, несчастных случаев в быту, в результате попыток самоубийства и тд. Глубина и тяжесть химического ожога зависит от: · силы и механизма действия химического вещества · количества и концентрации химического вещества · длительности воздействия и степени проникновения химического вещества По тяжести и глубине поражения тканей ожоги подразделяются на 4 степени: I степень (поражение эпидермиса, верхнего слоя кожи). При ожоге первой степени наблюдается небольшое покраснение, отек и незначительная болезненность, на пораженном участке кожи II степень (поражение более глубоких слоев кожи). Ожог второй степени характеризуется появлением на покрасневшей и отечной коже пузырьков с прозрачным содержимым. III степень (поражение более глубоких слоёв кожи вплоть до подкожной жировой ткани) характеризуется появлением пузырей наполненных мутноватой жидкостью или кровянистым содержимым, и нарушением чувствительности (зона ожога безболезненна). IV степень ожога (поражение всех тканей: кожи, мышц, сухожилий вплоть до костей). Чаще всего химические ожоги кожи относятся к ожогам III и IV степени. Алгоритм оказания первой помощи при химических ожогах. 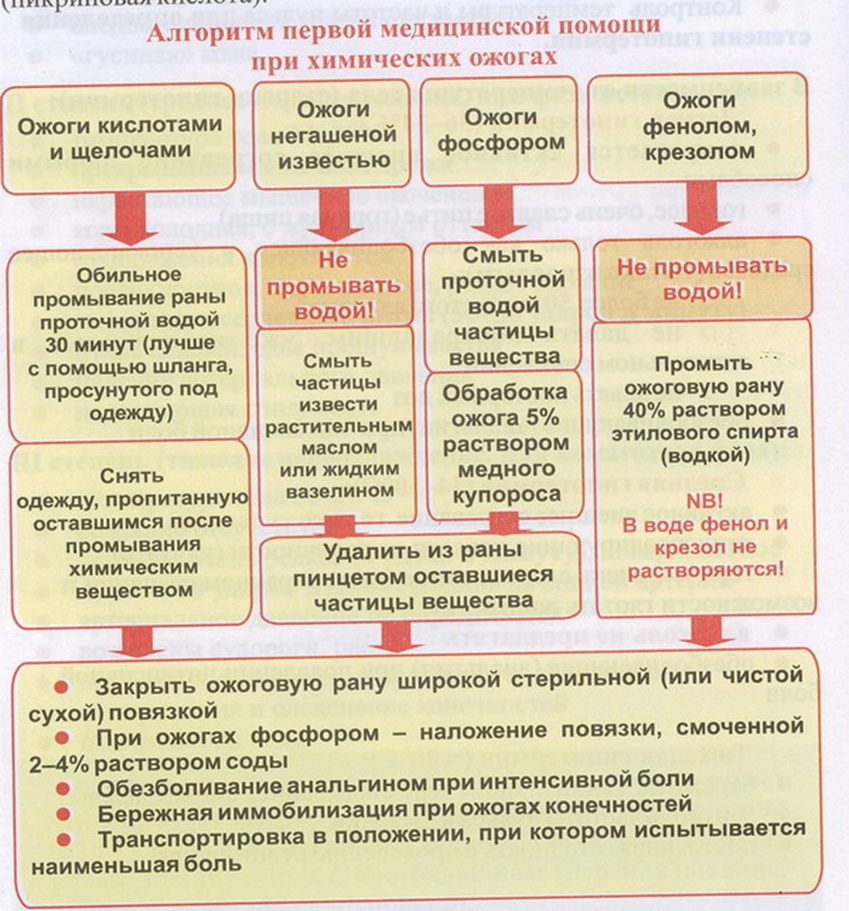 · Немедленно снимите одежду или украшения, на которые попали химические вещества. · Для устранения причины ожога смойте химические вещества с поверхности кожи, подержав пораженное место под холодной проточной водой не менее 20 минут. Если помощь при химическом ожоге оказывается с некоторым опозданием, продолжительность обмывания увеличивают до 30--40 мин. · Не пытайтесь удалить химические вещества салфетками, тампонами, смоченными водой, с пораженного участка кожи - так вы еще больше втираете химическое вещество в кожу. · Если агрессивное вещество, вызвавшее ожог имеет порошкообразную структуру (например, известь), то следует вначале удалить остатки химического вещества и только после этого приступить к обмыванию обожженной поверхности. Исключение составляют случаи, когда вследствие химической природы агента контакт с водой противопоказан. Например, алюминий, его органические соединения при соединении с водой воспламеняются. · Если после первого промывания раны ощущение жжения усиливается, повторно промойте обожженное место проточной водой в течение еще нескольких минут. · После обмывания химического ожога необходимо по возможности нейтрализовать действие химических веществ. Если вы обожглись кислотой - обмойте поврежденный участок кожи мыльной водой или 2-х процентным раствором питьевой соды (это 1 чайная ложка питьевой соды на 2,5 стакана воды), чтобы нейтрализовать кислоту. · Если вы обожглись щелочью, то обмойте поврежденный участок кожи слабым раствором лимонной кислоты или уксуса. При ожогах известью для нейтрализации применяется 20 % раствор сахара. · Карболовую кислоту нейтрализуют глицерин и известковое молоко. · Приложите к пораженному месту холодную влажную ткань или полотенце, чтобы уменьшить боль. · Затем наложите на обожженную область свободную повязку из сухого стерильного бинта или чистой сухой ткани. 18. Оценка площади ожоговой поверхности. Понятие об ожоговом шоке Специалисты оценивают серьезность ожога по площади и глубине повреждений. Чем эти показатели меньше, тем быстрее и легче ожог заживает. Для того чтобы измерить поверхность поврежденного участка, ввели следующий стандарт. Известно, что ладонь человека составляет 1 процент от поверхности его тела. Чтобы определить долю поврежденной поверхности, в человеческом теле принято выделять 11 сегментов по 9 процентов (так называемое правило "девяток"). Так, каждая рука составляет 9 процентов от всего тела, нога - 18, лицо и шея - 9 и так далее. У детей для определения площади ожога рекомендуется модифицированное правило девяток, дающее достоверный результат с ошибкой не более +5% . Ожоговый шок Это тяжелейшее осложнение ожогов протекает остро и обусловлено обширным термическим поражением кожи и подлежащих тканей, приводящим к нарушению кровообращения. Уменьшается объём циркулирующей крови вследствие её концентрирования и сгущения, понижается количество отделяемой мочи. В отличие от травматического шока ожоговый шок нельзя распознать в раннем периоде на основании снижения артериального давления и частоты пульса. Артериальное давление обычно существенно не падает и может быть даже повышенным, резкое его снижение при ожогах является плохим прогностическим признаком. Практически всегда при площади ожога 15-20% и более и глубоком ожоге свыше 10% площади поверхности тела развивается ожоговый шок. Степень его тяжести также зависит от площади ожога: если она менее 20% поверхности тела, то говорят о шоке лёгкой степени, от 20 до 60% - тяжёлой степени, свыше 60% - крайне тяжёлой степени. Для ранней диагностики ожогового шока важны следующие его проявления: · пострадавший возбуждён или заторможен, · сознание спутанное или вообще отсутствует, · кожа и слизистые (вне ожога) бледные, холодные, · выраженасинюшность слизистых и конечностей, · пульс повышен, · одышка, · рвота, · жажда, · озноб, · мышечная дрожь, · подёргивание мышц, · моча тёмного цвета, вплоть до бурого, количество её резко уменьшается - характерный признак ожогового шока. У детей признаки ожогового шока выражены слабо, что является причиной трудностей распознавания. В первую очередь отмечаются слабость, вялость, синюшность кожных покровов, похолодание конечностей, мышечная дрожь, рвота. В противошоковом лечении нуждаются все дети, у которых площадь ожога превышает 10% поверхности тела и дети младше 3 лет с ожогами более 5% поверхности тела. У пожилых людей ожоговый шок протекает на фоне самых разных сопутствующих заболеваний (сахарный диабет, сердечная недостаточность, заболевания печени и др.), влияющих на его исход. Поэтому противошоковое лечение проводится всем пострадавшим старше 60 лет с поверхностными ожогами более 10% и глубокими ожогами более 5-7% поверхности тела. Значительно увеличивает опасность возникновения ожогового шока ожог дыхательных путей, возникающий при вдыхании горячего воздуха, пара, дыма и т.д. Ожог дыхательных путей следует заподозрить, если во время пожара пострадавший находился в закрытом помещении или в замкнутом пространстве. Кроме того, об ожоге дыхательных путей свидетельствует ожог носа, губ или языка, опалённые волосы. При осмотре полости рта определяются покраснение и пузыри на мягком нёбе и стенке глотки. Наблюдаются также першение в горле, осиплость голоса, затруднение дыхания. Окончательный диагноз ожога дыхательных путей ставит отоларинголог. При сочетании ожога кожи и ожога дыхательных путей ожоговый шок может возникать при площади поражения вдвое меньшей, чем только при ожоге кожи. Электротравма (характеристика, особенности местных ожоговых поражений, общее воздействие на организм). Алгоритм оказания первой помощи Электротравма -- это повреждение электрическим током. Степень воздействия электрического тока на организм определяется разными факторами, в т.ч. физическими параметрами тока, физиологическим состоянием организма, особенностями окружающей среды и др. Установлено, что при напряжении до 450--500В более опасен переменный ток, а при более высоком напряжении -- постоянный. Начальное раздражающее действие электрического тока появляется при токе силой 1 мА.Местное поражение тканей при электротравме проявляется в виде так называемых знаков (меток) тока, главным образом в местах входа и выхода тока, где электрическая энергия переходит в тепловую. Чем выше напряжение электрического тока, тем тяжелее ожоги. Глубокие ожоги возникают при действии тока напряжением от 380В и выше. По глубине поражения электрические ожоги разделяют на четыре степени: При I степени образуются электрометки -- участки некроза эпидермиса. При II степени происходит отслойка эпидермиса с образованием пузырей; При III степени -- некроз всей толщи дермы; При IV степени -- поражение не только дермы, но и сухожилий, мышц, сосудов, нервов, кости. Внешний вид электроожога определяется его локализацией и глубиной. Если он протекает по типу влажного некроза, то и при электроожогах III--IV степени ожоговая поверхность может выглядеть, как при электроожогах II степени, и лишь при удалении эпидермиса обнаруживается поражение более глубоких слоев кожи и подлежащей клетчатки. При электроожоге с обугливанием вследствие сморщивания тканей образуется как бы вдавление. Электроожоги головы почти всегда сопровождаются изменением наружной, а иногда и внутренней пластинки костей свода черепа. Глубокийэлектроожог головы с проникновением в полость черепа может сопровождаться не только воспалительными изменениями в оболочках мозга, но и локальным поражением вещества мозга. Выделяют четыре степени общей реакции организма на электротравму: I -- судорожное сокращение мышц без потери сознания; II -- судорожное сокращение мышц с потерей сознания; III -- судорожное сокращение мышц с потерей сознания и нарушением сердечной деятельности или дыхания; IV -- клиническая смерть. 19. Электротравма (характеристика, особенности местных ожоговых поражений, общее воздействие на организм). Алгоритм оказания первой помощи Электротравма -- это повреждение электрическим током. Наблюдается в промышленности, сельском хозяйстве, на транспорте, в быту. При токе силой 15 мА возникает судорожное сокращение мышц, что как бы "приковывает" пострадавшего к источнику электрической энергии. Однако "приковывающий" эффект возможен и при меньших значениях силы тока. Смертельнаяэлектротравмапроисходит при силе тока более 100 мА. Действует эл. ток как местно, повреждая ткани в местах происхождения так и рефлекторно. Распространяясь по тканям тела человека от места входа к месту выхода, образует так называемую петлю тока. Менее опасной является нижняя петля (от ноги к ноге), более опасной -- верхняя петля (от руки к руке) и самая опасная -- полная петля (обе руки и обе ноги). В последнем случае электрический ток обязательно проходит через сердце, что сопровождается, как правило, тяжелыми нарушениями сердечной деятельности. Ощущения при электротравме весьма разнообразны: легкий толчок, жгучая боль, судорожное сокращение мышц и др. После прекращения действия электрического тока нередко возникают слабость, ощущение тяжести во всем теле, испуг, наблюдается угнетение сознания или возбуждение. Местное поражение тканей при электротравмепроявляется в виде так называемых знаков (меток) тока, главным образом в местах входа и выхода тока, где электрическая энергия переходит в тепловую. Чем выше напряжение электрического тока, тем тяжелее ожоги. Глубокие ожоги возникают при действии тока напряжением от 380В и выше. По глубине поражения электрические ожоги разделяют на четыре степени: При I степени образуются электрометки -- участки некроза эпидермиса. При II степени происходит отслойка эпидермиса с образованием пузырей; При III степени -- некроз всей толщи дермы; При IV степени -- поражение не только дермы, но и сухожилий, мышц, сосудов, нервов, кости. Выделяют четыре степени общей реакции организма на электротравму: I -- судорожное сокращение мышц без потери сознания; II -- судорожное сокращение мышц с потерей сознания; III -- судорожное сокращение мышц с потерей сознания и нарушением сердечной деятельности или дыхания; IV -- клиническая смерть. Особенности воздействия на организм: Внешний вид электроожога определяется его локализацией и глубиной (рис. 1--5). Если он протекает по типу влажного некроза, то и при электроожогах III--IV степени ожоговая поверхность может выглядеть, как при электроожогах II степени, и лишь при удалении эпидермиса обнаруживается поражение более глубоких слоев кожи и подлежащей клетчатки. При электроожоге с обугливанием вследствие сморщивания тканей образуется как бы вдавление. Электроожоги головы почти всегда сопровождаются изменением наружной, а иногда и внутренней пластинки костей свода черепа. Глубокийэлектроожог головы с проникновением в полость черепа может сопровождаться не только воспалительными изменениями в оболочках мозга, но и локальным поражением вещества мозга. При непосредственном или дуговом контакте с током большой силы и высокого напряжения может наступить частичное или полное обугливание конечности. Вследствие сокращения мышц появляются грубые поражения всех суставов. Местные осложнения зависят главным образом от глубины электрического ожога. При электротравме могут возникнуть ранние осложнения, вызванные действием электрического тока в момент его прохождения через организм, когда в результате резкого сокращения мышц иногда возникают переломы и вывихи. Чаще отмечаются перелом позвонков, шейки лопатки, отрыв большого бугорка плечевой кости и вывих плеча. К поздним местным осложнениям относят грубые рубцовые деформации. В ряде случаев на месте электроожога образуются длительно не наживающие язвы. ПЕРВАЯ ПОМОЩЬ ПРИ ЭЛЕКТРОТРАВМЕ: Можно выделить следующие возможные признаки поражения электрическим током: -- пострадавший лежит на электроприборе либо вблизи него; -- возможен запах горелого; -- бледный цвет кожи; -- отсутствие пульсации на сонных артериях; -- отсутствие дыхания; -- "знаки тока" (ожоги там, где вошел или вышел электроток). Помощь пострадавшим от действия электрического тока заключается в выполнении простых, но обязательных правил. 1. Вначале нужно обесточить пострадавшего. Снять с него провода при помощи сухого токонепроводящего предмета: палки, линейки, швабры, книги, свернутых в трубку газет или журналов, а также при помощи резиновых перчаток 2. Можно отключить питание, но есть риск остаться в темноте, что значительно усложнит задачу оказания первой помощи. 3. Если эл. провода зажаты в руке пострадавшего, то необходимо отрезать из ножницами с токонепроводящими ручками на разных уровнях и отдельно друг от друга. 4. В случае воспламенения проводов гасить не водой, а песком или плотной тканью. 5. Держа одной рукой, не касаясь тела пострадавшего хватаясь за сухую одежду оттащить его от опасного агрегата. 6. Только в безопасной обстановке можно дотронуться до пострадавшего. 7. При отсутствии дыхания начать восстановление проходимости дых. Путей. При отсутствии пульса более 7 секунд сделать прекардиальный удар и приступить в СЛРМ по правилу ABC. 8. Если у пострадавшего появляется самостоятельное дыхание- положить в "юезопасную позу" и вызвать СМП. 9. Во всех случаях поражением эл. Тока необходима незамедлительная госпитализация. 20травматический шок(понятие, фазы и их характеристика). Алгоритм оказания первой помощи Травматический шок - это острая реакция организма на тяжелую механическую травму. Причины шокового состояния: · уменьшение количества циркулирующей крови в результате кровотечений; · болевой фактор; · переломы; · повреждения внутренних органов. Выделяют две фазы шока: эректильную и торпидную. ПРИЗНАКИ ПЕРВОЙ (ЭРЕКТИЛЬНОЙ) ФАЗЫ ШОКА: |
