1 Схема клинического обследования неврологических больных
 Скачать 0.67 Mb. Скачать 0.67 Mb.
|
Исследование поверхностных рефлексовРефлексы со слизистых оболочек.Роговичный и конъюнктивальный рефлексы вызываются осторожным прикосновением тонкой полоски бумажки к роговице над радужной оболочкой глаза или к конъюнктиве. Двигательная реакция заключается в закрывании глаз. Рефлекторную дугу образуют глазной и лицевой нервы, рефлексы замыкаются на уровне моста. Глоточный и нёбный рефлексы вызывают раздражением шпателем соответственно слизистой оболочки задней стенки глотки и мягкого нёба: при вызывании глоточного рефлекса возникают глотательные, кашлевые движения в результате сокращения мышц глотки и гортани; в случае нёбного рефлекса поднимается мягкое нёбо и нёбный язычок. Рефлекторную дугу образуют языкоглоточный и блуждающий нервы, замыкаются рефлексы на уровне продолговатого мозга. Кожные рефлексыКожные рефлексы вызываются штриховыми раздражениями кожи тупой иголкой или рукояткой перкуторного молоточка. Брюшные рефлексы верхний, средний и нижний вызываются быстрым штриховым раздражением кожи живота от периферии к средней линии ниже реберной дуги, на уровне пупка, параллельно паховой складке. Больной в это время лежит на спине с расслабленной брюшной стенкой. В ответ возникает сокращение мышц брюшной стенки. Дуги брюшных рефлексов образуют межреберные нервы и грудные сегменты спинного мозга (верхний - Т7-Т8, средний - Т9-Т10, нижний - Т11-Т12). Брюшные рефлексы эволюционно молодые, появление их стимулируется корой большого мозга и вызываются они только после миелинизации пирамидного пути. №10 Исследование глубоких рефлексов Сухожильные рефлексыСгибательный локтевой рефлекс (из двуглавой мышцы плеча) вызывается коротким ударом молоточка по сухожилию двуглавой мышцы плеча в локтевом сгибе. В ответ сгибается предплечье в локтевом суставе. Рефлекторная дуга образуется мышечно-кожным нервом, уровень ее замыкания - шейное утолщение спинного мозга (сегменты С5-С6). Разгибательный локтевой рефлекс (из трехглавой мышцы плеча) вызывается ударом молоточка по сухожилию трехглавой мышцы плеча над локтевым отростком. В ответ разгибается предплечье в локтевом суставе. Дуга рефлекса образована лучевым нервом, уровень замыкания сегменты С7-С8 шейного утолщения спинного мозга. Коленный рефлекс вызывают ударом молоточка по сухожилию четырехглавой мышцы бедра, по связке надколенника. В ответ разгибается голень. Рефлекторную дугу образуют бедренный нерв, уровень замыкания рефлекса - L3-L4 сегменты поясничного утолщения спинного мозга. Ахиллов рефлекс возникает при ударе молоточком по ахиллову сухожилию, и заключается в подошвенном сгибании стопы. Рефлекторную дугу образует большеберцовый нерв, замыкается она на уровне S1-S2 сегментов спинного мозга. Периостальные рефлексыНадбровный рефлекс вызывается ударом молоточка по надбровной дуге и заключается в закрывании век, рефлекторную дугу составляют глазной и лицевой нервы, замыкается она в мосту. Запястно-лучевой рефлекс вызывается ударом молоточка по лучевой кости ниже шиловидного отростка. В ответ возникают сгибание предплечья в локтевом суставе, сгибание пальцев и пронация кисти. Могут наблюдаться не все компоненты ответа. Рефлекторную дугу составляют мышечно-кожный, срединный и лучевой нервы, замыкается на уровне С5-С8 сегментов шейного утолщения спинного мозга. Нижнечелюстной рефлекс вызывается нанесением легких раздражений молоточком по подбородку при полуоткрытом рте отдельно справа и слева. В ответ вследствие сокращения жевательных мышц возникает поднятие нижней челюсти. Рефлекторную дугу составляет нижнечелюстной нерв, замыкается рефлекс на уровне моста. №11 Симптом Бабинского. Вызывается интенсивным штриховым раздражением наружного края подошвы. В норме происходит подошвенное сгибание всех пальцев, а при положительном симптоме Бабинского определяются два компонента: медленное тоническое разгибание (тыльное сгибание) большого пальца и, возможно, разведение II—V пальцев («знак веера»). В норме определяется у детей и исчезает в ходе развития навыка ходьбы. Его наличие в раннем детском возрасте связывают с основной функцией стопы приматов — разгибание стопы и большого пальца при обхватывании стопой дерева (М. И. Аствацатуров). Является одним из важных симптомов, указывающих на поражение центрального двигательного нейрона. Рефлекс может наблюдаться в следующих случаях: минимальные порезы нижних конечностей; при присутствии высокой степени сухожильных рефлексов. 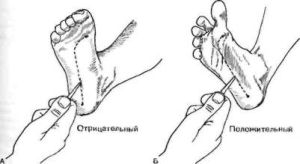 № 12 Симптом Гордона. Вызывается сжатием кистью врача икроножной мышцы пациента. При положительном симптоме происходит разгибание I пальца или всех пальцев стопы. №13 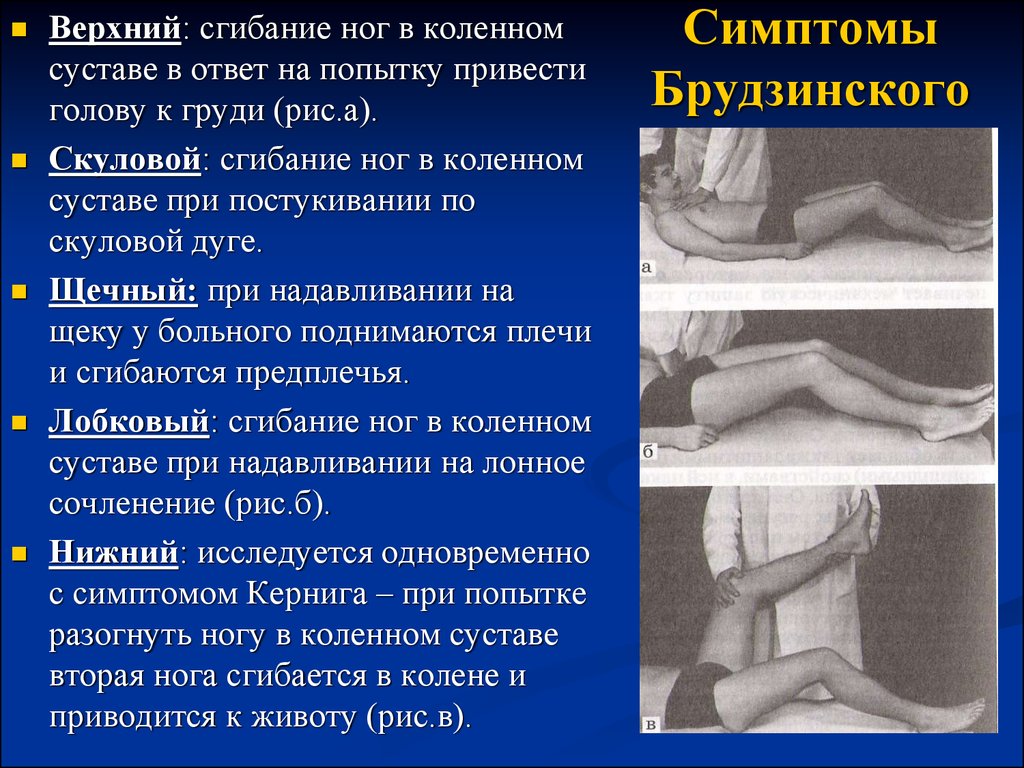 №14 Диагностирование симптома Кернига проводится в две фазы. Выполняется следующее: Ноги больного сгибаются в тазобедренном и коленном суставах под углом в 90 градусов. Ноги разгибаются в коленях. При положительном симптоме Кернига невозможно полностью разогнуть ноги в коленном суставе. Причиной этому является рефлекторный спазм, который возникает в скелетной мускулатуре голени. Положительный рефлекс с обеих сторон свидетельствует о наличии менингита, повышенного внутричерепного давления, что стало причиной раздражения оболочек мозга. №15 Симптом Лесажа, или подвешивания, позволяет определить, есть ли менингит у грудного ребенка. Выполняется это исследование так: врач берет грудного малыша за подкрыльцовые ямки (подмышки) — обеими руками; со спины затылок необходимо придерживать указательными пальцами; в таком закрепленном положении обследуемого грудничка приподнимают. Если малыш непроизвольно подтягивает нижние конечности к животику, подгибая их в тазобедренных и коленных суставах, и в таком состоянии придерживает их на длительное время, то это положительный синдром Лесажа. То есть это указывает на наличие менингита у ребенка. У здорового грудничка ножки свободно двигаются сгибаются и разгибаются. №16 Сгибаем голову и сгабаются ноги № 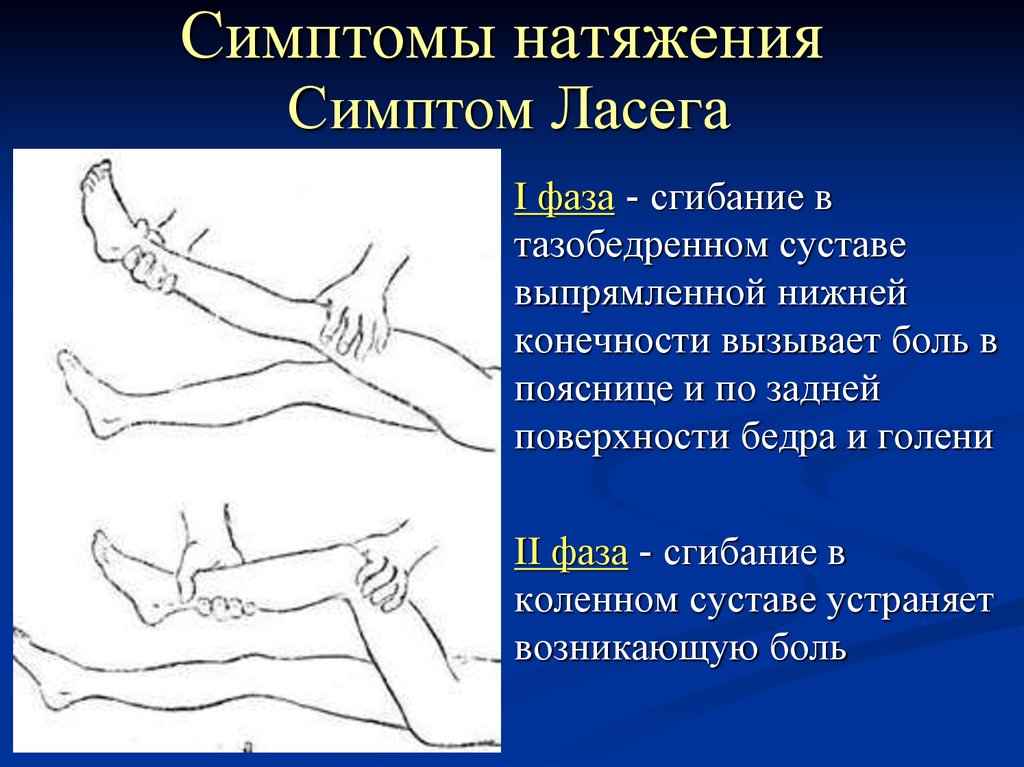 17 17№18 Синдром посадки позволяет полностью изучить природу возникших патологических болей в позвоночном отделе и выяснить состояние нервных корешков. Происходит подобная диагностика следующими образом: во время первичного осмотра пациента просят присесть и находится в полулежащем положении (с полностью вытянутыми ногами); если у пациента наблюдается болевой синдром натяжения, то долго находиться в таком состоянии он не сможет из-за превышения болевого порога и сокращении мышц в области коленного сустава. Немаловажным способом диагностики натяжения является пальпация в повреждённой области во время того, как пациент будет находиться в сидячем состоянии. Врач прощупывает возможные области поражения до получения рефлекторных спазмов у больного. Синдром посадки имеет большое значение для диагностики неврологических заболеваний периферических нервов. 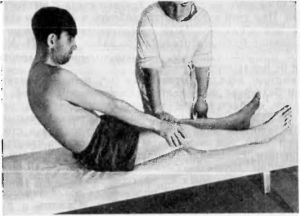 №19 Пробы для выявления скрытых парезов: а) Верхняя по Мингаццини. Методика выполнения: руки вытянуты вперед и установлены в горизонтальной плоскости ладонями книзу или внутрь (в последней модификации ладони параллельны друг другу). Клиническая картина положительного симптома: паретичная рука опускается быстрее здоровой, сгибается в локтевом и лучезапястном суставах, опускается кисть. б) Верхняя по Барре. Методика выполнения: руки вытянуты вперед и установлены ладонями внутрь выше горизонтальной линии либо на 30—45°, либо максимально высоко; ладони параллельны друг другу. Клиническая картина положительного симптома: паретичная рука опускается быстрее здоровой, сгибается в локтевом и лучезапястном суставах. в) Автоматическаяпронация по Бабинскому. Методика выполнения: руки вытянуты вперед и установлены в супинированном положении (ладонями вверх). Клиническая картина положительного симптома: паретичная рука постепенно пронируется, иногда опускается. г) Поза Будды (Панченко). Методика выполнения: руки подняты, согнуты в локтевых суставах, установлены ладонями вверх, слегка касаются кончиками пальцев друг друга. Клиническая картина положительного симптома: паретичная рука постепенно пронируется, иногда опускается. д) Ульнарный дефект по Вендеровичу. Методика выполнения: разогнутые пальцы с силой приведены друг к другу; врач легким движением пытается отвести V палец от IV поочередно на обеих руках, воздействуя на фаланги. Клиническая картина положительного симптома: на стороне пареза сопротивление отведению ослаблено вплоть до того, что здесь не удается удержать приведенный мизинец е) Пальцевой феномен Дойникова. Методика выполнения: руки лежат на коленях ладонями кверху, кисти супинированы, пальцы разведены. Клиническая картина положительного симптома: на стороне пареза возникает пронация кисти и сгибание пальцев. ё) Проба «кольца» Панова. Методика выполнения: I и V пальцы образуют «колечко», которое врач легким движением пытается разорвать поочередно на обеих руках. Клиническая картина положительного симптома: на стороне пареза сопротивление разрыву «колечка» ослаблено. ж) Нижняя по Мингаццини. Методика выполнения: пациент лежит на животе, его ноги согнуты в тазобедренном и коленном суставах под прямым углом, не соприкасаются друг с другом. Клиническая картина положительного симптома: паретичная нога опускается быстрее здоровой. з) Нижняя по Барре. Методика выполнения: пациент лежит на спине, а его ноги согнуты в коленных суставах под прямым или слегка тупым углом. Клиническая картина положительного симптома: паретичная нога опускается быстрее здоровой. и) Динамическая (модификация проб Мингаццини и Барре). Методика выполнения: пациент повторно совершает движения, соответствующие пробе Мингаццини и Барре. Клиническая картина положительного симптома: паретичная рука или нога быстрее утомляются. № 20 Методы исследования двигательной функции Методы исследования двигательной функции включают изучение активных и пассивных движений, мышечной силы, тонуса трофики, координации движений, походки, мимики. Учитываются также наличие и характер синкинезий, параличей и парезов, гиперкинезов, судорог. Жалобы трудно выполнять тонкие движения, устает рука при письме, изменился почерк, слабость в руках, ногах, нарушение походки, расстройство речи, глотания и т.п. Осмотр Оценка особенностей статики (осанка) и моторики (прежде всего, ходьбы). ^ Положение больного — активное, пассивное, вынужденное и т.п. Двигательная активность — олигокинезия, брадикинезия, гиперкинезы, мимика /амимия, олигомимия, тики и т.п. №21 ДИФ диагностика При диагностике центрального паралича у взрослых применяется метод дифференцированного диагностирования (ДИФ). Осуществляется методом исключения заболеваний, не относящихся к конкретному случаю. В конечном итоге ДИФ остается единственное заболевание, которое является причиной спастического паралича. Такой диагноз состоит из трех этапов: на первом этапе выясняются все заболевания, перенесенные больным; второй этап включает в себе осмотр больного и выяснение симптоматики; на третьем этапе изучаются все лабораторные и компьютерные анализы, на их основе врач должен сделать заключение и огласить диагноз. При проведении исследования врач может полагаться на свой опыт или использовать специальные компьютерные программы. Новейшие программные приложения позволяют наиболее точно выявить всю картину болезни и ставить диагноз в максимально короткое время. Нарушение у детей определяется путем отслеживания развития различных способностей. Наиболее частыми признаками наличия паралича являются: неспособность держать пищу во рту; при попытке произвести произвольное движение наблюдается дрожание конечностей; ноги постоянно находятся в крепко сжатом состоянии; плохо владеет руками или наблюдается активность только одной руки. Также тест на спастический паралич включен в порядок осмотра новорожденных до 6 месяцев. Источник: http://neurodoc.ru/diagnostika/simptomy/centralnyj-spasticheskij-paralich.html №22 Синдром поражения лицевого нерва У детей нередко встречаются воспалительные поражения лицевого нерва, приводящие к периферическому параличу лицевых мышц. На стороне поражения лицевого нерва сглажены складки в области лба, несколько опущена бровь, глазная щель не смыкается, щека свисает, сглажена носогубная складка, опущен угол рта. Больной не может вытянуть губы вперед, задуть горящую спичку, надуть щеки. При еде жидкая пища выливается через опущенный угол рта. Наиболее ярко парез мышц лица выявляется при плаче и смехе. Эти нарушения иногда могут сопровождаться слезотечением, повышенной чувствительностью к слуховым раздражителям (гиперакузия), расстройством вкуса на передних двух третях языка. Реже периферический парез мышц лица обусловлен недоразвитием ядер лицевого нерва. В таких случаях поражение обычно двустороннее симметричное; симптомы наблюдаются с рождения и часто сочетаются с другими пороками развития. Двустороннее поражение лицевого нерва, чаще его корешков, может наблюдаться также при множественных невритах (полиневриты), воспалении мозговых оболочек (менингиты), переломах костей основания черепа и других травмах черепа. Синдром поражения глазодвигательных нервов Поражение глазодвигательного и отводящего нервов приводит к параличу иннервируемых ими мышц и к возникновению косоглазия. у больных с поражением глазодвигательного нерва возникает расходящееся косоглазие, так как здоровая наружная прямая мышца, иннервируемая отводящим нервом, оттягивает глазное яблоко в свою сторону. При поражении отводящего нерва по той же причине развивается сходящееся косоглазие (перетягивает здоровая внутренняя прямая мышца, иннервируемая глазодвигательным нервом). При поражении блокового нерва косоглазия, как правило, не возникает. Может наблюдаться легкое сходящееся косоглазие при взгляде вниз. При поражении глазодвигательного нерва может возникнуть опущение верхнего века (птоз) за счет паралича мышцы, поднимающей верхнее веко, а также расширение зрачка (мидриаз) вследствие паралича мышцы, суживающей зрачок, нарушение аккомодации (ухудшение зрения на близкие расстояния). При параличе глазодвигательных мышц возможно выпячивание глазного яблока из орбиты за счет снижения их тонуса (экзофтальм). При взгляде в сторону при парализованной мышце возникает двоение (диплопия). Синдром поражения подъязычного нерва Поражение подъязычного нерва или его ядра в стволе головного мозга вызывает периферический паралич соответствующей половины языка. Наблюдаются атрофия мышц языка (истончение парализованной половины языка), гипотония (язык тонкий, рас пластанный, удлиненный), отклонение языка при его высовывании в сторону паралича, фибриллярные подергивания. Движения языка в пораженную сторону ограниченны или невозможны. Возможно нарушение звукопроизношения — дизартрия. Синдром поражения добавочного нерва При поражении добавочного нерва или его ядра в стволе головного мозга развивается периферический паралич грудиноключично-сосцевидной и трапециевидной мышц. В результате больной испытывает затруднения при повороте головы в здоровую сторону и при необходимости поднять плечо. Ограничено поднимание руки выше горизонтальной линии. На стороне поражения наблюдается опущение плеча. Нижний угол лопатки отходит от позвоночника. Синдром сочетанного поражения языко-глоточного, блуждающего и подъязычного нервов (бульбарный синдром) При поражении языко-глоточного и блуждающего нервов двигательные нарушения характеризуются периферическим параличом мышц глотки, гортани, мягкого нёба, трахеи, языка. Такое состояние называется бульбарным параличом. Паралич мышц глотки приводит к затрудненному глотанию. При глотании больные поперхиваются. Паралич мышц надгортанника приводит к попаданию жидкой пищи в гортань и трахею, а паралич мыши мягкого нёба — к затеканию пищи в полость носа. Паралич мыши гортани приводит к провисанию связок и к афонии или гипофонии (голос становится беззвучным). Из-за провисания мягкого нёба голос может приобретать гнусавый оттенок. Язычок отклоняется в здоровую сторону. Из-за паралича языка нарушается жевание. Язык отклоняется в пораженную сторону, движения его затрудняются. Наблюдаются атрофия и гипотония языка. Имеет место нарушение звукопроизношения: развивается бульбарная дизартрия. Нёбный и глоточный рефлексы исчезают. Блуждающий нерв обеспечивает вегетативную (парасимпатическую) иннервацию кровеносных сосудов и внутренних органов (в том числе сердца). Его двустороннее поражение вызывает смерть вследствие остановки деятельности сердца и дыхания. №23 Исследование функции лицевого нерва. Методика исследования. В основном определяют состояние иннервации мимических мышц лица. Оценивают симметричность лобных складок, глазных щелей, выраженность носогубных складок и углов рта. Используют функциональные пробы: больного просят наморщить лоб, оскалить зубы, надуть щеки, посвистеть; при выполнении этих действий выявляется слабость мимической мускулатуры. Для уточнения характера и выраженности пареза применяют электромиографию и электронейрографию.Вкусовую чувствительность исследуют на передних 2/3 языка, обычно на сладкое и кислое, для чего каплю раствора сахара или лимонного сока с помощью стеклянной палочки (пипетки, кусочка бумаги) наносят на каждую половину языка. После каждой пробы больной должен хорошо прополоскать рот водой. №24 |
