РЕабилитация. Реабилитация в неврологии. 1. Спастический гемипарез
 Скачать 151.89 Kb. Скачать 151.89 Kb.
|
1 2 Лекция: Реабилитация в неврологии Изучить материалы, составить план реабилитации при следующих состояниях: 1. Спастический гемипарез 2. Дисфагия 3. Афазия 4. Нарушение функции тазовых органов. 1. Спастический гемипарез Спастический гемипарез — это нарушение двигательной функции в нервной системе человека, одна из форм ДЦП. Болезнь возникает из-за поражения одного из полушарий мозга. Серьезное заболевание, выражающееся в полном или частичном параличе конечностей с одной стороны. Также заболевание отражается на психическом состоянии человека, снижая его работоспособность и затормаживая развитие. Для установления точной причины недуга нужна комплексная диагностика, а терапия включает в себя целый комплекс мер, восстанавливающих ЦНС и пораженные мышцы. Если пренебрегать лечением, то возможно развитие осложнений вплоть до полной неподвижности пораженных конечностей. Но если вовремя начать заниматься восстановительными процедурами, можно не только избежать развития недуга, но и почти полностью устранить его! Лечение Терапевтическая тактика зависит от многих причин: возраста; наличия дополнительных заболеваний; причин возникновения гемипареза; степени поражения мозга и конечностей. Лечение назначается индивидуально для всех людей, общего метода избавления от недуга нет. Тем не менее можно выделить общие направления терапии, которые в разных формах назначают всем без исключения: медикаментозное лечение; посещения бассейна; массаж; лечебная физкультура; поднятие иммунитета. Также назначают дополнительные процедуры для общего укрепления организма, например, закаливания. Медикаментозное лечение Во всех случаях врачи назначают витаминные комплексы для укрепления иммунитета. Это необходимо для предотвращения осложнений во время лечения, а также повышения уровня переносимости используемых медикаментов. В комплексы обязательно должны входить витамины В и Е. Из препаратов чаще всего назначают: Баклофен; Сибазол; Седуксен; Церебролизин; Мидокалм; Баклосан. Хоть применение этих средств и допускается в домашних условиях, врачи рекомендуют проводить медикаментозную терапию в условиях стационара. Дело в том, что указанные выше препараты имеют ряд побочных эффектов, поэтому постоянный контроль медиков необходим. Если же лечение проводится в домашних условиях, то в больницу нужно обращаться при первом же проявлении побочных действий. Лечение гемипареза медикаментами — сильный удар по организму. Рекомендуется применять его только в самых тяжелых случаях. При этом дозировка препаратов назначается индивидуально лечащим врачом, зачастую совсем не так, как прописано в инструкции. Физиотерапия Это направление лечения включает в себя лечебную физкультуру и массажи. Проводить эти мероприятия можно как дома, так и в клинических условиях, принципиальной разницы нет. Среди массажей наиболее распространены: физиотерапевтический; гидромассаж; массаж с применением лечебных грязей. Комплекс ЛФ разрабатывается в зависимости от локализации поражения. В любом случае будут полезны: упражнения на пресс; прыжки; разминка мышц для нормализации кровотока в пораженных конечностях; мероприятия для развития мелкой моторики. Также врачи рекомендуют больным посещать бассейн (под присмотром инструктора) и скандинавскую ходьбу. Заболевание правосторонний гемипарез обладает крайне неприятными симптомами, такими как нарушенная работа ЦНС и нервной системы в целом, в результате чего больной страдает частичной потерей двигательной активности и нарушенной работой части мышц. О гидроцефальном синдроме у грудничка ищите информацию по другой ссылке. Польза с положительными эмоциями Для положительной динамики лечения спастического гемипареза у человека должен быть стимул. Без позитивного настроя и массы положительных эмоций тут не обойтись. Для достижения этого врачи рекомендуют применять в качестве дополнительной терапии верховую езду. Достоинства налицо: общение с животными дарит хорошее настроение; лошади чувствуют переживания человека, поэтому он ощутит поддержку, хоть и неявную; во время верховой езды задействованы многие группы мышц. Стоит это, конечно, недешево, однако результат полностью оправдывает затраты. Кстати, общение с дельфинами оказывает похожий эффект. При гемипарезе не нужно заниматься самолечением. Все предстоящие терапевтические методы следует обсуждать с врачом и действовать только по его указаниям. ЛФК при гемипарезе является частью комплекса мер, имеет огромное значение, поскольку позволяет улучшить двигательные функции пораженных конечностей, избежать возникновения контрактур, как следствие – улучшить жизнь пациента, его способность к движению и самообслуживанию. Комплексы упражнений 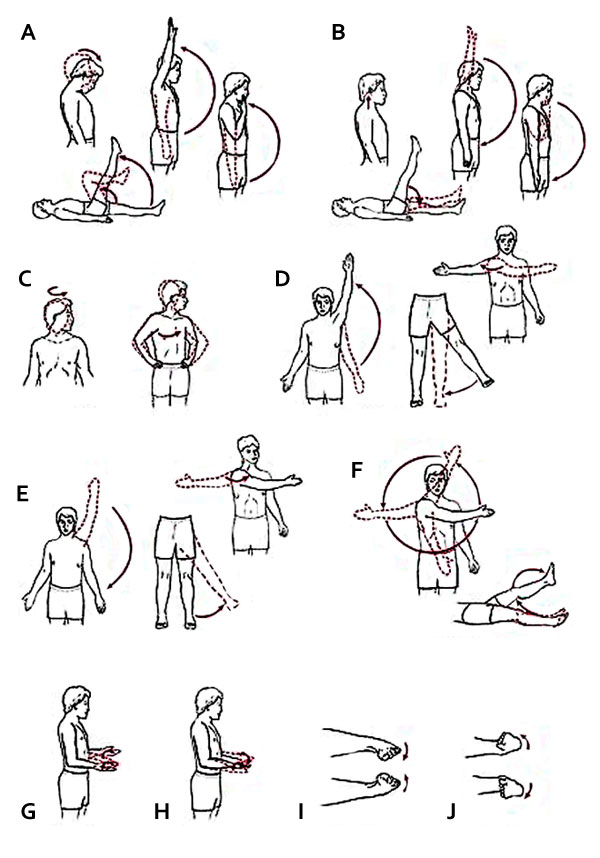 Если гемипарез возник после травмы или заболевания у взрослого человека, комплекс лечебной физкультуры помогает скорее восстановиться. Проводить его нужно после массажа, это позволяет подготовить мышцы к физическим нагрузкам, улучшить кровоток. Массаж делается от кисти к плечу и от стопы к бедру. Комплексы упражнений ЛФК при гемипарезе значительно различаются, в зависимости от степени поражения. Комплекс №1 Если пациент еще слаб, упражнения делаются, лежа в постели. Пациент пытается согнуть ногу в колене, медленно везя ее по кровати. Необходимо разогнуть согнутую в колене ногу. Если больной на первых порах не может самостоятельно согнуть ногу в колене, ему помогает человек, под присмотром которого выполняются упражнения. Кисть сжимается в кулак и разжимается. Это упражнение можно выполнять с помощью маленького резинового мячика или груши. Отличный эффект дают занятия со специальным массажным мячиком. Рука сгибается в локте, подносится к плечу, затем выпрямляется и опускается. Сначала можно помогать себе здоровой рукой. Стопа тянется на себя, затем расслабляется. Нога укладывается на натянутую над кроватью резиновую ленту или бинт в несколько слоев, больной выполняет круговые движения стопой. Больной тянет за концы резиновой ленты, пытаясь ее растянуть. Комплекс №2 Этот ЛФК комплекс при гемипарезе выполняется, когда больной уже окреп и может сидеть на стуле и стоять у опоры. Сидя ровно на стуле, опускать голову, подтягивая или прижимая подбородок к груди. Голова наклоняется поочередно к правому и левому плечу. Упражнение выполняется медленно и осторожно, чтобы не провоцировать головокружения. Сидя на стуле, опустить руки вдоль тела и выполнять вращательные движения кистями. Руки поднимаются до уровня плеч и медленно плавно опускаются. Необходимо стараться достать пальцами плечи. Сидя на стуле, опереть ногу на пятку и нажимать воображаемую педаль, ставя ногу на всю ступню, а затем возвращая в исходное положение. Выполнять вращательные движения ступней. Держась за спинку стула, подниматься на носочки. Держась за спинку стула, ноги вместе. Нога отставляется в сторону, возвращается в исходное положение, затем назад и возвращается в исходное положение. Лежа на спине, сгибать и разгибать ноги в коленях. Лежа на спине, пытаться чуть приподнять поочередно то одну, то другую больную ногу. Правила выполнения упражнений Гимнастика делается при помощи и под наблюдением здоровых помощников. Любые упражнения выполняются в комфортном темпе, не нужно спешить и чрезмерно напрягаться. Занятия проводятся ежедневно, системность в этом случае – залог выздоровления. В процессе выполнения можно делать небольшие (не более 5 минут) перерывы между 2-3 сериями упражнений. Сначала каждое упражнение следует делать не более 5 раз, привыкнув к занятиям, можно увеличить нагрузку до 10 повторений. Дополнительные рекомендации и полезные советы И детям, и взрослым при гемипарезе обязательно следует развивать мелкую моторику. Можно нанизывать бусы или складывать мозаику, шнуровать или застегивать вещи. Поиграйте с больным в мяч. Только использовать лучше теннисный мячик. По возможности организуйте своему больному занятия в бассейне. Такие процедуры благотворно влияют на мышцы, тренируют сердечно-сосудистую и дыхательную системы. Если человек достаточно окреп для прогулок, ежедневно проходите небольшую дистанцию, постепенно увеличивая нагрузки. Конечно, восстанавливаться после серьезных неврологических заболеваний очень тяжело, здесь необходимо руководство опытных медицинских работников и поддержка близких. Но гемипарез, все же, значительно легче тетрапареза, когда поражены все конечности, или паралича, когда движения полностью отсутствуют. Именно поэтому вероятность практически полного выздоровления значительно выше. Занимайтесь, не жалейте на это времени и сил. И будьте здоровы. 2. Дисфагия Дисфагия - (от дис... и греч. phagein - есть, глотать) – клинический симптом нарушения функции глотания – трудности или дискомфорт продвижения пищевого комка от ротовой полости до желудка. Дисфагия – это восприятие того, что имеется препятствие для нормального движения проглоченной пищи, не сопровождающееся болевым синдромом, возникающее вследствие нарушения пассажа пищи из ротовой полости в желудок. Реабилитационные мероприятия при дисфагии должны включать: правильный выбор способа кормления пациента расчет энергетической ценности модифицированных по консистенции продуктов и подбор питательных смесей для нутритивной поддержки гигиенический уход за полостью рта логопедическую коррекцию, направленную на подбор консистенции пищи, способов стимуляции чувствительности слизистых оболочек полости рта, стимуляцию и растормаживание акта глотания, восстановление дыхания, речи лечебную логопедическую гимнастику, направленную на правильное позиционирование, стимуляцию активного глотания, нормального дыхания, восстановления повышения функциональной активности мышц, участвующих в акте глотания и приема пищи – жевательных, мимических, мышц языка. физиотерапевтические методы терапии, при этом методом выбора при нейрогенной дисфагии является внутриглоточная электростимуляция глотательного рефлекса. иглорефлексотерапию хирургическую коррекцию (по показаниям), направленную на создание альтернативных путей кормления пациента психологическую коррекцию бытовую коррекцию, направленную на коррекцию или создание условий , облегчающих прием пищи пациентом самостоятельно в условиях сниженной или нарушенной функции. Различная техника обучения и переобучения глотанию разрабатывается для того, чтобы облегчить его нарушенный процесс. Она включается укрепляющие упражнения, стимуляцию биологической обратной связи, температурную и вкусовую стимуляцию. Методы реабилитации больных с нейрогенной дисфагией Подготовительный Подготовка ротовой полости к акту глотания (очистка и увлажнение губкой), снимание или установка съемных протезов II. Метод «Разглатывание» После обследования больного проводится подбор оптимальной по консистенции пищи для больного в данный момент. В дальнейшем применяется пища разной консистенции, постепенное увеличение объема однократного приема. Выбор нужного объема глотка, количество пищи через рот для однократного приема Выбор температурного режима питания (от комнатной температуры до льда (мороженое), если нет диабета; от комнатной температуры - до 50 градусов тепла) Восстановление вкусовых ощущений (на протяжении всего реабилитационного периода). Подбор величины ложки (восстановление чувствительности рта). III. Метод заместительной терапии Постановка назогастрального зонда (в дальнейшем - наложение чрескожной эндоскопической гастростомы) Парентеральное питание. IV. Постуральный метод – выбор оптимальной позы для принятия пищи в данный момент. V. Тренировочный метод Тренировочные упражнения для укрепления мыщц, которые участвуют в процессе глотания Восстановление контроля над глотком Глотание различной по консистенции пищи и жидкости. НЕДОПУСТИМЫЕ ДЕЙСТВИЯ ПРИ ДИСФАГИИ При дисфагии запрещается: Давать перорально таблетки до проведения скринингового тестирования. Пациентам с нейрогенной дисфагией не следует назначать медикаменты, которые снижают уровень сознания и угнетают функцию глотания: (седативных средств (особенно бензодиазепинового ряда), дофаминергических, антихолинергических препаратов) Кормить больного лежа в горизонтальном положении (угол от 45%) Кормить быстро Давать пить воду Пить через Запивать водой твердую пищу Запрещать выплевывать скопившуюся слюну (говорить «Глотай») Пользоваться неудобной посудой (слишком большой, маленькой, скользкой, хрупкой Кормить в неудобной позе сидя (нужна опора спины, под ноги - скамеечка, под паретичную конечность - подушка или – поддержка-косынка) Сразу после еды принимать горизонтальное положение (только через 30-40мин) Есть слишком горячую или слишком холодную пищу (помнить о нарушенной чувствительность языка, щек, глотки) Кормить только детским гомогенным питанием, нужен подбор диеты с учетом калорийности для взрослого человека. Забывать о количестве жидкости (2 литра в сутки) Забывать о гигиене полости рта после каждого кормления. 3. Афазия Афазия– это системное приобретенное расстройство уже сформировавшейся речи, возникающее при органических повреждениях коры больших полушарий головного мозга. В зависимости от причин возникновения, афазия может возникнуть внезапно (как, например, при инсульте или черепно-мозговой травме или развиваться постепенно вследствие дегенеративных процессов в головном мозгу или нейроинфекции). Но чаще всего афазия возникает на фоне острого нарушения мозгового кровообращения (инсульт), который бывает двух видов: ишемический и геморрагический. Ишемический инсульт является следствием тромбоза, когда кровь перестает поступать к одному из отделов мозга. Геморрагический инсульт возникает в результате кровоизлияния в мозг. Далеко не каждый инсульт дает нарушение речи. Принципиальным фактором является локализация очага поражения. Принято считать, что афазия возникает при поражении левого полушария. В зависимости от места повреждения мозговой ткани выделяют следующие виды афазии: Сенсорная. Возникают трудности понимания речи окружающих вследствие нарушения способности к распознаванию звукового состава речи. Hарушено произношение слов. Моторная. При относительно сохранном понимании больной испытывает трудности при переходе от одного звука или слова к другому. Акустико-мнестическая. Нарушено понимание речи в усложненных условиях в следствии сужения объема слухоречевой памяти. Больной испытывает трудности в подборе нужного слова. Семантическая. Нарушено понимание логико-грамматических конструкций, предлогов. Возникают значительные трудности в счетных операциях. Динамическая, при которой страдает активная связная речь как результат нарушения планирования речевого высказывания. При всех видах афазии также страдает письмо и счет. В зависимости от вида нарушения они имеют свои особенности и пути восстановления. МЕТОДЫ ЛОГОПЕДИЧЕСКОЙ РАБОТЫ Дыхательная речевая гимнастика Дыхательная гимнастика – комплекс упражнений, направленных на восстановление речевого дыхания и координацию функций дыхания и фонации. Задачи проведения дыхательной гимнастики: дифференциация носового и ротового дыхания; формирование длительного ротового выдоха под контролем движений диафрагмы и мышц брюшного пресса; вырабатывание умения равномерного, ритмичного распределения воздуха в процессе речевой деятельности. Дыхательные упражнения в остром периоде проводятся с учетом тяжести состояния больного и зависят от степени его психической активности. Применяются, как пассивные, так и активные приемы работы. Нормализация дыхания в результате выполнения гимнастики улучшает функциональную деятельность всех органов и систем, активизирует механизмы саморегуляции. Голосовые упражнения Голосовая гимнастика – комплекс логопедических мероприятий, направленных на постепенную активизацию и координацию нервно-мышечного аппарата гортани для восстановления полноценной голосовой функции. Задачами проведения голосовой гимнастики являются: активизация голосового аппарата при гипотонусных расстройствах или снятие излишнего напряжения при гипертонусе; восстановление утраченных кинестезий голосоведения, т.е. непосредственно самой фонации. Восстановление голоса необходимо начинать как можно раньше, что позволит предупредить фиксацию навыка патологического голосоведения и появление невротических реакций у больных. Логопедический массаж Логопедический массаж – метод активного механического воздействия, который изменяет состояние мышечной, кровеносной и лимфатической системы; оживляет кинестезии; активизирует трофику тканей. Как одна из важных логопедических техник, массаж способствует нормализации мышечного тонуса артикуляционной и мимической мускулатуры, что в конечном итоге приводит к улучшению произносительной стороны речи и уменьшению эмоционального напряжения. Основная цель логопедического массажа – устранение патологической симптоматики в мышечной системе периферического отдела речевого аппарата. Массаж используется в логопедической работе с лицами, у которых диагностируются экспрессивные речевые расстройства. Логопедический массаж может проводиться на всех этапах коррекционного воздействия, но особенно значимо его применение на начальных этапах работы, что повышает эффективность логопедического воздействия в целом (Дьякова, 2006). Логопедический массаж осуществляется логопедом в области лица, головы, шеи. В силу этого, логопедический массаж обязательно должен включать все мышцы артикуляционного аппарата (языка, губ, щек, мягкого неба), даже в тех случаях, когда диагностируется поражение мышц лишь на локальном участке. На основании результатов предварительной диагностики логопед определяет вид массажа, необходимого для данного пациента; составляет комплекс массажных приемов, определяет последовательность массажных движений, методику их проведения и ориентировочную нагрузку. В логопедической практике могут быть использованы несколько видов массажа: дифференцированный (активизирующий или расслабляющий) массаж, основанный на приемах классического массажа; точечный массаж, т.е. массаж по биологически активным точкам (активизирующий или расслабляющий); массаж с применением специальных приспособлений (шпатели, зондозаменители) или зондовый массаж; элементы самомассажа. Выбор последовательности массажных движений и приемов их выполнения в логопедическом массаже определяются состоянием тонуса пораженных мышц. При повышенном тонусе мышц периферического речевого аппарата (гипертонусе) используется расслабляющий массаж, который включает следующие приемы классического массажа: легкие поглаживания, похлопывания, пощипывания; легкую вибрацию и точечный расслабляющий массаж. Все движения проводятся по направлению от периферии к центру. При пониженном тонусе мышц периферического речевого аппарата (гипотонусе) используется активизирующий массаж, который включает следующие приемы классического массажа: поглаживание в сочетании с приемами растирания и разминания; усиленную вибрацию, пощипывания и постукивания, а также точечный активизирующий массаж. Последовательность массажных движений в данном случае рекомендуется иная: от центра к периферии. Артикуляционная гимнастика Артикуляционная гимнастика – комплекс специальных упражнений, направленных на укрепление мышц артикуляционного аппарата, развитие их силы и подвижности. Задачи артикуляционной гимнастики: выработка тонких дифференцированных движений органов артикуляции; формирование кинестетической и кинетической основы артикуляционных движений. Артикуляционная гимнастика проводится в пассивном, пассивно-активном и активном режиме и включают в себя упражнения для мимических мыщц, мышц губ, языка, мягкого неба и нижней челюсти. В результате выполнения артикуляционной гимнастики улучшается функциональная деятельность органов жевания, глотания и звукопроизношения. Функциональные тренировки Преодоление нарушений неспецифических компонентов высшей психической деятельности, таких как речевая инактивность, аспонтанность, вязкость, инертность и др., снятие симптомов диашиза (охранительного торможения) в остром периоде инсульта и черепно-мозговой травмы является важной частью логопедической работы. В целях уменьшения выраженности персевераций, восстановления оптико-пространственных координаций, укрепления мнестической функции, преодоления расстройств мануального праксиса, повышения общей активности больного и функции произвольного внимания, проводятся функциональные тренировки. Функциональные тренировки включают в себя различные виды речевой и неречевой деятельности: выполнение графо-моторных упражнений; конструирования; счетных операций; рисования; трактовку пословиц и поговорок; раскладывание серий сюжетных картин; прослушивание текстов; запоминание групп предметных картинок и слов; заучивание стихов и многое др. Сочетание применения медикаментозной терапии, назначенной врачом, с выполнением специальных упражнений, проводимых логопедом, функционально активизирует сохранные, но временно угнетенные зоны головного мозга и способствует интенсивности протекания нейродинамических процессов. Аппаратные технологии Применение аппаратных методов лечения в остром периоде инсульта и черепно-мозговой травмы значительно улучшает функциональное состояние центральной нервной системы и повышает мотивацию к логопедическим занятиям, укрепляя сотрудничество логопеда и больного. Использование «обходных путей» и специальных средств воздействия при восстановлении речевых нарушений повышает качество оказания логопедической помощи. Для достижения положительного стойкого результата и сокращения сроков восстановительного периода в логопедической работе применяются многофункциональные речевые и дыхательные тренажеры, механические вибраторы, нейромышечные электростимуляторы и др. Воздействие на различные сенсорные каналы больного через зрительные, слуховые и тактильные сигналы стимулирует функции дыхания, глотания, голосообразования, работу мышц речевого аппарата и мимической мускулатуры; восстанавливает темпо-ритмическую просодическую стороны речи; улучшает зрительно-моторную координацию и слуховое восприятие; укрепляет функции внимания и самоконтроля; способствует нормализации кровообращения и улучшению трофики тканей. Информационно-компьютерные технологии (ИКТ) ИКТ используются в логопедической практике с целью создания электронной базы данных пациентов; ведения и обработки документации; создания дидактических пособий и презентаций занятий; размещения и получение специализированной информации через Интернет-ресурсы. ИКТ также являются средством для повышения эффективности восстановительного обучения и ускорения решения следующих реабилитационных задач: - стимуляция зрительного и слухового восприятия; - укрепление произвольного внимания и самоконтроля; - формирование положительного эмоционального настроя; - повышение мотивации к логопедическим занятиям. Обучающие компьютерные программы, по сравнению с традиционными методическими средствами, обеспечивают новые возможности диагностики и восстановления или компенсации речевых нарушений. ОБУЧЕНИЕ ПАЦИЕНТОВ И ИХ РОДСТВЕННИКОВ В остром периоде инсульта или черепно-мозговой травмы часто нарушается взаимоотношение человека с окружающим миром и в той или иной мере изменяется сама личность больного. Все это приводит к психической и социальной дезадаптации. На этом этапе важнейшими задачами восстановительной работы является обучение пациентов и их родственников эффективным коммуникативным стратегиям и формирование долгосрочной мотивации на достижение положительного результата. Для решения данной задачи логопед осуществляет следующие виды деятельности: 1. Проводит разъяснительную работу с больным и его родственниками, направленную на понимание характера имеющихся нарушений у больного. Логопед объясняет доступным языком, какие имеются нарушения у больного и как они влияют на его коммуникативные способности, доводит до сведения, что: - афазия – это системное нарушение речевой деятельности человека, а не снижение его интеллектуальных способностей; - дизартрия – нарушение произносительной стороны речи; - дисфагия – нарушение, которое вызывает у больного затруднения при жевании и глотании пищи; - дисфония – это нарушение, связанное с функциональными изменениями в мышцах голосового аппарата. 2. Осуществляет психологическую поддержку больного и его семьи. Учитывая крайне угнетенное состояние пациента, частое проявление приступов раздражения, негативизма и даже агрессии в остром периоде, логопед разъясняет родственникам больного необходимость проявления выдержки и такта в обращении с больным; настраивает их на долгосрочность работы с имеющимися нарушениями. При этом больному и его окружению логопед объясняет, что результативность восстановления во многом зависит от активной позиции самого пациента и его мотивации, т.е. положительного настроя на проведение реабилитационных мероприятий. 3. Обучает родственников пациента с нарушением глотания правилам организации рационального питания и позиционирования больного во время кормления; разъясняет необходимость регулярной санации ротовой полости пациента. 4. Логопед объясняет лицам, ухаживающим за пациентом, что больного следует терпеливо побуждать к речи и стараться вырабатывать у него социально значимую потребность в общении. 5. Логопед обучает пациента и родственников распознаванию улучшения в речевой деятельности, т.к. умение видеть динамику восстановления положительно влияет на больного и его окружение, стимулирует пациента к еще более активной коммуникации. За время проведения логопедических занятий логопед настоятельно просит родственников пациента отмечать положительные изменения в его речевой деятельности и применять коммуникативные стратегии для облегчения взаимодействия пациента с окружающими его людьми. 6. Обучает родственников и пациента коммуникативным стратегиям и разъясняет необходимость помощи больному с речевыми расстройствами в овладении речью, чтением и письмом. При выборе подходящих коммуникативных стратегий логопед должен отталкиваться от имеющегося речевого нарушения, понимания сильных и слабых звеньев речевой системы у данного пациента. Так, если нарушения лежат в области экспрессивной речи, то пациенту важно предложить альтернативные способы коммуникации: письмо, жесты, а также научить способам стимулирования речи. Напротив, если трудности в большей степени проявляются в импрессивной речи, то акцент надо сделать на том, чтобы родственники в максимально простой форме могли доносить информацию до пациента. Коммуникативные стратегии для родственников больного: Постарайтесь зафиксировать взгляд больного. Уменьшите, по возможности, посторонние шумы (радио, телевизор), мешающие общению с человеком, у которого нарушена речь. Начните с простого. Расскажите что-нибудь несложное о себе, а потом задайте вопрос, на который вы сами уже знаете ответ. Говорите медленно, используя короткие предложения и интонационно выделяя наиболее важные слова. Помогите больному преодолеть коммуникативный барьер с помощью указаний, жестов, рисунков или письма. Просите больного самого указывать, обозначать жестами, рисовать или писать что-то. Позаботьтесь о том, чтобы у вас под рукой всегда были бумага и ручка. Записывайте наиболее важные слова, чтобы было легче следить за ходом разговора и вспоминать его содержание. Помогайте больному, обращайтесь вместе с ним к карманному словарю. В него включите картинки, пиктограммы и слова, которые важны для человека, страдающего афазией. Дайте больному время высказаться и не заканчивайте за него предложения. Помните, что разговор с больным с афазией требует времени и терпения. Несмотря на данные рекомендации, если вы все-таки не сможете полностью понять друг друга, отдохните и попробуйте продолжить разговор позже. Следующие коммуникативные стратегии подойдут для самого больного: Имейте при себе ручку и блокнот, чтобы записывать слова или делать зарисовки. Записывайте слова, которые приходится часто использовать, но не всегда получается. Указывайте на них. Пытайтесь пояснить, что вы имеете в виду, с помощью жестов или рисунков. Указывайте на предметы, если не удается объяснить что-либо с помощью речи. Делитесь вашими переживаниями с другими, не держите их в себе. О данных рекомендациях должны быть проинформированы другие члены мультидисциплинарной бригады, чтобы они могли максимально эффективно взаимодействовать с пациентом. 4. Нарушение функции тазовых органов. Нарушения функций тазовых органов являются частым последствием травм спинного мозга. Проблемы с мочеиспусканием, дефекацией, снижение половой функции – все эти осложнения вызывают серьезный дискомфорт в жизни пациента. Дополнительным осложнением становится психологическое напряжение, которое испытывает как пациент, так и окружающие. Все это позволяет назвать подобные нарушения проблемой не только физиологической, но и социальной. Без специализированного лечения шансы таких больных на выздоровление практически приравниваются к нулю. Только комплексный подход и наблюдение у специалистов дают возможность восстановить утраченные функции и вернуться к максимально возможному комфортному образу жизни. Специалисты нашего центра – опытные профессионалы, компетентность которых проверена временем и не одним десятком пациентов. Комплекс процедур, который составляется на основе индивидуальных показаний пациента, включает в себя различные комбинации массажа, электростимуляции, физкультуры. В комплекс также входят занятия с психологом, который поможет пациенту справиться с грузом морально-этического давления, который он может испытывать в связи со своим заболеванием. Весь комплекс процедур включает в себя: 1) Занятия лечебной физкультурой под контролем инструктора 2) Электростимуляцию пресакральных нервов и мышц тазового дна 3) Низкочастотную магнитотерапию на пресакральную область и область малого таза 4) Тибиальную электронейромодуляцию Курс лечения составляет 12-15 дней и требует повторного проведения спустя три месяца. В связи с развитием медицины в мире, за последние годы существенно снизился не только процент летального исхода подобных заболеваний, но и возросла возможность полного восстановления организма. В наши дни поражения позвоночника, которые чреваты осложнениями на органы таза и нижний конечностей, теперь представляют намного меньшую опасность. Разработка наиболее эффективных методов восстановления позволяет проводить лечение пациентов в комфортном режиме и в самые минимальные сроки. Результаты же поражают не только самих пациентов, но и родственников, для которых эта болезнь также является тяжелым испытанием. Восстановление функции тазовых органов. Дефекация С момента начала интенсивной реабилитации у пациента начинает восстанавливаться перистальтика кишечника. В первые дни в момент занятий возможно непроизвольное отхождение каловых масс. После туалета занятия продолжают. Атонические запоры будут чередоваться со спастическими. Затем перистальтика нормализуется, и акт дефекации не будет вызывать особых проблем. Начнут самостоятельно отходить газы. Возможно, что первые месяцы придется периодически пользоваться слабительными средствами или специальными свечками. Как только пациент начнет уверенно сидеть на стуле (не в кресле), предлагаем пациенту сделать специальный стульчик-туалет (с отверстием в сиденье). На второй месяц от начала реабилитации, каждый день в одно и то же время, пациент должен вставить свечку, сесть на этот стульчик и опорожнить кишечник. Можно применять "Регулакс" за 8 часов до дефекации. Со временем у пациента выработается условный рефлекс на время и место, и он сможет совершать акт дефекации самостоятельно. Регуляция мочеиспускания Как только пациент начнет много пить, у него станет выделяться большое количество мочи. Старайтесь, чтобы пациент сконцентрировал внимание на своих ощущениях. Обычно в момент прохождения мочи по уретре пациенты чувствуют "ползанье мурашек по коже". Рекомендации 1. Научите пациента отличать "ползанье мурашек" по коже при мочеиспускании от других видов чувствительности. 2. У многих спинальных больных стоит катетер. В первые месяцы нельзя перевязывать его. Во время занятий мочеотделение усиливается, усиленно начинают отходить камни, гной, отторгаемые клетки мочевыводящих путей, иногда даже примесь крови. Присоедините катетер к мочеприемнику или к полиэтиленовому пакету (фото 8.24). После занятий, рассматривая содержимое пакета, можно увидеть, сколько мочи и разных примесей выделилось. Если появились гной, камни, кровь, то в течение недели пациент должен принимать левомицетин по 0,5 г 6 раз в день или другие антибиотики. Со временем моча начнет светлеть и станет обычного желтого цвета. У всех пациентов, длительное время пролежавших без движения, развиваются мочекаменная болезнь и сопутствующая инфекция мочевыводящих путей. При выполнении упражнений скоростной реабилитации у всех пациентов начинают интенсивно отходить камни. Поднимается температура, выделяется обильный пот, меняется цвет мочи от красного до мелочно-белого. Так как чувствительности ниже поражения спинного мозга нет, то эти симптомы из-за отсутствия болей вводят врачей в заблуждение. Анализ мочи поможет установить диагноз. Прекращение занятий приводит к уменьшению симптоматики, возобновление занятий приведет вновь к проявлению этих симптомов. Необходимо снизить нагрузки, но не прекращать занятия. Назначают но-шпу, баралгин, левомицетин, толокнянку, укроп, промывание мочевого пузыря фурациллином, обильное питье. Со временем на фоне реабилитационных занятий все камни отойдут, почки и мочевыводящие пути очистятся, и эти симптомы перестанут беспокоить пациента. Тогда нужно удалить катетер и учиться обходиться без него. 3. Теперь акцентируйте внимание пациента на ощущениях, которые возникают перед мочеиспусканием. Пациент начинает анализировать свои ощущения, на которые раньше не обращал внимание. Теперь главное - вовремя подставить судно или заменяющий его сосуд. 4. Когда мочевыводящие пути очистятся от камней и прочих примесей, процесс мочеиспускания приобретет рефлекторный характер (с интервалом от 45 минут до 3 часов). 5. Когда пациент научится чувствовать позывы на мочеиспускание, начинают тренировать мочевой пузырь. В момент позыва подставляют судно, и пациент пытается отвлечься от этого чувства, считая вначале до 10, а затем до 100 и более. Контролируйте, сколько времени пациент может удерживать мочу. Пациент может отвлечься по-другому: рисовать, петь песни и т.д. Вскоре он обнаружит, что сам позыв на мочеиспускание длится недолго, а управлять мочевым пузырем все легче и легче. Объем выделяемой мочи будет постепенно увеличиваться и достигнет 250-300 мл. Да, будут срывы: и непроизвольная дефекация, и мочеиспускание, особенно в первые месяцы. Все как у маленьких детей, у которых вырабатывают условный рефлекс на эти проблемы. Так постепенно восстановится управление 1 2 |
