Методичка артикуляции Мирошниченко. Артикуляционные техники
 Скачать 7.8 Mb. Скачать 7.8 Mb.
|
|
Техника сегментарной мобилизации в латерофлексии (рис.89) Рис.89. Врач, воздействуя на верхний рычаг, осуществляет латерофлексию вышележащего позвонка сегмента относительно фиксированного дорзальной рукой и неподвижного нижележащего. Во время латерофлексии остистый отросток вышележащего позвонка сегмента смещается относительно нижележащего в сторону латерофлексии, что ощущается тестирующим пальцем врача (во время обратного движения - возвращается). 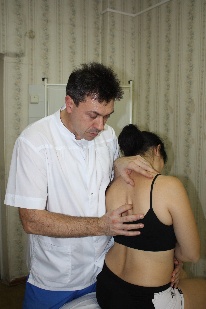 При обнаружении ограничения этого движения врач будет совершать лечебную мобилизацию в направлении ограничения, фиксируя первым пальцем дорзальной руки остистый отросток нижележащего позвонка сегмента и контролируя движения вышележащего. Резюме по мобилизационным техникам грудного отдела позвоночника Все вышеописанные мобилизационные техники могут быть как диагностическими, так и лечебными. С диагностической целью сначала проводится региональная мобилизация либо во флексии и экстензии, либо в ротации, либо в латерофлексии для выявления наименее подвижного региона из 3х–4х позвонков. В этом регионе путем поочередной сегментарной мобилизации вокруг одной из осей, чаще фронтальной, диагностируется наименее подвижный сегмент. Затем совершая поочередно диагностическую сегментарную мобилизацию в найденном сегменте вышележащего позвонка относительно нижележащего вокруг фронтальной, вертикальной и сагиттальной осей, врач определяет направления, в которых ограничены движения в сегменте – во флексии или в экстензии, в правой или левой ротации, в правой или левой латерофлексии. Оценка мобильности сегментов в вышеописанных техниках проводится пальцами дорзальной руки врача по движению остистого отростка вышележащего позвонка сегмента относительно нижележащего; при этом движение не должно переходить на нижележащий позвонок. Критерии диагностики сегментарной мобилизации: -для флексии и экстензии: приближение остистого отростка вышележащего позвонка сегмента к остистому отростку нижележащего во время экстензии, отдаление – во время флексии; -для ротации: смещение остистого отростка вышележащего позвонка сегмента относительно нижележащего в противоположную ротации сторону и возвращение во время обратного движения; смещение поперечного отростка со стороны ротации дорзально, с противоположной – вентрально. -для латерофлексии: смещение остистого отростка вышележащего позвонка сегмента относительно нижележащего в сторону латерофлексии и возвращение во время обратного движения; сближение поперечных отростков со стороны латерофлексии, расхождение – с противоположной. Проведя диагностику, врач будет совершать: -либо лечебную мобилизацию вышележащего позвонка сегмента относительно нижележащего вокруг каждой из трех осей поочередно в сторону выявленных ограничений, контролируя при этом пальцами дорзальной руки движение мобилизуемого позвонка и, фиксировав нижележащий позвонок, не допуская перехода движения на него; -либо лечебную артикуляцию вокруг трех осей одновременно. Техника артикуляции на сегментах средне- и нижне-грудного отдела позвоночника (рис.90) Положение пациента: сидя на кушетке. Положение рук пациента: скрещены, ладони на плечах, локти располагаются друг на друге, причем первой на противоположное плечо пациента врач помещает ближнюю к себе его руку, а затем на плечо пациента со своей со своей стороны помещает дальнюю от себя его руку. Рис.90 Положение врача: стоя сбоку от пациента со стороны, в которую будет выполняться артикуляция, в плотном контакте с ним на свободных полусогнутых ногах, сохраняя в течение всего времени выполнения техники вертикальное положение своего тела (т.е. сохраняя вертикальной ось, соединяющую вертекс и позвонок Llll врача). Вентральная относительно пациента стопа врача расположена в плоскости выполняемой артикуляции; дорзальная стопа перпендикулярна ей. 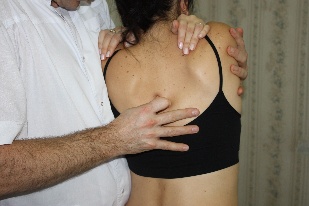 Положение рук врача: предплечье вентральной руки врач плотно фиксирует под плечами пациента; дорзальную руку располагает на уровне артикулируемого сегмента, фиксировав нижележащий и контролируя вышележащий позвонки. Коррекция: врач движением всего своего тела, индуцируемого ногами, осуществляет верхним рычагом диагностическую артикуляцию вышележащего позвонка сегмента относительно фиксированного нижележащего, одновременно вокруг всех трех осей, поочередно в следующих направлениях: -флексия с правыми ротацией и латерофлексией, -флексия с левыми ротацией и латерофлексией (рис.89), -экстензия с правыми ротацией и латерофлексией, -экстензия с левыми ротацией и латерофлексией и определяет, в каком из этих направлений движение ограничено. Затем врач через верхний рычаг набирает в сегменте параметры в сторону ограничения в направлении эластического барьера, немного отступает от него и совершает лечебную артикуляцию вышележащего позвонка сегмента относительно фиксированного и неподвижного нижележащего в направлении набранных параметров в пределах эластического барьера, стараясь его увеличить; при этом пальцы дорзальной руки фиксируют нижележащий позвонок сегмента и контролируют вышележащий. Техники мобилизации и артикуляции грудного отдела позвоночника на уровне ThI-ThIII и шейно-грудного перехода CVII-DI Техника мобилизации и артикуляции №1 Положение пациента: сидя на кушетке. Положение рук пациента: руки в замке на шее, локти вместе. Положение врача:стоя сбоку от пациента в плотном контакте с ним. Положение рук врача: вентральная рука врача поддерживает локти пациента, пальцы дорзальной руки на позвонках, подлежащих мобилизации или артикуляции. Алгоритм действий врача такой же, как для ThIV-ThXII: -путем последовательной сегментарной мобилизации вокруг каждой из осей, чаще фронтальной (флексии и экстензии) врач находит самый малоподвижный сегмент; -диагностирует направления ограничения движений в нем, совершая диагностическую мобилизацию вокруг каждой из осей поочередно, либо диагностическую артикуляцию вокруг трех осей одновременно; -совершает лечебную мобилизацию во флексии или экстензии (рис.91), ротации (рис.92), латерофлексии (рис.93) или артикуляцию (рис.94) в сторону ограничения. Движения врача такие же, как в описанных техниках мобилизации и артикуляции на грудном отделе. 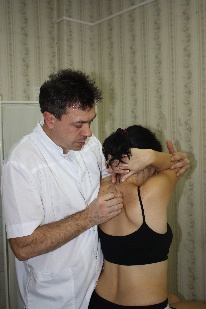 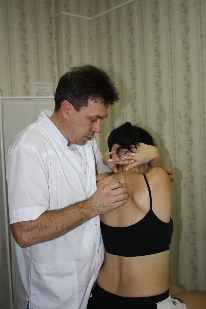 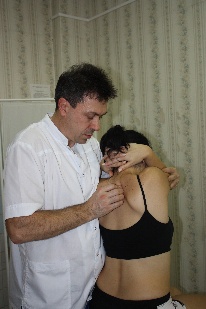 Рис.91. Рис.92. Рис.93. 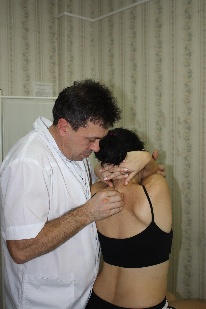 Рис.94. Техника артикуляции №2 на примере сегмента ThI-ThII в положении пациента сидя («тюрбан») (рис.95) Положение пациента: сидя на кушетке. Положение врача: стоя сбоку от пациента. Положение рук врача: кисть вентральной руки мягко охватывает голову пациента «крюком», предплечье ориентировано вертикально, плечо слегка опирается на надплечье пациента; пальцы дорзальной руки располагаются на сегменте ThI-ThII, фиксируя позвонок ThII, и, контролируя позвонок ThI. Коррекция: -вентральной рукой врач выходит на уровень сегмента ThI-ThII, совершив легкую флексию верхнего рычага до позвонка ThII, т.е. до ощущения движения дорзальной рукой, и, немного отступя; - мягким давлением вентральной руки, совершив небольшую компрессию по оси верхнего рычага, замыкает его; - движением всего своего тела, индуцируемого ногами, через верхний рычаг совершает диагностическую артикуляцию позвонка ThI относительно позвонка ThII и определяет направление ограничения его движений (также как в технике артикуляции на средне-нижне-грудном отделе); -совершает лечебную артикуляцию позвонка ThI относительно позвонка ThII, предварительно набрав параметры ограничения в сторону эластического барьера, и, немного отступив от него. 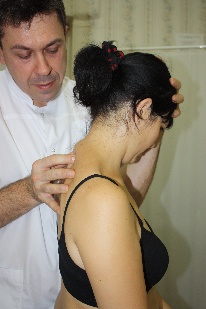 Рис.95. Техника артикуляции №3 на примере сегмента ThI-ThII в положении пациента лежа («тюрбан») (рис.96) Положение пациента: на боку в нейтральном положении, ноги согнуты в тазобедренных и коленных суставах под углом 90°. Положение врача: стоя сбоку лицом к пациенту, ноги расставлены и полусогнуты для того чтобы позвонок LIII врача находился на уровне фокуса артикуляции. Положение рук врача: на предплечье цефалической руки врач укладывает голову пациента, мягко, но плотно охватив ее кистью с дорзальной стороны и прижав лоб к своей двуглавой мышце плеча; пальцы каудальной руки располагаются на сегменте ThI-ThII, фиксируя позвонок ThII, и, контролируя позвонок ThI. Коррекция: -плечом каудальной руки врач смещает надплечье пациента каудально и создает через него своими подмышечной областью и грудью небольшую компрессию тела пациента к кушетке, замыкая тем самым нижний рычаг артикуляции; -цефалической рукой врач выходит на уровень сегмента ThI-ThII, совершив легкую флексию верхнего рычага до позвонка ThII, т.е. до ощущения движения дорзальной рукой, и, немного отступя; -замыкает верхний рычаг, совершив небольшую компрессию по его оси в направлении позвонка ThII до прихода движения в сегмент ThI-ThII; -совершая индуцируемые ногами и тазом движения своего тела и одновременно цефалической руки, врач проводит диагностическую, а затем лечебную артикуляцию позвонка ThI относительно позвонка ThII по описанным в предыдущих техниках принципам. 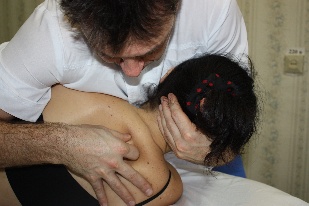 Рис.96. Артикуляции на поясничном отделе позвоночника Поясничный отдел – самый подвижный и самый нагруженный отдел позвоночника. Суставные поверхности дугоотросчатых суставов между позвонками ориентированы преимущественно в сагиттальной плоскости, что ограничивает ротацию в них (2-3° в каждом сегменте). Объем движений в поясничном отделе позвоночника. Флексия 60°, экстензия 30°, боковой наклон 20°-30°, ротация 12°-15° Пальпаторные ориентиры - линия, соединяющая гребни подвздошных костей проходит между позвонками LIII-LIV; - позвонок LV находится на пересечении линий, проведенных через задние верхние подвздошные ости (ЗВПО) краниально и медиально под углом 45° к горизонтальной плоскости и перпендикулярно друг к другу; - позвонок LII находится на линии, соединяющей передние концы XI ребер; - позвонок LI находится на линии, соединяющей передние концы XII ребер; - позвонок LIII соответствует уровню пупочного кольца; Поперечные отростки каждого из поясничных позвонков находятся на одном уровне с его остистым отростком. Техники мобилизации и артикуляции поясничного отдела позвоночника можно проводить в положении пациента сидя, аналогично техникам мобилизации и артикуляции средне- и нижне-грудного отдела. Техники мобилизации и артикуляции поясничного отдела позвоночника в положении пациента лежа на боку Положения пациента, врача, рук врача во всех этих техниках будут одинаковыми. Положение пациента: на боку в нейтральном положении, ноги согнуты в тазобедренных и коленных суставах под углом 90°. Положение врача: стоя сбоку лицом к пациенту, ноги расставлены и полусогнуты. Ноги пациента коленями фиксируются на каудальном бедре врача. Положение рук врача: каудальная рука врача захватывает стопы пациента, пальцы цефалической руки фиксируют вышележащий позвонок мобилизуемого сегмента и контролируют нижележащий. Прежде, чем начать выполнение техник, врач производит выравнивание изгибов поясничного отдела позвоночника пациента: гиперлордоза или кифоза, если таковые имеются, совершив, соответственно, флексию (рис.97) или экстензию (рис.98) поясничного отдела через ноги пациента; правой или левой латерофлексии, - корригируя наклон таза (рис.99), и, приводя его в нейтральное положение.   Рис.97. Рис.98.  Рис.99. Данные техники выполняются через нижний рычаг, поэтому для каждого вышележащего сегмента движения врача будут более амплитудными, чем для нижележащего. Для создания рычага врач создает компрессию по оси бедер пациента в направлении точки фиксации, т.е. к вышележащему позвонку сегмента. По ходу выполнения техник врач совершает мобилизацию поочередно всех поясничных позвонков снизу вверх, увеличивая амплитуду своего движения при каждом переходе от нижележащего позвонка к вышележащему; пальцы цефалической руки при этом последовательно перемещаются от LV к LI и контролируют движения остистых отростков нижележащих позвонков относительно остистых отростков вышележащих. Найдя ограничение движений в каком-либо из сегментов, врач совершает мобилизацию нижележащего позвонка сегмента относительно вышележащего в направлении ограничения. |
