Методичка артикуляции Мирошниченко. Артикуляционные техники
 Скачать 7.8 Mb. Скачать 7.8 Mb.
|
|
Рис.76. Рис.77. В вышеописанном виде техника является глобальной для стопы. Но создав первыми пальцами своих рук точку фиксации на определенной кости, врач может сделать эту технику специфической. Например, создав точку фиксации на таранной кости (рис.78), врач в этой технике совершает движения стопой, обеспечиваемые движением таранной кости в голеностопном (флексию и экстензию) и в подтаранном (супинацию –пронацию, приведение – отведение) суставах. 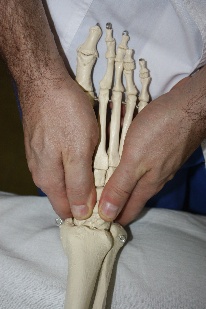 Рис.78. Создав точку фиксации на ладьевидной кости (рис.79), врач совершает артикуляцию в поперечном суставе (его медиальной части), ладьевидно-кубовидном, ладьевидно-клиновидных суставах. 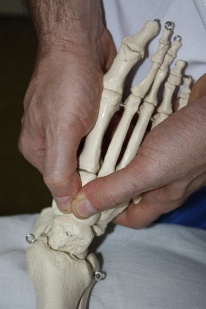 Рис.79. Точка фиксации на кубовидной кости позволяет артикулировать на всех ее соединениях: латеральной части поперечного сустава, ладьевидно-кубовидном суставе, кубовидно плюсневых суставах. Создавая точки фиксации на клиновидных и плюсневых костях, врач сможет «проработать» их соединения. АРТИКУЛЯЦИИ НА ПОЗВОНОЧНИКЕ Рис.80. Позвоночный столб В целом позвоночный столб (рис.80) образно можно представить как один большой сустав с тремя плоскостями движений:  -сгибание и разгибание; -латерофлексия вправо и влево; -осевая ротация. Движения эти происходят в позвоночно - двигательных сегментах в дугооотросчатых (фасеточных) суставах между позвонками, которые образуются между верхними суставными отростками нижележащих позвонков и нижними суставными отростками вышележащих (рис.81). Симметричные дугоотростчатые соединения являются комбинированными сочленениями, т. е. такими, у которых движение в одном суставе обязательно влечет за собой смещение и в другом, так как оба сустава являются образованиями суставных отростков на одной и той же кости. Функционально их относят к группе малоподвижных суставов. Объем движений в каждом позвоночно -двигательном сегменте очень невелик, но при суммации их обнаруживается значительный совокупный эффект. Во время флексии: остистые отростки позвонков расходятся, суставные фасетки вышележащих суставных отростков скользят кпереди и кверху относительно суставных фасеток нижележащих, «обнажая» (открывая) их. Во флексию последовательно вовлекаются сначала верхние, затем нижние позвонки. Во время экстензии: остистые отростки позвонков сближаются, суставные фасетки вышележащих суставных отростков скользят кзади и книзу относительно суставных фасеток нижележащих, покрывая (закрывая) их. В экстензию последовательно вовлекаются сначала нижние, затем верхние позвонки. Во время латерофлексии вправо: тело вышележащего позвонка наклоняется вправо, остистый отросток вышележащего позвонка смещается вправо и краниально относительно остистого отростка нижележащего позвонка, справа поперечные отростки сближаются, справа фасетки суставных отростков также сближаются, при этом вышележащая фасетка закрывает нижележащую. Слева поперечные отростки расходятся; нижележащая фасетка открывается вышележащей. Латерофлексия осуществляется от вышележащих позвонков к нижележащим. Во время латерофлексии влево происходят зеркальные события. Во время ротации тело позвонка поворачивается в сторону ротации, остистый отросток вышележащего позвонка смещается в сторону, противоположную ротации относительно остистого отростка нижележащего; поперечные отростки позвонков на стороне ротации смещаются дорзально; на стороне ротации фасетки закрываются, на противоположной – открываются. 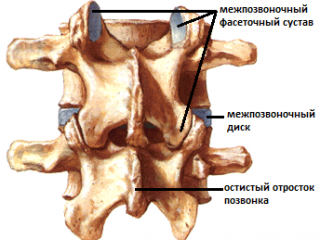 Рис.81. Позвоночно-двигательный сегмент Порядок диагностически-лечебной мобилизационной и артикуляционной работы на позвоночнике: - с помощью активных тестов врач выявляет наименее подвижный отдел позвоночника, затем в этом отделе выявляет наименее подвижный регион из 3-х – 4-х – 5 позвонков путем региональной мобилизации; -в этом регионе путем последовательной сегментарной мобилизации в одной из трех плоскостей (чаще посредством флексии и экстензии) диагностирует наименее подвижный сегмент; -проведя диагностическую мобилизацию на данном сегменте, последовательно вокруг каждой из трех осей, либо диагностическую артикуляцию вокруг всех трех осей одновременно, врач определяет направления, в которых движения в сегменте ограничены; -совершает лечебную артикуляцию в сторону ограничения. Артикуляции на грудном отделе позвоночника Грудной отдел позвоночника является осью верхней части туловища, поддерживает грудную клетку и плечевой пояс с верхними конечностями. Объем движений в грудном отделе позвоночника. Флексия 45°, экстензия 40°, ротация 35°, боковой наклон 20°-25°. Более фронтальная и горизонтальная направленность суставных поверхностей дугоотросчатых суставов обуславливает преобладание ротации над латерофлексией. Пальпаторные ориентиры Верхний угол лопатки THII, ость лопатки ThIII, нижний угол лопатки ThVII, ThI – прикрепление первого ребра, ThXII – прикрепление двенадцатого ребра. Правило «трех» Определение положения позвонка (его поперечных отростков) относительно остистого отростка 1 группа Th1-Th3 - на уровне одноименного остистого отростка; 2 группа Th4-Th6 - на ½ позвонка выше (между своим и вышележащим остистым отростком); 3 группа Th7-9 - на уровне вышележащего остистого отростка; Th10 - как у 3 группы; Th11 - как у 2 группы; Th12 - как у 1 группы. Техники мобилизации и артикуляции грудного отдела позвоночника на уровне ThIV-ThXII Техника региональной мобилизации в экстензии и во флексии (рис.81) Положение пациента: сидя на кушетке. Положение рук пациента: скрещены, ладони на плечах, локти располагаются друг на друге, причем первой на противоположное плечо пациента врач помещает ближнюю к себе его руку, а затем на плечо пациента со своей со своей стороны помещает дальнюю от себя его руку. Положение врача: стоя сбоку от пациента в плотном контакте с ним на свободных полусогнутых ногах, сохраняя в течение всего времени выполнения техники вертикальное положение своего тела (т.е. сохраняя вертикальной ось, соединяющую вертекс и позвонок LIII врача). Вентральная относительно пациента стопа врача направлена вперед, т.е. в плоскости выполняемой мобилизации, дорзальная стопа перпендикулярна ей. Положение рук врача: предплечье вентральной руки врач плотно фиксирует под плечами пациента. Кисть дорзальной руки располагается продольно ладонной поверхностью на регионе из 3-х – 4-х позвонков. Коррекция: врач, осуществляет ритмичные движения преимущественно своим телом (таз врача движется в сагиттальной плоскости), разгибая свои ноги в коленных суставах и подни мая тем самым скрещенные руки пациента вверх (в краниально–вентральном направлении). Таким образом достигается мобилиза ция грудного отдела позвоночника в экстензии. Для осуществления флексии грудного отдела позвоночника врач сгибает свои ноги в коленных суставах, одновременно совершая дорзо-каудальное движение рукой, расположенной под плечами пациента. Кисть дорзальной руки врач поочередно устанавливает на всех регионах грудного отдела, оценивает ею экстензию и флексию каждого из них, выявляет наиболее ригидный регион, в котором ограничены движения экстензии или флексии и осуществляет его мобилизацию в сторону ограничения. Техника региональной мобилизации в ротации Положение пациента и его рук: как в предыдущей технике. Положение врача: стоя сбоку от пациента с той стороны, в которую будет осуществляться ротация, в плотном контакте с ним на свободных полусогнутых ногах, сохраняя в течение всего времени выполнения техники вертикальное положение своего тела; передняя стопа врача во фронтальной плоскости пациента, задняя – перпендикулярна ей. Положение рук врача: вентральная относительно пациента рука врача либо как в предыдущей технике (рис.82); либо проводится под плечом ближней и над плечом дальней руки пациента по передней поверхности его грудной клетки и укладывается на противоположный ротации плечевой сустав. (рис.83) Дорзальная рука ладонной поверхностью кисти располагается на регионе из 3-х – 4-х позвонков. Коррекция: врач, совершая ритмичные ротационные движения своим телом вокруг вертикальной оси, индуцирует движения своей вентральной руки и тем самым осуществляет ротацию грудного отдела позвоночника; дорзальной рукой врач поочередно контролирует и оценивает ротационные движения каждого региона по возможности смещения остистых отростков в сторону, противоположную ротации и обратно, а также по дорзальному перемещению поперечных отростков позвонков на стороне ротации. Выявив самый ригидный регион, врач будет совершать лечебную мобилизацию в направлении ограничения ротации. 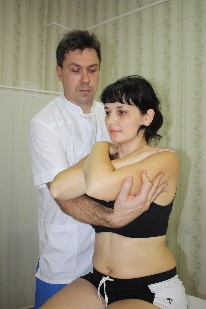 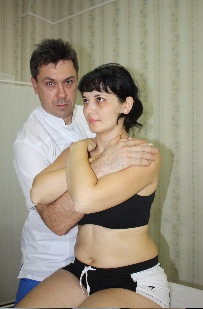 Рис.82. Рис.83. Техника региональной мобилизации в латерофлексии Положение пациента и его рук: сидя на кушетке; руки пациента как в предыдущих техниках или расположены свободно. Положение врача: стоя сбоку от пациента со стороны предполагаемой латерофлексии в плотном контакте с ним; передняя стопа врача во фронтальной плоскости, задняя - перпендикулярна ей. Положение рук врача: врач укладывает предплечье и кисть одной руки позади и сверху на надплечья пациента таким образом, что локоть лежит на ближнем к врачу надплечье, а кисть захватывает противоположный плечевой сустав пациента. Другая рука ладонной поверхностью кисти располагается на регионе из 3-х – 4-х позвонков. Коррекция: врач приседает и своим телом индуцирует движение латероф лексии, опуская локоть вниз. Контролирующей рукой врач тестирует латерофлексию каждого из регионов по смещению позвонков в сторону латерофлексии, находит самый ригидный регион и совершает его мобилизацию в сторону ограничения. Техники сегментарной мобилизации Выявив посредством региональных мобилизационных техник (либо одной из них, чаще техникой мобилизации во флексии и экстензии) самый ригидный регион, врач путем последовательной сегментарной мобилизации позвонков этого региона диагностирует в нем наименее подвижный сегмент и направления ограничения подвижности в нем. В техниках сегментарных мобилизаций положение пациента, его рук, положение врача, вентральной руки врача, а также направление движения его тела во время коррекции такие же, как в соответствующих техниках региональных мобилизаций. Дорзальной рукой врач фиксирует нижележащий позвонок сегмента и, одновременно, тестирует движения нижележащего. Варианты положения дорзальной руки врача: -I и II пальцами щипком на остистых отростках соседних позвонков (рис.84); -I и III пальцами на поперечных отростках нижележащего позвонка, II пальцем на остистом отростке вышележащего (рис.85); -I палец сбоку от остистых отростков соседних позвонков (положение выбора для мобилизации в ротации и латерофлексии) (рис.86). 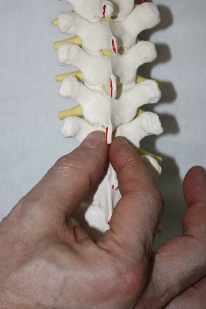 Рис.84. 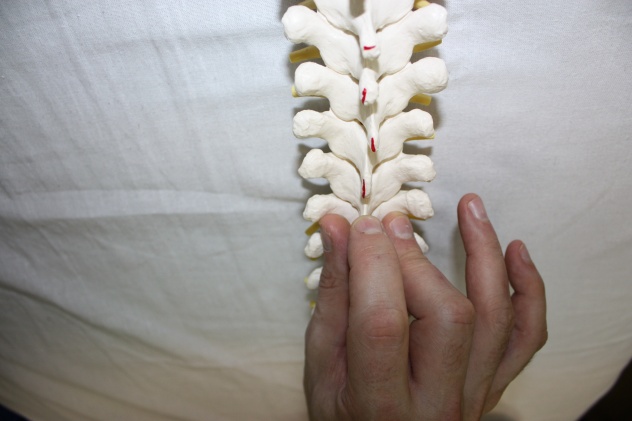 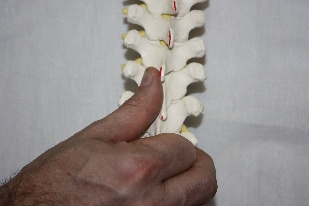 Рис.85. Рис.86. Прежде, чем начать мобилизацию определенного сегмента, врач через верхний рычаг путем флексии или экстензии или ротации или латерофлексии (в зависимости от плоскости предполагаемой мобилизации) выходит на его уровень, что ощущается приходом движения на пальцы дорзальной руки Техника сегментарной мобилизации в экстензии и во флексии (рис.87) Рис.87. Поочередно совершая флексию и экстензию во всех сегментах выявленного в региональной мобилизации ригидного региона, врач диагностирует его наименее подвижный сегмент и направление (во флексии или в экстензии) ограничения движения в нем.Критерии оценки сегментарной мобилизации: приближение остистого отростка вышележащего позвонка сегмента к остистому отростку нижележащего во время экстензии, отдаление – во время флексии. Сближение и расхождение остистых отростков контролируются пальцами дорзальной руки. 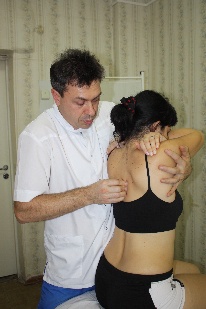 Выявив ограничение флексии или экстензии в определенном позвоночно- двигательном сегменте (например, DV-DVI), врач будет в дальнейшем осуществлять лечебную сегментарную мобилизацию в нем путем флексии или экстензии вышележащего позвонка данного сегмента (DV) относительно нижележащего (DVI) через верхний рычаг, фиксируя пальцами дорзальной руки позвонок DVI и контролируя движение позвонка DV, следя за тем, чтобы движение не передавалось на нижележащий (DVI) позвонок. В этом же сегменте врач будет проводить диагностическую сегментарную мобилизацию в ротации и латерофлексии с целью выявления ограничения движений в сегменте во всех возможных плоскостях. Техника сегментарной мобилизации в ротации (рис.88) Рис.88. Врач через верхний рычаг осуществляет ротацию вышележащего позвонка сегмента относительно нижележащего. Дорзальной рукой врач фиксирует нижележащий позвонок сегмента, и, одновременно, контролирует и оценивает ротационное движение вышележащего позвонка, остистый отросток которого совершает движение в противоположную ротации сторону, во время обратного движения - возвращается. При ограничении ротации движение остистого отростка будет ограничено, и врач будет совершать лечебную мобилизацию в направлении ограничения. 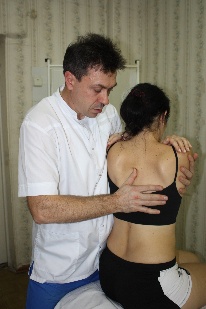 |
