Экзамен по пропеду (1). Блок врача 24
 Скачать 3.9 Mb. Скачать 3.9 Mb.
|
|
Дезинфекция - процесс устранения болезнетворных микроорганизмов с зараженных инструментов, одежды, окружающих предметов путем оказания физического или химического воздействия на них с помощью дезинфицирующих средств. Дезинфекции должны подвергаться все изделия, не имеющие контакта с раненой поверхностью, кровью или инъекционными препаратами. Стерилизация — уничтожение всех форм патогенных и непатогенных микроорганизмов. Стерилизации подвергаются изделия медицинского назначения, соприкасающиеся с раневой поверхностью, кровью, с диагностическими и лекарственными препаратами, вводимыми парентерально, а также инструментарий, который при контакте со слизистыми оболочками может вызвать их повреждение. Существует три вида стерилизации: Паровой метод (водяной насыщенный пар под избыточным давлением). Применяемое оборудование: автоклав. Преимущества - короткий полный цикл. Возможна стерилизация термочувствительных изделий. Использование различных типов упаковки. Недостатки - более высокая стоимость оборудования Воздушный метод стерилизации (сухой горячий воздух) Применяемое оборудование: сухожаровой шкаф. Преимущества - низкая себестоимость оборудования. Недостатки - длинный цикл, опасность повреждения высокими температурами, ограничение применения, воздействие одним контрольным параметром-температурой, высокие энергозатраты. Химический метод (растворы химических препаратов). Применяемые средства: химические дезинфектанты (перекись водорода, дезоксон, аламинол, пресепт и т.д.) Преимущества - нет специального оборудования. Недостатки - очень длинный цикл обработки, стоимость дезинфектантов при длительном сроке работы выше стоимости оборудования. Как вы видите, большим преимуществом перед остальными обладает паровой метод стерилизации, или автоклавирование. Короткий цикл и невысокие температуры позволяют использовать этот метод для стерилизации, практически, всех инструментов и расходных материалов, используемых в медицине. Наличие различных опций, необходимых вам при работе и для удобства, составят стоимость автоклава. Однако при недостатке средств частью опций можно пренебречь. Процесс стерилизации проводится поэтапно и включает в себя: предварительную дезинфекцию; предстерилизационную очистку; собственно стерилизацию; контроль качества стерилизации. Цикл применения эндодонтического инструмента, предусмотренный санитарно-гигиеническими нормами и рекомендуемый фирмами-производителями, выглядит следующим образом (см. рис. 448): 1. Применение. Стерильные и готовые к работе эндодонтические инструменты хранят в стерильных эндобоксах, чашках Петри или крафт-пакетах. 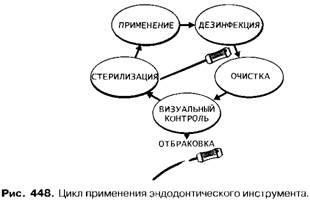 Напоминаем, что инструменты следует применять в строгом соответствии с правилами: угол поворота в канале инструмента К-типа — 45—180°; инструменты, производимые методом фрезерования (Н-файлы), вращать в канале нельзя, профайлы и GT-файлы следует применять только со специальным понижающим наконечником и т.д. 2. Дезинфекция (обеззараживание). Во время врачебного приема использованные эпдодонтические инструменты помещают для дезинфекции и очист ки в раствор, состоящий из равных частей 3% раствора перекиси водорода и 10% нашатырного спирта. Также можно замачивать инструменты в смеси 3% раствора перекиси водорода и 10% нашатырного спирта в соотношении 1:1с добавлением моющих средств «Лотос», «Астра» и т.д. при комнатной температуре: время замачивания — 1 час. С этой же целью эндодонтический инструментарий сразу после применения можно замачивать в растворе средства «Биолот» (5 г на 1 литр воды) при температуре 50°С на 15—20 минут. Для обработки эндодонтических инструментов можно применять средства, позволяющие объединить дезинфекцию и предстерилизационную очистку в один процесс, например, «Лизетол АФ», «Лизафин», «Лизоформин 3000 с Бланизолом», «Деконекс 50 ФФ», «Деконекс Денталь ББ», «Ника-Экстра- М», «Дезэффект», «Гротонатванна для боров» и другие. Сразу же после применения инструменты, не допуская подсушивания, помещают в одно из указанных выше средств на время, предусмотренное инструкцией (в среднем — на 30 минут). При эндодонтическом лечении выделяют отдельную емкость с дезинфицирующим раствором для использованных одноразовых инструментов, в первую очередь пульпэкстрак- торов. Повторное использование пульп экстрактора, даже у одного и того же пациента, не допускается. Нельзя оставлять инструменты в дезинфицирующем растворе на ночь или выходные. Не следует применять для обработки эндодонтического инструментария хлороформ, гипохлорит натрия и фенолсодержащие дезинфицирующие средства (карболовую кислоту и т.д.). После дезинфекции инструменты промывают проточной водой и производят их очистку. 3. Предстерилизационная очистка. Эта операция может производиться вручную щеточкой. Более предпочтительно применение аппаратов ультразвуковой очистки («Серьга», «Sonorex»). При этом инструменты на специальном лотке помещают внутрь аппарата в водный раствор дезинфицирующего моющего средства. Время обработки инструментов в ультразвуковом аппарате — 15 минут. После очистки инструменты промывают проточной водой, затем — дистиллированной и высушивают в сухожаровом шкафу при 85°С. 4. Визуальный контроль и отбраковка. Контроль состояния эндодонтического инструментария и отбраковка инструментов, непригодных для дальнейшей работы проводятся в процессе эндодонтического лечения, а также во время и после предстерилизационной обработки. Внимательно осматривают инструменты и выбирают непригодные для дальнейшего использования. Критерии отбраковки эндодонтического инструментария: — пластическая деформация инструмента; — предварительно изогнутые инструменты; — сломанные инструменты; — развернутые инструменты; — повреждение режущей кромки инструмента; — тупое лезвие рабочей части, о чем свидетельствует блеск режущей кромки. Следует напомнить также, что пульпэкстракторы и инструменты размером меньше №10 по ISO являются одноразовыми и на этом этапе должны выбраковываться. 5. Стерилизация. В настоящее время применяют различные способы стерилизации эндодонтического инструментария: — автоклавирование — стерилизация горячим насыщенным паром под давлением 2 атм., температура — 120°, время — 30 минут; — сухожаровая стерилизация — при температуре 180°С в течение 60 минут в открытой емкости (чашке Петри). Сразу же после выдержки чашку покрывают стерильной крышкой; — использование глассперленового стерилизатора (прибор из программы «Антиспид») — температура — 240—270°, время — 10 секунд (следует учитывать, что при данном методе стерилизуется только рабочая часть инструмента, поэтому его можно использовать лишь как вспомогательное средство для оперативной стерилизации в процессе работы); — метод «холодной» стерилизации — осуществляется путем погружения инструментов в раствор антисептика на определенное время. Таким способом стерилизуют инструменты, изготовленные из коррозионно-устойчивых материалов. Экспозиция: — р-р хлоргексидина 0,1% — 45 мин. — р-р перекиси водорода 6% — 45 мин. — этиловый спирт 70% — 30 мин. — «Глутарал» — 15 мин. — «Сайдекс» — 15 мин. После стерилизации инструменты, вынутые из раствора дезинфицирующего средства, промывают стерильной водой и подсушивают в сухожаровом шкафу в стерильной укладке в течение 5 минут; — обжигание инструмента на пламени — этим способом рекомендуется стерилизовать перед применением серебряные штифты; — кипячение в настоящее время не применяется, так как режущие инструменты при этом тупятся и становятся непригодными для дальнейшего использования. Дезинфекцию одноразовых эндодонтических инструментов (корневых игл, пульпэкстракторов и др.) производят непосредственно перед их использованием. Для этого их погружают в 70% этиловый спирт на 30 минут. Контроль качества предстерилизациоиной очистки изделий медицинского назначения проводят планово центры Роспотребнадзора - 1 раз в 2 года и по эпидпоказаниям. Самоконтроль в ЛПУ проводят в ЦСО - ежедневно, в отделениях - не реже 1 раза в неделю старшей медицинской сестрой. Контролю качества очистки подлежит 1% изделий каждого наименования, обработанных в смену. Пробы проводятся для выявления остатков различных загрязнений: крови и белковых загрязнений (азопирамовая и амидо- пириновая пробы); остаточных количеств щелочи моющих растворов (фенолфталеиновая проба); жира (проба с Суданом III). Контроль качества предстерилизационной очистки осуществляют до проведения стерилизации путем постановки различных пробы. Азопирамовая проба. Азопирам выявляет наличие следов крови, пироксидаз растительного происхождения, хлорсодержащих препаратов, стирального порошка с отбеливателем и ржавчины. Азопирам содержит 10% амидопирин, 0,1–0,15% солянокислый анилин и 95° этиловый спирт, хранится в плотно закрытом флаконе при комнатной температуре (10-23°С) не более 1 месяца. Перед постановкой азопирамовой пробы смешивают азопирам и 3% раствор перекиси водорода в равных по объему количествах и работают этим реактивом в течение 1-2 часа. Проба с азопирамом по чувствительности в 10 раз превышает амидопириновую. Амидопириновая проба. Рабочий раствор для постановки амидопириновой пробы представляет собой смесь равных количеств 5% спиртового раствора амидопирина, 30% уксусной кислоты и 3% раствора перекиси водовода. С помощью этой пробы определяют качество отмывки инструментов от остатков крови. Фенолфталеиновая проба позволяет выявить наличие остаточных количеств щелочных компонентов моющего препарата. Для реакции используют 1% раствор фенолфталеина. На контролируемое изделие наносят 2-3 капли реактива и протирают его тампоном. При положительной азопирамовой пробе возникает фиолетовое окрашивание, быстро, в течение нескольких секунд, переходящее в розово- сиреневое и буроватое. Окрашивание, наступившее позже чем через 1 минуту, не учитывается. Буроватое окрашивание появляется при наличии ржавчины и хлорсодержащих окислителей, в остальных случаях окрашивание розово- сиреневое. При положительной амидопириновой пробе возникает сине- зеленое окрашивание. Фенолфталеиновая проба при наличии неотмытых компонентов синтетических моющих средств дает розовое окрашивание. Проба с Суданом III позволяет выявить остатки жиров. Для реакции растворяют 0,2 г измельченной краски судан III и 0,2 г метиленового синего в 70 мл подогретого до 60СС 95% этилового спирта. Затем добавляют 10 мл 20-25% раствора аммиака и 20 мл дистиллированной воды. Приготовленный раствор может храниться в плотно закрытом флаконе в холодильнике до 6 месяцев. Реактивом смачивают поверхность изделия, которое могло быть загрязнено жирами. Через 10 секунд краситель обильно смывают водой. Появление пятен, окрашенных в желтый цвет, свидетельствует о жировом загрязнении. При положительных пробах вся партия контролируемых изделий подлежит повторной обработке до получения отрицательных результатов. Контролю подлежат: в централизованных стерилизационных - 1% от каждого наименования изделий, обработанных за смену; в отделениях - 1% одновременно обработанных изделий, но не менее 3-х единиц (перед каждой загрузкой медицинских изделий на стерилизацию). Результаты контроля отражают по форме №366/У, утвержденной приказом МЗ СССР 04.10.1980г. №1030 «Журнал учета качества предстерилизационной обработки». --------------------------------------------- Дополнительно!!! На что, в первую очередь, необходимо обратить внимание, чтобы обеспечить бесперебойный и качественный процесс стерилизации? 1) Подготовка инструментов к стерилизации. Очень важно, чтобы перед стерилизацией проводилась тщательная очистка инструментов, удалялись мелкие частицы, оставшиеся после операции. Производители инструментов дают инструкции, до какой степени инструмент может быть разобран, и, таким образом лучше подготовлен к стерилизации. Следующая схема показывает, как происходит процесс стерилизации инструментов от момента окончания операции и до стерильного хранения и последующего их применения. Отложить инструменты ---> Дезинфекция ---> Механическая очистка инструмента ---> Проверка на повреждение ---> Промыть инструменты ---> Сушка ---> Поместить в стерилизационную упаковку ---> Стерилизация ---> Стерильное хранение/использование. При применении стерилизационной упаковки (бумага, фольга, стерилизационные контейнеры) инструменты могут храниться в стерильном виде от 24 часов до 6 месяцев. 2) Качество воды. Для стерилизации паром должна применяться вода только высокого качества, чтобы избежать повреждения самого автоклава и стерилизуемого материала. Это может быть дистиллированная вода или деминерализованная. Для самостоятельного получения дистиллярованной воды используют дистилляторы. 3) Контроль качества стерилизации. Проверка эффективности стерилизационного процесса осуществляется посредством контроля параметров давления, температуры, и продолжительности цикла. Результаты ежедневно протоколируются в журнале наблюдений, который автоматически ведется самим автоклавом. Норматив так же требует проведения бактериологического контроля, каждые полгода. 4) Загрузка. Одним из основных условий адекватной стерилизации, является, правильна загрузка инструментария. Это означает, что тяжелые и крупные предметы должны находиться внизу и не мешать свободной циркуляции пара выведению конденсата. --------------------------------------------------- Асептика (а - без, septicus - гниение) - безгнилостный метод работы. Асептика - совокупность методов и приёмов работы, направлен- ных на предупреждение попадания инфекции в рану, в организм больного, создание безмикробных, стерильных условий для хирургической работы путём использования организационных мероприятий, активных обеззараживающих химических веществ, а также технических средств и физических факторов. Следует особо подчеркнуть значение организационных мероприятий: именно они становятся определяющими. В современной асептике сохранили своё значение два основных её принципа: • всё, что соприкасается с раной, должно быть стерильно; • всех хирургических больных необходимо разделять на два потока: «чистые» и «гнойные». Антисептика (anti - против, septicus - гниение) - противогнилостный метод работы. Термин «антисептика» в 1750 г. ввёл английский хирург Дж. Прингл, описавший антисептическое действие хинина. Антисептика - система мероприятий, направленных на уничтожение микроорганизмов в ране, патологическом очаге, органах и тканях, а также в организме больного в целом, использующая механические и физические методы воздействия, активные химические вещества и биологические факторы. Таким образом, если асептика предупреждает попадание микроорганизмов в рану, то антисептика уничтожает их в ране и организме пациента. Работать без соблюдения правил асептики и антисептики в хирургии невозможно. Внедрение во внутреннюю среду организма больного - основное отличие хирургических методов. Если при этом у больного возникнет осложнение инфекционного характера в связи с тем, что извне в организм попали микробы, то в настоящее время его будут считать ятрогенным осложнением, так как его развитие связано с недостатками деятельности хирургической службы. Профилактика ятрогенных и инфекционных заболеваний. Ятрогенная, сопутствующая, содружественная, амбулаторная, поликлиническая инфекция – это инфекция, полученная в процессе оказания медицинской помощи. Причем, эту инфекцию может получить как пациент, так и медицинский персонал в процессе лечения. На приеме у стоматолога пациент может заразиться более чем 30 инфекционными заболеваниями. Вирусные инфекции (ОРЗ, ОРВИ, герпетический стоматит, опоясывающий герпес. Детские инфекции (корь, ветрянка, скорлотина, краснуха и т.д.) Микробные инфекции (ангина, ринит, бронхит и т.д.) Специфичкие инфекции (туберкулез, сифилис) Кишечные инфекции (сальманелез) Грибковые инфекции (лишай) Паразитарные инфекции (чесотка, педикулез и т.д.) Для профилактики профессионального инфицирования необходимо: - при выполнении манипуляций медицинский работник должен быть одет в халат, шапочку, сменную обувь, выходить в которой за пределы лабораторий, отделений запрещается; - все манипуляции, при которых может произойти загрязнение рук кровью, сывороткой или др. биологическими жидкостями, проводить в перчатках. Резиновые перчатки, снятые единожды, повторно не используются из-за возможности загрязнения рук. В процессе работы перчатки обрабатываются 70% спиртом, 3% хлорамином, спиртовым раствором хлоргексидина и др. - мед. работники должны соблюдать меры предосторожности при выполнении манипуляций с режущими и колющими инструментами (иглы, скальпели, ножницы); открывая бутылки, флаконы, пробирки с кровью или сывороткой, следует избегать уколов, порезов-перчаток и рук; - при повреждении кожных покровов необходимо немедленно обработать и снять перчатки, выдавить кровь из ранки, затем под проточной водой тщательно вымыть руки с мылом, обработать их 70% спиртом и смазать ранку 5% раствором йода. При загрязнении рук кровью следует немедленно обработать их тампоном, смоченным 3% раствором хлорамина или 70% спиртом, вымыть их двукратно теплой проточной водой с мылом и насухо вытереть индивидуальным полотенцем; - если кровь попала на слизистые оболочки глаз, их следует сразу же промыть водой или 1% раствором борной кислоты. При попадании на слизистую оболочку - обработать 1% раствора протаргола, на слизистую оболочку рта - полоскать 70% раствором спирта или 0,05% раствором марганцево-кислого калия, или 1% раствором борной кислоты; - при угрозе разбрызгивания крови и сыворотки, обломков костей следует применять средства защиты глаз и лица: защитную маску, очки, защитные щитки; - разборку, мойку, ополаскивание медицинского инструмента, пипеток, лабораторной посуды, приборов или аппаратов, которые соприкасались с кровью или сывороткой, надо проводить только в резиновых перчатках после предварительной дезинфекции (обеззараживания); - мед. работники, имеющие раны на руках, эксудативные поражения кожи или мокнущий дерматит, на время заболевания отстраняются от ухода за пациентами и контакта с предметами для ухода. При необходимости выполнения работы все повреждения должны быть закрыты напальчниками, лейкопластырем; - бланки направлений в клинико-диагностическую лабораторию категорически запрещается помещать в пробирки с кровью; - поверхность рабочих столов в конце рабочего дня (а в случае загрязнения кровью - немедленно) обрабатываются 3% раствором хлорамина или 6% раствором перекиси водорода с 0,5% моющего средства. Причем, если поверхность загрязнена кровью или сывороткой, процедуры выполняют дважды: немедленно и с интервалом в 15 минут; - заполнение учетной и отчетной документации должно вестись на чистом столе; - запрещается принимать пищу, курить и пользоваться косметикой на рабочих столах; - не стоит проводить никаких парентеральных и лечебно-диагностических процедур мед.персоналу в тех помещениях, которые предназначены для обслуживания больных. Для надежной защиты медицинских работников от гепатита В проводится 3-кратная иммунизация по схеме 0-1-6, т.е. через 1 и 6 месяцев после первой прививки (вакцины компании «Мерк, Шарп & Доум», либо «Смят Клейн Бичен», либо «Комбиотек»). В тех случаях, когда произошла травматизация рук и других частей тела с загрязнением кожи и слизистых биологическими жидкостями, мед. работнику, не привитому ранее против гепатита В, проводится иммунизация по эпидимическим показаниям так же 3-кратно в более короткие сроки (по схеме 0-1-2) с ревакцинацией через 12 месяцев (тел.: 277-5671). Прививка в этих случаях должна проводится как можно скорее - не позднее 1-2 суток после травмы. Травмы мед.работников должны учитываться в каждом лечебно профилактическом учреждении. Пострадавшие должны наблюдаться не менее 6-12 месяцев у врача-инфекциониста. Медицинское наблюдение проводится с обязательным обследованием на маркеры вирусных гепатитов В, С и ВИЧ-инфекции. Хотя первейшей мерой профилактики заражения медицинского персонала вирусом СПИДа является предотвращение непосредственного контакта с кровью и жидкостями инфицированного организма, но, если вследствие повреждения кожи или слизистых оболочек медработника такой контакт все же случается, необходимо прибегнуть к посттравматической профилактике (ПТП) с помощью таких антиретровирусных средств, как азидотимидин (ретровир), индинавир (криксиван), эпивир (ламивудин) и некоторые другие. /CDC, MMMWR; 1996; 45:468-72: JAMA, 1996 July 10; 276(2). Контрольными исследованиями установлено, что азидотимидин эффективен в посттравматической ВИЧ-профилактике. Азидотимидин примерно на 79% уменьшает риск ВИЧ-сероконверсии после посттравматического ВИЧ-инфицирования. Перспективные исследования применения азидотимидина для ВИЧ-инфицированных женщин и их детей показывают, что непосредственный профилактический эффект азидотимидин на плод и/или новорожденного выражается в 67%-ном уменьшении перинатальной ВИЧ-транмиссии, защитный эффект изидотимидииа лишь частично объясняется уменьшением титра ВИЧ в материнской крови. Посттравматическая профилактика (ПТП) точно так же снижает ретровирусную активность. В среднем риск ВИЧ-инфекции при чрезкожном проникновении крови от ВИЧ-пациента составляет 0,3%. Наиболее высокий риск инфицирования отмечается при глубоких поражениях кожных покровов, подвергшихся воздействию видимой крови на медицинском инструментарии, при соприкосновении с инструментом, находившимся в вене или артерии пациента (например, с иглой при флеботомии); или в организме больного (следовательно, имевшего высокий титр ВИЧ). Чем больший объем крови был задействован, тем выше риск. При поверхностных повреждениях крови риск инфицирования уменьшается и составляет 0,1% и менее в зависимости от объема крови и титра ВИЧ. Пока данные об эффективности и токсичности ПТП, а также риске ВИЧ-инфицирования при тех или иных повреждениях кожи ограничены. Однако, в большинстве случаев подобные травмы не приводят к ВИЧ-инфецированию. Поэтому при назначении ПТП следует принимать в расчет ее потенциальную токсичность. Если есть такая возможность, лучше обратиться за рекомендациями к экспертам в области антиретровирусной терапии и ВИЧ-трансмиссии. Известно, что сочетание азидотимидина (ретровира) и ламивудина (эпивира) увеличивает антиретровирусную активность и преодолевает формирование резистентных штаммов. Добавление протеазы (индинавир, саквинавир) особенно показано при случаях, связанных с высоким риском инфицирования. Однако, учитывая вероятность возникновения резистентных штаммов, добавление ингибиторов протеазы целесообразно и при ситуациях меньшего риска. АПТЕЧКА По СанПину 3.1.5 2826-10, данная аптечка должны быть в каждом манипуляционном (процедурном) кабинете, в лечебных учреждениях, у работников скорой помощи, а также на всех предприятиях, работники которых, так или иначе контактируют с инфицированными лицами и, в определенной степени, подвергаются риску заражения. К таким предпрятиям относятся: Парикмахерские Тату-салоны Салоны маникюра и педикюра Косметологические кабинеты Стоматологические кабинеты Другие лечебные учреждения Работники этих заведений должны быть проинструктированы о комплектности и правильном применении аптечки анти-СПИД. Необходимо также назначить ответственного по контролю сроков годности медицинских средств, и своевременном пополнении состава аптечки. НЕОТЛОЖНЫЕ СИТУАЦИИ, ПРИ КОТОРЫХ НЕОБХОДИМО ВОСПОЛЬЗОВАТЬСЯ АВАРИЙНОЙ АПТЕЧКОЙ АНТИ-СПИД Случайный укол использованным шприцом Попадание крови предположительно инфицированного лица на слизистые оболочки: глаза, нос, ротовая полость Попадание крови предположительно зараженного лица на раневую поверхность Попадание крови предположительно зараженного лица на кожу и одежду Случайное ранение инструментом, использовавшимся для различных процедур и имеющий на поверхности кровь инфицированного лица (маникюрный или педикюрный инструмент, ножницы, тату аппарат и т.д.) СОСТАВ АПТЕЧКИ АНТИ-СПИД (ЭКСТРЕННОЙ ПРОФИЛАКТИКИ ПАРЕНТЕРАЛЬНЫХ ИНФЕКЦИЙ) Аптечка экстренной профилактики парентеральных инфекций – (Анти-ВИЧ, гепатит и т.д.) согласно приказу №1н Минздрав РФ от 09.01.2018. должна состоять из: раствор йода 5% - 1 шт. спирт медицинский (раствор этанола) 70% бинт стерильный марлевый 5Х10 см — 2шт. лейкопластырь бакт. 1.9 Х 7.2 — 3шт. салфетка марлевая медицинская стерильная (16 см х 14 см) 10 шт. СОСТАВ АПТЕЧКИ АНТИ-СПИД – (АНТИ-ВИЧ) СОГЛАСНО САНПИН 3.1.5 2826-10 Антисептические средства р-р Йода спиртовой 5% - 1 шт. Хлорамин Б или Бацилол - 1 шт. Спирт медицинский - 1 шт. Медицинские вспомогательные средства Вата стерильная 50г - 2 шт. Бинт стерильный 5х10 - 2 шт. Пластырь в рулоне 2х250 - 1 шт. Лейкопластырь бактерицидный 2,3х7,2 - 5 шт. Лейкопластырь бактерицидный 4х10 - 5 шт. Небольшие ножницы - 1 шт. Пипетка - 5 шт. Перчатки стерильные - 5 шт. Напальчники - 5 шт. Мыло - 1 шт. Как применять аварийную аптечку анти СПИД , описано в приложении 12 к СанПиН 2.1.3.2630-10 и в пункте 8.3.3.1. СанПин 3.1.5 2826-10. В более поздней редакции СанПин 3.1.5 2826-10 пункт 8.3.3.1., при попадании крови или других биологических жидкостей лица на слизистые оболочки (глаза, нос, рот) профилактика заражения ВИЧ ограничивается только промыванием слизистых оболочек большим количеством воды, и полосканием ротовой полости 70% раствором этанола. В более раних СанПиН 2.1.3.2630-10 Приложение 12, в аналогичной аварийной ситуации, предложен более широкий спектр мероприятий c применением водного раствора Борной кислоты, Протаргола, раствора Перманганата калия. Но по факту срок хранения раствора протаргола около 10 дней при температуре не более 25 и влажности 64 и то в холодильнике, то же самое с раствором марганца. Выходит, что ЛПУ должно регулярно готовить для кабинетов растворы протаргола и марганца или заказывать в ближайшей аптеке. Поэтому СанПин и сменили... При подозрении на заражение ВИЧ, в первые часы (не позже 72ч.) после инфицирования, следует провести профилактику антиретровирусными препаратами: комбинация Полинавир (или Ритонавир) и Зидовудин (или Ламивудин). |
