|
|
Про. Экзаменационные вопросы по пропедевтике внутренних болезней Июнь, 2013. медицинская этика и деонтология
Виды кривых позволяют выделить следующие типы лихорадки.
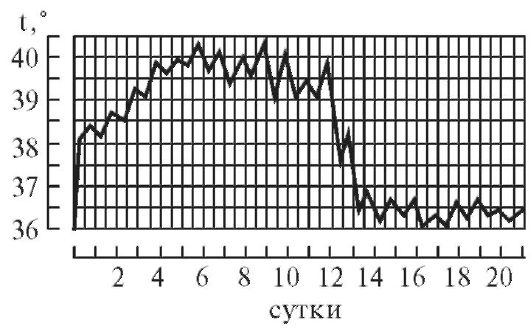
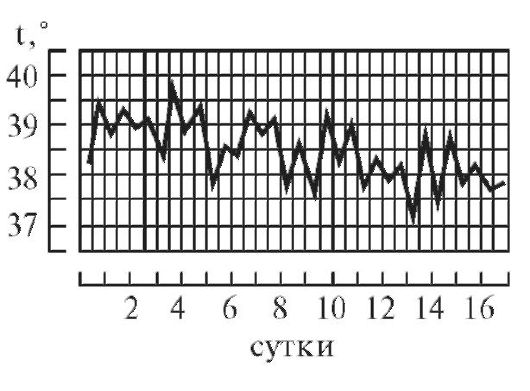
1. При постоянной лихорадке (febris continua) температура тела обычно высокая, в пределах 39°, держится в течение нескольких дней или недель с колебаниями в пределах 1°.Утром ниже чем вечером, до нормы не отпускается. Встречается при острых инфекционных заболеваниях: сыпной тиф, крупозная пневмония и др. (рис. 1).
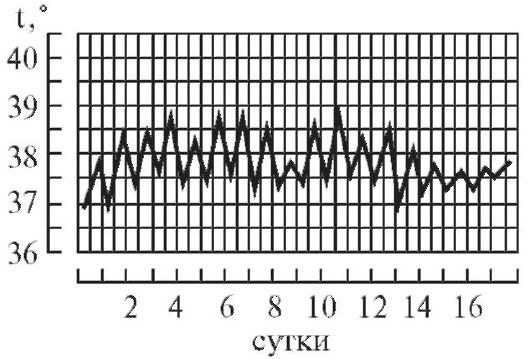
2. Послабляющая, или ремиттирующая, лихорадка (febris remittens) характеризуется значительными суточными колебаниями температуры тела (до 2° и даже до 3), утром ниже, чем вечером, до нормы не отпускается, встречается при гнойных заболеваниях (рис. 2).
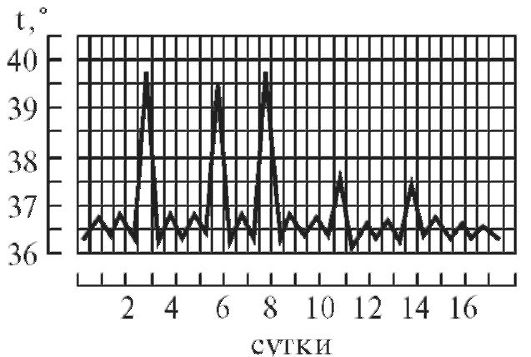
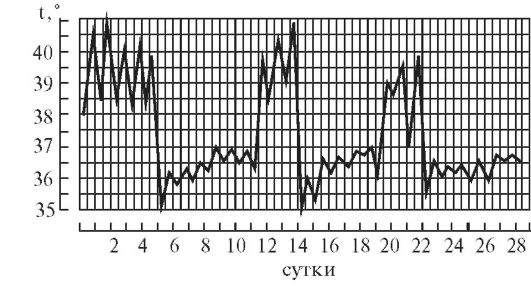
3. Перемежающаяся, или интермиттирующая, лихорадка (febris intermittens) характеризуется резким подъемом температуры тела до 39—40° и больше и спадом в короткий срок до нормальных и даже субнормальных цифр; через 3-4 дня такой же подъем и спад повторяются. Характерна для малярии (рис. 3)
.
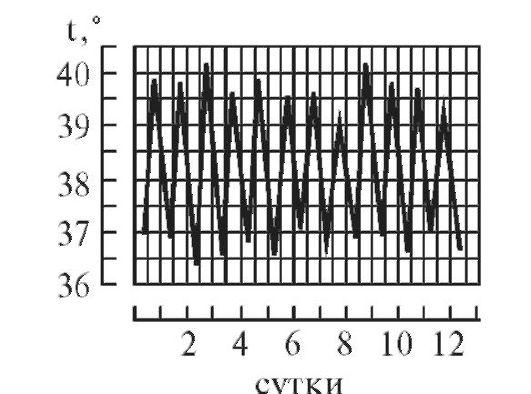
4. Гектическая, или истощающая, лихорадка (febris hectica) характеризуется большими суточными колебаниями температуры тела (свыше 3° и до 5°) и резким падением ее до нормальных и субнормальных цифр, причем колебания температуры большие, чем при ремиттирующей лихорадке; наблюдается при септических состояниях и тяжелых формах туберкулеза (рис. 4)
.
5. Возвратная лихорадка (febris recurrens). Температура тела повышается сразу до высоких цифр, держится на этих значениях несколько дней, снижается затем до нормы. Через некоторое время лихорадка возвращается и вновь сменяется ремессией (лихорадочных приступов бывает несколько, до 4—5). Такой тип лихорадки характерен для некоторых спирохетозов (возвратный тиф и др.) (рис. 5)
. 
6. Волнообразная лихорадка (febris undulans). Постепенное изо дня в день повышение температуры с аналогичным характером снижения. Может быть несколько волн подъема и снижения температуры, отличается от возвратной лихорадки постепенным нарастанием и спадением температуры. Встречается при бруцеллезе и некоторых других заболеваниях (рис. 6). 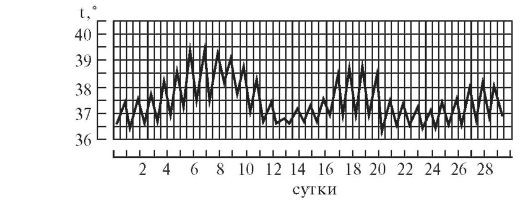
7. Извращенная лихорадка (febris in versa). Утренняя температура выше вечерней, встречается при туберкулезе, затяжном сепсисе, прогностически неблагоприя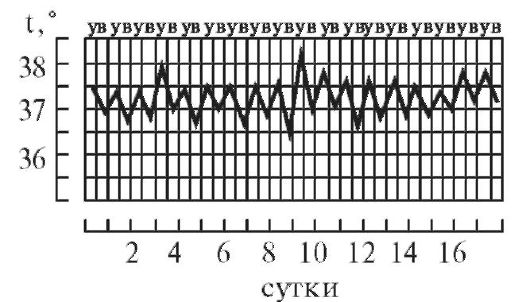
8. Неправильная лихорадка (febris irregularis) встречается наиболее часто. Суточные колебания температуры тела разнообразны, длительность не определяется. Наблюдается при ревматизме, пневмониях, дизентерии, гриппе (рис. 7).
По температурным кривым различают 3 периода лихорадки.
1. Начальный период, или стадия нарастания температуры (stadium incrementi). В зависимости от характера заболевания этот период может быть очень коротким и измеряться часами, обычно сопровождаясь ознобом (например, при малярии, крупозной пневмонии), или растягиваться на продолжительный срок до нескольких дней (например, при брюшном тифе).
2. Стадия разгара лихорадки (fastigium или acme). Длится от нескольких часов до многих дней.
3. Стадия снижения температуры. Быстрое падение температуры называется кризисом (малярия, крупозное воспаление легких, сыпной тиф; рис. 8); постепенное снижение называется лизисом (брюшной тиф и др.; рис. 9).
6. Общий осмотр больного, правила и техника. Оценка сознания, положения больного. Оценка телосложения.
Общий осмотр (inspectio) больного как диагностический метод сохранил свое значение для врача любой специальности, несмотря на все увеличивающееся количество инструментальных и лабораторных методов исследования. С помощью осмотра можно не только составить общее представление о состоянии организма больного в целом, но и поставить правильный диагноз «с первого взгляда» (акромегалия, тиреотоксический зоб и др.). Патологические признаки, обнаруженные при осмотре пациента, оказывают существенную помощь в собирании анамнеза и проведении дальнейших исследований.
Правила осмотра. Для того чтобы полностью использовать все возможности осмотра, необходимо соблюдать определенные правила, касающиеся освещения, при котором он осуществляется, техники и плана его проведения.
Освещение. Осмотр лучше всего производить при дневном освещении либо при лампах дневного света, так как при обычном электрическом освещении невозможно обнаружить желтушное окрашивание кожи и склер. Помимо прямого освещения, выявляющего весь контур тела и составные его части, следует применять и боковое освещение, которое позволяет обнаружить различные пульсации на поверхности тела (верхушечный толчок сердца), дыхательные движения грудной клетки, перистальтику желудка и кишечника.
Техника осмотра. Последовательно обнажая тело больного, производят осмотр его при прямом и боковом освещении. Осмотр туловища и грудной клетки лучше проводить в вертикальном положении обследуемого; живот следует осматривать в вертикальном и горизонтальном положении. Осмотр должен быть систематичным. При несоблюдении плана осмотра можно пропустить важнейшие признаки, дающие ключ к диагностике, — «печеночные ладони», сосудистые «звездочки» при циррозе печени и др.
Вначале производят общий осмотр, позволяющий выявить симптомы общего значения, а затем участков тела по областям: голова, лицо, шея, туловище, конечности, кожа, кости, суставы, слизистые оболочки, волосяной покров. Общее состояние больного, как указывалось выше, характеризуют следующие признаки: состояние сознания и психический облик больного, его положение и телосложение.
Оценка состояния сознания. Оно может быть как ясным, так и нарушенным. В зависимости от степени расстройства сознания различают следующие его виды.
Ступорозное состояние (stupor) — состояние оглушения. Больной плохо ориентируется в окружающей обстановке, на вопросы отвечает с запозданием. Подобное состояние наблюдается при контузиях, некоторых отравлениях.
Сопорозное состояние (sopor), или спячка, из которой больной выходит на короткое время при громком оклике или тормошении. Рефлексы сохранены. Подобное состояние может наблюдаться при инфекционных заболеваниях, в начальной стадии острой уремии.
Коматозное состояние (coma) — бессознательное состояние, характеризующееся полным отсутствием реакции на внешние раздражители, отсутствием рефлексов и расстройством жизненно важных функций. Причины, вызывающие появление коматозного состояния, разнообразны, но потеря сознания при коме любой этиологии связана с нарушением деятельности коры большого мозга, вызванным рядом факторов. Среди них ведущее место принадлежит расстройству кровообращения в большом мозге и аноксии. Большое значение имеют также отек мозга и его оболочек, повышение внутричерепного давления, влияние на ткань мозга токсичных веществ, обменные и гормональные расстройства, а также нарушение водно-солевого равновесия и кислотно-основного состояния (КОС). Кома может наступить внезапно либо развиваться постепенно, проходя различные стадии нарушения сознания. Весь период, предшествующий развитию полной комы, называется прекоматозным состоянием. Наиболее часто встречаются следующие виды коматозного состояния.
Алкоголъная кома (возникает при алкогольной интоксикации) — лицо цианотично, зрачки расширены, дыхание поверхностное, пульс малый, учащенный, артериальное давление низкое, запах алкоголя изо рта.
Апоплексическая кома (наблюдается при кровоизлиянии в мозг) — лицо багрово-красное, дыхание замедленное, глубокое, шумное, пульс полный, редкий.
Гипогликемическая кома может возникать при лечении сахарного диабета инсулином (см. «Сахарный диабет»).
Диабетическая (гипергликемическая) кома наблюдается при декомпенсированном (нелеченом) сахарном диабете (см. «Сахарный диабет»).
Печеночная кома развивается при острой или подострой дистрофии печени, в конечном периоде цирроза печени (см. «Цирроз печени», «Печеночная недостаточность»).
Уремическая кома возникает при острых токсических поражениях и в конечном периоде различных хронических заболеваний почек (см. «Почечная недостаточность»).
Эпилептическая кома (наблюдается при эпилепсии — неврологическом заболевании)— лицо цианотично, клонические и тонические судороги, прикус языка. Непроизвольное мочеиспускание, дефекация. Пульс учащен, глазные яблоки отведены в сторону, зрачки широкие, дыхание хриплое.
В других случаях могут встретиться так называемые ирритативные расстройства сознания, выражающиеся возбуждением центральной нервной системы,— галлюцинации, бред (буйный — при алкогольном опьянении, при пневмонии, особенно у алкоголиков, тихий — при заболевании тифом и др.).
Осмотр может дать представление и о других нарушениях психического состояния больного (подавленность, апатия).
Оценка положения больного. Может быть активным, пассивным и вынужденным.
Активное положение свойственно больным со сравнительно легкими заболеваниями либо в начальной стадии тяжелых заболеваний. Больной легко изменяет свое положение в зависимости от обстоятельств. Однако следует иметь в виду, что излишне осторожные либо мнительные больные часто ложатся в постель без назначения врача, считая себя при появлении даже незначительных неприятных ощущений серьезно больными.
Пассивное положение наблюдается при бессознательном состоянии больного и, реже, в случаях крайней слабости. Больные неподвижны, голова и конечности свешиваются в силу их тяжести, тело сползает с подушек к ножному концу кровати.
Вынужденное положение больной принимает для ослабления или прекращения имеющихся у него болезненных ощущений (боль, кашель, одышка). Например, вынужденное сидячее положение (ортопноэ) уменьшает тяжесть одышки при недостаточности кровообращения. Ослабление одышки связано в этом случае с уменьшением массы циркулирующей крови (депонирование части крови в венах нижних конечностей) и улучшением кровообращения в головном мозге. При сухом плеврите, абсцессе легкого, бронхоэктазах больной предпочитает лежать на больном боку. Уменьшение болей при сухом плеврите связано с ограничением движения плевральных листков в положении лежа на больной стороне; при абсцессе легкого и бронхоэктазах лежание на здоровом боку вызывает усиление кашля в связи с попаданием содержимого полости (мокрота, гной) в бронхиальное дерево. В случае перелома ребер пациент, наоборот, лежит на здоровом боку, так как прижатие больной стороны к койке усиливает боли. Положение на боку с запрокинутой головой и приведенными к животу согнутыми в коленных суставах ногами наблюдается при цереброспинальном менингите. Вынужденное положение стоя отмечается в случаях приступов так называемой перемежающейся хромоты и стенокардии. Во время приступа бронхиальной астмы больной стоит или сидит, крепко опираясь руками в край стола или стула со слегка наклоненной вперед верхней половиной туловища. В таком положении лучше мобилизуются вспомогательные дыхательные мышцы. Положение лежа на спине встречается при сильных болях в животе (острый аппендицит, прободная язва желудка или двенадцатиперстной кишки). Вынужденное положение лежа на животе характерно для больных, страдающих опухолью поджелудочной железы, язвенной болезнью (при локализации язвы на задней стенке желудка). При этом положении уменьшается давление железы на чревное («солнечное») сплетение.
Оценка телосложения. В понятие «телосложение» (habitus) входят конституция, рост и масса тела больного.
Конституция (от лат. constitutio — устройство, сложение) — совокупность функциональных и морфологических особенностей организма, сложившихся на основе наследственных и приобретенных свойств, определяющая его реакции на воздействие эндо- и экзогенных факторов. В России распространена классификация конституции человека М. В. Черноруцкого, согласно которой различают три типа: астенический, гиперстенический и нормостенический.
Астенический тип характеризуется значительным преобладанием продольных размеров тела над поперечными, конечностей — над туловищем, грудной клетки — над животом. Сердце и паренхиматозные органы у астеника относительно малых размеров, легкие удлинены, кишечник короткий, брыжейка длинная, диафрагма расположена низко. Артериальное давление часто несколько снижено, уменьшены секреция и перистальтика желудка, всасывательная способность кишечника, содержание гемоглобина крови, а также число эритроцитов, уровень холестерина, кальция, мочевой кислоты, глюкозы. Отмечаются гипофункция надпочечников и половых желез, гиперфункция щитовидной железы и гипофиза.
Гиперстенический тип характеризуется относительным преобладанием поперечных размеров тела (по сравнению с нормостенической конституцией). Туловище относительно длинное, конечности короткие, живот значительных размеров, диафрагма стоит высоко. Все внутренние органы, за исключением легких, относительно больших размеров, чем у астеников. Кишечник более длинный, толстостенный и емкий. Лицам гиперстенического типа свойственны более высокое артериальное давление, большее содержание в крови гемоглобина, эритроцитов и холестерина, гипермоторика и гиперсекреция желудка. Секреторная и всасывающая функции кишечника высокие. Часто наблюдаются гипофункция щитовидной железы, некоторое усиление функции половых желез и надпочечников.
Нормостенический тип отличается пропорциональностью телосложения и занимает промежуточное положение между астеническим и гиперстеническим.
По осанке больного, его манере держаться во многих случаях можно сделать заключение об общем тонусе, степени развития мышц, а также профессии и привычках. Большинство физически тяжелобольных или психически угнетенных и подавленных субъектов обычно бывают сгорбленными. Прямая осанка, бодрая походка, свободные, непринужденные движения указывают на хорошее состояние организма. Специфическая походка наблюдается при некоторых заболеваниях нервной системы (гемиплегия, ишиас и др.). Хирургические заболевания и ревматические поражения костей и суставов, нарушения кровообращения в нижних конечностях затрудняют и изменяют походку. Характерна так называемая утиная походка при остеомаляции и врожденных вывихах бедра.
При общем осмотре врач прежде всего должен фиксировать внимание на открытых частях тела пациента — голове, лице, шее
7. Осмотр кожи больного. Оценка выявляемых изменений окраски, эластичности, влажности, высыпаний, рубцов.
Осмотр кожи. Обращают внимание на окраску, эластичность, влажность кожи, различные высыпания и рубцы.
Окраска кожи зависит от степени кровенаполнения кожных сосудов, количества и качества пигмента, толщины и прозрачности кожи. Бледная окраска кожи связана с недостаточным наполнением кожных сосудов кровью (спазм сосудов кожи различного происхождения, скопление крови в расширенных сосудах брюшной полости при коллапсе, анемия). При некоторых формах анемии бледная окраска кожи принимает характерный оттенок: желтушный - при анемии Аддисона- Бирмера, зеленоватый — при хлорозе (особая форма железо-дефицитной анемии у девушек), землистый - при раковом малокровии, пепельный или коричневый - при малярии и цвет «кофе с молоком» - при подостром бактериальном (септическом) эндокардите. Причинами бледной окраски кожи являются также ее малая прозрачность и значительная толщина; при этих условиях «кажущееся малокровие» может быть и у вполне здоровых людей.
Красная окраска кожи может иметь преходящий характер при лихорадочных состояниях, перегревании тела и постоянный — у лиц, длительно подвергающихся воздействиям как высокой, так и низкой внешней температуры, а также после длительного пребывания под открытыми солнечными лучами (так называемый красный загар). Постоянная красная окраска кожи наблюдается у больных эритремией. Синюшная окраска кожи (цианоз) обусловлена гипоксией при недостаточности кровообращения (рис. 4), хронических заболеваниях легких и др. Различных оттенков желтушная окраска кожи и слизистых оболочек связана с нарушением выделения печенью билирубина или с повышенным гемолизом эритроцитов (гемолитическая анемия). Темно-бурая или коричневая окраска кожи наблюдается при недостаточности функции надпочечников. Резкое усиление пигментации сосков и околососковых кружков у женщин, появление пигментных пятен на лице, пигментация белой линии живота наблюдаются при беременности. При нарушениях правил техники безопасности при работе с соединениями серебра, а также при длительном применении препаратов серебра с лечебной целью появляется серая окраска кожи на открытых частях тела — аргироз. Иногда обнаруживаются очаги депигментации (vitiligo).
Эластичность кожи, ее тургор определяют взятием кожи (обычно брюшной стенки или раз- гибательной поверхности руки) в складку двумя пальцами. При нормальном состоянии кожи складка после снятия пальцев быстро исчезает, при пониженном тургоре долго не расправляется. Морщинистость кожи вследствие выраженной потери ею эластичности наблюдается в старческом возрасте, при длительных изнуряющих заболеваниях и обильной потере организмом жидкости.
|
|
|
 Скачать 2.49 Mb.
Скачать 2.49 Mb.