Про. Экзаменационные вопросы по пропедевтике внутренних болезней Июнь, 2013. медицинская этика и деонтология
 Скачать 2.49 Mb. Скачать 2.49 Mb.
|
|
Влажность кожи, обильное потоотделение наблюдаются при снижении температуры у лихорадящих больных, а также при таких заболеваниях, как туберкулез, диффузный тиреотоксиче- ский зоб, малярия, гнойные процессы и др. Сухость кожи может быть обусловлена большой потерей организмом жидкости, например при поносах, длительной рвоте (токсикоз беременных, органический стеноз привратника). Кожные сыпн разнообразны по форме, величине, цвету, стойкости, распространению. Они имеют большое диагностическое значение при ряде инфекционных болезней (корь, краснуха, ветряная оспа, тифы и др.). 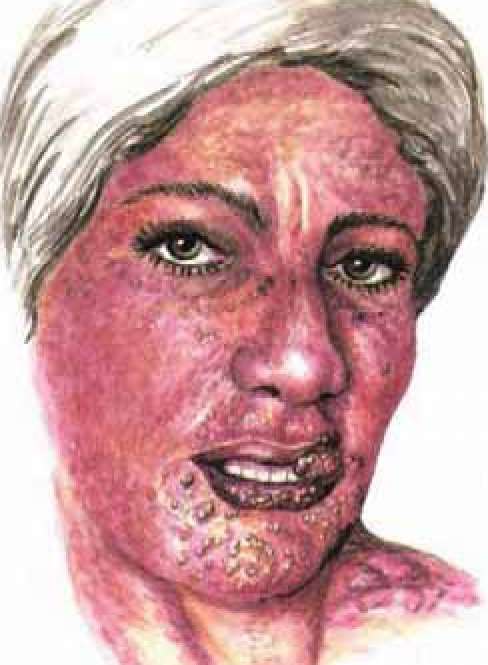 Розеола — пятнистая сыпь диаметром 2—3 мм, исчезающая при надавливании, обусловлена местным расширением сосудов. Она является характерным симптомом при брюшном тифе, па- ратифах, сыпном тифе, сифилисе. Кожные высыпания при эритеме. Эритема (рис. 5) — слегка возвышающийся гиперемированный участок, резко отграниченный от нормальных участков кожи. Эритема появляется у лиц с повышенной чувствительностью к некоторым пищевым продуктам (земляника, яйца, раки и др.) или после приема лекарственных препаратов (хинин, никотиновая кислота и др.), после облучения кварцевой лампой, а также при ряде инфекций, например роже, бруцеллезе, сифилисе и т. д. Волдырная сыпь, или крапивница (urticaria), появляется на коже в виде круглых или овальных, сильно зудящих и слегка возвышающихся четко отграниченных бесполосных образований, напоминающих таковые при ожоге крапивой. Представляет собой проявления аллергии. Герпетическая сыпь (herpes) — пузырьки диаметром 0,5—1,0 см. В них содержится прозрачная, позднее мутнеющая жидкость. Через несколько дней на месте лопнувших пузырьков остаются засыхающие корочки. Эта сыпь располагается чаще всего на губах (herpes labialis) и у крыльев носа (herpes nasalis). Значительно реже она располагается на подбородке, лбу, щеках, ушах. Герпетическая сыпь встречается при гриппе и некоторых вирусных гриппоподобных заболеваниях, крупозном воспалении легких, малярии. Пурпура — кожные кровоизлияния (рис. 6), обусловленные нарушениями свертываемости крови или проницаемости капилляров, наблюдается при тромбоцитопенической пурпуре (болезнь Верльгофа), гемофилии, цинге, капилляротоксикозе, длительной механической желтухе и др. Величина кровоизлияний весьма разнообразна: от мелких точечных кровоизлияний (петехии) до крупных гематом. Самые различные кожные высыпания появляются при аллергических реакциях организма. Папула (от лат. papula — узелок) — морфологический элемент кожной сыпи, представляющий собой бесполостное образование, возвышающееся над уровнем кожи. Наблюдается при аллергических и некоторых других заболеваниях. Буллезная сыпь (от лат. bulla — пузырь) — пузырчатые высыпания на коже. Нередко является проявлением аллергической реакции. Ливедо (от лат. livedo — синяк, кровоподтек) — патологическое состояние кожи, характеризующееся синевато-фиолетовой окраской за счет сетчатого или древовидного рисунка сосудов при пассивной гиперемии. Иногда имеет мрамороподобный вид — «мраморная кожа». Наблюдается на участках кожи, подвергающихся систематическому согреванию (например, грелкой) или воздействию низкой температуры. Может быть одним из проявлений системной красной волчанки, туберкулеза кожи. Пурпура.Диагностическое значение может иметь исследование дермографизма, например, при заболеваниях вегетативной нервной системы. Он проявляется изменением окраски кожи при ее механическом штриховом раздражении. В случае так называемого белого местного дермографизма на коже появляются белые полосы вследствие спазма капилляров, в случае красного дермографизма — розовые или красные полосы из-за расширения капилляров: возвышенный красный дермографизм свидетельствует также о повышенной проницаемости капилляров. Диагностическое значение имеют шелушение кожи, которое наблюдается при истощающих заболеваниях, многих кожных болезнях, а также кожные рубцы, например на животе и бедрах после беременности (striae gravidarum), при болезни Иценко — Кушинга и больших отеках. Втянутые, спаянные с подлежащими тканями рубцы звездчатой формы типичны для сифилитических поражений. Послеоперационные рубцы свидетельствуют о перенесенных операциях. При циррозах печени нередко выявляются своеобразные телеангиэктазии — «сосудистые звездочки», являющиеся одним из характерных признаков данного заболевания. Нарушение роста волос часто наблюдается при эндокринных заболеваниях. Чрезмерное оволосение всего тела (гирсутизм, гипертрихоз) может быть врожденным, но чаще наблюдается при опухолях коры надпочечников (синдром Иценко — Кушинга), половых желез. Уменьшение роста волос наблюдается при микседеме, циррозах печени, евнухоидизме и инфантилизме. Волосы поражаются также при некоторых кожных заболеваниях. Повышенная ломкость ногтей наблюдается при микседеме, анемиях, гиповитаминозах; поражение возможно при некоторых грибковых кожных заболеваниях. Широкие утолщенные плотные ногти встречаются при акромегалии. При бронхоэктатической болезни, врожденных пороках сердца и некоторых других заболеваниях ногти закругляются, приобретая вид часовых стекол. Развитие подкожного жирового слоя может быть нормальным и в различной степени повышенным или пониженным. Жировой слой может распределяться равномерно или его отложение происходит лишь в определенных областях. О толщине подкожного жирового слоя можно судить путем пальпации. Чрезмерное развитие подкожного жирового слоя — ожирение (adipositas) может быть вызвано как экзогенными (избыточное питание, малоподвижный образ жизни, алкоголизм и т. д.), так и эндогенными (нарушение функций эндокринных желез — половых, щитовидной, гипофиза) причинами (рис. 7). Недостаточное развитие подкожного жирового слоя бывает обусловлено конституциональными особенностями организма (астенический тип), недоеданием, нарушением функции пищеварительных органов. Крайняя степень исхудания носит название кахексии. Она наблюдается при длительных интоксикациях, хронических инфекциях (туберкулез и др.), злокачественных новообразованиях гипофиза, щитовидной и поджелудочной желез, а также при ряде психических заболеваний. Определение массы тела больного дополняет представление о его упитанности и позволяет объективно проследить ее динамику в процессе лечения ожирения или истощения. Ожрение Отеки могут быть обусловлены выходом жидкости из сосудистого русла через стенки капилляров и скоплением ее в тканях. Скопившаяся жидкость может быть застойного (транссудат) либо воспалительного (экссудат) происхождения. Местный отек зависит от местного расстройства крово- и лимфообращения и наблюдается при закупорке вены тромбом, сдавлении ее опухолью или увеличенным лимфатическим узлом. Общий отек, связанный с заболеванием сердца, почек и других органов, характеризуется распространением по всему телу (анасарка) либо локализацией на симметричных, ограниченных местах с обеих сторон тела. Необходимо учитывать влияние возможного длительного положения больного на одном боку, При распространенных и значительных отеках транссудат может накапливаться и в полостях тела: в брюшной (асцит — ascitis), плевральной (гидроторакс - hydrothorax) и в полости перикарда (гидроперикард — hydropericardium). При осмотре кожа над отечным участком кажется припухшей, лоснящейся. Растянутая и напряженная кожа при отеке кажется прозрачной, что ярко проявляется при рыхлой и подкожной клетчатке (на веках, мошонке). Помимо осмотра, отек выявляют путем надавливания пальцем на кожу, покрывающую костные образования (в области внутренней поверхности голени, а также лодыжек, поясницы и др.): при наличии отека после отнятия пальца остается ямка, исчезающая через 1—2 мин. Механизм возникновения и методы выявления отеков будут изложены в специальных главах учебника. 8. Осмотр и пальпация лимфатических узлов, мышечной системы, суставов, конечностей. Осмотр лимфатических узлов. Лимфатические узлы в норме не видны и не прощупываются. В зависимости от характера патологического процесса величина их колеблется от горошины до яблока. Для суждения о состоянии лимфатической системы, помимо осмотра, необходимо применять и метод пальпации. Следует обратить внимание на величину лимфатических узлов, их болезненность, подвижность, консистенцию, спаянность с кожей. Чаще всего увеличиваются подчелюстные, шейные, надключичные, подмышечные и паховые узлы. При наличии воспалительных процессов в полости рта обнаруживаются увеличенные подчелюстные лимфатические узлы. Хроническое увеличение шейных лимфатических улов может быть связано с развитием в них туберкулезного процесса (характерным признаком служит появление в узлах гнойников с последующим образованием свищей и неподвижных рубцов), лимфогранулематоза. Рак желудка и реже рак кишечника могут метастазировать в лимфатические узлы шеи слева (так называемый вирховский метастаз). Увеличение подмышечных лимфатических узлов иногда обнаруживается при раке молочной железы. При наличии метастазов в лимфатические узлы они плотные, поверхность их неровная, пальпация безболезненная. Болезненность при пальпации лимфатического узла и покраснение кожных покровов над ними свидетельствуют о наличии в них воспалительного процесса. Системное увеличение лимфатических узлов наблюдается при лимфо- лейкозе, лимфогранулематозе, лимфосаркоматозе. При лимфолейкозе и лимфогранулематозе узлы спаиваются между собой и не нагнаиваются. В целях диагностики в неясных случаях прибегают к пункции или биопсии лимфатического узла. Осмотр мышечной системы. Определяют степень ее развития, которая зависит от характера работы пациента, занятий спортом и т. д. Имеют диагностическое значение местная атрофия мускулатуры, в особенности конечностей, выявляемая с помощью измерения их окружности и сравнения с таковыми же данными симметричного места второй конечности. Диагностическую роль играет также определение мышечной силы и выявление расстройств функции мышц (судороги). Они могут наблюдаться во время беременности, при заболеваниях почек (эклампсия), печени (печеночная недостаточность), поражениях центральной нервной системы (менингит), столбняке, холере и др. Обращают внимание на различного рода дефекты, искривления, выбухания и прочие деформации костей черепа, грудной клетки, позвоночника и конечностей. Однако во многих случаях выявить деформации костей можно только при ощупывании. При акромегалии происходит чрезмерное разрастание периферических костей конечностей (пальцы рук, ног), скуловых костей, нижней челюсти и др. Рахитические изменения выявляются в виде так называемой куриной груди, рахитических четок — утолщений у места перехода ребер в реберные хрящи, искривления нижних конечностей и др. Туберкулезные поражения в форме так называемого гематогенного остеомиелита локализуются главным образом в эпифизе костей с образованием свищевых ходов, через которые периодически выделяется гной. Множественные поражения плоских костей скелета, в том числе черепа, обнаруживаемые на рентгенограммах в виде округлых просветлений (дефекты в костной ткани), типичны для миеломной болезни. Заболевания позвоночника приводят к его деформации и изменениям формы грудной клетки. Значительные деформации позвоночника (кифоз, сколиоз) могут отрицательно влиять на функции органов грудной клетки (сердце, легкие). Осмотр суставов. Обращают внимание на их конфигурацию, ограниченность и болезненность в состояниях активного и пассивного движения, отечность, гиперемию близлежащих тканей. Множественные поражения главным образом крупных суставов характерны для обострения ревматизма. Ревматоидный артрит поражает в первую очередь мелкие суставы кистей рук с последующей их деформацией. Обменные полиартриты, например при подагре, характеризуются утолщением оснований концевых и головок средних фаланг пальцев рук и ног (геберденовы узлы). Моноартрит (поражение одного сустава) чаще возникает при туберкулезе и гонорее. Осмотр конечностей. Позволяет обнаружить варикозное расширение вен, отечность, изменения кожных покровов, мышц, дрожание конечностей, деформацию, припухлость и гиперемию в области суставов, язвы, рубцы. Заболевания центральной (опухоль, кровоизлияния в мозг), а также периферической нервной системы могут повлечь за собой атрофию мышц и паралич. Важное диагностическое значение имеют пальцы в виде барабанных палочек (рис. 8) — колбовидных утолщений концевых фаланг пальцев рук и ног. Изменяется и форма ногтей: они напоминают часовые стекла. Наблюдается данный симптом при длительно текущих заболеваниях легких (хронические нагноительные процессы), сердца (подострый бактериальный или септический эндокардит, врожденный порок сердца), печени (цирроз). Периодически наступающий спазм сосудов конечностей приводит к появлению симптома «мертвого пальца» — временного резкого побледнения пальцев рук и ног; он наблюдается при болезни Рейно; длительный спазм может привести к гангрене пальцев. При осмотре ног следует обратить внимание на форму стоп (плоскостопие). Саблевидные голени наблюдаются при паличеш. рахите, иногда при сифилисе. Неравномерное утолщение костей голени указывает на периостит, который иногда может иметь сифилитическую этиологию. 9. Перкуссия как метод исследования. История развития метода. Роль Ауэнбруггера в развитии метода, внедрение его в клиническую практику Корвизаром. Развитие метода отечественными исследователями. Общие правила и техника перкуссии. Физическая характеристика перкуторных тонов (ясный, тупой, тимпанический). Перкуссия (от лат. percussio — выстукивание) — метод исследования внутренних органов, основанный на постукивании по поверхности тела обследуемого с оценкой характера возникающих при этом звуков. Леопольд Ауэнбруггер предложил этот метод, а Корвизар(врач Наполеона) перевел его сочинения про определение заболевания органов грудной клетки или что-то типа того, на французский язык и после преобрел (метод) всеобщую известность. Из отечественных вклад в развитие этого метода внесли – Сокольский и Яновский Правила перкуссии. Перкуссия должна проводиться по определенным правилам с соблюдением следующих условий. Положение больного должно быть удобным, ненапряженным. Лучше всего вести перкуссию в положении больного стоя или сидя; лишь у тяжелобольных перкуссию производят в положении лежа. При перкуссии сзади надо посадить больного на табурет или стул лицом к его спинке, голова больного должна быть несколько наклонена вперед, руки положены на колени; в этом случае достигается наибольшее расслабление мышц, что облегчает перкуссию. В помещении должно быть тепло и тихо. Руки врача должны быть теплыми. Врач должен занимать удобное по отношению к исследуемому положение. Средний палец левой руки врача при обычно проводимой пальце-пальцевой перкуссии плотно на всем протяжении прижимается к перкутируемой поверхности; в последнем случае соседние пальцы должны быть несколько расставлены в стороны и также плотно прижаты к коже для ограничения распространения колебаний, возникающих при перкуссии. Удар наносят только движением кисти в лучезапястном суставе перпендикулярно поверхности тела больного. Он должен быть коротким и отрывистым. Перкуторные удары нужно наносить с одной и той же силой, т. е. они должны быть равномерными. Сила удара в каждом случае перкуссии определяется ее задачами. При топографической перкуссии палец-плессиметр нужно устанавливать параллельно предполагаемой границе органа. Перкуссию ведут от органа, дающего более громкий звук; в связи с физиологическими особенностями звукового восприятия в этом случае легче определить границу изменения звука. Отметку границы делают по краю пальца, обращенному к зоне более ясного звука. Сравнительную перкуссию следует проводить на строго симметричных участках тела (например, грудной клетки) больного. Громкий (ясный) звук при перкуссии у здоровых людей определяется над той частью грудной клетки и живота, где находятся органы, содержащие воздух или газ (легкие, желудок, кишечник). Тихий (притупленный, или тупой) звук выслушивается при перкуссии в местах прилегания к грудной или брюшной стенке не содержащих воздуха органов — печени, сердца, селезенки, а также при перкуссии мышц. Это тихий, короткий и высокий звук, напоминающий звук, образующийся при постукивании по дереву или бедру (бедренный звук). Получаемый при перкуссии грудной клетки нормальный громкий легочный звук может стать тихим, если в легочной ткани уменьшится количество воздуха или если между легкими и грудной клеткой (т. е. в плевральной полости) присутствует жидкость или плотная ткань Тимпанический звук по своему характеру напоминает звук, возникающий при ударе по барабану, отсюда и произошло его название (от греч. tympanon — барабан). Это громкий, средней высоты или высокий звук, возникающий при перкуссии над полым органом или полостью, содержащей воздух. Тимпанический звук отличается от нетимпа-нического более правильными периодическими колебаниями; таким образом, по своему характеру он приближается к тону |
