Экзаменационный билет 20
 Скачать 0.6 Mb. Скачать 0.6 Mb.
|
|
ЭКЗАМЕНАЦИОННЫЙ БИЛЕТ № 23
Железодефицитная анемия (ЖДА) — полиэтиологичное заболевание, возникновение которого связано с дефицитом железа в организме из-за нарушения его поступления, усвоения или повышенных потерь, характеризующееся микроцитозом и гипохромной анемией. Этиология. 1. Хронические кровопотери: • Маточные кровопотери • Желудочно-кишечные кровотечения • Паразитарные заболевания (анкилостомидоз) • Кровопотери в замкнутые полости тела с последующим нарушением реутилизации железа (эндометриоз, изолированный легочный гемосидероз, синдром Гудпасчера и др.) • Гематурия при заболеваниях почек и мочевыводящих путей (гломерулонефрит, пиелонефрит, мочекаменная болезнь, поликистоз почек, туберкулез, амилоидоз почек, рак мочевого пузыря и др.) • Геморрагические диатезы • Носовые кровотечения (болезнь Рандю-Ослера, геморрагические диатезы, артериальная гипретензия и др.) • Ятрогенные кровопотери (гемоэксфузии у пациентов с полицитемией, процедура гемодиализа, донорство) • «Истерические кровопотери» (искусственно вызываемые кровотечения у лиц с психопатическими отклонениями) 2. Повышенная потребность в железе: • Беременность • Роды • Лактация • Период активного роста • Период полового созревания • У больных В12-дефицитной анемией на фоне лечения витамином В12 вследствие интенсификации нормобластического кроветворения • Интенсивные занятия спортом 3. Недостаточное поступление железа с пищей: • Вегетерианцы • Лица с низким социально-экономическим уровнем жизни (недостаточное питание) • Больные неврогенной и психической анорексией • Частое употребление крепкого чая 4. Нарушение всасывания железа: • Хронические энтериты и энтеропатии с развитием синдрома мальабсорбции • Резекция тонкой кишки • Резекция желудка по Бильрот II 5. Нарушение транспорта железа: • Врожденная гипо- и атрансферинемия • Гипопротеинемия различного генеза (нефротический синдром, нарушение белоксинтезирующей функции печени, алиментарная недостаточность и др.) • Появление антител к трансферрину и его рецепторам. 6. Перераспределительный дефицит железа: • Воспаление • Опухоли 7. Генетические механизмы предрасположенности к железодефициту Патогенез. Дефицит железа развивается постепенно и закономерно проходит несколько этапов: прелатентный дефицит железа, латентный дефицит железа и собственно ЖДА. Таким образом, в первую очередь снижается количество железа, депонированного в органах и тканях, затем уменьшается количество транспортного железа, позже – железа гемсодержащих ферментов и железа, необходимого для синтеза гемоглобина. 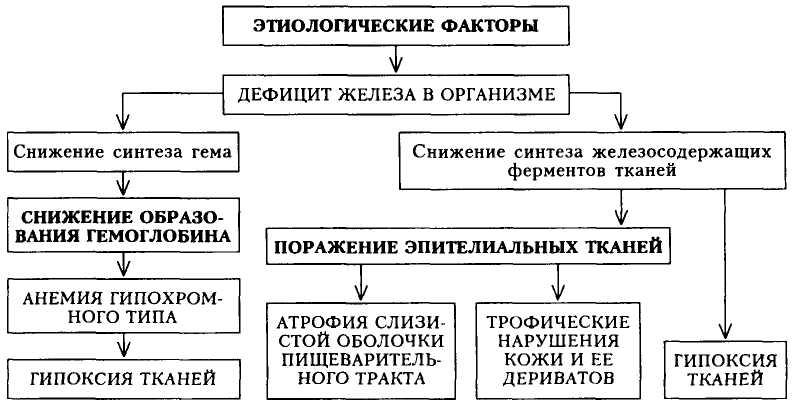 Патоанатомия – RBC гипохромный, микроцитоз, Классификация ЖДА по степени тяжести [3]: Общепризнанной классификации ЖДА не существует. Имеются клиническая классификация ЖДА и классификация по стадиям и тяжести протекания анемии. по этиологии:
По стадиям: Предлатентный – истощение запасов депонированного железа, при сохранности транспортного и гемоглобинового пула. отсутствие анемии. Латентный – сохранение гемоглобинового фонда, появление клинических признаков сидеропенического синдрома (снижение тканевого фонда), снижение уровня сывороточного железа, ОЖСС повышена. Собственно ЖДА – запасы железа истощены, снижен ферритин, сывороточное железо, ОЖСС повышена, сидеропенический и анемический синдром. Анемия: - нормохромная нормоцитарная - гипохромная микроцитарная - с тканевыми нарушениями I. Легкая (содержание Hb 90-110 г/л) II. Средняя (содержание Hb 70-90 г/л) III. Тяжелая (содержание Hb ниже 70 г/л) Клиника. Анемический синдром проявляется неспецифическими симптомами: бледность кожных покровов, слабость, утомляемость, головокружение, шум в ушах, мелькание мушек перед глазами, одышка, сердцебиение, обмороки, одышка и др. Анемический синдром неспецифичен, он наблюдается и при других формах малокровия. Клинические проявления сидеропенического синдрома. Отмечаются сухость кожи, нарушение целостности эпидермиса, ломкость ногтей, волос. Ногти становятся плоскими, иногда принимают вогнутую ложкообразную форму (койлонихии). В углах рта появляются изъязвления, трещины с воспалительным валом (ангулярный стоматит). Может наблюдаться чувство жжения языка, извращение вкуса в виде неукротимого желания есть мел, зубную пасту, землю, сырую крупу, а также пристрастие к некоторым запахам (ацетон, бензин). Одним из признаков дефицита железа является затруднение глотания сухой и твердой пищи (сидеропеническая дисфагия), что вынуждает врача подозревать опухолевое поражение пищевода. У девочек, реже у взрослых женщин возможны дизурические расстройства, иногда недержание мочи при кашле, смехе, у детей могут наблюдаться симптомы ночного энуреза. К симптомам, связанным с дефицитом железа, относится мышечная слабость, наблюдающаяся у большинства больных ЖДА и связанная не только с анемией, но и с дефицитом железосодержащих ферментов. Для дефицита железа характерно поражение ЖКТ. ЖДА приводит к ахлоргидрии и атрофическому гастриту Диагностика.
СОЭ более 10-12 мм/ч Течение: период латентный, манифестации жда. и исходы – благоприятный, при условии раннего распознавания и лечений. Профилактика: Фортификация – обогащение продуктов железом и другими и микроэлементами. Саплементация – систематическое употребление пищевых добавок железа в группах риска. Рациональное питание – обеспечение биодоступности и биоусвояемости железа и пищи.
Пневмонии – группа различных по этиологии, патогенезу, морфологической характеристике острых инфекционных (преимущественно бактериальных) заболеваний, характеризующихся очаговым поражением респираторных отделов легких с обязательным наличием внутриальвеолярной экссудации. Перечень потенциальных возбудителей ВП включает более 100 микроорганизмов (бактерии, вирусы, грибы, простейшие). Однако большинство случаев заболевания ассоциируется с относительно небольшим кругом патогенов, к которым относят S. pneumoniae, M. pneumoniae, C. pneumoniae, H. influenzae, респираторные вирусы, энтеробактерии, S. aureus и L. Pneumophila. ВП помимо бактериальных возбудителей могут вызывать респираторные вирусы, наиболее часто вирусы гриппа, коронавирусы, риносинцитиальный вирус (РС вирус), метапневмовирус человека, бокавирус человека []. Частота выявления респираторных вирусов у пациентов с ВП носит выраженный сезонный характер и возрастает в холодное время года. У 10-30% пациентов с ВП выявляется смешанная или ко-инфекция, которая может быть вызвана ассоциацией различных бактериальных возбудителей (например, S. pneumoniae с H. influenzae или M. pneumoniae), либо их сочетанием с респираторными вирусами. По данным ряда исследований, ВП, вызванная ассоциацией возбудителей, имеет тенденцию к более тяжелому течению и худшему прогнозу. Для некоторых микроорганизмов (S. viridans, S. epidermidis и другие коагулаза-негативные стафилококки, Enterococcus spp., Neisseria spp., Candida spp.) нехарактерно развитие бронхолегочного воспаления. Их выделение из мокроты с высокой степенью вероятности свидетельствует о контаминации материала микрофлорой верхних отделов дыхательных путей. Необходимо отметить тот факт, что, несмотря на расширение возможностей для микробиологической диагностики, примерно у половины пациентов с ВП этиологический диагноз остается неустановленным. Сопутствующие заболевания/факторы риска, ассоциированные с определенными возбудителями ВП
Клиника. Подозрение на ВП должно возникать при наличии у больного лихорадки в сочетании с жалобами на острый кашель, одышку, отделение мокроты и/или боль в грудной клетке, связанную с дыханием или кашлем. Пациенты с ВП часто жалуются на немотивированную слабость, утомляемость, ознобы, сильное потоотделение по ночам. Развитию ВП могут предшествовать симптомы поражение верхних дыхательных путей (боли в горле, насморк и др.). При тяжелой ВП клиническая картина может дополняться развитием СШ, острой ДН и другой органной дисфункции. У лиц пожилого и старческого возраста характерные для ВП жалобы могут отсутствовать, а на первый план в клинической картине заболевания выходит синдром интоксикации: сонливость или беспокойство, спутанность сознания, анорексия, тошнота, рвота. Нередко пневмония у данной категории пациентов “дебютирует” симптомами декомпенсации хронических сопутствующих заболеваний (СД, ХСН и др.). Изменению классической картины заболевания также способствует самолечение АБП Несмотря на наличие определенных особенностей в клинической картине и течении ВП разной этиологии (например, для пневмококковой характерны острое начало, высокая лихорадка, боли в грудной клетке, для легионеллезной – диарея, неврологическая симптоматика, для микоплазменной - мышечные и головные боли, симптомы поражения верхних дыхательных путей), каких-либо закономерностей, позволяющих с высокой степенью надежности предсказать возбудителя заболевания без использования дополнительных методов исследования в настоящее время не существует. Диагностика. Сбор жалоб и анамнеза, оценка социального статуса и семейно-бытовых условий важны для уточнения факторов риска инфицирования определенными возбудителями ВП и дифференциальной диагностики пневмонии с другими заболеваниями. Физикальное обследование. Всем больным ВП рекомендуется развернутый общий анализ крови с определением уровня эритроцитов, гематокрита, лейкоцитов, тромбоцитов, лейкоцитарной формулы. Метод не специфический. Госпитализированным больным ВП рекомендуется: Биохимический анализ крови (мочевина, креатинин, электролиты, печеночные ферменты, билирубин, глюкоза, альбумин); не специфичен. Исследование уровня С-реактивного белка (СРБ) в сыворотке крови; Исследование плевральной жидкости (определение рН, активности ЛДГ, содержания белка, цитологическое исследование). Исследование проводится при наличии плеврального выпота и условий безопасного проведения плевральной пункции (визуализация на латерограмме свободно смещаемой жидкости с толщиной слоя > 1,0 см). При наличии острой ДН с SрO2 < 90% по данным пульсоксиметрии и во всех случаях тяжелой ВП рекомендуется: Исследование газов артериальной крови с определением PaO2, PaCO2, pH, бикарбонатов, лактата. При тяжелой ВП рекомендуется: Коагулограмма с определением протромбинового времени, МНО, АЧТВ. Микробиологическая диагностика при ВП включает культуральное исследование мокроты и других респираторных образцов – трахеальный аспират (ТА), бронхоальвео-лярный лаваж (БАЛ) и др., венозной крови, экспресс-тесты по выявлению пневмокок-ковой и легионеллезной антигенурии, ПЦР-диагностику для выявления некультиви-руемых/трудно культивируемых бактериальных возбудителей и респираторных вирусов, иммуносерологические исследования. Амбулаторно не проводится. Всем госпитализированным пациентам с ВП рекомендуется: Бактериоскопия и культуральное исследование респираторного образца - мокрота или ТА (у пациентов, находящихся на ИВЛ); Микробиологическое исследование образца плевральной жидкости при наличии плеврального выпота и показаний к плевральной пункции. Т.к. стерильна, 100% специфичность. Экспресс-тесты по выявлению пневмококковой и легионеллезной антигенурии. Исследование респираторного образца (мокрота, мазок из носоглотки и задней стенки глотки и др.) на грипп методом ПЦР во время эпидемии гриппа в регионе или наличии соответствующих клинических и/или эпидемиологических данных; Инструментальная диагностика: Всем пациентам с подозрением на ВП рекомендуется: Обзорная рентгенография органов грудной полости в передней прямой и боковой проекциях (при неизвестной локализации воспалительного процесса целесообразно выполнять снимок в правой боковой проекции); Пульсоксиметрия с измерением SpO2 для выявления ДН и оценки выраженности гипоксемии; ЭКГ в стандартных отведениях. Всем пациентом с ВП в случае подозрения на наличие парапневмонического экссудативного плеврита рекомендуется трансторакальное ультразвуковое исследование грудной полости. Течение: легкое (неосложненное), тяжелое (плеврит, ИТШ, ОДН, ОСН, кровохарканье). Исходы: полное восстановление легочной ткани, осложненное течение (абсцедирование), локальный неспецифический склероз.
Сердечные гликозиды – это вещества растительного происхождения, которые обладают выраженным кардиотоническим действием и используются при лечении сердечной недостаточности, связанной с дистрофией миокарда разной этиологии. Они повышают работоспособность миокарда, обеспечивают наиболее экономную и вместе с тем эффективную работу сердца. Относится кардиотоническим средствам. В связи с этим сердечные гликозиды принято классифицировать по источникам получения. • Гликозиды наперстянки: дигоксин (дилакор♠, диланацин♠, ланикор♠), ацетилдигоксин В (новодигал♠), ланатозид С (цедигалан♠), дигитоксин. • Гликозиды строфанта Комбе: уабаин (строфантин К, строфантидина ацетат). • Гликозиды ландыша майского: коргликон♠, конваллотоксин Горицвета – адонизид, Желтушника – кардиовален, морского лука – мепросцилларин (клифт). Негликозидные, синтетические кардиотоники. Амринон – инокор. Милринон – коротроп. Из перечисленных препаратов в настоящее время применяют только гликозиды наперстянки - дигоксин, ацетилдигоксин В и ланатозид, а также гликозид строфанта Комбе уабаин. Классификация сердечных гликозидов: 1. По происхождению. растительного: первичные - содержатся в растениях (целанид), вторичные – образуются после переработки, хранения, высушивания (более стойкие - дигоксин, дигитоксин) 2. По физико-химическим свойствам. 1) полярные (гидрофильные): - строфантин - коргликон 2) неполярные(липофильные): - дигитоксин 3) относительно полярные: - дигоксин - целанид Классификация сердечных гликозидов по происхождению:
Воздействуя на сердце, сердечные гликозиды вызывают положительный инотропный (кардиотоническое действие), отрицательный хронотропный, отрицательный дромотропный, а также положительный батмотропный эффекты. Диуретическое действие. ПОКАЗАНИЯ к применению сердечных гликозидов:
К побочным эффектам сердечных гликозидов относят: • желудочковые экстрасистолы; • атриовентрикулярную блокаду; • тошноту; • рвоту; • диарею; • расстройства зрения (в том числе ксантопсия - изменение цветоощущения в желтом и зеленом спектрах); • расстройства психики (возбуждение, галлюцинации); • нарушения сна; • головные боли. Осложнение. Вследствие выраженной способности сердечных гликозидов к материальной кумуляции и небольшой широты их терапевтического действия при применении этой группы кардиотоников высок риск интоксикации. Гликозидная интоксикация проявляется кардиальными и экстракар-диальными нарушениями. К кардиальным проявлениям относят желудочковую экстрасистолию и атриовентрикулярную блокаду. Желудочковые экстрасистолы возникают в результате повышения автоматизма, вызываемого гипокалийгистией и гиперкальцийгистией. Частота их возникновения увеличивается при гипокалиемии и гипомагниемии, которые может вызвать применение петлевых и тиазидных диуретиков. Желудочковые экстрасистолы могут протекать по принципу бигеминии (экстрасистола после каждого нормального сердечного сокращения) или тригеминии (экстрасистола после каждых двух нормальных сокращений сердца). Атриовентрикулярная блокада (частичная или полная) - результат отрицательного дромотропного действия, обусловленного усилением вагусных влияний на сердце. Наиболее частая причина смерти при интоксикации сердечными гликозидами - фибрилляция желудочков (беспорядочные несинхронные сокращения отдельных пучков мышечных волокон с частотой 450-600 в минуту, быстро приводящие к асистолии - остановке сердца).
ЭКЗАМЕНАЦИОННЫЙ БИЛЕТ № 33
Хронические гастриты – хроническое воспаление слизистой оболочки желудка, при котором нарушается физиологическая регенерация железистого эпителия с прогрессирующей его атрофией и развитием секреторной моторной и инкреторной недостаточности функций. На сегодняшний день хронический гастрит рассматривается как исключительно морфологическое понятие. Этиопатогенетические факторы: Экзогенные: 1).Алиментарный (механически, химически, термически «грубая пища», питание всухомятку, нерегулярное) 2).Вредные привычки (курение, злоупотребление алкоголя, постоянное использование жевательной резинки) 3).Профессиональные вредности (СВЧ, вибрация, пары кислот, щелочей хлопковая, угольная, силикатная пыль) 4). Лекарственные (резерпин, НПВС, глюкокортикоиды) 5). Стрессы 6). Helyicobakter pylori (Hр) – 85-90% случаев Эндогенные: 1). Воспалительные заболевания органов брюшной полости 2). Хронические очаги инфекции (ротовая полость, ЛОР-органы) 3).Эндокринные (сахарный диабет, болезнь Иценко-Кушинга, гиперпаратиреоз, гипокортицизм) 4). Токсико-метаболические (кетоацидоз, уремия) 5). Гипоксические (дыхательная, сердечная недостаточность, анемия) 6). Аллергия 7). Отягощенная наследственность Патогенез (значение нарушения секреторной и моторной функции желудка). 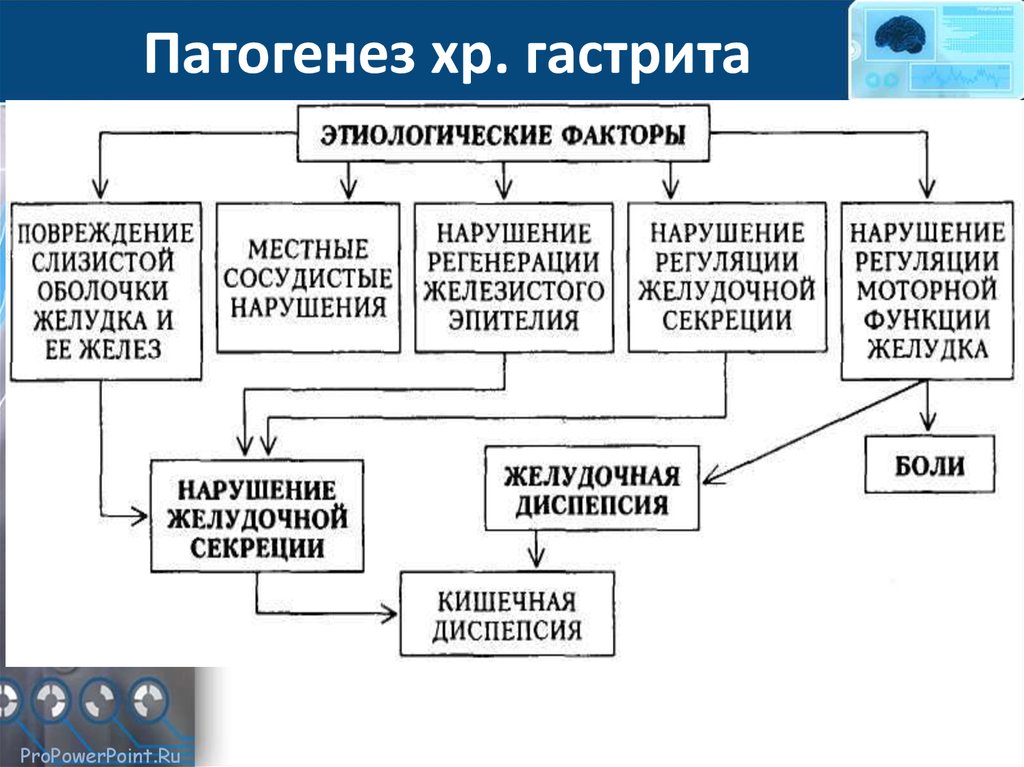 Как известно, желудок выполняет резервуарную, секреторную, моторную, всасывательную и выделительную функции. Как резервуар, он является местом, где скапливается поступившая при глотании пища. Резервуарная функция тесно связана с моторной функцией желудка, ответственной за перемешивание и продвижение желудочного содержимого в 12-перстную кишку. Железами желудка секретируется в сутки 2-3 л желудочного сока. В его состав входят пепсиноген (вырабатывается главными клетками), соляная кислота - (вырабатывается обкладочными клетками), «запускает» процесс перехода пепсиногена в пепсин, расщепляющий все белки; слизистыми клетками вырабатывается слизь, имеющая защитное для эпителиальных клеток желудка значение. G-клетками антрального отдела желудка при раздражении блуждающего нерва вырабатывается сильнейший возбудитель секреции свободной HCI гастрин. Хотя показано, что непосредственным фактором, вызывающим секрецию соляной кислоты, является гистамин. 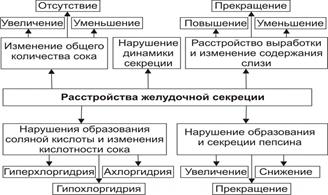 • Нарушения динамики и общего объёма секреции желудочного сока. В зависимости от особенностей изменения секреторной функции желудка выделяют несколько её типов: тормозной, возбудимый, инертный, астенический. † Тормозной тип. Увеличенный латентный период секреции (между пищевой стимуляцией желудка и началом секреции), сниженная интенсивность нарастания и активности секреции, укороченная длительность секреции, уменьшенный объём секрета. При крайней степени торможения секреции развивается ахилия — практическое отсутствие желудочного сока. † Возбудимый тип. Укороченный латентный период начала секреции, интенсивное нарастание секреции, увеличенная длительность процесса секреции, повышенный объём желудочного сока. † Инертный тип. Увеличенный латентный период, замедленное нарастание секреции, медленное её прекращение, увеличенный объём желудочного сока. † Астенический тип. Укороченный латентный период начала сокоотделения, интенсивное начало и быстрое снижение секреции, малый объём желудочного сока. † Хаотический тип. Характерно отсутствие каких либо закономерностей динамики и объёмов секреции, периодов её активации и торможения в течение продолжительного времени (месяцев и лет). Общее количество сока, как правило, увеличено. • Виды расстройств желудочной секреции. К расстройствам желудочной секреции относятся гиперсекреция, гипосекреция и ахилия. † Гиперсекреция — увеличение количества желудочного сока, повышение его кислотности и переваривающей способности ‡ Основные причины: увеличение массы секреторных клеток желудка (детерминируется генетически), активация влияний блуждающего нерва (например, при невротических состояниях или конституциональной ваготонии), повышение синтеза и/или эффектов гастрина, гипертрофия и/или гиперплазия энтерохромаффинных (энтероэндокринных) клеток (например, при гипертрофическом гастрите), перерастяжение антрального отдела желудка, действие некоторых ЛС (например, ацетилсалициловой кислоты или кортикостероидов). ‡ Возможные последствия: замедление эвакуации пищевой массы из желудка, эрозии и изъязвления слизистой оболочки желудка, сопровождающийся изжогой гастро эзофагальный рефлюкс, нарушения пищеварения в кишечнике. † Гипосекреция — уменьшение объёма желудочного сока, снижение его кислотности и расщепляющей эффективности. Основные причины: уменьшение массы секреторных клеток (например, при гипо- и атрофической форме хронического гастрита или распадающейся опухоли желудка), снижение эффектов блуждающего нерва (например, при неврозах или конституциональной симпатикотонии), снижение образования гастрина, дефицит в организме белков и витаминов, действие ЛС, снижающих или устраняющих эффекты блуждающего нерва (например, блокаторов холинорецепторов или активаторов холинэстераз). † Ахилия — состояние, характеризующееся практически полным отсутствием желудочной секреции. Причина ахилии — значительное снижение или прекращение секреторной функции желудка. 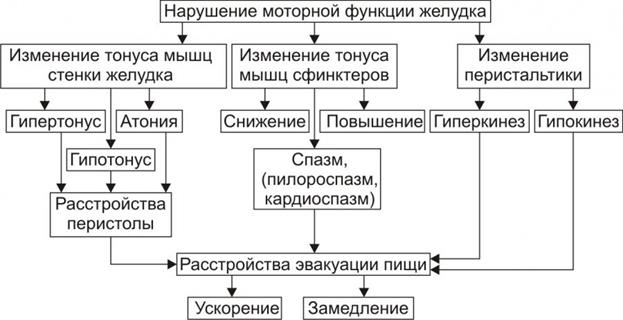 • Виды. К расстройствам моторики желудка относятся нарушения тонуса ГМК мышечной оболочки желудка (включая мышечные сфинктеры), перистальтики желудка и эвакуации содержимого желудка. † Нарушения тонуса мышечной оболочки желудка: избыточное повышение (гипертонус), чрезмерное снижение (гипотонус) и атония — отсутствие мышечного тонуса. Изменения мышечного тонуса приводят к нарушениям перистолы — охватывания пищевых масс стенкой желудка и формирования порции пищи для внутрижелудочного переваривания, а также эвакуации её в двенадцатиперстную кишку. † Расстройства деятельности мышечных сфинктеров желудка в виде снижения (вплоть до их атонии; обусловливает длительное открытие — «зияние» кардиального и/или пилорического сфинктеров) и повышения тонуса и спазма мышц сфинктеров (приводят к кардиоспазму и/или пилороспазму). † Нарушения перистальтики желудка в виде её ускорения (гиперкинез) и замедления (гипокинез). † Расстройства эвакуации. Сочетанные и/или раздельные расстройства тонуса и перистальтики стенки желудка приводят либо к ускорению, либо к замедлению эвакуации пищи из желудка. • Причины. † Нарушения нервной регуляции двигательной функции желудка: усиление влияний блуждающего нерва усиливает его моторную функцию, а активация эффектов симпатической нервной системы подавляет её. † Расстройства гуморальной регуляции желудка. Например, высокая концентрация в полости желудка соляной кислоты, а также секретин, холецистокинин тормозят моторику желудка. Напротив, гастрин, мотилин, сниженное содержание соляной кислоты в желудке стимулируют моторику. † Патологические процессы в желудке (эрозии, язвы, рубцы, опухоли могут ослаблять либо усиливать его моторику в зависимости от их локализации или выраженности процесса). • Последствия. В результате нарушений моторики желудка возможно развитие синдрома раннего насыщения, изжоги, тошноты, рвоты и демпинг синдрома. † Синдром раннего (быстрого) насыщения. Является результатом снижения тонуса и моторики антрального отдела желудка. Приём небольшого количества пищи вызывает чувство тяжести и переполнения желудка. Это создаёт субъективные ощущения насыщения. † Изжога — ощущение жжения в области нижней части пищевода (результат снижения тонуса кардиального сфинктера желудка, нижнего сфинктера пищевода и заброса в него кислого желудочного содержимого). † Тошнота. При подпороговом возбуждении рвотного центра развивается тошнота — неприятное, безболезненное субъективное ощущение, предшествующее рвоте. † Рвота — непроизвольный рефлекторный акт, характеризующийся выбросом содержимого желудка (иногда и кишечника) наружу через пищевод, глотку и полость рта. ‡ Механизмы развития: усиленная антиперистальтика стенки желудка, сокращение мышц диафрагмы и брюшной стенки, расслабление мышц кардиального отдела желудка и пищевода, возбуждение рвотного центра продолговатого мозга. ‡ Значение рвоты. Рвота имеет защитное и патогенное значение. |
