Слр. лекция 11 СЛР 2. Этикодеонтологическое обеспечение
 Скачать 0.5 Mb. Скачать 0.5 Mb.
|
|
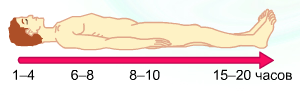
«Организация основ сердечно-легочной реанимации» Ни одна профессия не имеет такого близкого, конкретного, повседневного отношения «самому важному и сокровенному для человека: его жизни и смерти. Ф.Найтингейл ЭТИКО-ДЕОНТОЛОГИЧЕСКОЕ ОБЕСПЕЧЕНИЕ Нередко рядом с пострадавшим находятся его родственники, которые, как правило, очень испуганы и своим поведением могут мешать оказанию первой помощи. Оказывающий помощь должен постараться успокоить их и тактично попросить не мешать оказанию помощи. Четкие, уверенные, быстрые действия спасателя всегда вселяют родственникам и близким пострадавшего веру в благоприятный исход. ПРАВИЛА ТЕХНИКИ БЕЗОПАСНОСТИ При проведении искусственной вентиляции легких методом "рот в рот", "рот в нос" или через трахеостому необходимо изолировать рот или нос, или трахеостому пациента марлевой салфеткой (или носовым платком) во избежание заражения инфекционными заболеваниями, которыми может страдать пациент. Диагностические критерии реанимации Реаниматология — это наука о закономерностях угасания основных функций организма, их немедленном восстановлении и длительном активном поддержании с помощью специальных приемов, методов и средств. Реанимация — восстановление утраченных жизненно важных функций организма при остановке дыхания и кровообращения. Термин «реанимация» означает «оживление», «возвращение к жизни». Основная задача реанимации — поддержание жизни человека. Терминальное состояние — обратимое состояние, конечная стадия угасания жизни, предшествует биологической смерти, включает несколько стадий. Причины терминальных состояний: тяжелые травмы различных органов и систем; болезни и травмы с обильным кровотечением; черепно-мозговая травма; электротравма; обширный инфаркт миокарда; асфиксические состояния (инородные тела в дыхательных путях — рвотные массы, пища, различные предметы); утопление; отравления различной этиологии; эмболии, тромбозы сосудов головного мозга и легких; аллергические состояния; тяжелые заболевания и инфекции (септический эндокардит, острый гепатит с острой печеночной недостаточностью, заболевания почек с острой почечной недостаточностью). Остановка сердца и прекращение дыхания не означает наступление биологической смерти, ткани и органы продолжают жить еще некоторое время. В этом случае необходимо немедленно начать сердечно-легочную реанимацию (СЛР). Терминальное состояние по клиническим признакам делится на 3 стадии, следующие одна за другой: 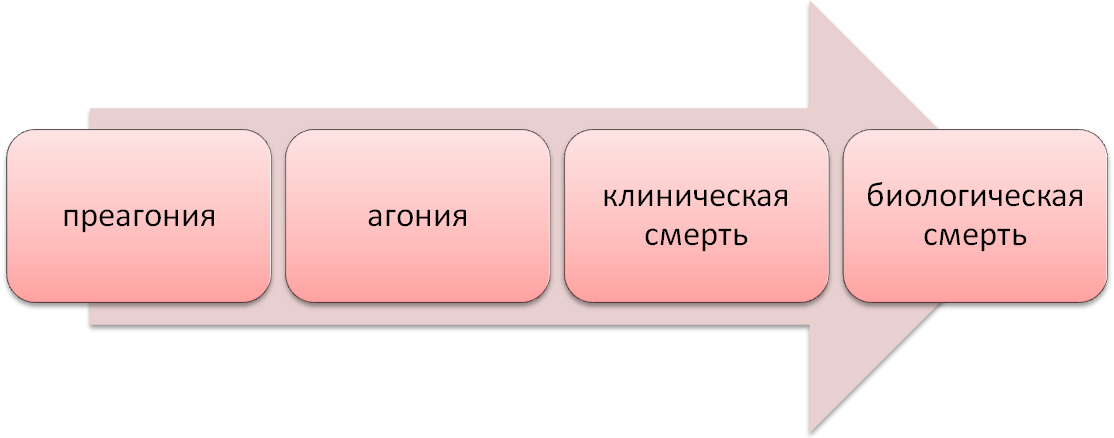 Каждая из них протекает индивидуально, их тяжесть и длительность зависят от реактивности организма, возраста и патологии, приводящий организм к смерти. Каждая из них протекает индивидуально, их тяжесть и длительность зависят от реактивности организма, возраста и патологии, приводящий организм к смерти.После наступления клинической смерти имеется определенный период 3-6 минут в течение, которого возможно восстановление жизнедеятельности мозга, других жизненно-важных органов и оживление организма. В случае если это время упущено, наступает биологическая смерть. Предагональный период — начальная стадия терминального состояния — нарушение функций ЦНС, резкое ухудшение гемодинамики — длительность от нескольких минут до нескольких суток. Признаки — спутанное сознание; нарушение ритма и типа дыхания (ЧДД до 30— 40 в минуту, затем до 8 в минуту, возможно патологическое дыхание); прогрессирующее падение АД, , прекращение периферического кровообращения; нитевидный пульс, тахи-, брадикардия; изменение цвета кожных покровов: бледность, цианоз или мраморность; резкое снижение температуры кожи. Между преагонией и агонией может быть терминальная пауза, длительность от нескольких секунд до 3 – 4 минут. Признаки: — отсутствие дыхания; замедление пульса, сохранение только на центральных артериях; широкие зрачки, реакция на свет постепенно исчезает.  Агония — этап умирания, стадия перехода к клинической смерти. Признаки Длительность: от нескольких минут до нескольких часов; Сознание: отсутствует, но пациент может слышать; Кожные покровы: бледные; цианоз кожных покровов головы; Артериальное давление: низкое, систолическое не выше 60-40 мм.рт.ст.; Пульс: брадикардия или тахикардия определяется только на крупных артериях; Дыхание: редкое, судорожное, аритмичное, глубокое, Куссмауля или Чейна-Стокса; Глазные рефлексы: зрачки расширены, реакция на свет резко замедлена. Последний вдох — и наступает клиническая смерть. Действия при развитии агонии точно такие же, как при предагонии. Клиническая смерть — состояние между угасанием жизни и биологической смертью, продолжительность — 3-6 минут. Признаки: отсутствие сознания; отсутствие дыхания; отсутствие пульса на сонных артериях; зрачки широкие, не реагируют на свет; мертвенно-бледный или землисто-серый цвет лица; •; мускулатура расслаблена, рефлексы отсутствуют; расслабление сфинктеров — непроизвольное мочеиспускание или дефекация. Клиническая смерть – прекращения функций жизненно-важных органов, когда реанимационные мероприятия эффективны и оживление организма возможно. Клинические признаки Длительность: 3-6 минут при температуре +18-28°; 30 минут при температуре +5-0° и ниже; Сознание: отсутствует Кожные покровы: бледные, холодные, возможен цианоз Артериальное давление: не определяется Пульс: не определяется даже на крупных артериях (сонной артерии) Дыхание: отсутствует Глазные рефлексы: зрачки широкие, реакция на свет отсутствует.  Диагностические критерии клинической смерти: отсутствие сознания; отсутствие дыхания; отсутствие пульсации на магистральных сосудах (сонных и бедренных артериях); широкие зрачки без реакции на свет. Социальная смерть(частично обратимое), при которой при нежизнеспособности коры головного мозга изменения в других тканях еще носят обратимый характер( человек остается живым , но перестает мыслить и быть работоспособным) Биологическая смерть – необратимое состояние прекращения функций жизненно-важных органов, которое наступает вслед за клинической смертью, когда реанимационные мероприятия неэффективны и оживление организма уже невозможно. Наряду с признаками клинической смерти, появляются достоверные признаки биологической смерти: 
Обструкция дыхательных путей Асфиксические состояния связаны с попаданием инородных тел в трахеобронхиальное дерево пострадавшего человека. Обструкция (лат. obstruction — преграда, закупорка) — наличие препятствия в полом органе. Закупорка дыхательных путей возможна при: попытке проглотить большой кусок плохо пережеванной пищи; опьянении; наличии зубных протезов; быстрой ходьбе, беге с предметом (лекарством, пищей, игрушкой) во рту; испуге, плаче, падении; смехе во время еды. Различают частичную и полную обструкции. Признаки частичной закупорки дыхательных путей — дефицит кислорода: кашель, шумное дыхание между вдохами, осиплость голоса; возможность говорить сохранена. Пострадавший возбужден, мечется, руками хватает горло. Проявления беспокойства — признак того, что человек задыхается. Признаки полной обструкции — прекращение газообмена: отсутствие речи, кашля, дыхания, выраженный цианоз. Клиническая картина зависит от уровня локализации инородного тела и степени выраженности дыхательных расстройств. Причина обструкции дыхательных путей у пациентов в бессознательном состоянии — западение языка. Обструкция дыхательных путей требует проведения всего комплекса реанимационных мероприятий, поскольку прекращение дыхания способствует остановке сердца. Следует купировать аспирацию и выявить причину ее возникновения. До устранения обструкции попытки искусственного дыхания и наружного массажа сердца тщетны. Спасателю следует действовать быстро: вызвать машину «скорой помощи» по мобильной связи или с помощью посторонних лиц, самостоятельно приступить к реанимационным мероприятиям. При затруднении дыхания вследствие попадания инородного тела в трахеобронхиальное дерево тактика окружающих людей состоит в выполнении резких механических толчков основанием ладони в межлопаточной области пострадавшего. Эффективный метод устранения обструкции дыхательных путей — прием Хенмлиха — выталкивание инородного тела серией толчков в эпигастральной области. Механические воздействия изменяют давление воздуха в трахеобронхиальном дереве, что способствует переводу полной обструкции в частичную за счет смещения инородного тела, а следовательно — сохранению жизни человека. Прием Хеймлиха для взрослого человека, находящегося в сознании (абдоминальные толчки) Оказание самопомощи При обструкции дыхательных путей в некоторых случаях человек может помочь себе сам: вызвать кашель, рвоту, применить прием Хеймлиха, а также подручные средства остроокруглой формы (перила, спинку кровати, стула).  Методика реанимационного пособия Состояние клинической смерти требует немедленного проведения элементарной сердечно-легочной реанимации, которую необходимо начать в любых условиях, где бы не произошла остановка дыхания и сердца. Необходимо помнить! Фактор времени имеет решающее значение в достижении положительного результата при реанимационных мероприятиях. У вас есть всего 3-6 минут, чтобы восстановить кровообращение и дыхание, иначе наступают необратимое повреждение мозга и биологическая смерть  ЗНАЙТЕ! Клетки головного мозга в условиях гипоксии сохраняют жизнедеятельность в течение З-б минут. Потеря сознания наступает через 15 секунд после остановки кровообращения. Первый шаг реаниматора — проверка пострадавшего на внешние раздражители: повернуть на спину, осторожно потрясти, спросить: «что с вами?». Чем быстрее оказана помощь, тем больше шансов у человека выжить. Тактика спасателя: Устранить причину терминального состояния: при наружном кровотечении — наложить жгут или пережать кровоточащий сосуд; при электротравме — прервать воздействие электрического тока; вынести или вывести пострадавшего из опасной зоны (воды, огня). Приступить к реанимации. Для этого необходимо применить 3 приема метода оживления, сформулированных П.Сафаром (1983 г.), в виде «правила АВС»:  Главное условие успешной сердечно-легочной реанимации – правильное сочетание трех этапов элементарной сердечно-легочной реанимации: 1) обеспечение свободной проходимости дыхательных путей; 2) искусственной вентиляции легких; 3) непрямого массажа сердца. Только совместное применений этих трех этапов обеспечивает достаточное поступление кислорода в кровь и доставку его к органам, в первую очередь головному мозгу. Ступень А – восстановление проходимости дыхательных путей Причины нарушения проходимости: западение языка к задней стенке глотки, аспирация желудочным содержимым, кровью, слизью или инородным телом. Необходимо быстро устранить причину обтурации (закрытия просвета полого органа) верхних дыхательных путей. При подозрении перелома позвоночника голову пострадавшего максимально не запрокидывать. При обструкции верхних дыхательных путей удалить инородное тело указательным пальцем, применить прием Хеймлиха или выполнить 2—3 резких удара по спине пострадавшего между лопатками нижней частью ладони. Ступень В — восстановление дыхания (при отсутствии дыхания с целью насыщения крови кислородом). Причинами остановки дыхания могут быть: травмы; шоковые состояния; тяжелые заболевания различной этиологии. Признаки остановки дыхания: бледность или цианоз кожных покровов и слизистых оболочек, тахикардия или брадикардия, постепенное угасание сознания, отсутствие экскурсии грудной клетки. При остановке дыхания необходимо приступать к искусственной вентиляции легких. Искусственную вентиляцию легких (ИВЛ) проводят осуществлением «экспираторного» дыхания «изо рта в рот» или «изо рта в нос». Суть этой методики — в ритмичном нагнетании воздуха в легкие. Содержание кислорода в выдыхаемом воздухе реаниматора около 16%. Такое дыхание может быть эффективно в течение 15-20 минут, затем необходимо применить аппаратные методы поступления кислорода. Но помните, что спасатель должен выполнять мероприятия по оживлению человека в течение 30 минут или до приезда скорой медицинской помощи. Вентиляцию легких начинают раньше, чем восстановление кровообращения. Отсутствие оксигенации крови при адекватном сердечном выбросе приводит к развитию тканевой гипоксии мозга, «мозговой смерти». В практике используются следующие методы искусственной вентиляции легких (ИВЛ): Метод «рот в рот». Методом «рот в нос». ИВЛ через трахеостому. Рекомендации для спасателя: При проведении ИВЛ способом «изо рота в нос» необходимо закрыть рот и одновременно сместить нижнюю челюсть пострадавшего вперед для профилактики западения языка. Не снимать съемные протезы при их наличии. , Не запрокидывать голову пострадавшего при проведении ИВЛ через трахеостому. Интервалы между «дыханиями» должны составлять 5 секунд (10—12 циклов в 1 минуту), важно обеспечить достаточный объем искусственного вдоха. Частота ИВЛ пострадавшему при одномоментном непрямом массаже сердца (полном реанимационном пособии) — 6— 8 вдохов в минуту. Критерий эффективности ИВЛ: расширение грудной клетки и верхнего отдела передней брюшной стенки, синхронное с вдуванием. Ошибки ИВЛ: не обеспечена свободная проходимость дыхательных путей: недостаточно запрокинута голова, не выдвинута нижняя челюсть, инородное тело в дыхательных путях, отсутствие валика под межлопаточным пространством; не обеспечена герметичность при вдувании воздуха; отсутствие контроля над экскурсией грудной клетки; вдувание воздуха в момент компрессии грудной клетки; вздутие эпигастральной области при выполнении ИВЛ— попадание воздуха в желудок. В этом случае необходимо голову и плечи пострадавшего повернуть набок и осторожно надавить на область эпигастрия. Ступень С — восстановление кровообращения. Тканевая гипоксия не может быть ликвидирована без восстановления сердечной деятельности и циркуляции. Эта ступень включает закрытый (непрямой массажсердца (ЗМС). Причины остановки сердца: • острые отравления; • тяжелые травмы; • острые кровопотери; • асфиксии; • утопления; • электротравмы; • тяжелые системные заболевания различной этиологии; • коматозные состояния. Признаки остановки сердца: • бледность или цианоз кожных покровов и слизистых оболочек; • расширенный или широкий зрачок и отсутствие его реакции на свет; • отсутствие пульса на крупных артериях; • артериальное давление не определяется; • отсутствие сознания; • отсутствие экскурсии грудной клетки. При обнаружении пострадавшего с вышеперечисленными признаками необходимо вызвать врача или бригаду скорой помощи через третье лицо и срочно приступить к элементарной сердечно-легочной реанимации. Механизм закрытого массажа сердца Сердце расположено между грудиной и позвоночником. При резком надавливании на грудину происходит сдавление сердца (искусственная систола) и выброс крови в аорту и легочную артерию. Прекращение компрессий возвращает сердце к прежнему объему, кровь из полых и легочных вен поступает в предсердия и желудочки (искусственная диастола). Ритмичность механических воздействий обеспечивает кровообращение в организме, а значит — жизнь. Непрямой массаж сердца осуществляют одновременно с ИВЛ. До проведения массажа сердца иногда следует провести механическую дефибрилляцию — прекардиальный удар — короткий сильный удар кулаком в область средней трети грудины. Проведение закрытого массажа, сердца Критерий правильного проведения массажа — пульсовая волна на сонной (бедренной) артерии. Эффективность ЗМС — это: появление пульса на крупных артериях; систолическое АД выше 65 мм рт. ст.; сужение зрачков; розовая окраска кожи и слизистых. Ошибки ЗМС: пострадавший лежит на мягкой поверхности; неправильно распложены руки: низко — на мечевидном отростке, сведены к краям грудины, согнуты в локтевых суставах, при проведении компрессий спасатель отрывает ладони от грудины. Осложнения сердечных компрессий: переломы ребер, грудины; травмы легких, плевры, сердца. Сочетание ИВЛ с ЗМС При проведении оживления одним или двумя спасателями необходимо после 2 нагнетаний воздуха провести 30 компрессий (соотношение вентиляции и компрессии равно 2 : 30). Через каждые 2—3 минуты проверяют пульс на сонной артерии (при работе двух спасателей это делает реаниматор, осуществляющий ИВЛ). Если положительные результаты реанимации отсутствуют — нет пульсации на центральных артериях в такт «массажным» толчкам, зрачки остаются широкими и не реагируют на свет, нет самостоятельных вдохов — спасателю необходимо проверить правильность проведения каждого элемента реанимации. При появлении отчетливой пульсации сонной/бедренной артерий массаж сердца прекращают, ИВЛ продолжают до восстановления спонтанного дыхания. Длительное отсутствие сознания, арефлексия, расширенные зрачки сигнализируют о неэффективности проводимых мероприятий. Неудачи первичной реанимации: необратимые изменения в мозге, сердце, вызванные заболеванием или травмой, поздним или неправильным оживлением.  Диагностический этап: отсутствие дыхания, пульсации на сонной артерии нарушение методики ИВЛ и ЗМС; отсутствие контроля эффективности мероприятий; преждевременное прекращение реанимационных мероприятий (реанимацию необходимо проводить до прибытия бригады специализированной скорой медицинской помощи). Реанимационное пособие прекращают через 30 минут при отсутствии эффекта оживления. ЭФФЕКТИВНАЯ РЕАНИМАЦИЯ После проведения эффективных реанимационных мероприятий и восстановления функций жизненно важных органов в дальнейшем проводится интенсивная терапия и наблюдение пациента в реанимационном отделении» Дальнейшие специализированные реанимационные мероприятия проводятся бригадой скорой помощи или в реанимационном отделении стационара. НЕЭФФЕКТИВНАЯ РЕАНИМАЦИЯ Если через 10 - 15 (максимум 30 минут) от начала ИВЛ и непрямого массажа сердца сердечная деятельность и дыхание не восстанавливаются и появились достоверные симптомы биологической смерти, следует считать, что в организме произошли необратимые изменения, и произошла гибель мозга. В этом случае СЛР целесообразно прекратить. Как при эффективной, так и при неэффективной реанимации, проводимой вне лечебного учреждения, следует дождаться приезда скорой помощи.
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||