Гестозы беременных. Значимость работы акушерки в ранней диагностике и профилактике.
 Скачать 1.75 Mb. Скачать 1.75 Mb.
|
Глава II. Исследовательская работа2.1. Организация и методика исследованияЗа все время обучения в ГОУ Тирасполький медицинский колледж проходил практику в городе Тирасполь в ГУ «Республиканский центр матери и ребенка». Практика была пройдена в родильном отделении. Был ознакомлен со структурой ЛПУ, а также с структурой и персоналом отделений. Мы провели анализ статистичеких данных по амбулаторной службе и 1 родильному отделению ГУРЦМиР, результат данного азализа можно увидеть в таблице № 3,4:
Таб.3 Анализ статистических данных. Таким образом, количество взятых на учет за 2019 год составило 1189 человек, за 2020 год – 1166 человек. Процентное соотношение беременных с экстрагенитальной патологией составило: 2019 год – 76.9%, 2020 год – 75.3%. Мы видим, что количество беременных с экстрагенитальной патологией остается на высоком уровне, что может стать причиной развития гестозов.
Таб.4 Перинатальная смертность 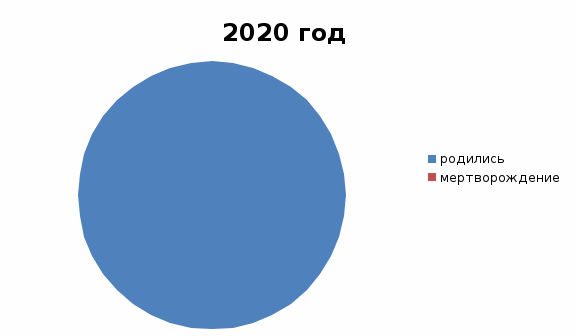 Рис.1 Перинатальная смертность. Нами были проанализированы данные по перинатальной смертности за 2019-2020 год. За эти 2 года было выявлено 32 случая возникновения гестозов, исходом которых было рождение живого ребенка. Исходя из этого, можем сделать вывод, что ранняя диагностика гестозов способствует благоприятному течению беременности, родов и послеродового периода.
Таб.5 Плановая госпитализация. Плановая госпитализация беременных с гестозами составила: 2019 год – 89.9%, 2020 год – 87.3%. Таким образом, мы видим, что плановая госпитализация при гестозах остается низкой. Это связано с категорическим отказом беременных от госпитализации, а также родоразрешением ранее сроков плановой госпитализации. Нами была исследована роль социально-биологических факторов в развитии гестоза. Возраст. Частота гестоза в возрасте до 18 лет не выявлена, от 18 до 30 лет составляет 67 %, старше 30 лет – 33% . 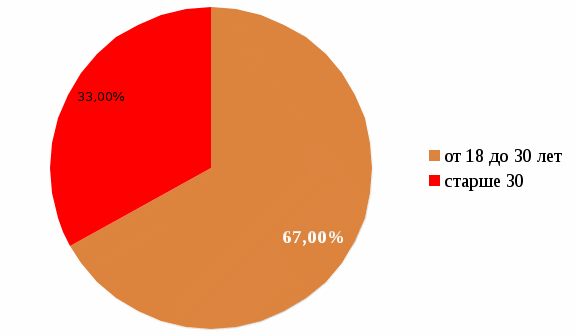 Рис.2 Возраст. По данным частота гестоза в возрасте от 18-30 лет составляет наибольший процент из всех случаев гестоза, потому что большее количество родов приходится на данную возрастную группу. Поздняя первая явка в женскую консультацию. Hекоторые авторы указывают, что у беременных женщин с поздней первой явкой в женскую консультацию гестоз возникает часто и протекает в тяжелой форме. 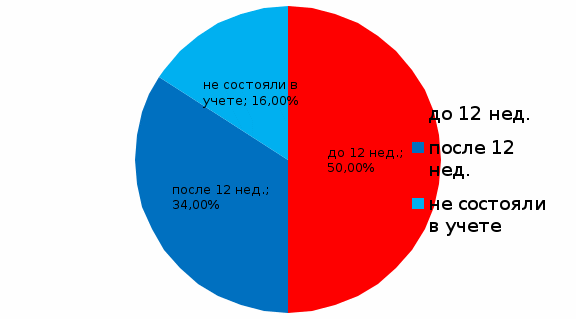 Рис.4 Поздняя явка в женскую консультацию. Из общего числа беременных перенесших тяжелый гестоз – 84% состояли на диспансерном учете, из них – 50% взяты на учет до 12 недель, 34% после 12 недель беременности, 16% не состояли на учете. Учитывая это, можно сделать вывод, что поздняя первая явка в женскую консультацию также может стать причиной развития гестозов. С целью профилактики данного заболевания, для более благополучного ведения беременности и родов, рекомендуется обратится в женскую консультацию как можно раньше (до 12 нед.). Мы проанализировали влияние экстрагенитальной патологии на развитие гестоза: 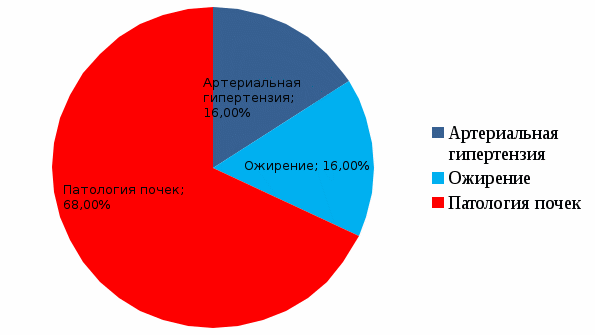 Рис.5 Влияние экстрагенитальной патологии на возникновение гестоза. Гипертоническая болезнь, как фактор возникновения гестозов, составляет 16%, ожирение – 16%, патология почек – 68%. Можно сделать вывод, что заболевания почек существенно осложняют течение беременности и являются главным провоцирующим фактором возникновения гестозов. Нами был проведён анализ истории беременности и родов: История беременности и родов Диагноз: Беременность 38 недель. Преэклампсия средней степени тяжести. Паспортные данные Ф.И.О.: Возраст: 26 лет Национальность: русская Профессия: финансист Наименование и адрес предприятия, учреждения, в котором работает: - Семейное положение: замужем Домашний адрес: Анамнез Основные жалобы при поступлении: Поступила 11 января в родильный дом. При поступлении пациентка предъявляла жалобы на небольшую отечность верхних и нижних конечностей; умеренную головную боль, тяжесть в области затылка и лба; мелькание мушек перед глазами. С 20 недели появились периодически возникающие ноющие боли в области поясницы и живота. Анамнез жизни: Родилась 1986 году. Росла и развивалась в нормальных социально-бытовых условиях, в физическом и умственном развитии от сверстников не отставала. Образование высшее. Замужем, имеет одного ребенка. В настоящее время социально-бытовые условия и условия питания хорошие, питание регулярное, разнообразное и достаточно калорийное. Перенесенные заболевания: болезнь Боткина, ветряная оспа, ОРВИ - в детстве. Курение, употребление алкоголя и наркотиков отрицает. Мать и отец живы. У матери диагностирована гипертоническая болезнь, здоровье отца считает хорошим. Наличие у родственников таких заболеваний, как туберкулез, сифилис, алкоголизм, психические болезни отрицает. Аллергологический анамнез без особенностей. Непереносимости лекарственных препаратов, антибиотиков пациентка не отмечает. Переливания крови и плазмы не производилось. Эпидемиологический анамнез: гепатиты, малярию, дифтерию, туберкулез, венерические заболевания отрицает. С инфекционными больными не контактировала. За пределы города за последние 6 месяцев не выезжала. Акушерско-гинекологический анамнез: Первые месячные с 14 лет продолжительностью 4-5 дней. Цикл регулярный, 28 дней. Выделения обильные, безболезненные. Последняя менструация - 13 апреля. Половая жизнь с 18 лет. Замужем с 24 лет, брак зарегистрирован. Мужу 26 лет, состояние здоровья удовлетворительное. Контрацепция до беременности: презервативы. Перенесенные заболевания половой сферы отрицает. Наследственность не отягощена. Профессиональной вредности у беременной и мужа нет. В 2018 году была первая беременность. Протекала спокойно, без осложнений. Родила мальчика на 40-ой неделе. Данная беременность вторая. Течение настоящей беременности: На сроке 12 недель женщина встала на учет в консультацию. Посещала её регулярно, 1 раз в 2 недели. Первое шевеление плода: 3 сентября. Динамика АД: исходное 110/70 мм рт. ст. 10.01. 130/80 мм рт. ст. 11.01. 140/80 мм рт. ст. За время беременности прибавила в весе 7 кг. До 20-ой недели беременность протекала благополучно. Раннего токсикоза не было. С 20 недели беременности появились периодические ноющие боли в области поясницы и живота. Повышение артериального давления с 34 недели до 135/90. С 37 недели отмечает появление периодической головной боли в области затылка и лба; мелькание мушек перед глазами; умеренной отечности нижних и верхних конечностей. Во время данной беременности в анализах мочи была выявлена протеинурия (анализ мочи от 10.01.: цвет - светло-желтый, прозрачная, лейкоцитов 1-2 в поле зрения, эритроцитов 1 в поле зрения, плоские эпителии 1-4 в поле зрения, белок +). Группа крови: I (0) Rh + Реакция Вассермана от 10.01.: отрицательно. Объективное исследование Общее состояние удовлетворительное. Сознание ясное Рост 170 см. Вес 76 кг. Температура 36,5. Телосложение пропорциональное. Конституция нормостеническая. Цвет кожных покровов и видимых слизистых физиологический. На нижнебоковой поверхности живота и на бедрах наблюдаются стрии. Отмечается пигментация белой линии живота. Пупок выпячен. Подкожно-жировая клетчатка умеренного питания, равномерно распределена. Отмечаются отеки голени. Лимфатические узлы не пальпируются. Костномышечная система развита в достаточной мере. Система органов дыхания: форма грудной клетки нормостеническая, ЧДД =23, дыхание везикулярное, хрипов нет. Сердечно-сосудистая система: тоны сердца ясные, ритмичные, АД на обеих руках 120/80 мм рт. ст., пульс 76 ударов в минуту. Органы пищеварения: кариозных поражений зубов нет, слизистая оболочка десен, языка, миндалин физиологической окраски. Данные наружного акушерского исследования в момент поступления: Размеры таза: d. spinarum - 25 см, d. cristarum - 28 см, d. trochanterica - 32 см, c. externa - 20 см. Высота стояния дна матки - 35 см, окружность живота - 96 см. Предполагаемый вес плода: По Жорданиа = 3360; По Якубовой = 3275. Пояснично-крестцовый ромб - 11см * 11см. Индекс Соловьева - 1,4. Состояние сократительной деятельности матки - матка возбудима при пальпации. Положение плода - продольное, предлежание - затылочное, позиция - первая, вид - передний. Сердцебиение плода ясное, место выслушивания - ниже пупка слева, частота - 130 в минуту, ритмичное, звучное. Данные внутреннего акушерского исследования в момент поступления: а) Наружные половые органы развиты правильно, влагалище рожавшей. б) Шейка матки не зрелая, края плотные, акушерский зев закрыт. в) Плодный пузырь цел. г) Предлежащая часть - головка, расположена над входом в малый таз. д) Экзостозов нет, мыс не достижим, величина диагональной конъюгаты > 12 см. Лабораторные исследования Полный анализ крови от 10.01.: Гемоглобин 130 г\л. Эритроциты 4,6*1012 \л. Гематокрит 32 %. Лейкоциты 4,5*109\л. Эозинофилы 2 %. Базофилы 0 %. Палочки 1 %. Сегменты 49 %. Лимфоциты 39 %. Моноциты 9 %. СОЭ 2мм\ч. Тромбоциты 220*109\л. время свертывания: 4 мин 18сек. время кровотечения: 1 мин 25сек. Полный анализ мочи от 10.01.: Цвет светло-желтый, соломенно-жёлтая. Прозрачность слабо мутная прозрачная. рН 5,5-5,6. Удельный вес 1011-1013. Белок 0,13 г/л - 0,5 г/л. Лейкоциты 1-2 в п/з 0-1 в п/з. Эпителий плоский 2-4 в п/з 2-4 в п/з. Биохимический анализ крови от 10.01.: Сахар 4,5 ммоль/л. Общий белок 65 г/л. Мочевина 3,1 ммоль/л. Креатинин 56 мкмоль/л. Коагулограмма от 10.01.: Фибриноген 2,44 г/л. ПТИ 97,5 %. Микроскопия мазка от 10.01.: Гонококки не обнаружены. Лейкоциты 1 - 2 - 3 в п\з. Эпителий не значительное количество. Флора палочка Дедерлейна. Трихомонады не обнаружены. Кандида не обнаружены. Заключение: 1 степень чистоты влагалища. Анализ крови на HBS-антиген отрицательный. Анализ крови на ВИЧ-антитела отрицательный. Анализ крови на группу крови и резус-фактор-группа крови I (0), RH+. Анализ крови на резус-антитела отрицательный. Анализ кала на яйца-глист отрицательный. Инструментальные методы исследования ЭКГ от 27.12.: Заключение: Ритм синусовый, правильный, ЧСС 85-57 в минуту, ЭО вертикальная. УЗИ органов малого таза от 11.01.: Заключение: УЗИ признаки доношенной беременности. Сводка патологических данных: 1. Незначительная протеинурия (белок - 0,13 г/л) с тенденцией к прогрессированию; 2. Артериальная гипертензия (среднее артериальное давление больше 100 мм рт. ст.); 3. Преэклампсия легкой степени (мелькание мушек перед глазами, умеренная головная боль, тяжесть в области затылка и лба). Диагноз и его обоснование 2-ая беременность, 38 неделя, затылочное предлежание, первая позиция, передний вид. Преэклампсия легкой степени. Присутствуют следующие признаки беременности: прекращение менструации (последняя менструация 13.04.), матка увеличена, высота ее стояния - 35 см, окружность живота - 96 см, при пальпации живота определяются части плода и его шевеление; хорошо выслушивается сердцебиение плода (особенно слева, ниже пупка). Из акушерского анамнеза известно, что данная беременность по счету вторая. Обоснование срока беременности: дата первого дня последней менструации - 13.04., с этого дня до настоящего времени прошло 273 дней, что соответствует 38 неделе беременности; от первого дня ожидаемой, но не наступившей менструации отнимаем 15 дней, количество прошедших дней равно 252. На основании данных наружного акушерского исследования и влагалищного исследования определили продольное положение плода в переднем виде затылочного предлежания, первая позиция. Предположительный вес плода: по Жорданиа = диаметр животе высота стояния дна матки = 96 * 35 = 3360 г., по Якубовой = ((диаметр живота + высота стояния дна матки):4)*100 = ((96 +35):4)*100 = 3275 г. Из акушерского анамнеза известно, что данные роды по счету являются вторыми. Предполагаемая дата родов: 1. Срок родов по последней менструации 20.01. 2. По дате первого шевеления плода 21.01. 3. По данным УЗИ - 20.01. Наличие у больной преэклампсии доказывается жалобами на отёки на голенях. Повышение артериального давления с 34 недели беременности до 135/90мм.рт.ст. Эпизод преэклампсического состояния - головные боли, чувство тяжести в области затылка и лба на фоне повышенного АД. Наличие протеинурии выявлено при лабораторном анализе мочи. Прогноз родов Роды у данной пациентки следует вести методом кесарева сечения в связи с прогрессирующей протеинурией (полный анализ мочи от 10.01.: белок -0,13 г/л; от 12.01.: белок - 0,5 г/л) и артериальной гипертензией (средний уровень артериального давления выше 100 мм рт. ст.). Перед кесаревым сечением необходимо провести лечение гестоза. Операцию следует провести под эндотрахеальным закисно-кислородным наркозом с нейролептаналгезией. Во время операции необходимо наблюдать за состоянием роженицы и плода. Необходимо провести профилактику РДС плода. В третьем периоде родов и в раннем послеродовом периоде необходима профилактика возникновения кровотечения. Для лечения гестоза назначено: Постельный режим и эмоциональный покой. Стол №7: Rp.: Tab. Kalii orotati 0,5. D.S.: по 1 таблетке 3 раза в день внутрь после еды. # Rp.: Sol. Magnesii sulfatis 33 %. D.S.: по 1 столовой ложке 3 раза в день внутрь. # Rp.: Tab. Furosemidi 0,04. D.S.: внутрь однократно. # Rp.: Inf. herbae Leonuri 15,0: 200 ml. D.S.: По 1 столовой ложке 3 раза в день. # Rp.: Tocopheroli acetatis in caps. 0,2. D.S.: по 1 капсуле 1 раз в день. Для предупреждения инфекции мочевых путей: Rp.: Tab. Furadonini 0,05. D.S.: по 1 таблетке внутрь 3 раза в день. План ведения всех периодов родов Премедикация: Sol. Atropini 0,1 % - 0,5 ml внутримышечно за 30 минут до операции. 12.01.: 10:15 - 10:45 Плановое кесарево сечение по Старку. Вводный наркоз: Sol. Thiophentali 2,5 % - 0,3. Основной наркоз: Эндотрахеальный закисно-кислородный + нейролептаналгезия. Лапаротомия по Джоэл-Кохеру. Вскрыта пузырно-маточная складка, типично в нижнем сегменте рассечена матка. За головку ложкой акушерских щипцов извлечен плод мужского пола с массой =3350 г, длиной 52 см, с однократным обвитием пуповины вокруг ножки. По Апгар 8/9 баллов. Закричал сразу. Передан неонатологу. Задние воды светлые. Рукой отделен и извлечен послед. В миометрий введено 5 ЕД окситоцина. Произведен кюретаж полости матки. Контроль проходимости цервикального канала. Матка ушита 2-х рядным непрерывным кетгутовым швом. При ревизии выявлено выбухание правого угла матки с варикозным расширением вен матки и широкой связки. В круглые связки введен 1,0 ампиокса. Туалет брюшной полости. Брюшная стенка ушита наглухо. Моча светлая. Кровопотеря 600 мл. Описание новорожденного: Рост - 52 см, масса - 3350 г, головка округлой формы, окружность головки - 36 см, окружность грудной клетки - 34 см. Без признаков переношености. Оценка по Апгар: 1-ая минута - 5-ая минута Сердцебиение 2 - 2 Дыхание 2 - 2 Окраска кожи 1 - 1 Тонус 1 - 2 Рефлексы 2 - 2 /8 /9 Первичный туалет новорожденного. Стерильной трубочкой от отсоса, отсасывают слизь из носа и рта ребенка. Приступают к обработке глаз, для чего в начале протирают веки сухой стерильной ватой отдельным тампоном для каждого глаза от наружного угла к внутреннему. Затем слегка оттягивают нижнее веко и приподнимают верхнее, капают одну каплю 30 % р-ра сульфацида натрия (для профилактики бленореи). Далее акушерка обрабатывает пуповину ребенка: остаток пуповины протирают стерильной салфеткой, пуповину туго отжимают между указательным и большими пальцами. Затем на пуповину на расстоянии 0,5-0,7 см от кожного края пупочного кольца накладывают пластмассовый зажим. Остаток пуповины на расстоянии 2,5 см от места наложения зажима рассекают стерильными ножницами. Срез, остаток пуповины обрабатывают 5 % раствором перманганата калия. На культю накладывают стерильную марлевую повязку. После обработки пуповины, закончив туалет новорожденного взвешивают, измеряют его рост, размеры головки и грудной клетки. Паспортизация: на руки одевают браслеты из клеенки на которых предварительно пишут Ф.И.О матери, № истории родов, пол ребенка, массу тела, рост, дату рождения. Через 2 часа ребенка переводят в палату новорожденного. Описание последа: Размер плаценты 18х 20х 2 см. Вес - 640 г. Плацента без особенностей, дольки целые, оболочки все, длина пуповины 60 см. Во время операции проводилась инфузионная терапия: Sol. Natrii chloridi - 0,9 % - 400 ml. Sol. Glucosae - 5 % - 400 ml. Нейролептанальгезия: Sol. Phentanili - 4 ml. Sol. Droperidoli -2 ml. [11] | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
