ГИДРОЦЕФАЛИЯ_И_ПОРОКИ_РАЗВИТИЯ_Лекция. Гидроцефалия
 Скачать 2.92 Mb. Скачать 2.92 Mb.
|
|
Синдром Арнольда—Киари. Обусловлен пороком развития ствола головного мозга, при котором отмечается каудальное смещение моста и продолговатого мозга, червя мозжечка и удлинение полости IV желудочка, часть из которых располагается в верхнешейном отделе спинно-мозгового канала. Встречается 1 случай на 25 000 новорожденных. Клинически проявляется прогрессирующим увеличением окружности головы, а у более старших детей — жалобами на головные боли. Могут выявляться атрофия мышц языка, грудиноключично-сосцевидных, трапециевидных мышц. Диагноз основывается на данных клиники, рентгенографии черепа и затылочной кости, КТ и МРТ. Лечение хирургическое — шунтирующая операция и декомпрессивная ламинэктомия со скусыванием части затылочной кости (для восстановления нормального тока спинномозговой жидкости). Синдром Клиппеля—Фейля — врожденный дефект развития с уменьшением количества позвонков, может клинически проявляться гидроцефальным синдромом. Различают три морфологических типа слияния шейных позвонков: 1) слияние всех шейных и верхних грудных позвонков в костные блоки; 2) слияние в одном или двух сочленениях. сочетающееся со слиянием затылочной кости с атлантом и другими аномалиями; 3) слияние шейных позвонков в сочетании со слиянием нижних грудных и поясничных позвонков. Слияние С2—C3 может наследоваться доминантно. Синдром Денди—Уокера. К наследственным формам врожденной гидроцефалии относится мальформация Денди—Уокера, которая передается аутосомно-рецессивно и встречается у 2% новорожденных с гидроцефалией и в 80% случаев проявляется в первые три месяца жизни. Первичный дефект заключается в атрезии отверстия Люшка и Мажанди. IV желудочек расширен за счет так называемой «кисты Денди—Уокера», в связи с чем нарушается сообщение между расширенным IV желудочком и подпаутинным пространством. Синдром сочетается с другими мальформациями — атрезией мозолистого тела, аномалиями развития глаз, сердца, в 10% случаев встречаются ангиомы лица. При осмотре выявляется увеличение заднего родничка, расхождение сагиттального шва. Неврологическая картина представлена гидроцефальным синдромом, центральными парезами конечностей без выраженной гиперрефлексии и повышением мышечного тонуса. Стеноз сильвиева водопровода. Встречается в 10% врожденных гидроцефалий. Описано три типа стеноза: 1) глиоз водопровода за счет чрезмерного роста фибриллярной глии, которая суживает его просвет; 2) расщепление водопровода на несколько канальцев, некоторые из которых оказываются облитерированы; 3) закупорка водопровода в каудальном отделе эпендимальной мембраной. Это заболевание встречается спорадически и редко бывает наследственно обусловлено. Семейная гидроцефалия передается рецессивно, сцеплена с Х-хромосомой. Встречается в 7% гидроцефалий у мальчиков. Сочетается с умственной отсталостью и аддукторно-сгибательной деформацией больших пальцев рук. В этих случаях также рекомендуются шунтирующие операции. Различные массажи шеи и «вправления» костей черепа не эффективны. Базилярная импрессия и ассимиляция атланта также могут приводить к развитию гидроцефального синдрома. Неврологически при базилярной импрессии и ассимиляции атланта выявляются стволовые, мозжечковые, спинальные и корешковые симптомы, а также признаки повышенного интракраниального давления. Первые признаки заболевания чаще всего возникают в 15—20-летнем возрасте и проявляются приступообразными головными болями, нередко с вынужденным положением головы и локальными симптомами, указывающими на поражение стволовых и церебеллярных систем. Отмечаются грубый нистагм, осиплость голоса, затруднения при глотании, выраженная динамическая и статическая атаксия. Наряду с головными болями, нередко носящими окклюзионный характер и сопровождающимися вегетативными реакциями, определяются застойные явления на глазном дне и белково-клеточная диссоциация в ликворе. Клиническая картина заболевания напоминает в этих наблюдениях опухоль задней черепной ямки и только рентгенологическое исследование позволяет заподозрить базилярную импрессию. В случае сочетания базилярной импрессии с ассимиляцией атланта описанные выше признаки могут комбинироваться с синдромом высокой спинальной компрессии, с двигательными и чувствительными нарушениями проводникового характера. При этом часто доминируют нарушения чувствительности сегментарно-диссоциированного характера на уровне нижнешейных и грудных дерматомов, никогда не достигающие значительной степени. Как правило, отсутствуют выраженные двигательные нарушения, несмотря на значительную давность заболевания (от 4 до 10 лет). У большинства больных были отчетливо выражены симптомы стволового поражения в виде нистагма, снижения слуха, нарушения чувствительности на лице, поперхивания при еде. Заболевание сопровождается приступообразными головными болями, достигающими значительной интенсивности. При рентгенологическом исследовании выявляется базилярная импрессия с выстоянием зуба эпистрофея над линией Чемберлена на 6—30 мм, над линией Мак-Грегора на 8—32 мм и над бимастои-дальной линией на 10—15 мм. Основной угол имеет величину 120—140°. При этом заболевании на операции выявляется утолщение чешуи затылочной кости, неправильное расположение атланта с захождением его дуги под задний край большого затылочного отверстия. Атланто-окципитальная мембрана оказывается значительно суженной. При вскрытии твердой мозговой оболочки определяется значительное количество арахноидальных сращений, аномальное расположение кровеносных сосудов. ПРИОБРЕТЕННАЯ ГИДРОЦЕФАЛИЯ В отличие от врожденной приобретенная гидроцефалия развивается в постнатальном периоде и непосредственно связана с этиологическими факторами (нейроинфекции, черепно-мозговая травма). Более позднее проявление приобретенной гидроцефалии сопровождается отсутствием значительного увеличения размеров черепа, менее выраженными изменениями двигательной сферы и психики. В 20% случаев гидроцефалия обусловлена опухолевыми процессами, которые чаще всего располагаются в задней черепной ямке (астроцитомы, медуллобластомы, эпендимомы, опухоли ствола мозга), а также другой локализации — опухоли шишковидной железы, гипоталамической области, краниофарингеомы, глиомы зрительного нерва. Причиной образования гидроцефалии могут быть арахноидальные и нейроэпителиальные кисты, а также аневризма вены Галена. Она встречается при различных видах внутричерепных кровоизлияний, при менингитах. Выделяют нормотензивную и гипертензионную формы приобретенной гидроцефалии. НОРМОТЕНЗИВНАЯ ГИДРОЦЕФАЛИЯ Характеризуется расширением желудочков мозга при нормальном ликворном давлении. Клинически проявляется различной степени выраженности деменцией, нарушением координации движений и недержанием мочи. Причиной заболевания могут быть перенесенная нейроинфекция, менингит, подпаутинное кровоизлияние различной этиологии (травма, разрыв мешотчатой аневризмы, спонтанное, гипертоническое), приводящие к атрофии арахноидальных ворсинок, участвующих в резорбции ликвора. У многих пожилых людей с нормотензивной гидроцефалией в анамнезе указанных выше этиологических моментов не было. Заболевание начинается с элементов слабоумия, недержания мочи и атактической походки. При осмотре отчетливых признаков выпадения пирамидной функции, как и мозжечковой, не определяется. Глазное дно, ликворное давление оказываются в норме, на ПЭГ или КТ выявляется расширение желудочков мозга. Лечение симптоматическое. При неэффективности медикаментозной терапии рекомендуется шунтирующая операция, которая не всегда приостанавливает течение патологического процесса. Показания к операции при нормотензивной гидроцефалии (по Black, 1996) Нарушение психики, походки, недержание мочи, на КТ — широкие желудочки или нарушение походки и широкие желудочки Осуществляется люмбальная пункция При ликворном давлении Ликворное давление выше 180 мм вод. ст. ниже 180 мм вод. ст. рекомендуется шунтирую- Выводится 20—30 мл щая операция жидкости Наблюдение за поведением больного При временном Без эффекта улучшении состояния Операция Операция не целесообразна ГИДРОЦЕФАЛИЯ У ВЗРОСЛЫХ Гидроцефалия, или, как ее еще называют вентрикуломегалия, может проявляться остро в течение нескольких дней (при субарахноидальном кровоизлиянии — СК), подостро — в течение нескольких недель, хронически — в течение нескольких месяцев, лет. Принято считать, что гидроцефалия может быть симптоматической (с определенными симптомами) и асимптоматической. По данным Black (1996) среди 935 больных с гидроцефалией у 315 (34 %) она была обусловлена СК, у 314 (34 %) была идиопатической, у 102 (11 %) вызвана травмой черепа и головного мозга, в 54 случаев (6 %) — при опухолях головного мозга, а также при стенозах сильвиевого водопровода, менингитах и других заболеваниях. Пациенты жалуются на головную боль, тошноту, нарушение зрения, шаткость при ходьбе. Как и при опухолях, головная боль локализуется в области лба, в висках и часто бывает утренней, в дальнейшем, с развитием процесса, она генерализуется. Тошнота или рвота отмечаются на высоте головной боли. Глазные симптомы характеризуются снижением остроты зрения, двоением, при осмотре нередко отмечается парез взора вверх. На глазном дне встречаются застойные диски. Отмечается неуверенность при ходьбе, шаткость, проводниковые и мозжечковые симптомы. Из дополнительных методов исследования наиболее информативными являются КТ головного мозга и МРТ. Ангиография значения не имеет. В определенных условиях может быть применена вентрикуграфия или даже пневмоэнцефалография (при отсутствии застоя на глазном дне). Лечение. Проводится дегидратационная терапия. При ее неэффективности — различные шунтирующие операции. ДОПОЛНИТЕЛЬНЫЕ МЕТОДЫ ОБСЛЕДОВАНИЯ Краниография. Выявляет округлую форму головы, уплощение основания черепа, истончение костей черепа, расхождение черепных швов. Иногда можно определить смещение кверху борозды поперечного синуса и выбухание затылочной кости, расширение большого затылочного отверстия. Р 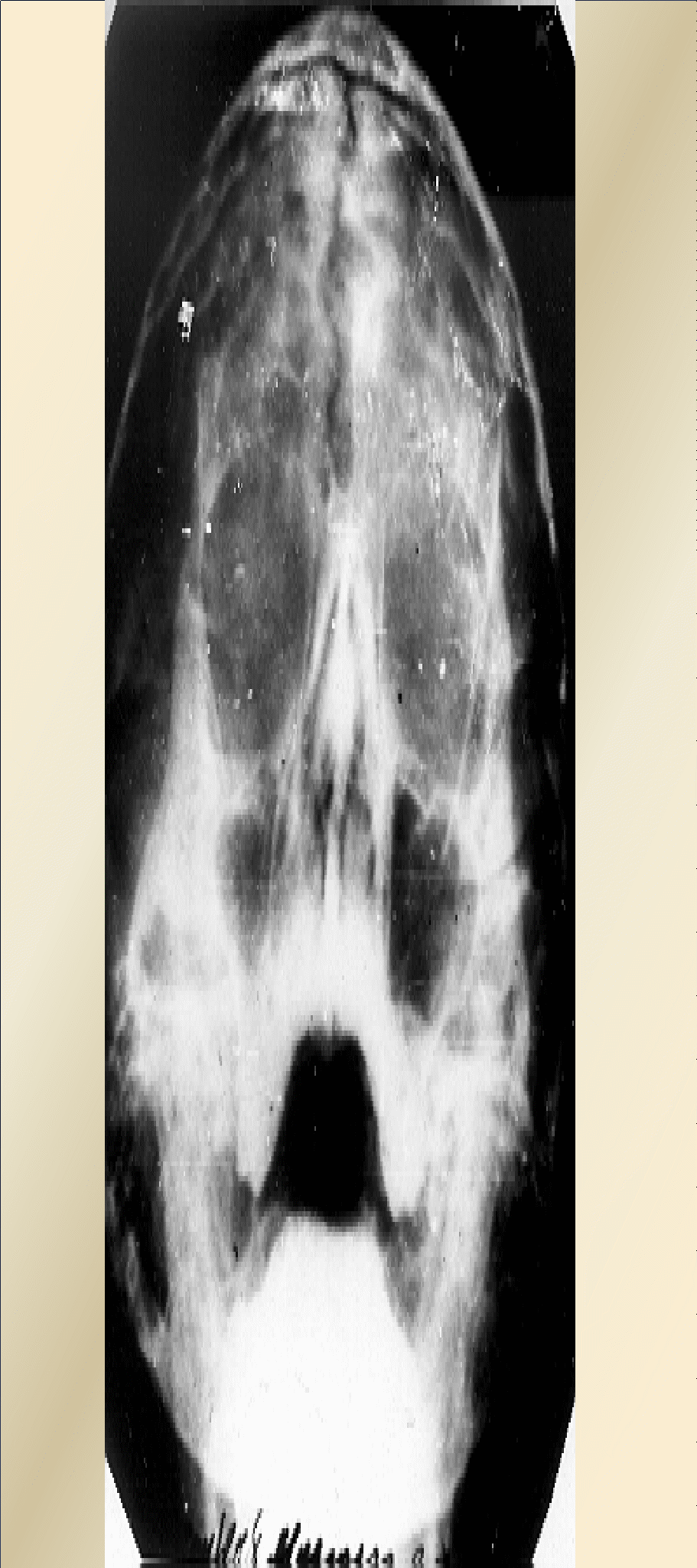 ис. 2 . Краниограмма больной М.,16 лет. Отмечается расхождение сагитального шва и резкое истончение костей свода черепа, «пальцевые вдавления» ис. 2 . Краниограмма больной М.,16 лет. Отмечается расхождение сагитального шва и резкое истончение костей свода черепа, «пальцевые вдавления»Эхоэнцефалография. При ее помощи определяется местонахождение структур мозга, расположенных у средней линии (эпифиз, III желудочек, прозрачная перегородка), а также ширина III и боковых желудочков. По данным ряда авторов, ширина III желудочка в грудном возрасте равняется 4—5 мм, в школьном — 4—7 мм. О гидроцефалии можно судить лишь на основании расширения боковых и III желудочков по данным ЭхоЭГ. Ставить диагноз гидроцефалии лишь на омновании ширины III желудочка нельзя, тем более, что не учитывается индивидуальная возрастная особенность строения черепа и головного мозга. Кроме того, по патанатомическим данным, в первую очередь расширяются боковые желудочки, а затем третий, который приобретает шарообразную форму. Пневмоэнцефалография. Является весьма информативным методом исследования. Чаще применяется направленная пневмоэнцефалография. Хорошее контрастирование ликворной системы головного мозга позволяет надежно распознать водянку пороки развития мозга, его атрофию, порэнцефалию, кистознослипчивые и рубцовые процессы. При ПЭГ ребенку предварительно вводится оксибутират натрия. Увлажненный кислород в количестве 20—50 мл вводят при вертикальном положении ребенка. Вентрикулография осуществляется через кожную пункцию желудочков мозга с введением рентгеноконтрастного вещества (майодил, амипак, воздух) с последующей рентгенографией. Компьютерная томография и магниторезонансная томография являются наиболее информативными методами диагностики гидроцефалии. Они позволяют количественно оценить выраженность гидроцефалии, установить особенности деформации ликворосодержащих систем, выделить локальное и симметричное расширение желудочков, судить о разобщении ликворных пространств, выявить гематому, опухоль, кисту и т. д.  Рис. 3 . Компьютерная томография головного мозга. Определяется резкое расширение желудочковой системы 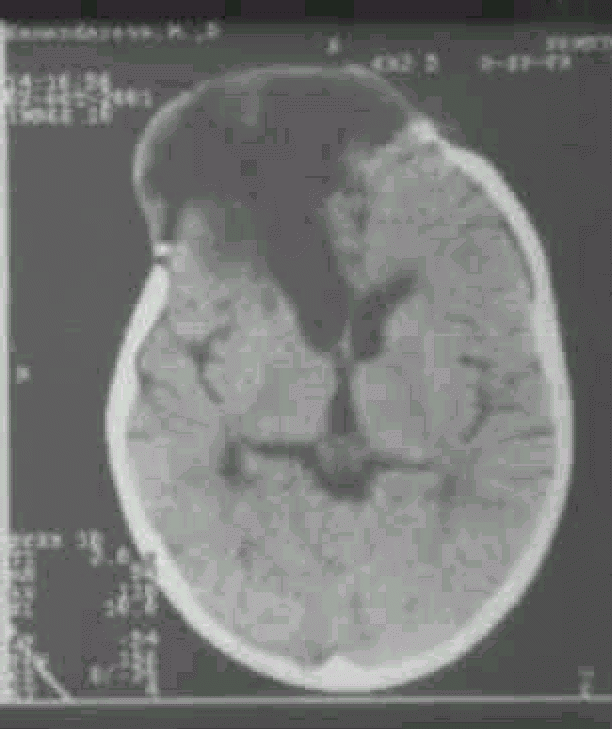 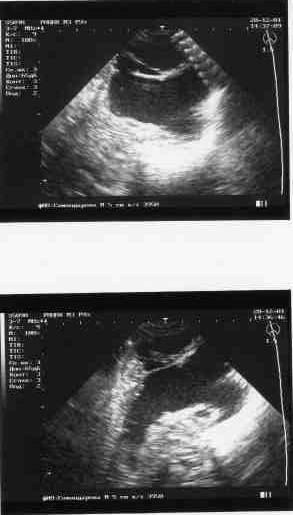 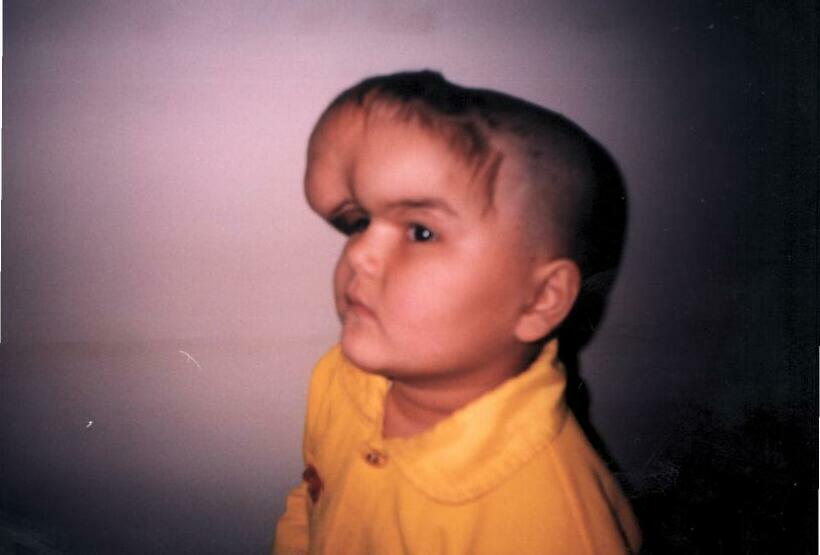 Рис. 3, 4 и 5. Внешний вид, компьтерная томография и ультразвуковое исследование больной с постравматической формой гидроцефалии. Отмечается наружняя форма с пролабированием порэнцефалической кисты в дефект кости Ликвородинамические пробы. Определяется ликворное давление на разных участках ликворной системы — при люмбальной и вентрикулярной пункции. При сообщающейся гидроцефалии люмбальное ликворное давление почти равно вентрикулярному. При окклюзионной гидроцефалии ликворное давление в желудочковой системе отличается от давления в терминальной цистерне позвоночного канала. Применяется проба Арендта. ЛЕЧЕНИЕ Важным условием эффективности консервативного лечения является учет формы гидроцефалии. При открытой гидроцефалии преимущество имеет консервативная терапия, сочетающая дегидратацию с воздействием на исходный патологический процесс (менингоэнцефалит, интоксикация, травма, подоболочечное кровоизлияние), а также сопутствующие проявления заболевания (эпилептический синдром, отставание в психомоторном развитии, парезы и т. д.). Острая прогрессирующая гидроцефалия требует назначения средств, выводящих жидкость из организма: лазикс внутримышечно — 0,7 мг на 1 кг массы тела, маннитол — 1 г на 1 кг массы тела в 15—20 % растворе глюкозы, глицерин из расчета 1 г на 1 кг массы тела. При неэффективности этих препаратов и нарастании гипертензионного криза производится пункция боковых желудочков через большой родничок у грудных детей или через расширенный коронарный шов У детей более старшего возраста. При хроническом многомесячном и иногда многолетнем течении гидроцефалии применяются ацетазоламиды (диакарб, фонурит, диамокс). Диакарб назначается из расчета 50—70-80 мг 1 кг массы тела. Эта суточная доза дается в два-три приема. Максимальная суточная доза не должна превышать 750 мг. Одновременно с диакарбом назначаются препараты калия. Диакарб может быть заменен верошпироном. Тот и другой препарат могут назначаться по прерывистой схеме (3 дня прием, на 4-й день — перерыв) в течение 1—2—3 мес, затем прием того или другого препарата сокращается до 2—3 раз в неделю. В стадии компенсации, когда отсутствуют признаки нарастания внутричерепной гипертензии и ребенок хорошо поддается восстановительной терапии, назначение дегидратации нецелесообразно. Нежелательны такие мероприятия, как повторные диагностические люмбальные пункции, профилактические прививки, лечебная гимнастика. Быстрое увеличение размеров головы у грудного ребенка после 4-го месяца жизни, несмотря на проводимую терапию, сопровождающуюся отставанием в психомоторном развитии, появлением нижнего парапареза и других неврологических симптомов, вынуждают поставить вопрос об оперативном вмешательстве. Хирургические методы лечения гидроцефалии Закупорка ликворных путей на различных уровнях (атрезия сильвиева водопровода либо отверстий Мажанди и Люшка, спайки в большой цистерне, синдром Арнольда—Киари, Денди—Уокера и др.) ведет к развитию окклюзионной формы гидроцефалии, требующей хирургического вмешательства. Хирургическое лечение гидроцефалии известно с древних времен и основные методы операций направлены на: 1. Методы стимулирующие резорбцию ликвора за счет повышения градиента давления между ликворным пространством и венозными синусами головного мозга. Некоторыми исследователями, и в частности Денди ,было предложено накладывание глухой гипсовой повязки на голову в виде чепчика,чтобы воспрепятствовать увеличению размеров ее.Однако уже истончение мягких покровов головы и склонность их к трофическим изменениям данная методика не нашла дальнейшего применения.В случаях полного или частичного блока ликворных путей этот метод не только улучшает течение патологического процесса,а наоборот,создает условия для быстрого нарастания внутричерепной гипертензии. Почти аналогичный метод лечения был предложен F.J.Epstein с соавт. накладывая стягивающий эластичный бинт на голову грудных детей, страдающих открытой формой гидроцефалии, они достигали стабилизации процесса. Отдельные авторы используют метод краниопластики в лечении гидроцефалии. G.Ehni у трехлетнего ребенка с окружностью головы 76,5 см произвел краниопластику с расчленением свода черепа на отдельные костные фрагменты, которые затем в результате повторных операций постепенно стягивал проволокой. За 2 года произведено 12 операций и окружность головы уменьшилась до 73 см. Ребенок стал стоять, ходить с посторонней помощью, а затем был определен в школу для умственно отсталых детей. Несмотря на положительные результаты данных методик, они все не получили распространения на современном этапе . 2. Методы уменьшающие продукцию ликвора. Dandy обнаружил, что если у экспериментального животного перекрыть оба отверстия Монро боковых желудочков, а затем в одном из них удалить ворсинчатое сплетение,то расширится только тот желудочек, где оно осталось. Из этого был сделан вывод ,что единственным источником продукции ликвора является ворсинчатое сплетение ,и была предложена операция хирургического лечения гидроцефалии иссечением его из обеих боковых желудочков .Значительное количество осложнений и большая смертность при этом вмешательстве привели к идее термокоагуляции ворсинчатых сплетений с использованием эндоскопии . Однако вместе с тем, к настоящему времени получены убедительные доказательства как в эксперименте, так и на клиническом материале, что удаление ворсинчатого сплетения из боковых желудочков не влечет за собой заметных изменений в образовании ликвора, а следовательно является бесперспективным методом лечения гидроцефалии. 3. Операции, предпринимаемые с целью преодоления обструкции путей циркуляции ликвора при окклюзионной форме гидроцефалии, или так называемой внутренний дренаж . На протяжении многих лет предложено большое количество различных операций, целью которых являлось восстановление или создание новых путей отока ликвора из боковых желудочков и III желудочка в субарахноидальное либо субдуральное пространство. Впервые предложенный Микуличем в 1883 году дренаж жидкости из бокового желудочка в субдуральное пространство с помощью стеклянной трубочки послужил основой для разработки последующих многочисленных способов. При этом основное внимание уделялось двум моментам :определению оптимального места введения дренажа в желудочковую систему и выведения его в подоболочечное пространство, а также выбору материала,из которого он изготовлялся. Попытки использования для выведения ликвора из бокового желудочка в подоболочечное пространство лоскутов из надкостницы или твердой мозговой оболочки предпринимались с первых операций на ликворной системе по настоящее время, однако каждый раз авторы приходили к выводу о неээфективности этого метода в связи с недостаточной резорбцией ликвора и отторжением трансплантата. Таким образом, одним из условий надежности и функции дренажа являлось изготовление его из материалов, не вызывающих реакции отторжения со стороны тканей организма и выраженного слипчивого процесса в оболочках мозга. Этим условиям более соответствуют созданные на протяжении последних десятилетий исскуственные материалы - полихлорвинил, тефлон, силикон и другие. H.D.Portnoy и соавт. а также В.И.Ростоцкая предложили отведение ликвора из бокового желудочка в субдуральное пространство головного мозга с помощью имплантируемого катетера – стент-шунтирование. Ограничение к широкому использованию этой простой методики создала относительно малая резорбирующая способность субдурального пространства, особенно при резко выраженной гидроцефалии, .а также закупорка полихлорвиниловой трубочки, использовавшейся во время операции. Самое широкое применение получила операция вентрикулоцистерностомия по Торкильдсену/390/,не потерявшая свое значение до настоящего времени (рисунок 6). 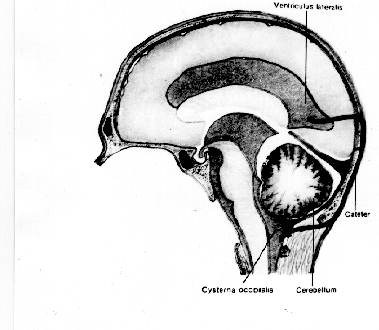 Рисунок 6.Схематическое изображение вентрикулоцистерностомии по Торкильдсену С помощью резинового катетера диаметром 3-4 мм создавался отток ликвора из заднего рога бокового желудочка в субарахноидальное пространство, а именно - в большую цистерну. Несмотря на реактивные изменения в тканях, вызываемые материалом дренажа, операция давала хорошие результаты. Анализ проведенный Ростоцкой В.И. и Комаровым В.И. подтвердил высокую эффективность операции. Среди наблюдаемых ими детей оперированных в возрасте до 15 лет, регресс клинических симптомов окклюзии достигнут в 70% при гидроцефалии опухолевого генеза и в 79% - воспалительного генеза. 4..Восстановление ликвороциркуляции без использования имплантируемых дренажей. Типичным примером этих операций является операция бужирования сильвиева водопровода при поствоспалительной либо врожденной окклюзии его, а также перфорация конечной пластинки и дна III желудочка мозга. Зондирование водопровода мозга использовалось в разных вариантах многими хирургами .Однако травматичность операции, требующая трепанация задней черепной ямки с рассечением червя мозжечка, рецидивы окклюзии и опасность повреждения жизненно важных центров мозга вызывали у хирургов сдержанное отношение к этой операции. W.Dandy разработал методику создания сообщения между полостью III желудочка и межножковой цистерной подвисочным доступом ко дну его с последующей перфорацией. Тем самым ликвор из боковых и III желудочков мозга получал выход в субарахноидальное пространство.J.E.Scarff предложил создавать сообщение между полостью III желудочка и субарахноидальным пространством мозга субфронтальным подходом к передней стенке III желудочка c перфорацией ее в области конечной пластинки, а затем из полости III желудочка перфорировалось его дно. Таким образом создавалось сообщение полости III желудочка сразу с двумя цистернами надхиазмальной и межножковой, что в значительной степени улучшало отток ликвора. По данным этих авторов, в случаях, когда они ограничивались только перфорацией конечной пластинки смертность была на 5% ниже, но отдаленные результаты были на 15% хуже. Эта операция у детей не получила распространения в связи с большим числом осложнений и рецидивов . 5. Методы отведения ликвора за пределы ликворных пространств с помощью имплантируемых дренажей. Основной целью этой группы вмешательств являлось привлечение дополнительных путей резорбции ликвора, чем решалась проблема лечения гидроцефалии независимо от ее формы. Огромный интерес, проявленный на современном этапе к этому типу вмешательств нейрохирургами во всех странах, обьясняется тем, что при прогрессирующей гидроцефалии нередко имеются сочетание механической окклюзии путей циркуляции ликвора с гиперсекрецией либо нарушением его резорбции. В этих условиях восстановление сообщаемости ликворных пространств /удаление опухоли, рассечение арахноидальных сращений, установление вентрикулоцистернального дренажа и т.д./ не решает проблемы стабилизации гидроцефалии и ее обратного развития. И лишь создание новых путей резорбции ликвора позволяет достичь поставленной цели, что имеет особое значение при гидроцефалии грудного и раннего детских возрастов в которых она ,как правило, сопровождается нарушением резорбции.В указанных возрастных группах,особенно в периоды новорожденности и первого полугодия жизни,наиболее важных для последующего психомоторного развития ребенка,только установление экстракраниальных и экстраспинальных шунтов позволяет быстро и эффективно остановить развитие гидроцефалии. Попытки осуществления операций выведения ликвора в венозное русло или в брюшную полость имели место еще в начале нашего века. Так, E.Payr в 1908 г. сообщил о произведенной им операции установки дренажа ликвора из бокового желудочка в верхний сагитальный синус с помощью трансплантата отрезка подкожной вены бедра, взятого у пациента.Такой же трансплантат был использован этим автором для отведения ликвора из бокового желудочка во внутреннюю яремную вену, то есть вентрикулоюгулярного шунта. Однако отдаленные результаты этих операций и их многочисленных модификаций были неудовлетворительными в связи с плохой приживляемостью аутотрансплантата, рубцовым повреждением и тромбированием его в то время как аллотрансплантаты вызывали реакцию отторжения со стороны организма. Лишь спустя четыре десятилетия, благодаря успехам научно-технической революции стало возможным создание современных имплантируемых дренажных систем для лечения гидроцефалии, которые вначале использовались для отведения ликвора из боковых желудочков в кровеносное русло. В первых операциях шунтирования с применением клапанных дренажей местом отведения ликвора была избрана внутренняя яремная вена. Однако большое количество осложнений, связанных в основном с тромбированием вены, явилось причиной повсеместного отказа от отведения в нее ликвора, и общепринятой методикой на современном этапе является дренирование ликвора в правое предсердие путем проведения в него катетера через внутреннюю яремную вену (рисунок 2). В случаях невозможности использования ее,как правило,при тромбозе после предшествующих попыток шунтирования,- ряд авторов предлагает прямой трансторакальный подход к правому предсердию и помещение в его полость конца катетера через вскрытое ушко. Использование верхнего сагитального синуса не получило распространения в связи с тромбированием его и высокой смертностью, достигающей свыше 20% .Несколько лучшие результаты отмечены при установлении шунта в поперечном синусе . Создание указанных дренажных систем открыло широкие возможности для шунтирования ликвора в различные полости и органы тела. Так по данным R.H.Ames за первые 9 лет после появления силиконовых шунтов, им было произведено 120 операций отведения ликвора из боковых желудочков мозга в брюшную полость /вентрикулоперитонеостомия/(рисунок 3).Этим автором для указанной операции была предложена дренажная система собственной конструкции. 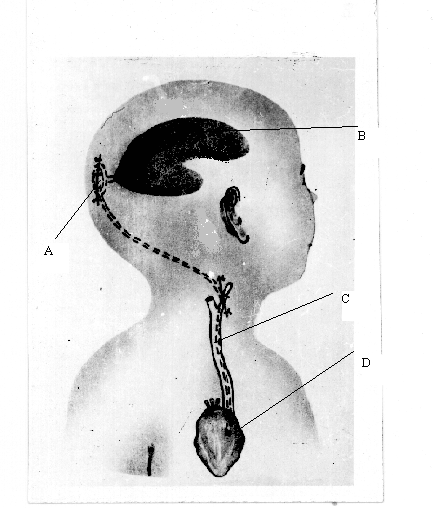 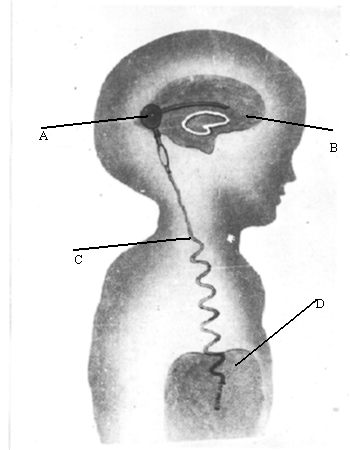 |
