технология организации. Главное технологии организации медицинской помощи во время и после эпидемии covid19
 Скачать 84.11 Kb. Скачать 84.11 Kb.
|
|
Оказание медицинской помощи в амбулаторных условиях Доля амбулаторных консультаций и исследований в объеме медицинской помощи в развитых странах росла и до эпидемии COVID-19. Например, в США доля расходов на медицинскую помощь в амбулаторных условиях от стоимости всей помощи с 1996 по 2016 г. увеличилась с 30 до 47%. В Великобритании с 2012 по 2016 г. количество госпитализаций увеличилось всего на 9%, в то время как количество амбулаторных посещений увеличилось на 21% [2]. В начале эпидемии COVID-19 количество амбулаторных визитов больных в США снизилось на 25%, но значительно увеличился объем удаленных визитов врачей первичного звена [18]. В краткосрочной и среднесрочной перспективе в амбулаторном сегменте ожидается увеличение потока пациентов с хроническими заболеваниями за счет тех пациентов, которые отложили обращение к врачу во время пика эпидемии. В связи с этим потребуются увеличение часов приема в амбулаторных учреждениях в будние дни (с раннего утра до позднего вечера) и организация их работы в выходные дни. В Методистской больнице Хьюстона внедрили инновацию «виртуальное ожидание приема» (virtual waiting room) для уменьшения скопления пациентов в реальном приемном отделении [12]. Пациент по электронному приложению сообщает, что он приехал в клинику, а администратор ему отвечает, через сколько примерно времени он сможет выйти из своей машины (или из кафетерия) и пройти к врачу. Это сводит к минимуму пребывание пациента в зале ожидания, позволяет пациентам сразу проходить в смотровые кабинеты и уменьшает их поток внутри клиники. Второе нововведение в этой больнице заключалось в чередовании виртуальных и личных встреч пациентов с врачами. Таким образом, часть медиков принимали пациентов лично, в то время как другие медики этой клиники вели прием с помощью телемедицинских технологий. Это помогло контролировать и снизить поток пациентов на прием, не уменьшая при этом доступность медицинской помощи. Такое нововведение также позволило врачам клиники часть времени самим проводить на удаленной работе. В середине апреля 2020 г. в Журнале Американской медицинской ассоциации (Journal of American Medical Association, США) была опубликована научная статья, в которой предлагается заменить концепцию медицинских учреждений от дискретных к созданию консолидированных центров, или «хабов» (hubs), для определенного населенного пункта. Данные центры будут заниматься амбулаторной и госпитальной помощью, а также профилактикой инфекционных и неинфекционных заболеваний и наблюдением   Температура повышена I этап Скрининг на входе термометрия Пример медицинской сортировки пациентов с COVID-19 в многопрофильной больнице ◄ Обращение, доставка пациента Температура нормальная 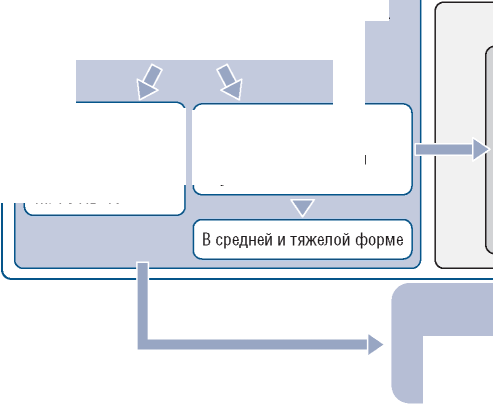     Зона с ограниченным доступом IV этап Изолятор Пациенты: Подозрительные случаи COVID-19 Подтвержденные случаи COVID-19, легкое течение Изоляция, в том числе когортная, в палаты с нормальным давлением Схема сортировки пациентов в многопрофильной больнице [26] Пациенты с подозрительными или подтвержденными случаями COVID-19 II этап Приемное (приемно-сортировочное) отделение: Осмотр. Пульсоксиметрия. Общий анализ крови. Биохимические анализы. Экпресс-тесты. Компьютерная томография или рентген Пациенты с инфекционными заболеваниями, без подозрения на COVID-19 Многопрофильная больница Чистая зона III этап Инфекционная больница/ Отделение реанимации и интенсивной терапии Тяжелые, крайне тяжелые формы Изоляция в боксы с отрицательным давлением за пациентами на дому [23]. Министерство здравоохранения США разработало специальные способы оплаты медицинской помощи, которые стимулируют крупные больничные учреждения создавать такие комплексные центры для обслуживания населения. Медицинский центр Университета Раша уже использовал этот подход. Так, в связи с началом эпидемии COVID-19 руководство данного центра провело тщательный анализ своих ресурсов, приняло решение консолидировать управление всеми амбулаторными учреждениями и создать единую логистику движения потоков пациентов [18]. Таким образом, наряду с тенденцией к большему физическому разделению самих медицинских организаций, медицинского персонала и пациентов эпидемия COVID-19 вызвала необходимость консолидации разных видов медицинской помощи в управленческом, административном и технологическом плане. Меры повышенной инфекционной безопасности В настоящее время развитые страны проходят вторую волну эпидемии COVID-19, и предполагается, что меры повышенной инфекционной безопасности в медицинских организациях необходимо будет соблюдать в долгосрочной перспективе. Эти меры можно разделить на три группы: меры по скринингу и сортировке пациентов при госпитализации и при амбулаторном приеме; противоэпидемические мероприятия внутри медицинских организаций; противоэпидемические мероприятия, связанные с защитой персонала. В РФ противоэпидемические мероприятия описаны в соответствующей нормативной документации, в частности: методические рекомендации МР 3.1/2.1. 0186-20 «Рекомендации по проведению профилактических мероприятий в целях предотвращения распространения новой коронавирусной инфекции (COVID-19) при восстановлении профильной деятельности медицинских организаций» (Роспотребнадзор) [8]; Постановление Правительства РФ от 02.07.2020 № 973 «Об особенностях организации оказания медицинской помощи при угрозе распространения заболеваний, представляющих опасность для окружающих» [24]; Приказ Министерства здравоохранения РФ от 19.03.2020 № 198н (с изменениями на 23 октября 2020 г.) «О временном порядке организации работы медицинских организаций в целях реализации мер по профилактике и снижению рисков распространения новой коронавирусной инфекции COVID-19» [25]; Временные методические рекомендации «Профилактика, диагностика и лечение новой коронавирусной инфекции (COVID-19)», версия 9 (26.10.2020) [11]. Скрининг По новым нормативным документам руководители медицинских учреждений обязаны разработать алгоритмы допуска, входа пациентов и сотрудников в медицинскую организацию, организовать прием и лечебный процесс c учетом необходимых мероприятий по сортировке, дистанцированию пациентов, разместить информационные материалы по профилактике COVID-19 и строго соблюдать эпидемиологическую безопасность. Порядок скрининга и сортировки пациентов определяется на уровне региона и конкретного учреждения. Минимальный скрининг проводится в виде термометрии на входе в медицинское учреждение. Пример скрининга и сортировки больных в многопрофильной больнице в Самарской области по рекомендации главного внештатного инфекциониста области представлен на рисунке [26]. При пребывании больного в медицинском учреждении проводятся мероприятия по разделению потоков больных. Например, в поликлинике г. Омска в настоящее время существует 4 потока пациентов: пациенты с острыми формами заболеваний, здоровые «за справками», хронические больные на повторный прием и диспансеризация. «Здоровые больные», т.е. пришедшие на профосмотр, диспансеризацию и прививки, после термометрии направляются сразу в отделение медицинской профилактики и не пересекаются с пациентами с острыми недугами и хроническими больными [27]. Согласно требованиям Роспотребнадзора, в стационарных учреждениях в РФ оборудованы отдельные зоны для больных, имеющих отрицательный анализ на COVID-19, и «обсервационные отделения», где лежат пациенты, у которых на данный момент нет отрицательного ПЦР-анализа на SARS-CoV-2. В нормативных документах Минздрава России установлены алгоритмы действия при обнаружении признаков COVID-19 у госпитализированных больных и персонала, такие как изоляция пациента и перевод его в профильную по COVID-19 организацию или отделение, уточнение клинико-эпидемиологических данных, меры дезинфекции и меры по индивидуальной защите медицинского персонала. Противоэпидемические мероприятия в медицинских организациях Противоэпидемические мероприятия описаны во Временных методических рекомендациях «Профилактика, диагностика и лечение новой коронавирусной инфекции (COVID-19)», версия 9 (26.10.2020) [11]. В РФ и за рубежом особое внимание уделяется использованию разных видов СИЗ для защиты медицинских работников. Кохрановская группа в мае 2020 г. опубликовала обзор исследований по данной теме [28]. Главный вывод: чем больший объем тела закрыт, что максимально достигается при использовании комбинезонов и электроприводных респираторов (Powered AirPurifying Respirators, PAPR), тем большая защита от инфекции COVID-19. Однако когда не нужна максимальная защита, вместо комбинезонов и электроприводных респираторов можно использовать длинные защитные халаты и респираторы N95. Очень важно обучить медицинский персонал правильному применению, надеванию и снятию СИЗ, что значительно уменьшает возможность заражения Во Временных методических рекомендациях «Профилактика, диагностика и лечение новой коронавирусной инфекции (COVID-19)», версия 9 (26.10.2020) изложены организационные мероприятия, способствующие рациональному применению СИЗ в медицинских организациях, такие как: проведение оценки риска для персонала различных отделений и выделение групп особо высокого риска; выделение зон отдыха персонала и помещений для офисной работы в максимально изолированных помещениях; применение медицинских масок пациентами; применение максимально возможных режимов естественной вентиляции; обучение персонала [11].  
Таблица 3. Преимущества цифровых технологий для участников системы здравоохранения В настоящее время в РФ, как и других странах, иногда возникал недостаток в СИЗ, и в частности в респираторах. Например, в РФ в мае 2020 г. реаниматолог Татьяна Ревва сообщила об недостатке СИЗ в Калачаевской ЦРБ [29]. Общество эпидемиологии здравоохранения в США (Society for Healthcare Epidemiology of America (SHEA)) провело опрос больниц в июне 2020 г. и выяснило, что 40% стационаров имели недостаток респираторов и 68% учреждений предполагали развивать стратегию более четких поставок. Также в США в апреле при опросе 69 госпитальных эпидемиологов выяснилось, что в 71% случаев респираторы используются более длительное время, чем указано в инструкции, или повторно [30]. В США для повторного использования респираторов в условиях недостаточного снабжения в июне 2020 г. исследователями Гарвардского Университета предложен метод сухого жара [31]. Исследования по оценке эффективности СИЗ продолжаются. Тестирование на COVID-19 персонала медицинских организаций В РФ, как и во многих развитых странах, медицинский персонал проходит регулярное тестирование на COVID-19. Согласно постановлению Главного санитарного врача РФ от 22.05.2020 № 15, медицинский персонал, имеющий риски инфицирования SARS-CoV-2, тестируется 1 раз в неделю методом ПЦР [32]. Алгоритм действий руководства медицинских учреждений при обнаружении COVID-19 у персонала описан в постановлении Правительства РФ от 16.05.2020 № 695 «Об утверждении Временного положения о расследовании страховых случаев причинения вреда здоровью медицинского работника в связи с развитием у него полученных при исполнении трудовых обязанностей заболевания (синдрома) или осложнения, вызванных подтвержденной лабораторными методами исследования новой коронавирусной инфекцией и повлекших за собой временнуюнетрудоспособность,нонеприведших к инвалидности». Такой работник допускается к работе только после двукратного негативного результата ПЦР на SARS-CoV-2 согласно Методическим рекомендациям 3.1.0169-20 «Лабораторная диагностика COVID-19» [33]. В США, если тесты недоступны, медицинский работник может быть допущен к работе не раньше чем через 3 дня после нормализации температуры тела и исчезновения других симптомов COVID-19 и не менее чем через 10 дней после возникновения первых симптомов COVID-19 [34]. |
