Ситуационные задачи по КЛД. Исследование мокроты Задача 1
 Скачать 3.61 Mb. Скачать 3.61 Mb.
|
|
Задача № 1 уисследования мочи поставьте предварительный диагноз заболевания. Укажите, какие дополнительные исследования нужны для уточнения диагноза. Количество мочи – 160 мл; цвет – жёлтый; прозрачность – мутная; pH – 5,0; запах – обычный; относительная плотность – 1,010; белок – 0,99 г/л.; осадок – объёмистый, вязкий. Микроскопия: слизь – умеренном количестве; лейкоциты – преимущественно нейтрофильные гранулоциты, отдельно и группами до 100 в п/з; эозинофильные гранулоциты – единичные; эритроциты – выщелоченные, 2-3 в п/з; клетки почечного эпителия – 1-2 в п/з; переходный эпителий – 1-3 в п/з; цилиндры – гиалиновые, зернистые и эпителиальные, 3-4 в препарате; соли – ураты. Предварительный диагноз – пиелонефрит. У пациента наблюдается лейкоцитурия, небольшая протеинурия. Присутствуют переходный эпителий, гиалиновые и зернистые цилиндры, соли, а так же слизь. Дополнительные исследования: УЗИ почек (расширение почечной лоханки, огрубение контура чашечек, неоднородность паренхимы с участками рубцевания), ОАК (увеличение СОЭ, нейтрофильный лейкоцитоз со сдвигом лейкоцитарной формулы влево, иногда лейкопения и анемия), биохимический анализ крови (оценка СКФ, осложнения, рецидив ИМП), КТ, МРТ. Задача № 2 По данным исследования мочи поставьте предварительный диагноз заболевания. Укажите, какие дополнительные исследования нужны для уточнения диагноза. Количество мочи – 40 мл; цвет – бурый; прозрачность – мутная; pH –6,0; запах – обычный; относительная плотность – 1,040; белок – 3 г/л; осадок обильный, рыхлый, бурый. Микроскопия:; лейкоциты – 8-10 в поле зрения; эритроциты – частично выщелоченные. частично фрагментированные, до 150-200 в п/з; почечный эпителий – 8-10 в поле зрения, переходный эпителий – 0-1 в п/з; цилиндры – гиалиновые, зернистые, эпителиальные, частично буропигментированные, 2-3 в поле зрения; соли – кристаллы мочевой кислоты - единичные. Предварительный диагноз: острый гломерулонефрит, гематуричиеский вариант. У пациента наблюдается присутствие белка, солей, гиалиновые зернистые, эпителиальные и частично буропигментированные цилиндры. Так же можно отметить увеличение числа лейкоцитов, эритроцитов, почечного эпителия. Дополнительные методы исследования – проба Роберга (снижение клубочковой фильтрации, повышение креатинина). Проба Зимницкого (увеличение суточного объема мочи, повышение плотности мочи), ОАК (анемия, лейкоцитоз, эозинофилия, увеличение СОЭ до 40 мм\ч), биохимический анализ крови (снижение уровня белка в крови за счет снижения альбуминов, обнаружение С реактивного белка, повышение уровня ХС, повышение уровня азотистых кислот в крови). УЗИ почек, биопсия почек. Задача 3. Установите соответствие между позициями, представленными в обозначенных колонках. Для каждого буквенного компонента левой колонки выберите пронумерованный элемент правой колонки. Каждый пронумерованный элемент правой колонки должен быть использован.
Преренальная протеинурия – парапротеинунрии при миеломной болезни. Селективная ренальная протеинурия – микроальбуминемия при СД. Неселективная ренальная протеинурия – массивная потеря бека (более 3 г\день) при нефротическом синдроме. Постренальная протеинурия – опухоли мочеточников, мочевого пузыря, уретры. Функциональная протеинурия – при длительной ходьбе (маршевая). Задача 4. Мужчина 65 лет, масса тела 85 кг, креатинин сыворотки крови 98 мкмоль/л. Рассчитайте СКФ (скорость клубочковой фильтрации). СКФ = ((140 – возраст (г)) * масса тела (кг)) \ 0,81 – креатинин (мкмоль\л) = ((140 – 65) * 85)\0,81 * 98 = 75 * 85 \ 0,81 * 98 = 80,3 мл\мин\1,73 м в квадрате. Задачи по теме: «Химические и микроскопические исследования мочи» Общий анализ мочи: Количество мочи – 160 мл; цвет – жёлтый; прозрачность– мутная; pH – 5,0; запах – обычный; относительная плотность – 1010; белок –0,99 г/л; осадок – объёмистый, вязкий. Микроскопия: слизь – в умеренном количестве; лейкоциты – преимущественно гранулоциты, отдельно и группами до 100 в п\з; эритроциты – измененные (диаморфные) 2-3 в п/з; клетки почечного эпителия – 1-2 в п/з; переходный эпителий – 1-3 в п/з; цилиндры – гиалиновые , зернистые и эпителиальные, 3-4 в препарате; соли – ураты (++). Оцените результаты ОАМ, какие патологические изменения в анализе вы можете отметить. Поставьте предварительный диагноз заболевания. Какие дополнительные исследования нужны для уточнения диагноза. Цвет мочи желтый- в норме. Прозрачнось-мутная (Причины помутнения: включение эритроцитов при гломерулонефрите; наличие бактерий; высокое содержание белка в моче). рН-5,0- в норме. Запах обычный-в норме. Относительная плотность-1010 ( в норме) Белок-0,99 г/л –повышен. Причины повышения белка: болезни почек, болезни мочевыводящих путей, цистит. Лейкоциты-до 100 в п/з (лейкоцитурия). Причины лейкоцитурии: цистит, пиелонефрит, интерстициальный нефрит. Эритроциты -2-3 в п/з- в норме. Клетки почечного эпителия- 1-2 в п/з- в норме; переходный эпителий-1-3 в п/з –в норме. Цилиндры-гиалиновые, зернистые, эпителиальные-3-4 в препарате- повышены. Появление цилиндров является симптомом поражения почек. Соли-ураты (признак авитаминозов, нарушений обмена веществ.) Предварительный диагноз- острый пиелонефрит. Дополнительные исследования: 3-х стаканная проба (тотальная лейкоцитурия), посев мочи, УЗИ почек, определение воспалительных тестов в крови (С-РП, серомукоид, сиаловые кислоты). Общий анализ мочи. Количество мочи – 40 мл; цвет – бурый; прозрачность– мутная; pH –6,0; запах – обычный; относительная плотность – 1,040; белок – 3 г/л; осадок обильный, рыхлый, бурый. Микроскопия:; лейкоциты – 8-10 в поле зрения; эритроциты – частично выщелоченные. частично фрагментированные, до 150-200 в п/з; почечный эпителий – 8-10 в поле зрения, переходный эпителий– 0-1 в п/з; цилиндры – гиалиновые, зернистые, эпителиальные, частично буро- пигментированные, 2-3 в поле зрения; соли – кристаллы мочевой кислоты - единичные. По данным исследования мочи оцените состояние больного и предположите заболевание. Укажите, какие дополнительные исследования нужны для уточнения диагноза. Цвет мочи- бурый. Это может указывать на повышенное содержание билирубина, что происходит при гепатитах, циррозе, желчнокаменной болезни, при массивном разрушении эритроцитов (после перенесенных инфекций, осложнений при переливании крови, малярии). Прозрачнось-мутная (Причины помутнения: включение эритроцитов при гломерулонефрите; наличие бактерий; высокое содержание белка в моче). Плотность-1040 (повышена). Прчины: особенность питьевого режима, выражающаяся в недостаточном потреблении жидкости в течение суток: прием в значительных дозах препаратов, активно выводимых с уриной: диуретиков, а также антибиотиков; обезвоживание, вызванное частой рвотой или диареей; сердечная недостаточность, с сопутствующими ей отечными проявлениями; сахарный диабет, сопровождающий высокой концентрацией сахара в урине; воспалительные заболевания почек или нижних отделов мочевыделительной системы; хронический гломерулонефрит либо, напротив, старт острой его стадии; нефротический синдром (гиперстенурия сочетается в олигоурией – уменьшением количества мочи). Белок-3г/л (протеинурия), причины: поликистоз почек; пиелонефрит; гломерулонефрит; амилоидоз и туберкулез почек. Лейкоциты-8-10 (повышены). Причины: нефрит, пиелонефрит, гломерулонефрит, цистит. Эритроциты-150-200 – повышены. Причины: поликистоз почек; пиелонефрит; гломерулонефрит; амилоидоз и туберкулез почек. Диагноз: острый гломерулонефрит, гематурическая форма. Дополнительные исследования: проба Реберга (снижена клубочковая фильтрация, повышен креатинин). У пациента количество мочи – 70 мл, цвет – светло-желтый, мутная; pH –7,0; запах – обычный; относительная плотность – 1,030; белок – 30 г/л. Микроскопия: слизь – немного, лейкоциты – 30-40 в поле зрения; эритроциты – неизмененные, 1-2 в п/з; клетки почечного эпителия, частично в состоянии жировой дистрофии, 15-20 в поле зрения, клетки переходного эпителия – 0-1 в п/з; цилиндры – гиалиновые и зернистые, 8-10 в п/з; эпителиальные – 2-3 в поле зрения; зернисто-жировые и гиалиново-капельные – 2-3 в поле зрения, восковидные – единичные в препатате. В крови гипоальбуминемия, гиперхолестеринемия. По данным исследования мочи оцените состояние больного и предположите заболевание. Укажите, какие дополнительные исследования нужны для уточнения диагноза. Прозрачнось-мутная (Причины помутнения: включение эритроцитов при гломерулонефрите; наличие бактерий; высокое содержание белка в моче). рН-7,0 –повышена. Причины: при дегидратации; при поносе; при диабетическом кетоацидозе; при ацидозе. при голодании; при инфекциях мочевыводящих путей; при хронической почечной недостаточности. Плотность-1030- повышена. Причины: : особенность питьевого режима, выражающаяся в недостаточном потреблении жидкости в течение суток: прием в значительных дозах препаратов, активно выводимых с уриной: диуретиков, а также антибиотиков; обезвоживание, вызванное частой рвотой или диареей; сердечная недостаточность, с сопутствующими ей отечными проявлениями; сахарный диабет, сопровождающий высокой концентрацией сахара в урине; воспалительные заболевания почек или нижних отделов мочевыделительной системы; хронический гломерулонефрит либо, напротив, старт острой его стадии; нефротический синдром (гиперстенурия сочетается в олигоурией – уменьшением количества мочи) Белок 30г/л- повышен. Причины: поликистоз почек; пиелонефрит; гломерулонефрит; амилоидоз и туберкулез почек. Диагноз: нефротический синдром. Дополнительные исследования: электрофорез мочи (выявление селективности протеинурии), в крови гипоальбуминемия, гиперхолестеринемия. Ликвор, выпоты Задача №1 На исследование прислана плевральная жидкость с относительной плотностью 1,020 и содержанием белка 30 г/л, прозрачная, лимонно – жёлтого цвета, реакция Ривальта положительная. При микроскопическом исследовании обнаружено небольшое количество клеточных элементов с преобладанием лимфоцитов, единичные нейтрофильные гранулоциты, моноциты и макрофаги. Какое исследование необходимо провести для установления диагноза? Какой диагноз возможен в этом случае? Ответ: Необходимо бактериоскопическое исследование для выявлений микобактерий туберкулёза. Диагноз: серозный плеврит туберкулёзной этиологии при обнаружении микобактерий туберкулёза. Задача №2 Плевральная жидкость с относительной плотностью 1,022 и содержанием белка 40 г/л, мутная, густая, жёлто-зелёного цвета, гнойная. При микроскопическом исследовании: на фоне клеточного детрита обнаружены в большом количестве лейкоциты, частью дегенеративно изменённые (токсогенная зернистость, вакуолизированные, распадающиеся клетки), макрофаги и эозинофильные гранулоциты – единичные в поле зрения, внутри- и внеклеточно обильная микрофлора. Какое заключение следует дать? Какие исследования ещё необходимо провести? Ответ: Диагноз: гнойный плеврит. Необходимо бактериологическое исследование Задача №3 При люмбальной пункции отмечается повышение давления спинномозговой жидкости, при стоянии которой на поверхности образуется фибринозная плёнка. Плеоцитоз – 100 в мкл, через 5 дней – 800 в мкл. В мазках преобладают лимфоциты, белок 1,02 г/л, глюкоза – 0,89 ммоль/л, хлориды – 101 ммоль/л. О каком диагнозе можно думать? Какие дополнительные исследования нужно сделать? Ответ: Вероятен туберкулезный менингит. Пленку с ликвора можно покрасить по Циль-Нильсену для выявления микобактерий, в ликворе определить антитела к МБТ, либо провести ПЦР-реакцию. Задача №4 Больной Е. 32 года, бизнесмен, госпитализирован на 2 день болезни с диагнозом «грипп, гипертоксическая форма». Заболевание началось остро, даже внезапно. На фоне нормального самочувствия появился озноб, заболела голова, повысилась температура тела 8 до 40,2 ºС. Отмечал светобоязнь, лежал с закрытыми глазами, просил выключить телевизор. Вечером была дважды рвота, сохранялась «пульсирующая» головная боль. Утром следующего дня самочувствие ухудшилось: не понимал, где находится, стремился пойти на работу, при попытке встать упал. При поступлении состояние тяжѐлое, сознание затемнено. Дезориентирован, но отзывается на своѐ имя, жалуется на сильную головную боль. Температура тела 39,2 °С. Лицо очень бледное. На коже живота, ягодиц и нижних конечностей мелкая звѐздчатая сыпь сине-фиолетового цвета, имеются также петехиальные элементы на руках. Резко выражены ригидность затылочных мышц и симптом Кернига. Пульс – 116 уд/мин, ритмичный, АД – 130/90 мм рт. ст. Тоны сердца ясные. При спинномозговой пункции получена под высоким давлением мутная жидкость с высоким нейтрофильным (99%) плеоцитозом – 12800 кл/мл; белок – 2,64 г/л; реакция Панди (++++). 1. Предположите наиболее вероятный диагноз. 2. Обоснуйте поставленный Вами диагноз. 3. Составьте и обоснуйте план дополнительного обследования пациента. 1. Диагноз: Менингококковая инфекция, генерализованная форма, смешанная: менингококкцемия + менингит, тяжелое течение. 2. Диагноз установлен на основании жалоб на сильную головную боль, температуру до 39,2°С, данных анамнеза – заболел остро, внезапно с высокой температуры, выраженной головной боли, на высоте головной боли рвота, светобоязнь, данных объективного обследования: дезориентирован, геморрагическая звездчатая сыпь на нижних и верхних конечностях, положительные менингеальные симптомы, данные лабораторного исследования: ликвор мутный, нейтрофильный плеоцитоз, клеточно-белковая диссоциация. 3. План обследования: ОАК (лейкоцитоз, нейтрофильный сдвиг влево, ускорение СОЭ), микроскопия крови и ликвора на менингококк (внутриклеточные диплококки), мазки из носоглотки на менингококк, бактериологическое исследование крови на менингококк, РЛА, ПЦР, биохимический анализ крови (коагулограмма, электролиты, креатинин, мочевина, глюкоза, общий белок, альбумины). Задача к теме Выпоты Плевральная жидкость с относительной плотностью 1,022 и содержанием белка 40г/л, мутная, густая, желто-зеленого цвета, гнойная. При микроскопическом исследовании: на фоне клеточного детрита обнаружены в большом количестве лейкоциты, частью дегенеративно измененные (токсогенная зернистость, вакуолизированные, распадающиеся клетки), макрофаги и эозинофильные гранулоциты – единичные в поле зрения, внутри- и внеклеточно обильная микрофлора. Диагноз: Гнойный плеврит, необходимо провести бактериологическое исследование. Задача №1. Жалобы: больной жалуется на слабость, снижение массы тела. Объективно: кожные покровы умеренно бледные, печень на 5 см ниже края реберной дуги, селезенка на 10 см ниже края реберной дуги, в анализе крови. В общем анализе крови: эритроциты – 3,7 х 1012 /л, гемоглобин – 110 г/л, MCV – 90 фл, MCH – 30 пг/л, тромбоциты – 760 х 109 /л, лейкоциты – 250 х 109 /л, миелобласты – 4%, промиелоциты – 2%, миелоциты – 22%, метамиелоциты – 7%, палочкоядерные нейтрофилы – 16%, сегментоядерные нейтрофилы – 37%, эозинофилы – 5%, базофилы – 2%, лимфоциты – 2%, моноциты – 3%. Рисунок. Картина периферической крови пациента №1 – «галерея предков».  Вопросы: 1. Какие клинические синдромы у пациента? Анемический синдром, синдром опухолевой интоксикации, миелопролиферативный синдром: спленомегалия, гепатомегалия 2. Сформулируйте, какие лабораторные синдромы у пациента? нейтрофильный лейкоцитоз, тромбоцитоз, 3. Укажите названия клеток на рисунке. На рисунке представлены незрелые и зрелые клетки нейтрофильного ростка («галерея предков») 4. Укажите предполагаемый диагноз, стадию заболевания. Хронический миелолейкоз, хроническая стадия. 5. Какие дополнительные методы лабораторной диагностики должны быть проведены, с какой целью? Цитологическое исследование костного мозга (миелограмма) – для подтверждения фазы заболевания; Активность щелочной фосфатазы для дифференцировки с Лейкемоидной реакцией нейтрофильного типа, так же бх анализ крови для уточнения функции почек и состав крови Генетическое исследование: Стандартное цитогенетическое исследование костного мозга (подтверждение наличия Ph –хромосомы) При неинформативности СЦИ (нет митозов, неудовлетворительное качество материала) показано исследование костного мозга методом FISH: выявление химерного гена BCR-ABL; Задача №2. Жалобы: больной 50 лет жалуется на головные боли, одышку, сердцебиение при нагрузке. Из анамнеза: курит 20 лет по 1 пачке сигарет в день. Объективно: лицо гиперемировано, губы с цианотичным оттенком, селезенка пальпируется у края реберной дуги. В анализе крови: эритроциты – 6,2 х 1012 /л, гемоглобин – 180 г/л, тромбоциты – 450 х 109 /л, лейкоциты – 12,5 х 109 /л, палочкоядерные нейтрофилы – 5%, сегментоядерные нейтрофилы – 72%, лимфоциты – 16%, моноциты – 5%, базофилы – 2%, анизоцитоз эритроцитов. Рисунок. Лицо пациента №2: гиперемия кожных покровов и слизистых. 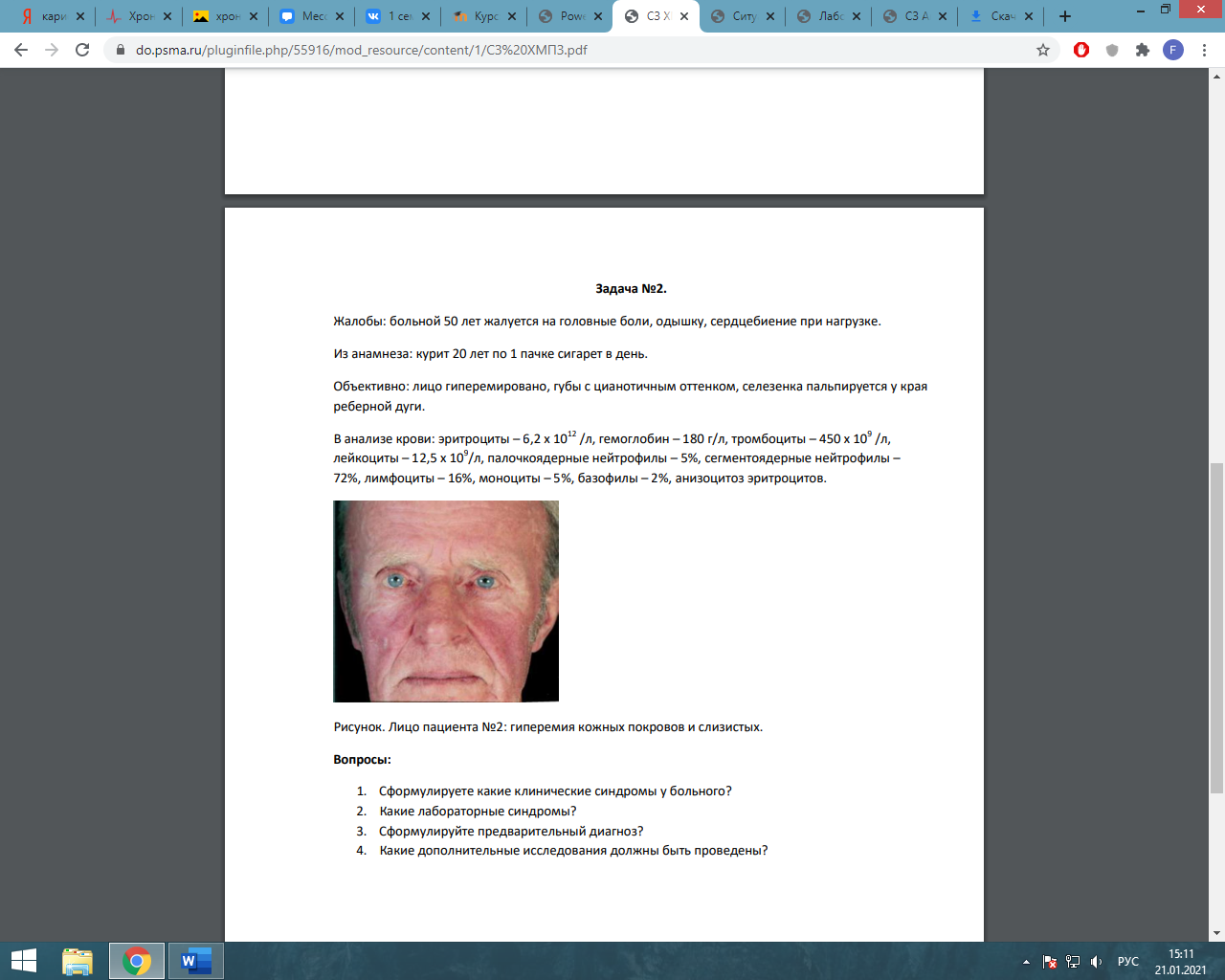 Вопросы: 1. Сформулируете какие клинические синдромы у больного? Плеторический синдром, Миелопролиферативный синдром 2. Какие лабораторные синдромы? Тромбоцитоз, лейкоцитоз, нейтрофиллез, 3. Сформулируйте предварительный диагноз? Эритремия (истинная полицитемия) 4. Какие дополнительные исследования должны быть проведены? Необходимо проведение дополнительного обследования для исключения симптоматического эритроцитоза: уровень эритропоэтина (снижен или в норме), определение щелочной фосфатазы нейтрофилов (должна быть повышена при эритремии), насыщение гемоглобина кислородом (более 92%), СИТУАЦИОННЫЕ ЗАДАЧИ НА ТЕМУ «ГОРМОНЫ» ЗАДАЧА 1. У ребёнка 5 лет наблюдается остановка роста, специфические изменения кожи, волос, мышц, резкое снижение скорости процессов обмена, глубокие нарушения психики, интеллекта. Решение Врождённый гипотиреоз. В результате уменьшения тиреотропного гормона нарушается синтез и поступление тиреоидных гормонов. Дефицит гормонов щитовидной железы приводит к нарушению всех видов обмена. Резкое снижение окислительных процессов и понижение синтеза белка служат причинами задержки роста у детей ЗАДАЧА 2. Больная Д., 25 лет жалуется на сердцебиение, вспыльчивость, раздражительность, плохой сон, похудание, дрожание рук (изменился почерк). Аппетит повышен, но одновременная потеря массы тела. Наблюдается отрицательный азотистый баланс, температура тела повышена, кожа влажная, щитовидная железа увеличена. Пульс 118/мин. Решение Диффузный токсический зоб (Базедова болезнь) – гиперфункция гормонов щитовидной железы (тироксина, трийодтиронина). Тироксин, трийодтиронин резко усиливают процессы митохондриального окисления. Однако, являясь разобщителями дыхания и фосфорилирования, снижают эффективность митохондриального окисления, в результате образование АТФ снижается, энергия рассеивается в виде тепла. Отсюда температура повышена, кожа влажная. Тироксин усиливает расходование углеводов, жиров и белков. Возникает похудание и интенсивное потребление тканями глюкозы из крови. Убыль глюкозы из крови возмещается её пополнением за счёт усиленного распада гликогена в печени и мышцах. Интенсивное расходование белков приводит к увеличению количества азота в моче (отрицательный баланс). Йодсодержащие гормоны щитовидной железы оказывают стимулирующие влияние на ЦНС. При больших концентрациях тироксина сухожильные рефлексы усиливаются, появляется дрожание (тремор) конечностей. ЗАДАЧА 3. При профилактическом осмотре жителей Северного Кавказа было замечено у большинства жителей увеличение щитовидной железы. Анализ крови показал низкий уровень Т4 и Т3. В ряде случаев наблюдаются приступы удушья, сухость, кашель, охриплость голоса. Решение Эндемический зоб. Основной причиной эндемического зоба является недостаточность йода в продуктах питания, вследствие недостатка его в почве и воде. Дефицит тиреоидных гормонов приводит к повышению секреции тиротропного гормона гипофиза, вызывающего гиперплазию ткани щитовидной железы с развитием зоба. ЗАДАЧА 4. Женщина, 75 лет, обратилась к врачу с жалобами на беспокойство, сердцебиение и потливость. При осмотре - пульс 80 уд. в мин., ритмичный, АД 160/100 мм. рт. ст. ранняя пациентка обследовалась по поводу болей в животе, никакой причины, которая могла бы объяснить эти боли выявлено не было. Тесты функции ЩЖ нормальны. Была собрана моча за 24 часа. Лабораторные данные. Гидроксиметоксининдальная кислота в моче 99 ммоль/24 ч (норма менее 35). Адреналин в моче 1,0 ммоль/24 ч (норма менее 0,1), норадреналин в моче 0,38 ммоль/24 ч (норма менее 0,57). При КТ брюшной полости обнаружено образование в левом надпочечнике, изотопное сканирование надпочечников подтвердило наличие одиночного образования в левом надпочечнике. Решение Лаб.показатели указывают на феохромоцитому. Для исследования адреналина, норадреналина забор крови необходимо проводить в момент опухолевого выброса, так как свободные катехоламины быстро разрушаются и выводятся из плазмы в течение 1-5 мин, поэтому надежность определения этих показателей крайне мала. Измерение катехоламинов мочи и ванилилминдалевой кислоты (ВМК) компрометировало себя множеством ложноотрицательных результатов (чувствительность 57,7%) Задачи по теме «Гематологические исследования. Гемопоэз. Морфология клеток системы крови». Задача 1 Установите правильную последовательность дифференциации клеток эритроидного ростка: Полихроматофильный нормоцит Ретикулицит Оксифильный нормацит Эритробласт Базофильный нормоцит Эритроцит зрелый Ответ: 4-5-1-3-2-6 Эритробласт→ Базофильный нормоцит→ Полихроматофильный нормоцит→ Оксифильный нормацит→ Ретикулицит→Эритроцит зрелый Задача 2 Определите правильную последовательность дифференциации нейтрофилов: Метамиелоцит Миелобласт Промиелоцит Палочкоядерный нейтрофил Миелоцит Сегментоядерный нейтрофил Ответ: 2-3-5-1-4-5 Миелобласт→Промиелоцит→Миелоцит→Метамиелоцит→Палочкоядерный нейтрофил→Сегментоядерный нейтрофил Задача 3 Установите правильную последовательность развития тромбоцитов: Мегакариобласт Мегакариоцит оксифильный Промегакариоцит Тромбоцит Мегакариоцит полихроматофильный Мегакариоцит базофильный Ответ:1-3-6-5-2-4 Мегакариобласт→Промегакариоцит→Мегакариоцит базофильный→Мегакариоцит полихроматофильный→Мегакариоцит оксифильный→Тромбоцит Задача 4 При микроскопии в строме одного из кроветворных органов обнаружены мегакариоциты. Какой это кроветворный орган? Ответ: Красный костный мозг Тесты по теме «Гемопоэз»: 1. Для мегакариоцита характерно все, кроме: А. содержит дольчатое полиплоидное ядро Б. в цитоплазме формируются демаркационные каналы В. отростки проникают в просвет капилляров, где отделяются кровяные пластинки Г. являются предшественниками нейтрофильных гранулоцитов 2. В ходе дифференцировки какого форменного элемента наблюдается уменьшение его размера, сегментация ядра, появление зернистости в цитоплазме: А. тромбоцит Б. эритроцит В. моноцит Г. нейтрофил Д. лимфоцит. 3. Кроветворный костный мозг у взрослого человека находится в: А. селезенке Б. печени В. красном костном мозге Г.тимусе Д. компактном веществе кости. 4. Стволовой клетке свойственно все, исключая: А. полипотентнось Б. способность к самоподдержанию В. ограниченный пролиферативный потенциал Г. сходство с малым лимфоцитом 5. Миелоцит относится к клеткам: А. зрелым Б. бластным В. стволовым Г. созревающим 6. В ходе эритропоэза наиболее зрелыми являются: А. эритробласты Б. оксифильные эритробласты В. базофильные эритробласты Г. полихромотофильные эритробласты 7. Морфологически определяемыми клетками из перечисленных являются все, за исключением: А. миелобласта Б. мегакариоцита В. стволовой кроветворной клетки Г. оксифильного нормоцита Д. моноцита 8. При дифференциации гранулоцитов специфическая зернистость и ядро бобовидной формы определяется у: А. миелобласта Б. метамиелоцита В.миелоцита Г. сегментоядерного нейтрофила Д. палочкоядерного нейтрофила 9. В постэмбриональном периоде в красном костном мозге не образуются: А. эритроциты Б. тромбоциты В. гранулоциты Г. Т-лимфоциты Д. В-лимфоциты 10. Перечислены клетки красного костного мозга. Укажите, какая в норме может поступать в кровь: А. мегакариоцит Б. эритробласт оксифильный В. ретикулоцит Г. проэритробласт Д. миелобласт ТЕСТ « ОАК» Вариант 1 1. Унифицированный метод подсчета лейкоцитов: А. в автоматическом счетчике Б. в камере Горяева В. фотоколориметрический Г.в автоматическом счетчике и в камере Горяева Д. нет правильного ответа 2. К ускорению СОЭ не приводят: А. повышение содержания фибриногенов Б. повышение содержание глобулиновых фракций В. изменение в крови содержания гаптоглобулина и альфа-2-макроглобулина Г. нарастание в крови концентрации патологических иммуноглобулинов Д. увеличение концентрации желчных кислот 3. Для фиксации мазков крови не используются: A. метиловый спирт Б. фиксатор-краситель Май-Грюнвальда B. этиловый спирт 96% Г. этиловый спирт 70% Д. фиксатор-краситель Лейшмана 4. Под абсолютным количеством лейкоцитов понимают: A. процентное содержание отдельных видов лейкоцитов в лейко- формуле Б. количество лейкоцитов в 1 л крови B. количество лейкоцитов в мазке периферической крови Г. все ответы правильные Д. все ответы неправильные 5. Показатель RDW, регистрируемый гематологическими анализаторами, отражает изменение: A. радиуса эритроцитов Б. количества эритроцитов B. насыщения эритроцитов гемоглобином Г. различия эритроцитов по объему (анизоцитоз) Д. количества лейкоцитов в крови 6. Тромбоцитопения характерна для: A. краснухи новорожденных Б. лучевой болезни B. ДВС-синдрома Г. ВИЧ-инфекции Д. все перечисленное верно 7.Для определения количества ретикулоцитов рекомендуется методика окраски: А. на окрашенном стекле во влажной камере Б. в пробирке В. после фиксации метиловым спиртом Г. после фиксации формалином Д. в пробирке и на окрашенном стекле во влажной камере 8. Подсчет клеток в гематологических анализаторах основан на следующем принципе: А. кондуктометрическом Б. цитохимическом В. светорассеивания лазерного луча Г. действий клеточных лизатов Д. все перечисленное верно 9. Лейкоцитоз наблюдается при: А. аплазии и гипоплазии костного мозга Б. гиперспленизме В. лейкозах Г. лучевой болезни Д. все перечисленное верно 10. Увеличение значений MCHC – средней концентрации гемоглобина в эритроцитах (более 390 г/л) указывает на: A. нарушение синтеза гемоглобина в эритроцитах Б. повышенное содержание гемоглобина в эритроцитах B. ошибку в работе анализатора Г. все перечисленное верно Д. все перечисленное не верно Вариант 2 1. Источником ошибок при подсчете эритроцитов в камере Горяева могут служить: А. подсчет клеток ранее, чем через одну минуту после заполнения камеры Б. образование сгустка, поглотившего часть клеток В. меньшее количество сосчитанных квадратов, гемолиз эритроцитов Г. неправильное притирание покровных стекол Д. все перечисленное 2. Источником ошибок при определении СОЭ могут служить: А. неправильное соотношение между цитратом натрия и кровью Б. образование сгустка В. наклонное положение капилляров в штативе Г. несоблюдение температурного режима Д. все перечисленное 3. Для окраски мазков крови применяются методы: A. по Лейшману Б. по Паппенгейму B. по Романовскому Г. все перечисленные методы Д. ни один из перечисленных 4. Увеличение гемоглобина в крови наблюдается при: первичных и вторичных эритроцитозах Б. мегалобластныханемиях B. гемоглобинопатиях Г. гипергидратации Д. все перечисленное верно 5. Под «относительным нейтрофилезом» понимают: увеличение процентного содержания нейтрофилов при нормальном абсолютном их количестве Б. увеличение процентного и абсолютного содержания нейтрофилов B. увеличение их абсолютного числа Г. уменьшение процентного содержания нейтрофилов Д. все ответы неправильные 6. Источником ошибок при подсчете эритроцитов в камере Горяева могут служить: А. подсчет клеток ранее, чем через одну минуту после заполнения камеры Б. образование сгустка, поглотившего часть клеток В. меньшее количество сосчитанных квадратов, гемолиз эритроцитов Г. неправильное притирание покровных стекол Д. все перечисленное 7. Наиболее точным и практически приемлемым методом определения содержания гемоглобина в крови является: А. метод Сали Б. метод с 0,5% раствором аммиака по оксигемоглобину В. гемиглобинцианидным метод Г. по насыщению крови газом (СО, О2)- газометрический метод Д. определения содержания кол-ва железа в молекуле Нb 8. Абсолютный моноцитоз характерен для: A. бактериальных инфекций Б. заболеваний, вызванных простейшими B. вирусных инфекций Г. моноцитарного и миеломоноцитарного лейкозов Д. все перечисленное верно 9. Увеличение количества ретикулоцитов имеет место при: A. апластической анемии Б. гипопластической анемии B. гемолитическом синдроме Г. метастазах рака в кость Д. все перечисленное верно 10. Для выявления зернисто-сетчатой субстанции ретикулоцитов рекомендуется краситель: А. бриллиант - крезиловый синий Б. азур 1 В. азур 2 Г. метиленовый синий Д. все перечисленное верно СИТУАЦИОННЫЕ ЗАДАЧИ по теме «Лабораторная диагностика анемий» ЗАДАЧА 1. Больная 25 лет, поступила в клинику с жалобами на общую слабость, головокружение, ломкость ногтей. Болеет в течение 1,5 месяцев. При расспросе выяснилось, что у пациентки нарушения менструального цикла с обильными менструациями в течение нескольких лет, а также имеется пристрастие к необычной пище (тесто). Объективно: кожа и видимые слизистые оболочки бледные, поперечная исчерченность ногтей, трещины в углах рта. Живот безболезненный, печень и селезёнка не увеличены. Анализ крови на гематологическом анализаторе 3diff: эритроциты – 3,45*1012/л, гемоглобин – 56 г/л, ретикулоциты – 0,3%, тромбоциты – 344*109 /л, лейкоциты – 4,6*109/л (рисунок). Подсчет лейкоформулы: палочкоядерные нейтрофилы – 1%, сегментоядерные нейтрофилы – 50%, лимфоциты – 40 %, моноциты – 8 %, эозинофильные гранулоциты – 1%, СОЭ – 17 мм/ч. Эритроциты в мазке гипохромные (+++), анизоцитоз с преобладание микроцитов. Рисунок. Данные гематологического анализатора. 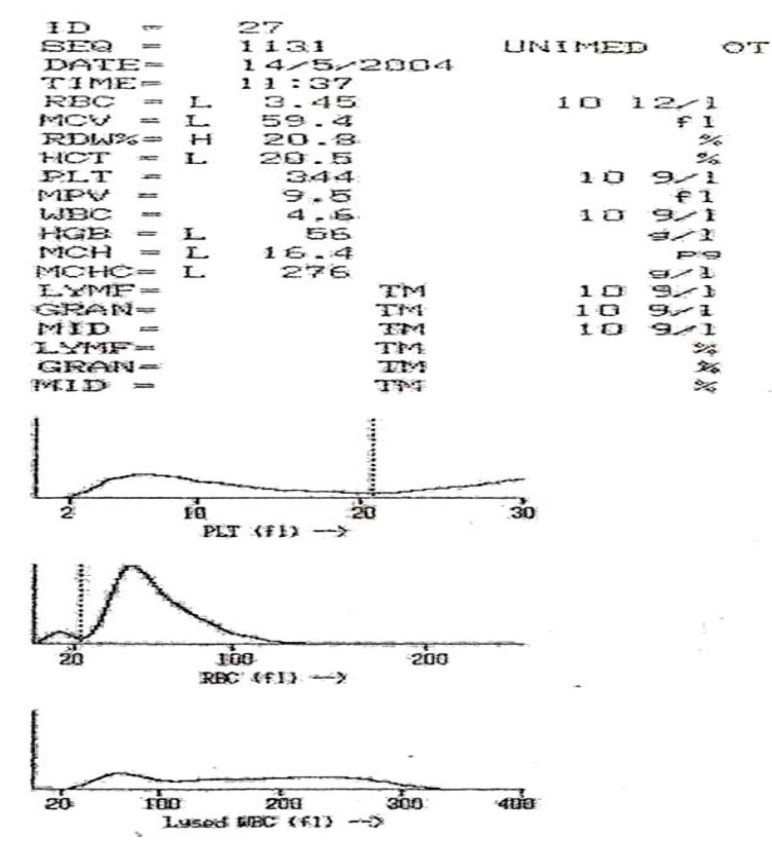 Вопросы: 1.Какой предположительный диагноз можно поставить больной? Предполагаемый диагноз: Анемия (микроцитарная,гипохромная) тяжёлой степени тяжести.[Т.к. MCV↓,МСН↓, Hb < 56г/л] 2. Какие анемии могут проявляться такими изменениями в ОАК? Железодефицитная анемия и Талассемия. 3. Какова этиология анемии у данной больной? Вероятнее всего можно предположить, что анемия развилась вследствие хронических кровотечений.(У пациентки нарушения менструального цикла с обильными менструациями в течение нескольких лет) 4. Какие дополнительные лабораторные исследования необходимы для уточнения диагноза? Биохимический анализ крови на железо. Исследование трансферрина и ферритина. ЗАДАЧА 2. Больной 24 лет поступил в клинику в тяжёлом состоянии с жалобами на сильную слабость, головокружение, одышку при ходьбе. Анамнез: 5 лет назад диагностирован хронический вирусный гепатит С (ХГС), но так как чувствовал себя хорошо, от противовирусной терапии отказался. За неделю до поступления заметил слабость. Объективные данные: кожные покровы бледные, с незначительным желтушным оттенком, склеры субиктеричные. Пульс – 110 в 1 мин, тоны сердца приглушены. Число дыханий – 25 в 1 мин. Живот мягкий при пальпации, печень выступает из-под рёберной дуги на 4 см, плотноэластической консистенции, слабо болезненная. Край селезёнки на 2 см ниже рёберной дуги, безболезненный. Анализ кров на гематологическом анадизаторе 3dif: эритроциты – 0,98*1012 г/л, гемоглобин – 25 г/л, тромбоциты – 360*109 г/л, лейкоциты – 18*109 г/л, MCV – 120 фл, MCH – 310 пг/л, MCHC – 380 пг/л. Лейкоформула при микроскопии мазка крови: миелоциты – 3%, метамиелоциты – 2%, палочкоядерные нейтрофилы – 10%, сегментоядерные нейтрофилы – 70%, лимфоциты – 12%, моноциты – 3% . Эритроциты нормо- и гиперхромные, отмечаются выраженный анизоцитоз, сфероцитоз (эритроциты малого диаметра без центрального просветления), встречаются макроциты, обнаружены эритроциты с изъеденными краями и полихроматофилы (рисунок 1), нормобласты – 8 на 100 лейкоцитов, ретикулоциты – 42% (рисунок 2). Другие лабораторные исследования: непрямой билирубин – 104 мкмоль/л, уробилинурия.Положительная прямая проба Кумбса. Рисунок 1. Мазок крови, окраска азур-эозином. Видны сфероциты (без центрального просветления), макроциты. 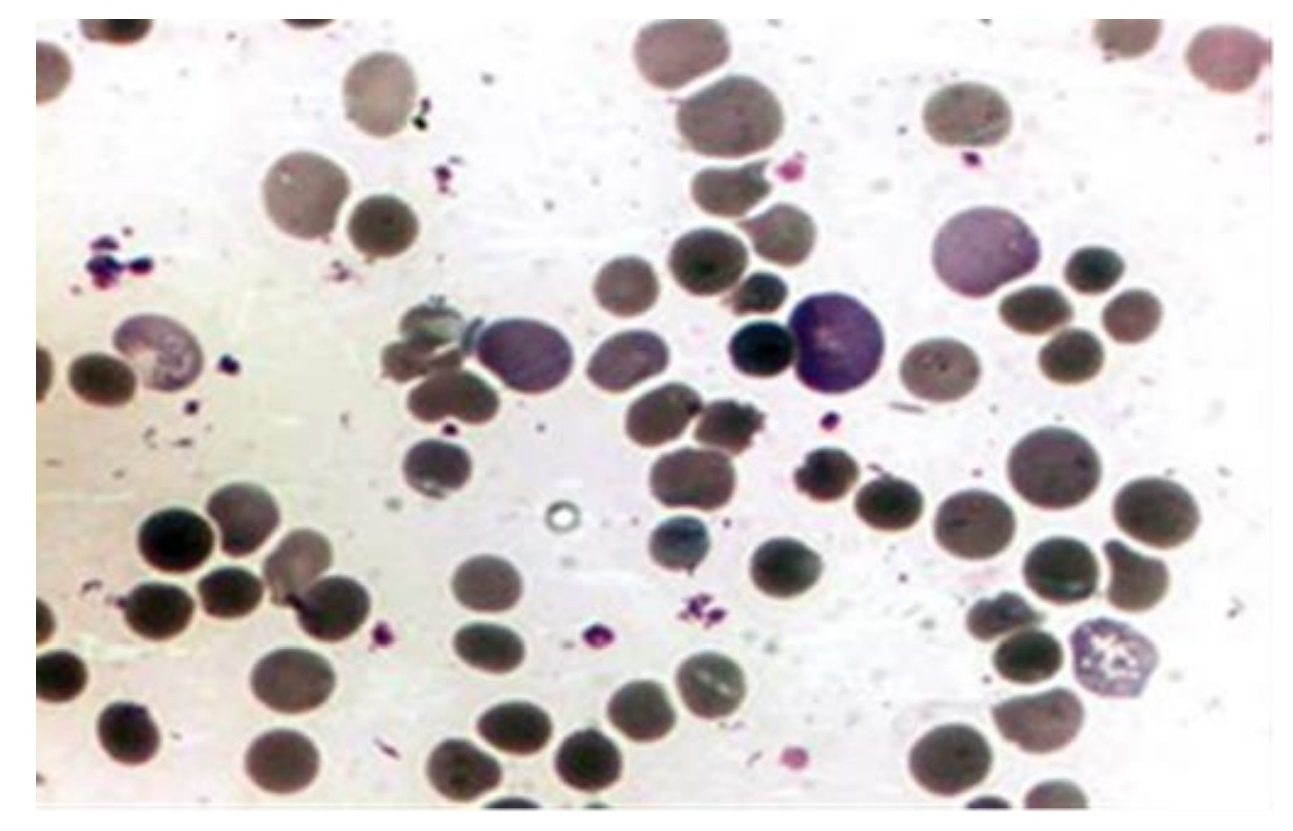 Рисунок 2. Мазок крови, суправитальная окраска бриллиант-крезил синим. Обилие ретикулоцитов с зернисто-сетчатыми включениями. 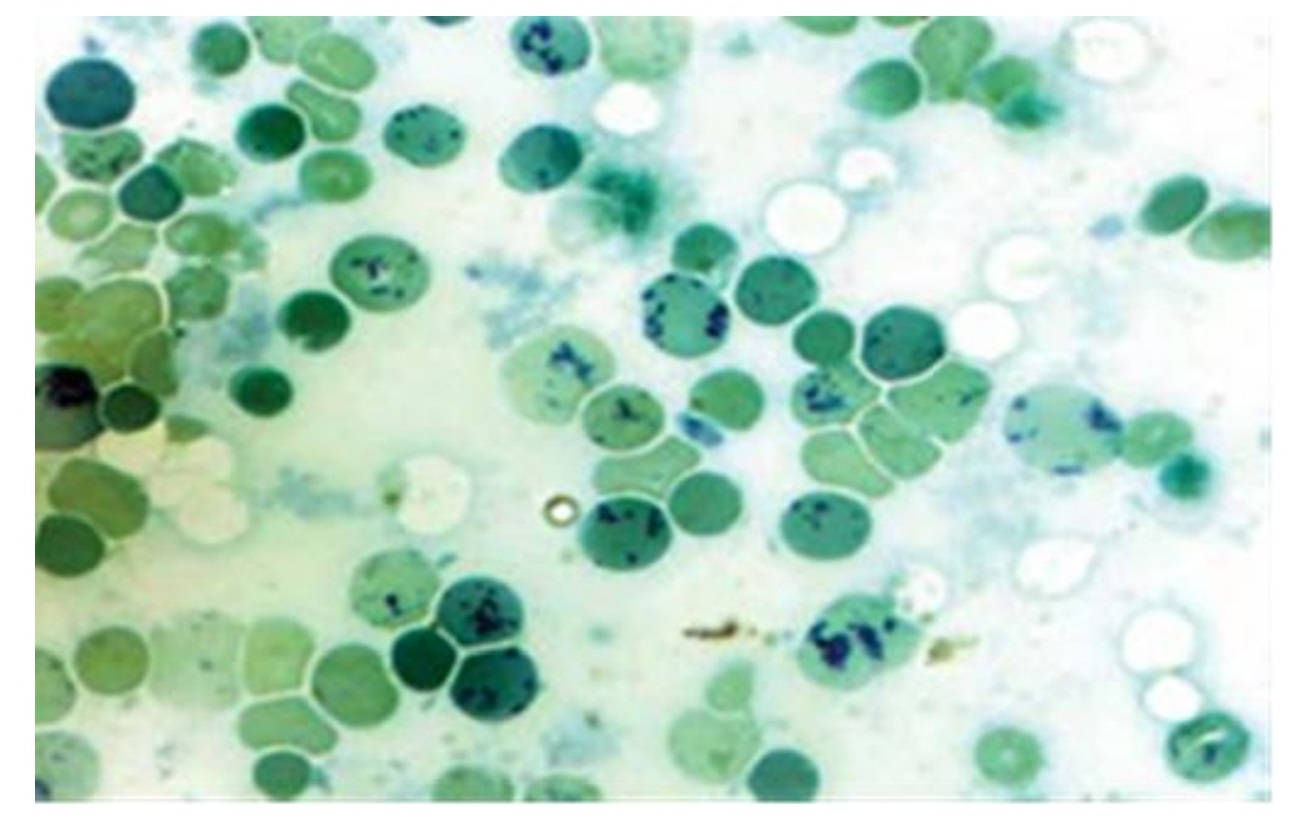 Вопросы: 1.Какой предварительный диагноз можно поставить больному? Предполагаемый диагноз: Анемия(Макроцитарная,гиперхромная) тяжелой степени тяжести .[Т.к. MCV↑,МСН↑, Hb < 25г/л] Предполагаемая анемия: Аутоиммунная гемолитическая анемия 2. С чем связан макроцитоз и другие изменения в анализах? Макроцитоз связан с повышенным эритропоэзом при гемолитической анемии (происходит увеличение MCV на фоне высокого ретикулоцитоза).Также стоит отметить,что данная анемия является аутоимунной т.к. присутствует «+» проба Кумбса – т.е. выявлены антиэритроцитарные антитела.Также выявлется выраженный анизоцитоз, сфероцитоз (мелкие без просветления эритроциты). 3. Требуется ли исследование миелограммы для уточнения диагноза? Исследование миелограммы необходимо т.к. АИГА нередко сочетается с лимфопролиферативными заболеваниями и в данном случае у пациента уже выявляется увеличение количества лейкоцитов(18*109г/л) и нахождение в периферической крови миелоцитов и метамиелоцитов(В норме обнаруживаются только в костном мозге). Задачи по теме :«Копрологические исследования» Задача №1 У больного обильный стул – 3-4 раза в сутки, общей массой до 1 кг, неоформленный, пастообразной консистенции, серого цвета. In vitro через 1 - 1,5 часа покрывается тёмно – коричневым налётом, запах резкий, зловонный, напоминающий запах прогорклого масла, реакция слабощелочная. При микроскопическом исследовании обнаружено большое количество мышечных волокон, в основном переваренных, перевариваемая клетчатка, крахмал и очень большое количество нейтрального жира. Для какой патологии характерна подобная копрологическая картина? Подобная копрологическая картина характерна для секреторной недостаточности поджелудочной железы. Какие дополнительные исследования нужно провести для уточнения диагноза? Необходимо провести исследования амилазы и глюкозы крови, обычно их уровень в крови увеличивается. Задача №2 У больного в течение нескольких лет 2-3 раза в сутки выделяется кашицеобразный кал коричневого цвета с красноватым оттенком и щелочной реакцией. Реакция на кровь резко положительная. При макроскопическом исследовании обнаружена слизь, смешанная с калом. Микроскопическое исследование выявило небольшое количество мышечных волокон, перевариваемой клетчатки, крахмала, солей жирных кислот. В слизи обнаружено большое количество эритроцитов, эозинофильные гранулоциты, клетки цилиндрического эпителия. О какой патологии толстой кишки можно говорить в этом случае? Язвенный колит. Какие дополнительные исследования нужны для уточнения диагноза? ОАК (ускорение СОЭ), биохимический анализ крови (увеличение тесов воспаления), ректороманоскопия. Задача №3 Проанализируйте копрограмму: • Макроскопическое исследование • Количество – обильный стул (200 г 3-4 раза в сутки) • Форма – неоформленный • Консистенция – мягкая, пастообразная • Цвет – серый • Запах – резкий гнилостный, затхлый • Пищевые остатки – перевариваемая клетчатка в виде комков • Патологические элементы (слизь, кровь, гной) – не обнаруживаются • Химическое исследование • pH среды – резко щелочная • Реакция на кровь – положительная • Реакция на стеркобилин – резко положительная • Реакция на билирубин – отрицательная • Реакция Вишнякова - Трибуле – положительная • Микроскопическое исследование • Соединительная ткань – нет • Мышечные волокна без исчерченности – в огромном количестве • Мышечные волокна с исчерченностью – нет • Жир нейтральный – в большом количестве • Жирные кислоты и соли жирных кислот – в небольшом количестве • Растительная клетчатка перевариваемая – встречается довольно часто • Крахмал внутри- и внеклеточный – в большом количестве • Кристаллы – не встречаются • Флора – амилолитическая, йодофильная • Клеточные элементы – нет Какие копрологические синдромы можно выявить? Пилородуоденальный синдром (растительная клетчатка, мышечные волокна без исчерченности), синдром секреторной недостаточности поджелудочной железы (обнаруживаются нейтральные жиры в большом количестве), илеоцекальный синдром (присутствие йодофильной флоры). Для какого заболевания характерны данные синдромы? Данные синдромы характерны при недостаточности поджелудочной железы, либо при недостаточности переваривания в тонком кишечнике (энтериты, ускоренная перистальтика кишечника). Задача №4 Проанализируйте копрограмму: • Макроскопическое исследование • Количество – обильный стул (350 г 1-2 раза в сутки) • Форма – неоформленный • Консистенция – мягкая, мазевидная. • Цвет – серовато-белый • Запах - зловонный, затхлый • Пищевые остатки – изредка • Химическое исследование • Реакция – нейтральная • Реакция на кровь – отрицательная • Реакция на стеркобилин и билирубин – отрицательная • Реакция Вишнякова - Трибуле – отрицательная • Микроскопическое исследование • Соединительная ткань – нет • Мышечные волокна без исчерченности – редко • Мышечные волокна с исчерченностью – нет • Жир нейтральный – редко • Жирные кислоты (капли, иглы) - в огромном количестве • Растительная клетчатка переваривамая и крахмал – редко Какие копрологические синдромы можно выявить? Синдром секреторной недостаточности поджелудочной железы (кал серовато-белого цвета, испражнения обильные, встречаются мышечные волокна неизмененные и нейтральный жир). Синдром недостаточности желчеотделения (большое количество жирных кислот, отсутствие реакции на стеркобилин). При каких заболеваниях может наблюдаться данная копрологическая картина? Данные синдромы характеры для заболеваний печени, поджелудочной железы, желчных путей или амилоидозе кишечника. Задача №5 Проанализируйте копрограмму: • Макроскопическое исследование • Количество – обильный (300 г 2-3 раза в сутки) • Форма – неоформленный. • Консистенция – жидкая, водянистая, слизистая, кашицеобразная • Цвет – светло-желтый • Запах – не резкий каловый • Пищевые остатки – встречается растительная перевариваемая клетчатка в виде слизеподобных округлых комочков • Патологические элементы – тяжи слизи • Химическое исследование • pH среды – нейтральная • Реакция на кровь – положительная • Реакция на стеркобилин – положительная • Реакция на билирубин – отрицательная • Реакция Вишнякова - Трибуле – положительная • Микроскопическое исследование • Соединительная ткань – нет • Мышечные волокна без исчерченности – в большом количестве • Мышечные волокна с исчерченностью - нет • Жирные кислоты – большое количество • Соли жирных кислот (мыла) – большое количество • Крахмал внутри- и внеклеточный – встречается • Флора – йодофильная • Кристаллы Шарко - Лейдена – единичные • Клеточные элементы – эритроциты, цилиндрический эпителий, нейтрофилы, макрофаги, эозинофилы Какие копрологические синдромы можно выявить? Энтеральный синдром (стул жидкий, желтого цвета, обильный, встречается остатки растительной перевариваемой клетчатки, присутствуют клеточные элементы, реакция Вишнякова-Трибуле – положительная), илеоцикальный синдром (наличие йодофильной флоры). О чем свидетельствуют данные синдромы? Данные синдромы свидетельствуют о наличии таких заболеваний как энтерит, энтероколит, колит с изъязвлениями. Задача №6 Проанализируйте копрограмму: • Макроскопическое исследование • Количество – стул обильный (150-300 г 1-2-3 раза в сутки) • Форма – неоформленный. • Консистенция – жидкая, водянистая • Цвет – темно-коричневый • Запах – резкий гнилостный • Пищевые остатки – растительная клетчатка • Слизь – в виде хлопьев • Химическое исследование • Реакция – щелочная • Реакция на кровь – отрицательная • Реакция на стеркобилин – положительная • Реакция на билирубин – отрицательная • Реакция Вишнякова - Трибуле – положительная • Микроскопическое исследование • Соединительная ткань – нет • Мышечные волокна с исчерченностью и без нее – в значительном количестве • Жир нейтральный – нет • Жирные кислоты – нет • Соли жирных кислот (мыла) – в небольшом количестве • Растительная клетчатка перевариваемая – встречается • Крахмал внутри- и внеклеточный – в небольшом количестве • Флора йодофильная – в небольшом количестве • Кристаллы – триппельфосфаты • Клеточные элементы – цилиндрический эпителий, лейкоциты, эритроциты в небольшом количестве • Паразиты – Blastocystis hominis Какие копрологические и клинические синдромы можно выявить? Копрологические синдромы: гастрогенный синдром (жидкий стул, темно-коричневого цвета с резким гнилостным запахом, наличие мышечных волокон в значительном количестве). Клиника: диспепсия (тошнота, рвота), зуд, частые простудные заболевания, снижение работоспособности, повышенная утомляемость, плохой сон. СИТУАЦИОННЫЕ ЗАДАЧИ по теме «Первичный гемостаз» Больному со стенозом митрального клапана планируется операция. Коагулограмма: количество тромбоцитов- 210Ч10 9/л, время кровотечения- 8 мин; ПВ, АЧТВ, концентрация фибриногена, фибринолитическая активность , антитромбин - в норме. Снижена ретракция кровяного сгустка. В каком звене гемостаза имеются нарушения? Объясните. Возможны нарушения в тромбоцитарном звене гемостаза: признаки тромбоцитопатии, необходимо исследовать функцию тромбоцитов (адгезия, агрегация). Нарушения во внутреннем каскаде активации протромбиназы, необходимо определить активность факторов VIII и IX. Нарушения во внешнем каскаде активации протромбиназы, необходимо определить активность фактора Х. Нарушения в антикоагулянтном звене. Нарушение фибринолиза, необходимо определить наличие продуктов паракоагуляции. У больного с нарушением сосудисто- тромбоцитарного гемостаза имеется дефицит антигена фактора VІІІ и снижены адгезивность и агрегация тромбоцитов на ристомицин. Какая патология наиболее вероятна у больного? Обоснуйте ответ Болезнь Виллебранда. Данное заболевание характеризуется недостатком или снижением VIII фактора свертывания крови. В основе болезни лежит качественное и количественное нарушение синтеза фактора Виллебранда. Вследствие снижения данного фактора свертывания крови снижаются и адгезивность и агрегация тромбоцитов, так как данный фактор опосредует прочную адгезию кровяных пластинок (тромбоцитов) к субэндотелиальным структурам и агрегацию между собой в местах повреждения кровеносных сосудов, благодаря наличию специфических рецепторов. У пациентки имеются синяки на коже, кровохарканье, носовые кровотечения, обильные менструальные кровотечения, спленомегалия. В общем анализе крови: гемоглобин 142 г/л, тромбоциты 102•109/л. Коагулограмма: АЧТВ, ПТВ, ТВ и фибриноген в норме, РКМФ - отр., снижена ретракция кровяного сгустка, агрегация тромбоцитов с АДФ 1,5% (норма 24-40%), агрегация тромбоцитов с ристоцетином 30% (норма 48-81%). Какой диагноз можно поставить в данном случае? Тромбоцитопения ( болезнь Верльгофа ) Снижены: тромбоциты, ретракция кровяного сгустка, агрегация тромбоцитов с АДФ, агрегация тромбоцитов с ристоцетином. Также выявлена спленомегалия. Наблюдаются обильные кровотечения. Всё это указывает нам на ТРОМБОЦИТОПЕНИЮ. У мальчика 6 лет имеются геморрагические проявления в виде кожного гемосидероза, носовых кровотечений и гемартрозов смешанного типа – гематомы, экхимозы, петехии и пурпура. Коагулограмма: время кровотечения значительно удлинено, тромбоциты 150•109/л, ПТИ 155%, АЧТВ в норме, фактор VIII>200%, ф.1Х 195%, ристоцетин - кофакторная активность 71%, агрегация тромбоцитов с АДФ, коллагеном и адреналином отсутствует. Какой диагноз можно поставить ребенку? С какими заболеваниями следует проводить дифференциальную диагностику? ДВС – синдром. ДВС-синдром необходимо дифференцировать от местного фибринолиза и начальной и развернутой стадий первичного генерализованного фибринолиза. Гипергепаринемия может быть легко отдифференцирована от ДВС-синдрома III стадии при проведении теста коррекции с протамина сульфатом. Гемодилюционную коагулопатию отличает нормальная фибринолитическая активность крови (тест спонтанного лизиса сгустка). У ребенка 1 год в анамнезе с рождения наблюдаются кровотечения из мест инъекций и при прорезывании зубов. Коагулограмма: ПТИ – 99%, удлинение АЧТВ, активность ф.V111 1,5%, ф.1Х-55%, ристоцетин - кофакторная активность <3%, агрегация тромбоцитов с ристоцетин отсутствует, агрегация с АДФ, коллагеном и адреналином в норме. Какой диагноз можно выставить ребенку. Гемофилия средней тяжести ????? ***У больного после незначительной физической нагрузки появились боли в левой голени, через 1 сутки развился отек голени, через несколько дней отек распространился на бедро и боли усилились. При исследовании системы гемостаза был выявлен гиперагрегационный синдром: спонтанная агрегация тромбоцитов – 32%, индуцированная агрегация с АДФ – 90%, с адреналином – 94%, коллагеном – 92%. При ретроградной венографии гемокаваилеофеморального сегмента слева обнаружено нарушение сосудистой проходимости с пристеночным тромбозом нижней полой вены. Какой диагноз можно поставить больному? Тромбофлебит поверхностных вен левой голени ????? Мальчик 13 лет заболел остро. Жалобы на тяжесть в области правой ноги. Обследование показало тромбоз подколенной, глубокой бедренной и подвздошной вен справа. Количество тромбоцитов - 116•109/л. Коагулограмма: ПВ, ТВ, фибриноген, антитромбин III, протеин С и протеин S в норме, имеется небольшое удлинение АЧТВ. Активность ф.1Х-68%, ф.Х1-80%, ф.Х11-96%, ф.V111-120%. Скрининг-тест на волчаночный антикоагулянт положительный. Какой диагноз можно поставить? Какие исследования еще необходимо провести для подтверждения диагноза? Был сделан вывод о тромбозе вследствие развившегося волчаночного антикоагулянта. Иммунологическое обследование подтвердило наличие первичного антифосфолипидного синдрома. Проводилось продолжительное лечение антифосфолипидного синдрома, длительно назначались антикоагулянты с MHO около 2 и терапия Детралексом. Рецидивов тромбозов не было, тромбированная вена реканализировалась через год. Для постановки диагноза АФС необходимо: ОАК (снижение уровня тромбоцитов), коагулограмма (АЧТВ, ПВ, ТВ, МНО, антитробин 3, фибриноген), маркеры АФС (волчаночный антикоагулянт, антитела к бетта2-гликопротеину 1 иммуноглобулин М, G, к кардиолипину иммуноглобулина М, G). Все исследования необходимо провести через 6 недель повторно. Так как вышеперечисленные аутоантитела могут периодически исчезать. СИТУАЦИОННЫЕ ЗАДАЧИ |
