Реферат по физре сколиоз. Физра реферат. Кифосколиоз
 Скачать 96.67 Kb. Скачать 96.67 Kb.
|
|
Введение: Кифосколиоз - это патологическое исправление позвоночника, в котором сочетается кифоз и сколиоз. Этиология данного заболевания может быть как врожденной, так и приобретенной. Кифосколиоз определяется как отклонение нормальной кривизны позвоночника в сагиттальной и коронарной плоскостях и может включать вращение оси позвоночника. Сколиоз взрослых определяется как боковое отклонение более чем на 10 градусов в коронарной плоскости, измеренное по углу Кобба. Боковые отклонения менее 10 градусов можно отнести к вариации осанки. Кифоз и лордоз относятся к искривлению позвоночника в сагиттальной плоскости. При осмотре позвоночника сбоку можно увидеть нормальную степень лордоза (заднее искривление) как в шейном, так и в поясничном отделах позвоночника в диапазоне от 35 до 80 градусов; тогда как грудной отдел позвоночника имеет естественную степень кифоза (искривление вперед), как правило, от 30 до 50 градусов. Степень грудного кифоза увеличивается с возрастом от 20 до 29 градусов у лиц моложе 40 лет, 53 степени у лиц в возрасте от 60 до 74 и 66 градусов у пациентов старше 75 лет. Хотя кифосколиоз чаще всего возникает в области грудопоясничного отдела позвоночника, он также может быть отмечен и в шейно-грудном отделе. Умеренный кифосколиоз - это угол Кобба от 25 до 100 градусов, тогда как тяжелый кифосколиоз - это угол Кобба более 100 градусов. На аномалии кривизны и ее клинические последствия влияют степень и расположение кривизны, количество вовлеченных позвонков и степень осевого вращения. Это может повлиять как на потребление энергии, так и на функцию легких. 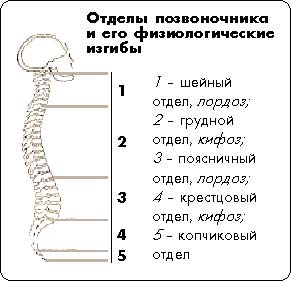 Этиология: Причина кифосколиоза многофакторна и варьируется в зависимости от демографических данных пациента . Для упрощения причины можно разделить на идиопатические, вторичные или врожденные. Идиопатические причины составляют подавляющее большинство случаев и остаются многофакторными с неясной этиологией. Вторичные и связанные с заболеванием причины включают дегенеративные и старческие изменения, воспалительные заболевания, посттравматические переломы, ятрогенные послеоперационные изменения и повторяющиеся микротравмы от чрезмерного использования. Поскольку диски естественным образом дегенерируют, эти изменения могут привести к изменению нормальной биомеханики позвоночника, что приведет к увеличению переднего клинья. Другие причины включают инфекционную этиологию, нервно-мышечные (церебральный паралич, мышечная дистрофия, полиомиелит, атаксия Фрейдриха, спинальная мышечная атрофия, расщепление позвоночника и т. д. Болезнь Шейермана, также известная как ювенильный кифоз или ювенильное дискогенное заболевание, представляет собой медленно прогрессирующее заболевание позвоночника, чаще всего поражающее подростков, и включает заклинивание 3 или более соседних позвонков под углом более 5 градусов . При этом заболевании кифоз вызывается остеохондрозом центров вторичного окостенения позвонков. На рентгенограмме можно заметить сужение замыкательной пластинки и узлы Шморля. Врожденные источники могут быть результатом пороков развития или сегментации позвоночника во время эмбрионального развития и могут быть связаны с аномалиями спинного мозга или мочевыводящих путей. Дефекты могут включать аномалии ребер, отсутствие позвонков или полупозвонки. Функциональные причины обычно обратимы и могут быть связаны с мышечными спазмами или неправильным положением, тогда как структурные причины обычно необратимы. Патофизиология кифосколиоза зависит от основной этиологии. Постуральный грудной кифоз можно объяснить обратимым мышечным дисбалансом, который приводит к чрезмерному искривлению грудного отдела позвоночника. У пожилых людей большинство случаев гиперкифоза (около 60-70%) не связано с компрессионными переломами позвонков. Причины чаще связаны с остеохондрозом, генетической предрасположенностью и мышечной слабостью разгибателей спины. В случаях, которые вызваны переломами, дефект имеет типичный клиновидный рисунок, тогда как наблюдается повышенная потеря высоты в передней части позвонков по сравнению с задней колонной, что приводит к прогрессивному ухудшению кривизны. Это, в свою очередь, оказывает последующее влияние на оставшуюся часть позвоночника и изменяет механику подшипников. Аналогично описанному выше, в постинфекционных случаях потеря структурной целостности передней колонны приводит к изменению способности нагружать силы и приводит к чрезмерному искривлению позвоночника. Сообщалось о случаях кифосколиоза у 12% пациентов с постполиомиелитным остаточным параличом (PPRP). В обзоре литературы отмечается сообщение о кифосколиозе, связанном с врожденным нервно-мышечным заболеванием с однородными волокнами типа 1 (CNMDU1), и может быть фактором риска тяжелого прогрессирования. 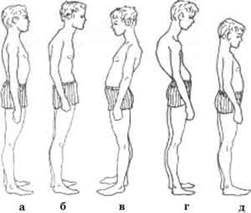
Виды кифосколиоза: По стороне дуги искривления позвоночника вбок выделяют лево- и правосторонний кифосколиоз. Также такое искривление позвоночника разделяют по степеням: 1 степень – минимальное боковое искривление и скручивание позвонков (деформация в переднезаднем направлении 45-55 градусов) 2 степень – выраженный боковой изгиб и скручивание (угол искривления 55-65 градусов) 3 степень – начало необратимых деформаций, появляются видимые изменения грудной клетки (угол деформации 65-75 градусов) 4 степень – сильная деформация позвоночного столба. Деформации подвергается кости таза и грудной клетки. Формируется передний и задний горб. 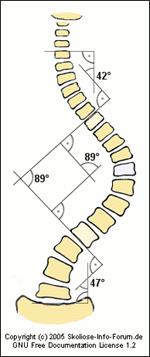 Диагностика: Дети с кифосколиозом при первичном обращении часто протекают бессимптомно и могут быть доставлены на обследование членом семьи, которого беспокоят неровности плеч или бедер, выступающая часть позвоночника или лопатки, неровная талия или изменение походки. У детей хроническая боль или неврологические признаки слабости, покалывания или потери контроля над кишечником / мочевым пузырем встречаются редко и требуют более тщательного исследования. Тщательный анамнез должен включать подробную информацию о тенденциях роста, возрасте начала изменений, неврологических изменениях и психосоциальном воздействии. У очень маленьких детей направление к ортопеду или нейрохирургу может помочь уменьшить беспокойство родителей и обеспечить более тщательное наблюдение и более раннее вмешательство, если это необходимо. Пожилые пациенты могут обращаться для первичной оценки с различными основными жалобами, которые могут включать осевую боль в спине, проблемы косметического характера или прогрессирующее ухудшение дыхательной функции. Как и в случае с детьми, необходимо собрать подробный анамнез, а также провести обследование на предмет изменений неврологического или психосоциального здоровья. Физическое обследование следует начинать с тщательной проверки роста, анатомии / симметрии, выравнивания позвоночника, гибкости и работы движений. Следует отметить, что коррекция кифоза путем перерастяжения позвонков исключает болезнь Шейермана. Оценка кожи на предмет гипер / гипопигментации, ямочек или пучков волос может помочь исключить сопутствующие заболевания, такие как нейрофиброматоз, миеломенингоцеле и т. Д. Чтобы выполнить тест Адама с наклоном вперед, пациент встает лицом от врача, ноги прямые, ступни на ширине плеч. Затем пациент наклоняется вперед в талии в направлении сгибания бедра на 90 градусов, при этом руки свешиваются к полу, а ладони сложены вместе. Инклинометр вдоль грудопоясничного отдела позвоночника можно использовать для оценки асимметрии из-за вращения или выпуклостей. Обследование также включает осмотр пациента сбоку, когда пациент переходит от поясничного сгибания к вертикальному положению, а затем к его разгибанию. Детям, неспособным самостоятельно выполнить тест Адама с наклоном вперед, опекун или опекун может помочь в проведении осмотра на спине или модифицированного осмотра. Если при обследовании отмечается асимметрия, могут быть получены рентгенографические изображения для дополнения клинических данных, так как часто асимметрия в 7 (или более) градусов, отмеченная при обследовании, может коррелировать с искривлением позвоночника на 20 градусов при визуализации. Оценка также должна включать оценку силы, рефлексов, ощущений, диапазона движений всех суставов, несоответствия длины конечностей и анализ походки. Исследования показали прямую связь между обострением кифосколиоза и снижением силы мышц-разгибателей позвоночника. Пациенты могут плохо выполнять функциональные оценки вставания со стула, теста 6-минутной ходьбы, скорости ходьбы и теста на время вставать и идти. Оценка Помимо тщательного сбора анамнеза и физического обследования, функциональная оценка является ключом к полному обследованию. Исследования показали, что тест с 6-минутной ходьбой имеет более высокую корреляцию с серьезностью деформации, чем тест на функцию легких или параметры газов артериальной крови. Как отмечалось ранее, рентгенологическая визуализация помогает определить степень искривления позвоночника и является важным компонентом полной оценки. Комплексная визуализация позвоночника должна включать прямую переднюю часть позвоночника и виды сбоку шейного, грудного и поясничного отделов с целью минимизировать любое несоответствие длины конечностей, которое может способствовать чрезмерному искривлению. Угол Кобба можно использовать для оценки степени тяжести кифосколиоза, риска прогрессирования и способов вмешательства. Кифоз определяется как угол Кобба более 40 градусов в грудопоясничном отделе позвоночника. На рентгенограмме позвоночника угол Кобба измеряется по пересечению параллельной линии с самой головной верхней замыкательной пластинкой на определенной кривой и параллельной линии с самой нижней концевой пластиной на определенной кривой. Обычно для вычисления угла кривизны затем можно использовать перпендикулярные линии. В анатомически эффективных моделях отвес может быть проведен от тела C7 позвонка до задне-верхнего угла тела S1 позвонка.Когда отвес проходит кпереди от головки бедренной кости, позвоночник находится в положительном сагиттальном балансе. Отрицательный сагиттальный баланс отмечается, когда отвес опускается кзади от головки бедренной кости. Подростковый идиопатический сколиоз - это состояние, при котором наблюдаются структурные аномалии позвоночника в коронарной, сагиттальной и осевой плоскостях. В 1983 году была создана классификация Кинга для описания пяти типов грудной дуги и артродеза позвоночника, рекомендованных для определенных позвоночных уровней. По мере развития хирургических методов и оборудования были выявлены ограничения Классификации Кинга, и система перестала пользоваться популярностью. Классификация Ленке была создана в 2001 году и подчеркивает сагиттальную плоскость в дополнение к корональной плоскости. Система организована по трем основным параметрам: тип кривой (1-6), сагиттальный модификатор грудного отдела (-, N или +), модификатор поясничного отдела позвоночника (A, B, C). Более подробная информация об этих классификациях и их критериях выходит за рамки этого текста. Структурные аномалии часто влияют на легочную функцию, приводя к снижению переносимости физической нагрузки и вентиляции. Обследование может выявить асимметричное расширение грудной клетки и недостаточную дыхательную способность вследствие рестриктивных изменений. Исследование функции легких может выявить снижение функциональной остаточной емкости (FRC), форсированной жизненной емкости легких (FVC) и FEV1. Развитие легочного сердца имеет плохой прогноз и более высокий риск смерти. Эхокардиограмма может помочь в оценке легочной артериальной гипертензии. Лечение: Предпочтительный метод лечения зависит от основной причины, возраста, тяжести деформации и отсутствия или наличия неврологических нарушений. Лечение обычно начинается консервативно и может прогрессировать до такой степени, что потребуется хирургическое вмешательство. У более молодых пациентов кифосколиоз может быть случайной находкой, практически не влияющей на функцию. Однако, если патология достаточно серьезна, чтобы вызвать боль, неврологические изменения, проблемы косметического характера или проблемы с прогрессированием, рекомендуется дальнейшее обследование и направление к специалисту. Пациентам, которым рекомендовано безоперационное ведение, лечение может включать: Наблюдение: у бессимптомных пациентов или пациентов с минимальным поражением врачи могут просто внимательно следить за течением времени. Ведение может включать серийные визуализационные исследования и функциональную оценку для отслеживания искривления и тяжести симптомов с течением времени. Лечение боли: консервативное лечение боли включает использование НПВП. Из-за риска респираторных заболеваний врачи и их пациенты должны разумно использовать более сильные обезболивающие (например, наркотики). Также часто назначают миорелаксанты, такие как циклобензаприн, однако следует обсуждать и контролировать возникающую летаргию. Управление дыхательной системой: структурные аномалии, такие как уменьшенный объем легких, вторичный по отношению к рестриктивной грудной стенке грудной клетки, снижение податливости и ограниченные движения диафрагмы, могут привести к рестриктивному заболеванию легких и привести к хронической гиперкапнической дыхательной недостаточности и альвеолярной гиповентиляции. Гипоксемия, возникающая в результате этих изменений, может привести к рефлекторной вазоконстриктивной реакции, ведущей к легочной гипертензии, которая диагностируется при катетеризации правых отделов сердца. Поэтому клиницисты должны знать об этой особенности заболевания. Пациенты должны быть обследованы на предмет наличия в анамнезе апноэ во сне, дневной усталости, храпа и т. Д. У пациентов с хронической дыхательной недостаточностью, вторичной по отношению к тяжелому кифосколиозу, лечением выбора является неинвазивная прерывистая вентиляция с положительным давлением (NIPPV). Физиотерапия грудной клетки, бронходилататоры и диуретики также могут быть рассмотрены у тех пациентов, у которых развилась гиперкапния или легочное сердце. В литературе отмечается использование антагонистов рецепторов эндотелина и ингаляционных простаноидов у пациентов с легочной артериальной гипертензией. Следует рассмотреть возможность вакцинации против гриппа и пневмококков. Управление респираторным снижением может быть трудным и сложным, и состояние пациентов, как правило, продолжает ухудшаться, несмотря на лечение. Кардиологическое лечение: клиники должны выполнить трансторакальную эхокардиографию (ТТЭ), чтобы исключить сердечную этиологию и оценить перегрузку правого желудочка, при которой систолическое давление в правом желудочке может быть повышено. Фиксация: фиксация используется у пациентов с незрелым скелетом, чтобы обратить вспять или предотвратить прогрессирующие аномалии. Ортопедические корсеты могут быть мягкими или жесткими и в зависимости от кривизны позвоночника могут варьироваться от шейного отдела до крестцового отдела позвоночника. Продолжительность использования, жесткость конструкции зависят от потребностей позвоночника. Фиксация может поддерживать ослабленную мускулатуру и корректировать давление при аномальной кривизне. Одним из методов производства корсетов является использование компьютерного проектирования (CAD) и автоматизированного производства (CAM) для преобразования модели из пенополиуретана в полиэтиленовую (PE) или полипропиленовую (PP) скобу [20]. Физическая терапия и упражнения: недавний метаанализ показывает, что программы упражнений, использующие программы растяжения и / или укрепления, имеют большое статистически значимое влияние на улучшение грудного кифоза. Однако эти программы оказывают минимальное влияние на улучшение пояснично-лордотического искривления. В этих программах упражнений могут также использоваться определенные методы, такие как пилатес, тренировка Уильяма (растяжка и укрепление), теория Кендалла (местные корректирующие упражнения, направленные на укрепление ослабленных мышц и растяжение укороченной мускулатуры). Целевые программы упражнений могут быть эффективны для пожилых пациентов с гиперкифозом. Стимуляция спинного мозга (SCS) может быть рассмотрена для пациентов с хронической болью в спине, не поддающейся консервативному вмешательству. Это может быть подходящим для пациентов, которые считаются плохими кандидатами на хирургическое вмешательство, или для тех, кто не любит корректирующую операцию. Кроме того, это может быть вариант для пациентов с синдромом неудачной операции на спине. SCS - это минимально инвазивный метод, который использует доставку электрических импульсов в спинной мозг, чтобы прервать передачу сигналов боли в мозг. Исследования по использованию SCS при кифосколиозе отсутствуют, поэтому показатели успешности, оптимальная частота и осложнения остаются неопределенными. У некоторых йога может облегчить боль, однако следует соблюдать осторожность, чтобы избежать чрезмерного гиперфлексирования и гиперэкстензии, особенно у пациентов с остеопенией или остеопорозом. [25] Обширная информация об использовании йоги кажется ограниченной, поскольку в нескольких исследованиях это состояние было указано как отвечающее критериям исключения. Изменения образа жизни: изменение привычек и отказ от курения, а также оптимизация массы тела могут помочь уменьшить тяжесть симптомов и улучшить качество жизни. Эмоциональный: клиницисты также должны часто контролировать эмоциональное состояние пациента и проверять его на тревожность и депрессию. У пациентов с неврологическими изменениями может потребоваться оперативное лечение. Эта популяция особенно чувствительна к периоперационному лечению и побочным эффектам из-за функциональных ограничений и длительной иммобилизации. Хирургическая коррекция гипермобильного позвоночника может включать артродез и использование аппаратных средств, таких как стержни, проволоки и винты, тогда как остеотомия может использоваться для снятия жесткости позвоночника. У пациентов без неврологических нарушений такие процедуры, как вертебропластика и кифопластика, в последнее время становятся все более популярными в качестве средств увеличения позвоночника. Оперативное лечение может быть показано тем пациентам, которые не прошли консервативную терапию, испытывают непреодолимую боль, имеют начало неврологических изменений или пациентам, у которых наблюдается стойкое прогрессирование, несмотря на корсет. Заключение: Ведение кифосколиоза является сложной задачей. Чтобы получить хорошие результаты, цель состоит в том, чтобы свести к минимуму структурные аномалии и прогрессирование и оптимизировать функциональные возможности и независимость. Первоначально лечение кифосколиоза осуществляется главным образом врачом и, вероятно, включает консервативные методы лечения, включающие наблюдение, физиотерапию, обезболивание, фиксацию и т. Д. Однако в случае, когда наблюдается быстрое прогрессирование, рефрактерная боль требуется помощь хирурга или специалиста и может быть показано оперативное лечение. Таким образом, межпрофессиональная команда, которая обеспечивает целостный, унифицированный и разделяемый подход к принятию решений, может оптимизировать уход за пациентами и помочь сохранить функциональные возможности. В эту группу могут входить, но не ограничивается: пациент, семья, основной поставщик, терапевты, хирурги, ортопеды, пульмонологи и / или неврологи. Прогноз кифосколиоза осторожный и зависит от основной этиологии, способствующей прогрессированию заболевания. Кифосколиоз, осложненный легочной гипертензией, связан с высокой смертностью Лечение с помощью ЛФК При лечении сколиоза с помощью ЛФК важно выполнять упражнения в комплексе, будь то занятия в группе или индивидуально. Поэтому любой комплекс упражнений делится на три основных этапа: вводный, основной и заключительный. Упражнения желательно делать в просторном, проветренном помещении с большим стеновым зеркалом и подстилкой для упражнений, выполняемых лежа. Сам комплекс состоит из нескольких частей: разминки, упражнений лежа на спине, лежа на животе, и стоя. Отдых между упражнениями производится в исходном положении, т.е. если упражнение выполняется лежа на спине, отдыхаем мы также в этом положении, вставать или садиться не надо. Многие упражнения (такие, как например, показаны ниже) можно выполнять дома, самостоятельно, но при сколиозах с большой деформацией позвоночника необходимо заниматься со специалистом Вводный этап. Все упражнения ЛФК традиционно начинаются с упражнений по разгрузке позвоночника. Классическое упражнение - ходьба на четвереньках. Длительность выполнения 2-3 минуты. Теперь приступаем к вводному этапу нашего комплекса. На этом этапе мы делаем разминку, готовим наш организм к выполнению упражнений основного этапа. Упражнение заключается в следующем:1 минуту стоим у гимнастической стенки спиной к ней. Это необходимо для выравнивания осанки, её активной коррекции. Дыхание задерживать не надо. 2. Основная стойка (ноги на ширине плеч, руки опущены). На счёт 1 – поднять руки вверх – вдох, на счёт 2-3 – потянутся, на 4 – опустить руки, расслабится – выдох. Упражнение выполнить 4 – 5 раз. Сохранить правильную осанку 3. Основная стойка. На счет от 1 до 4 – круговые движения плеч назад – 4 раза, при этом руки опущены, плечи расправлены. Затем выполняем так же на счёт от 1 до 4 круговые движения плечами вперёд – 4 раза. 4. Исходное положение: ноги на ширине плеч, руки на поясе. На счёт 1 – сгибание колена к животу, на счёт 2 – принимаем исходное положение, на 3-4 – выполняем то же другой ногой. Выполняем упражнение 4 – 6 раз. Спина прямая, упражнение сочетать с фазами дыхания. 5. Исходное положение: стоя, кисти рук у плеч. На счёт 1-2 – наклон корпуса вперед с вытягиванием вперед рук (корпус и руки параллельно полу, ноги прямые) – выдох, на счёт 3-4 – принимаем исходное положение – вдох. Выполняем 4 – 5 раз. 6. Исходной положение: стоя, руки в замок за спиной. На счёт 1 – отведение рук назад, на счёт 2-5 – удержание позы, на 6 – принимаем исходное положение. Спина прямая, подбородок приподнят, лопатки сведены, руки таза не касаются. Выполняем 3-4 раза 7. Основная стойка. На счёт от 1 до 4 медленно, на выдохе выполняем приседания, руки вперед. Спина прямая, руки прямые, ладони внутрь. На счёт 5-8 принимаем исходное положение, выдох. Выполнять 4-5 раз. 8. Исходное положение: стоя, руки перед грудью. На 1-2 разведение рук в стороны, ладонями вверх – вдох, на 3-4 – исходное положение – выдох. Спина прямая, руки на уровне плеч. Выполнять 3 – 4 раза Основной раздел 1. Исходное положение: локти в стороны, кисти у плеч. На счёт от 1 до 4 выполняем вращения (сначала вперёд, потом назад). В этом упражнении не нужна большая амплитуда движения, наоборот, локти должны описывать при вращении совсем небольшую окружность. Темп выполнения - медленный. Выполняем 2-3 раза. 2. Основная стойка. На счёт 1-2 на стороне грудного сколиоза опускаем надплечье и поворачиваем плечо наружу с приведением лопатки к средней линии, на 3-4 – исходное положение. Выполнять 6 раз, не допуская поворота всего корпуса 3. Основная стойка. На счёт 1-2 на противоположной стороне грудного сколиоза поднимаем надплечье и поворачиваем плечо вперед с оттягиванием лопатки назад. Выполняем 6 раз, не допуская поворота всего корпуса Теперь ложимся на подстилку на спину. Упражнения на спине предназначены в основном для укрепления мышц брюшного пресса. 4. "Вытяжение" позвоночника. Упражнение выполняем лёжа на спине, при этом пятками тянемся "вниз", макушкой - "вверх". Выполняем 3-4 "вытяжения" по 10-15 секунд. 3. Всем хорошо известное упражнение «велосипед». Исходное положение: лёжа на спине, руки за головой или вдоль туловища. Ногами совершаем движения, имитирующие езду на велосипеде. Важно, чтобы угол между ногами и полом был небольшой. Темп выполнения средний. Выполняем 2-3 подхода 30-40 секунд. 4. «Ножницы» исходное положение: лёжа на спине, руки за головой или вдоль туловища. Выполняем скрестные горизонтальные махи ногами. Махи желательно производить ближе к полу. Темп выполнения - средний. Выполняем 2-3 подхода 30-40 секунд. 5. Исходное положение: лежа на спине, руки за головой. На счёт 1 – поднять ноги, на 2 – развести в стороны, на счёт 3-6 удерживать в таком положении, на 7 – срединить ноги и на счёт 8 – опустить. Плечи и локти прижаты к полу, угол подъема небольшой. Дыхание произвольное. Выполнять 6-8 раз. Теперь отдыхаем лежа на спине. Диафрагмальное дыхание. Затем переворачиваемся на живот. Упражнения на животе предназначены, в основном, для укрепления различных мышц спины. 6. "Вытяжение" Выполняется аналогично упражнению 4, только на животе. Угол подъема рук и ног небольшой. 7. Исходное положение: лежа на животе, ладони на уровни плеч, прижаты к полу. На счёт 1-4 – скользим руками по полу вперед до полного их выпрямления, затем потянутся, на 5-8 – выполняем сгибание рук с поворотом ладоней вверх, соединения лопатки в конце движения. Грудная клетка прижата всей поверхностью к полу, голова поднята, подбородок прижат к шее. Выполняем 6-8 раз. 8. Лежа на животе, руки согнуты. На счёт 1-2 – поднять голову и плечи – вдох, замереть в этой позе на 3-4, на счёт 5-6 принять исходное положение – выдох. Выполняем упражнение 5-6 раз. 9. Исходное положение: лёжа на животе, ноги прямые, голова опирается на тыльную часть ладоней. Поднимаем ноги и верхнюю часть туловища, прогибаясь в пояснице, руки вытянуть, точка опоры - живот. Угол подъема рук и ног небольшой. Статически замираем в этом положении на 10-15 секунд. Желательно не задерживать дыхание, при выполнении этого упражнения бедра нужно отрывать от пола. Выполняем 3-4 раза. 10. «Плавание». Исходное положение: лёжа на животе, ноги прямые, голова опирается на тыльную часть ладоней. Принимаем положение, как в упражнении 9. Удерживая такое положение, выполняем движения, имитирующие плавание брассом Выполняем 2-3 подхода по 10-15 повторений. 11. «Ножницы». Лёжа на животе, ноги прямые, голова опирается на тыльную часть ладоней. Поднимаем ноги и выполняем скрестные горизонтальные махи ногами, при выполнении этого упражнения бедра нужно отрывать от пола. Темп выполнения средний. Выполняем 2-3 подхода по 30-40 секунд. 12. Исходное положение: лёжа на животе, руки согнуты в локтевых суставах, в руках гантели, ноги вместе. На счёт 1 слегка потянутся головой вперед, выпрямить руки вперед, поднять ноги, на 2-3 – согнуть руки к плечам, прогнутся в грудном отделе, на 4 принять исходное положение. Угол подъема рук и ног небольшой. Повторить 6 – 8 раз. 13. Лежа на животе, руки согнуты, в руках гантели, ноги разведены. На 1 – поднять корпус с одновременным вытягиванием руки на стороне вогнутости грудного сколиоза вверх – вдох, на счёт 2-3 – удержать позу, 4 – принять исходное положение – выдох. Выполняем 4 – 6 раз, сохраняя прямое положение корпуса. Теперь отдыхаем, восстанавливаем дыхание и переворачиваемся на бок. 14. Исходное положение: лежа на боку на стороне грудного сколиоза. Поочередное двигаем прямыми ног вперед и назад. Ноги не должны касаться пола. Упражнение напоминает «ножницы». Выполняем его10 – 12 раз. 15. Исходное положение: лежа на боку на стороне грудного сколиоза, ноги разведены. На счёт 1 поднять руку на стороне вогнутости грудного сколиоза вверх – вдох, на 2 – исходное положение – выдох. 16. Ложимся на левый бок, под голеностопными суставами валик. На 1 – поднять ноги, 2-5 – удерживать позу, на счёт 6 принимаем исходное положение. Мышцы напряжены, спина прямая. Выполняем 4 – 6 раз. Затем повторяем упражнение на другом боку 4 – 6 раз. Основной раздел комплекса заканчиваем следующим упражнением. Исходное положение: стоя на четвереньках. На счёт 1 руку на стороне вогнутости грудного сколиоза поднять и вытянуть вперед, на 2 – ногу на стороне вогнутости поясничного сколиоза поднять и вытянуть назад, 3 – удерживать позу, на 4 – исходное положение. Корпус прямой, нога и рука параллельно полу. Повторить 4 – 5 раз. Заключительный раздел Теперь мы снова встаем и выполняем упражнения: - ходьба на носках, руки вверх; - ходьба на пятках, руки в замок за спину; - ходьба с высоким подниманием бедра, руки вперед; - ходьба с захлестыванием голени, руки за спину. Средняя продолжительность – 5 минут. Необходимо следить за правильным положением тела, рук, ног Заканчиваем комплекс следующим упражнением: исходное положение – стоя у гимнастической стенки, на счёт 1 – руки вверх – вдох, на счёт 2 – руки вниз – выдох. |
