сит задачи офтальмология. Офтальмология готовые ОСКЭ. Клинический случай 1 (хронический гнойный дакриоцистит) Место события
 Скачать 1.62 Mb. Скачать 1.62 Mb.
|
|
Своевременный офтальмологический осмотр хотя бы 2 раза в год, узи, измерение вгд, проверка зрения Максимальное время на станцию – 10 мин Максимальная сумма баллов - 100 баллов Навык засчитывается при _70__% выполнении - _70___ баллов и более Клинический случай №4 (меланома хориоидеи) Место события: ПМСП (Городская поликлиника) Данные о пациенте: Пациентка Ж.К., 55 лет. Место жительства – г. Алматы. Условие: К ВОП обратилась женщина с жалобами на снижение зрения левого глаза, периодические световые вспышки перед глазом. Анамнез заболевания. Около 2-х недель назад женщина заметила появление вспышек перед левым глазом, закрыла правый глаз и обнаружила снижение зрения этого глаза. К окулисту не обращалась, сразу пришла в поликлинику по месту жительства. Анамнез жизни. Родилась г. Алматы, росла и развивалась соответственно возрасту. Жалоб со стороны органа зрения ранее не было. Из перенесенных заболеваний – редкие ОРВИ. Эпиданамнез - без особенностей. Аллергологический анамнез - без особенностей. Локально: Острота зрения правого глаза 1,0, левого глаза 0,2 не кор. ВГД ОД- 21 мм рт ст, ОС- 28 мм рт ст (по Маклакову). ОИ - глазные щели нормальных размеров, симметричные. Движения глазных яблок в полном объеме, безболезненные. Конъюнктива глазных яблок и век бледно-розового цвета, отделяемого нет. Роговица прозрачная, сферичная. Передняя камера средней глубины, влага прозрачная. Зрачки в центре, диаметр до 4 мм, реакция определяется. Справа легкое помутнение кортикальных слоев хрусталика. Деструкция стекловидного тела. На глазном дне – ДЗН обычной формы, бледно-розовый, границы четкие, сосуды не изменены, по ходу верхне-височной сосудистой аркады на расстоянии 1 ДД от ДЗН обнаруживается пигментированный очаг размером 1,5 ДД, слегка проминирующий в стекловидное тело. Макулярный рефлекс отсутствует. 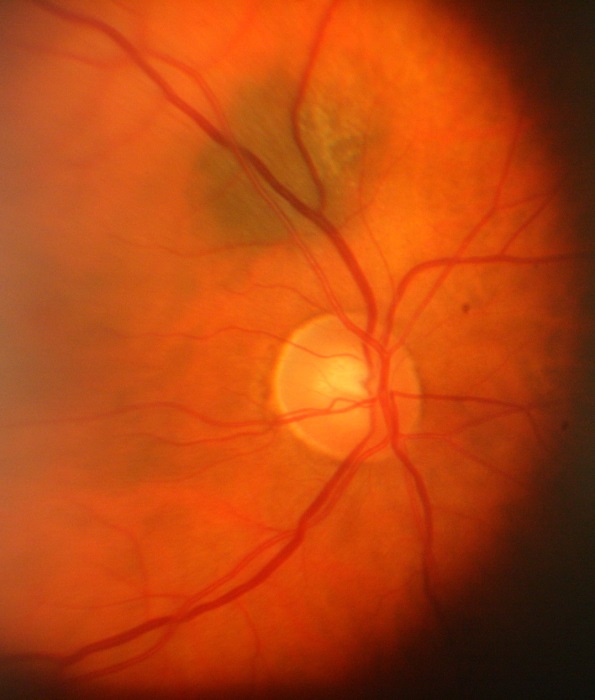 УЗИ органа зрения (обзорная эхография). ОД ПЗР 24,2 мм ПК 3,1 мм ХР 3,4 мм ОС ПЗР 24,1 мм ПК 3.0 мм Хр 3,2 мм 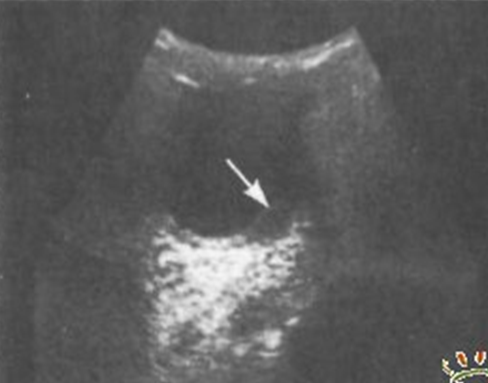  Задания: Сформулируйте предварительный диагноз. Меланома хориоидеи. Составьте план обследования и проведите интерпретацию результатов инструментальных исследований. 1. Офтальмоскопия 2. Биомикроскопия 3. Флуоресцентная ангиография 4. Рентгенография, МРТ или КТ 5. Радиоизотопная диагностика 6. Гистологическое исследование 7. Ультразвуковое исследование (Чаще всего УЗИ назначают при обнаружении меланомы хориоидеи ). На узи видим наличие опухол.образования средней эхогенности,узловой тип роста. Проведите дифференциальный диагноз. Условно все заболевания, маскирующиеся под меланому, можно разделить на: опухоли и псевдоопухоли Опухоли Гемангиома хориоидеи / сетчатки Ангиоматоз сетчатки Невус Меланоцитома Метастатическая опухоль Злокачественная лимфома Ретинобластома Хористома Обоснуйте и сформулируйте клинический диагноз. На основании жалоб, клинической картины и даны инструментального исследования. Перечислите современные принципы лечения данного заболевания. Основным методом лечения является энуклеация. тонкоигольная аспирационная биопсия позволяет не только диагностировать заболевание, но и определять тактику лечения: сохранить глаз или (если опухоль большая) удалить. Проводя тонкоигольную аспирационную биопсию, важно ограничить область роста опухоли, чтобы в последующем не было экстрабульбарного роста. Брахитерапия. Применяются такие радиоактивные вещества, как рутений и стронций. Условия успешной брахитерапии: расчет поглощенной дозы и индивидуальное планирование в зависимости от размеров опухоли (ее толщина и диаметр), точная топометрия и интраоперационный контроль. Транспупиллярная термотерапия. Узкий медицинский протонный пучок. Сформулируйте принципы профилактики. Профилактическое офтальмологическое обследование (не реже одного раза в год), включающее в себя обязательный осмотр глазного дна в условиях мидриаза (широкого зрачка), ультразвуковое исследование глазного яблока, а также базовые офтальмологические методы обследования, позволяет диагностировать это серьёзное заболевание на ранних стадиях и предпринять необходимые меры по его лечению. Максимальное время на станцию – 10 мин Максимальная сумма баллов - 100 баллов Навык засчитывается при _70__% выполнении - _70___ баллов и более Клинический случай №5 (острый приступ закрытоугольной глаукомы) Место события: Городская поликлиника Данные о пациенте: Пациент Ж., 56 лет. Место жительства – г. Алматы. Условие: Мужчину 56 лет беспокоит сильная боль в правом глазу, иррадиирующая в правую половину головы, тошнота, рвота. Значительное снижение остроты зрения. Анамнез заболевания. Глаз заболел внезапно вечером, после нервного стресса. Обратился за помощью в приемный покой многопрофильной клинической больницы. Со слов пациента, у его отца отсутствовало зрение одного глаза. Анамнез жизни. Родился г. Петропавловске, рос и развивался соответственно возрасту. Питается нерегулярно, курит, иногда употребляет алкоголь. Перенесенные заболевания: ОРВИ 1-2 раза в год, ветряная оспа в детстве. Состоит на учете в поликлинике по месту жительства с диагнозом – гипертоническая болезнь. Эпиданамнез - без особенностей. Аллергологический анамнез - без особенностей. В кабинете врача постоянно пытается закрыть правый глаз, не может стоять, одной рукой пытается постоянно держаться за голову. Локально: Острота зрения правого глаза – 0,01 не корр, левого глаза 0,7 н/к. ВГД ОД - 41 мм рт ст (Ро), ОС – 20 мм рт ст. (Ро). ОD-выраженный блефароспазм, застойная инъекция глазного яблока, роговица отечна, шероховата, передняя камера мелкая. Зрачок широкий, на свет не реагирует. Из-за отека роговицы глубжележащие среды плохо просматриваются. ОС – глазная щель нормальных размеров, конъюнктива бледно-розовая, отделяемого нет. Роговица прозрачная, сферичная, передняя камера средней глубины, влага прозрачная, зрачок в центре, диаметр до 3 мм, реакция живая. Частичное помутнение задней капсулы и ядра хрусталика. В стекловидном теле нежные плавающие помутнения. На глазном дне – ДЗН обычной формы, бледноват с височной стороны, границы четкие, артерии и вены сужены, Салюс 1-2. В макулярной области единичные (5)мелкие друзы. 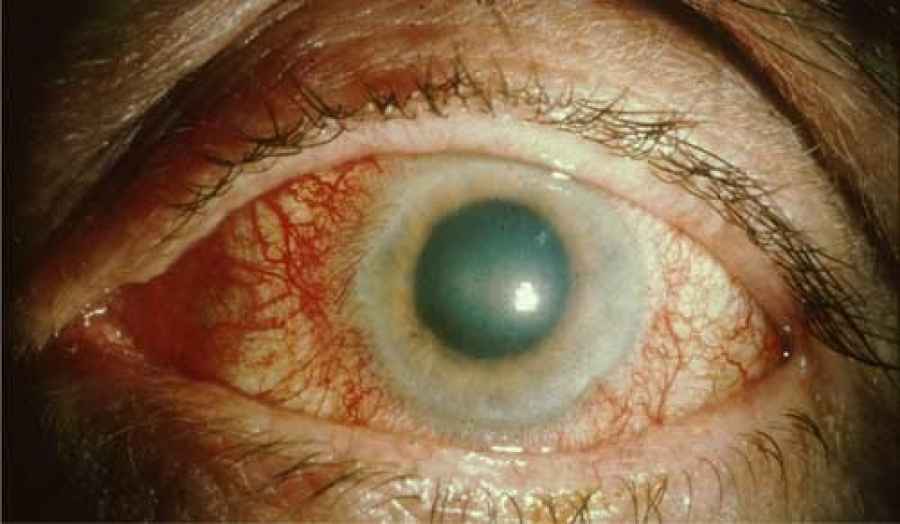 Результат бактериологического исследования посева с конъюнктивальной полости – рост не обнаружен. Кераторефрактометрия ОД - не определяется ОС -sph (-0,25) (cyl-0,25) 25 град УБМ (ультразвуковая биомикроскопия) ОД 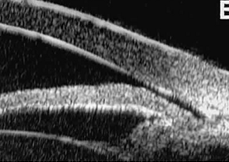 Задания: Сформулируйте предварительный диагноз. Предварительный диагноз острый приступ закрытоугольной Составьте план обследования и проведите интерпретацию результатов инструментальных исследований. Основной план обследования заключается в сборе жалоб, анамнеза, осмотра и инструментальных исследований. Жалобы и анамнез боли в правом глазу, иррадиация боли в соответствующую часть головы, затуманивание, снижение остроты зрения, сужения поля зрения,тошнота,рвота. Осмотр: ОD-выраженный блефароспазм, застойная инъекция глазного яблока, роговица отечна, шероховата, передняя камера мелкая. Зрачок широкий, на свет не реагирует. ОС – глазная щель нормальных размеров, конъюнктива бледно-розовая, отделяемого нет. Роговица прозрачная, сферичная, передняя камера средней глубины, влага прозрачная, зрачок в центре, диаметр до 3 мм, реакция живая. Частичное помутнение задней капсулы и ядра хрусталика. В стекловидном теле нежные плавающие помутнения. В макулярной области единичные мелкие друзы Интерпретация инструментальных исследований: УБМ: характеристика переднего отрезка глаза с удлиненной формой хрусталика (закрытый угол передней камеры, переднее положение ЦТ, уменьшенные размеры задней камеры, ротированные вперед цилиарные отростки. Точечные отложения псевдоэксфолиативного материала на задней поверхности радужки, цилиарной борозде и цилиарных отростках) Проведите дифференциальный диагноз. Дифференциальный диагноз проводится между острым приступом глаукомы и иридоциклитом
Обоснуйте и сформулируйте клинический диагноз. Клинический диагноз: острый приступ закрытоугольной глаукомы . Диагноз обосновывается на основании жалоб, анамнеза, физикального осмотра и инструментальных данных. Перечислите современные принципы лечения данного заболевания. Снижение внутриглазного давления с целью предотвращения дальнейшего необратимого прогрессирования снижения зрительных функций, своевременное направление на хирургическое лечение. Немедикаментозное лечение: режим общий, диета – стол №15. Медикаментозное лечение: Лечение острого приступа: - по 1 капле 0,5% раствора тимолола в каждый глаз. Противопоказания – бронхиальная астма или нарушение сердечной проводимости (описаны случаи летального исхода); - инстилляции 2% раствора пилокарпина дважды с 15-минутным интервалом, а затем 1-2 капли 4 раза в сутки. Применение пилокарпина не показано при наличии у больного зрелой катаракты либо ирита: 1. В/м вводят литическую смесь: 1-2 мл 2,5% раствора хлорпромазина и 1 мл 2% раствора дифенгидрамина (можно в одном шприце). 2. Для снижения ВГД можно применять ацетазоламид (500 мг в/м, в/в или внутрь), анальгетики. Противопоказание – аллергия к сульфаниламидам. Наиболее эффективно в/в введение препарата. ЛС не назначают внутрь при рвоте. 3. В случае, если снизить ВГД другими методами не удается, можно назначить препараты, повышающие осмотическое давление крови, в/в (маннитол 2 г/кг в виде 20% раствора, в течение 30 минут). Следует помнить, что применение этих препаратов может спровоцировать приступ острой сердечной недостаточности. Хирургичекое лечение: Необходимо немедленно направить больного с острым приступом закрытоугольной глаукомы в офтальмологическое отделение для проведения лазерной периферической иридэктомии либо трабекулэктомии с базальной иридэктомией. Показания к оперативному вмешательству при остром приступе глаукомы: 1. Невозможность купировать острый приступ в течение 24 часов от момента начала 2. При успешном медикаментозном лечении острого приступа - выполнение иридэктомии в более поздние сроки 3. При отсутствии динамики от лечения злокачественной глаукомы. Сформулируйте принципы профилактики. Принципы профилактики: Профилактика глаукомы особенно важна для людей в возрасте от 45 лет. не стоит поднимать тяжести более 12 кг; • надо следить за тем, чтобы ночной сон был регулярным, крепким и длился не менее 8 часов; • людям с наследственной предрасположенностью к глаукоме нельзя долго находиться в положении, при котором голова наклонена вперед – мыть полы, пропалывать огород или собирать ягоды; • необходимо контролировать артериальное давление, следить за количеством употребляемой жидкости, соли, пить меньше кофе и есть больше растительных продуктов; • стоит избегать переутомления, стресса и нервного перенапряжения; • нежелательно находиться в помещениях с резкими перепадами освещения; • необходимо обезопасить глаза от резких вспышек; • отказаться от употребления алкоголя и табака. регулярно посещать офтальмолога людям в возрасте после 40-ка лет, а также тем, кто находится в зоне риска. При наличии глаукомы пациент проходит осмотр у офтальмолога раз в 6 месяцев и получает рекомендации по лечению. Клинический случай №6 (ретинобластома) Место события: Отделение №1 плановой госпитализации (детское) Данные о пациенте: Пациентка М.А., 9 месяцев. Место жительства – г. Уральск. Условие: В отделение больницы поступила на госпитализацию девочка в возрасте 9 месяцев в сопровождении мамы. На правом глазу ребенка мать заметила желтое свечение постоянно широкого зрачка. Анамнез заболевания. Около 2-х недель назад мама заметила у ребенка какое-то свечение в области зрачка правого глаза. Также обнаружила, что зрачок в этой зоне значительно шире и диаметр его не меняется. Окулиста по месту жительства не оказалось. Анамнез жизни. Родилась г. Уральске, росла и развивалась соответственно возрасту. Роды срочные, самостоятельные. Вес при рождении 3000 кг, рост 52 см, по Апгар 7-8 баллов. Прививки получала по возрасту. Из перенесенных заболеваний – однократно ОРВИ. Эпиданамнез - без особенностей. Аллергологический анамнез - без особенностей. Локально: Ребенок спокойный. Глазные щели симметричные, движения глазных яблок в полном объёме, безболезненные. Следит за игрушками, поворачивая голову влево, узнает маму. Конъюнктива глазных яблок и век бледно-розового цвета, отделяемого нет. Роговица прозрачная, сферичная. Передняя камера средней глубины, влага прозрачная. Справа зрачок широкий, на свет не реагирует. Хрусталик прозрачный. Офтальмоскопически выявляется проминирующее желтовато-золотистое бугристое образование, которое захватывает большую часть сетчатки, резко выступает в стекловидное тело. ОС - оптические среды прозрачные. Глазное дно – ДЗН обычной формы, бледно-розовый, границы четкие, артерии и вены не изменены, макулярный рефлекс формируется. Внутриглазное давление пальпаторно ОИ Тн. 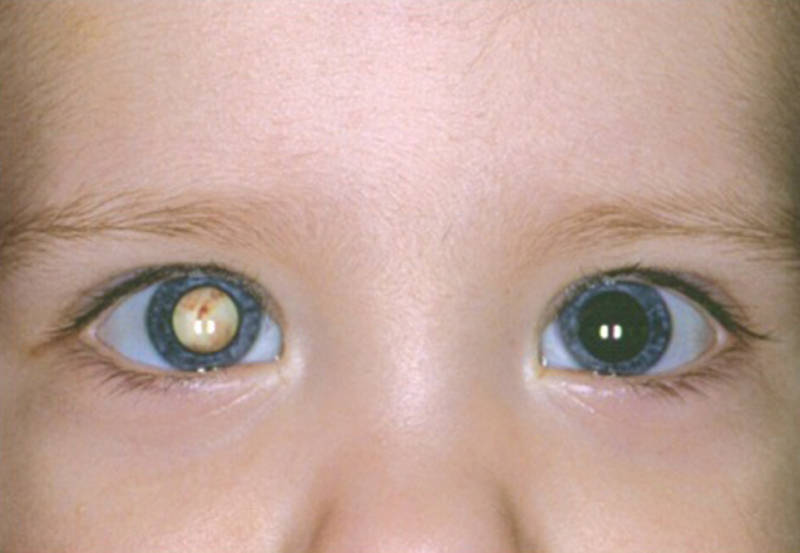 УЗИ органа зрения (обзорная эхография) ОД ПЗР 20,48 мм ПК 2,5 мм ХР 2,4 мм ОС ПЗР 20,4 мм ПК 2,45 мм ХР 2,5 мм ОС з/о без патологических изменений. ОД представлен на рисунке( правый глаз) 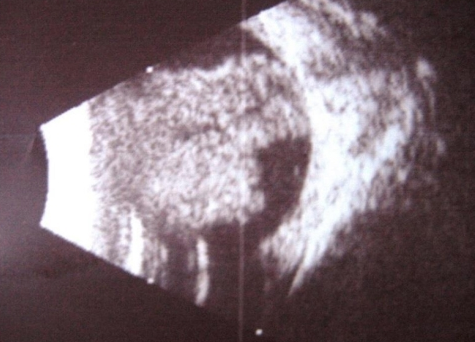 Задания: Сформулируйте предварительный диагноз. Предварительный диагноз- ретинобластома OD Составьте план обследования и проведите интерпретацию результатов инструментальных исследований. При появлении данных признаков проводится тщательное офтальмологическое обследование ребенка, включающее биомикроскопию, прямую и обратную офтальмоскопию, визометрию, тонометрию, гониоскопию. Дополнительно оптическая когерентная томография, Флюоресцентная ангиография. Рекомендуется компьютерная томография (КТ) органов грудной клетки МРТ головного мозга и орбит с контрастным усилением под наркозом для определения размеров образования, расположение, вовлечение зрительного нерва, наличие интракраниальных очагов. · по показаниям КТ/МРТ других частей тела при запущенных случаях с длительным анамнезом · офтальмоскопия с расширением зрачка( мидриаз) под общим наркозом – является самым объективным методом оценки состояния глаза – размер опухоли, расположение, распространенность, отслойка сетчатки, состояние диска зрительного нерва При помутнении оптических сред важная роль в выявлении ретинобластомы принадлежит УЗИ глаза. |
