сит задачи офтальмология. Офтальмология готовые ОСКЭ. Клинический случай 1 (хронический гнойный дакриоцистит) Место события
 Скачать 1.62 Mb. Скачать 1.62 Mb.
|
|
Интерпретация: размер передне-задний оси: ОД ПЗР 20,48 мм, ОС ПЗР 20,4 мм- Норма- 19,05-20,61 Передняя камера: ОД ПК- 2,5мм; ОС ПК-2,45мм-понижен- 2,7-3,5 норма Хрусталик: ОД -2,4 ; ОС-2,5;- понижен- 3,5 до 4,5 норма Эхографически на заднем полюсе наличие новообразования плотной эхоструктуры. 33.Проведите дифференциальный диагноз. Рекомендуется проводить дифференциальную диагностику с передним и задним увеитом различной этиологии, ретинитом Коатса, катарактой, ретинопатией недоношенных и отслойкой сетчатки, глаукомой, кистами стекловидного тела, гемофтальмом, миелиновыми волокнами, колобомой ДЗН, глиомой зрительного нерва. 34.Обоснуйте и сформулируйте клинический диагноз. На основании жалоб - свечение в области зрачка правого глаза.. На основании локального исследования- Справа зрачок широкий, на свет не реагирует. Хрусталик прозрачный. Офтальмоскопически выявляется проминирующее желтовато-золотистое бугристое образование, которое захватывает большую часть сетчатки, резко выступает в стекловидное тело. Данных Узи выставляется диагноз Ретинобластома. Также отмечается наличие лейкокории-свечение зрачка( кошачий глаз) 35.Перечислите современные принципы лечения данного заболевания. Немедикаментозное лечение: · изолированные (боксированные) палаты; · ламинарный поток воздуха; · низко бактериальная пища; · усиленное питание – стол №11, 15, 16,высококалорийная диета с полуторным по сравнению с возрастными нормами количеством белков, витаминизированная, богатая минеральными веществами; при назначении глюкокортикоидов рацион обогащают продуктами, содержащими много солей калия и кальция. Лечение ретинобластомы проводится с учетом стадии опухолевого поражения. В настоящее стремятся придерживаться максимально консервативного ведения ретинобластомы. При поражениях переднего участка сетчатки и диаметре опухоли до 7 мм прибегают к криодеструкции ретинобластомы- локальное разрушение опухоли с помощью низких температур; при поражении задних отделов и размерах опухоли до 4 мм показана фотокоагуляция-источником света.. Возможно проведение термотерапии – комплексного воздействия на опухоль с помощью микроволновой терапии, ультразвукового и инфракрасного излучения-при коагуляции белков происходит уничтожение опухолевых клеток. При массивном внутриглазном поражении, развитии глаукомы, утрате и невозможности восстановления зрения прибегают к энуклеации глаза с последующим глазопротезированием( чаще при одностороннем). При экстраокулярном распространении- за пределы глазного яблока, прорастает в мягкие ткани глазницы-ретинобластомы показана экзентерация глазницы- операция по удалению глаза человека со всем содержимым полости, которая содержит его с придатками. Ретинобластома чрезвычайно чувствительна к лучевому лечению. Лучевая терапия при ретинобластоме позволяет добиться хороших результатов в сочетании с органосохраняющими и хирургическими методами лечения. При этом возможно как наружное дистанционное, так и контактное облучение с помощью аппликаций радиоактивных веществ. Осложнением лучевой терапии может являться развитие постлучевой катаракты, лучевого кератита, ксероза. Химиотерапия в лечении ретинобластомы используется при массивном внутриглазном поражении, опухолевой инвазии зрительного нерва, региональных метастазах. Наиболее эффективным признано сочетание нескольких цитостатиков (винкристина, этопозида, карбоплатина) . Интравитреальные инъекции(химиотерапия) цитостатических препаратов при ретинобластоме - метод лечения витреальных опухолевых отсевов, которые не поддаются лечению другими способами. Витреальные отсевы без применения интравитреальных инъекций приводят впоследствии к прогрессированию заболевания и к энуклеации глазного яблока. Для выполнения интравитреальных инъекций использовались такие препараты, как тиотепа, мелфалан, метотрексат, карбоплатин и др. Брахитерапия (БТ) – локальное облучение опухоли офтальмоаппликатором с радиоактивным веществом (стронций-96 или рутенией-106) 36.Сформулируйте принципы профилактики. Для профилактики ретинобластомы необходимо медико-генетическое консультирование семей с наследственными случаями рака сетчатки, обследование детей раннего возраста из групп риска. Клинический случай №7 (халязион нижнего века) Место события: ПМСП (Городская поликлиника) Данные о пациенте: Пациентка Ф., 30 лет. Место жительства – г. Алматы. Условие: К ВОП обратилась пациентка с жалобами на покраснение и припухлость нижнего века левого глаза. Анамнез заболевания. Около 2-х недель назад на нижнем веке левого глаза появилась припухлость и покраснение. Лечилась самостоятельно, закапывала 0,25% левомицетин по 2 капли 3 раза в день, принимала тепловые процедуры. В динамике отмечает некоторое улучшение, гиперемия уменьшилась, но припухлость не рассосалась. Анамнез жизни. Родилась г. Алмате, росла и развивалась соответственно возрасту. Перенесенные заболевания: ОРВИ 1-2 раза в год. Ранее в поликлинику обращалась только для прохождения флюорографии. Эпиданамнез - без особенностей. Аллергологический анамнез - без особенностей. Локально: Острота зрения обоих глаз 0,9 без коррекции. ВГД (Р0) ОД 17 мм рт ст, Ос 16 мм рт ст. ОС - глазная щель несколько сужена. Конъюнктива глазного яблока и нижнего века гиперемирована, отечна. Отделяемое умеренное слизистое. Ссохшиеся корочки у медиальной спайки век. В настоящее время определяется умеренный отек нижнего века, кожа в этой области слегка напряжена и гиперемирована, при пальпации в центре нижнего века, ближе к краю века прощупывается припухлость плотно-эластической консистенции, безболезненная. При вывороте нижнего века сквозь гиперемированную конъюнктиву нижнего века просматривается гнойное содержимое. ОД глазная щель нормальных размеров. Движения глаз в полном обьеме, безболезненные. Коньюнктива глазного яблока несколько раздражена, отделяемого нет. Роговица прозрачная, сферичная. Передняя камера средней глубины, влага прозрачная. Зрачок в центре, диаметр до 3 мм, реакция живая. Хрусталик и стекловидное тело прозрачные. Глазное дно – ДЗН обычной формы, бледно-розовый, границы четкие, сосуды не изменены, макулярный рефлекс определяется.  Результат бактериологического исследования посева с конъюнктивальной полости – Staphylococcus epidermidis– умеренный рост. Кераторефрактометрия 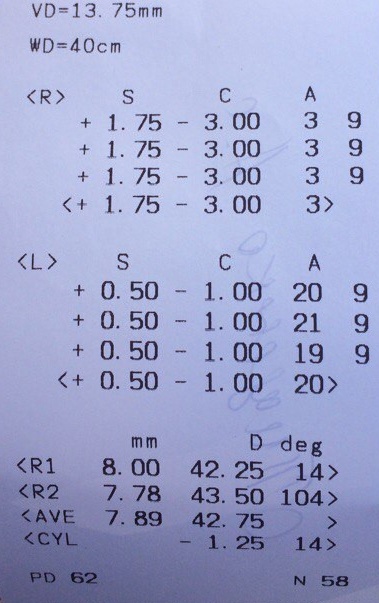 Задания: Сформулируйте предварительный диагноз. Халязион нижнего века Составьте план обследования и проведите интерпретацию результатов инструментальных исследований. План обследования заключается в сборе жалоб ,анамнеза ,осмотра и инструментальных исследований. Применение инструментальных методов для диагностики халязиона не требуется. Далее врач проводит осмотр глаза: пальпирует пораженное веко, выворачивает его для осмотра внутренней поверхности. Для определения причин халязиона офтальмолог может назначить дополнительные анализы: лабораторные исследования крови (общеклинические, биохимия) для выявления эндокринных, метаболических, инфекционных и других нарушений; бактериологический посев крови на возбудителей системных инфекций; посев мазка с века на стафилококковую инфекцию; посев мазка с века на возбудителей гонококков, трихомонад и других возбудителей ИППП, способных поражать слизистые оболочки глаз; анализ кала на яйца глистов, лямблий и прочих паразитов; микроскопический анализ соскоба эпителия на демодекс и других кожных паразитов; иммунологический скрининг. Проведите дифференциальный диагноз.Дифференциальная диагностика Халязион может быть смешан с ограниченными воспалениями другого происхождения, исходящими из хряща века и с опухолями. Сюда относятся туберкулез и актиномикоз, а также исходящая из мейбомиевой железы аденокарцинома. Диффузноевоспаление хряща века легко дифференцируется от халязиона. Сравнительно наиболее частым из воспалений, локализующихся в хряще века, является сифилитический тарзит. Клинически подобная пролиферация ткани может возникать при трахоме. Дифференциальную диагностику проводят с ячменем века – халязион более плотный, кожа над ним легко смещается, цвет кожи не изменен .С аденокарциномой мейбомиевой железы – при халязионе происходит более медленный ростобразования,кожа века интактна. Обоснуйте и сформулируйте клинический диагноз. Клинический диагноз Халязион нижнего века. Диагноз обосновывается на основе жалоб пациента и визуального осмотра Перечислите современные принципы лечения данного заболевания. -Ранние стадии развития этой болезни позволяют ограничить лечебное воздействие накладыванием аппликаций с ртутной желтоймазью и применением дезинфицирующих капель. Традиционно используют также солевые примочки. Принято считать, что снятию воспаления и рассасыванию халязиона способствуют некоторые физиотерапевтические процедуры: гелийнеоновый лазер, поляризованный свет. -Кортикостероиды.Непосредственно в полость халязиона тонкой иглой вводятся стероиды (например, «Кеналог»). Сильный противовоспалительный эффект препарататпрепятствует возникновению фиброзной капсулы на месте очага воспаления и содействует рассасыванию находящегося внутри века узелка. -В современной медицинской практике с успехом применяется альтернатива классическому хирургическому воздействию: халязион удаляется с помощью лазера. Перед процедурой в глаз закапывают обезболивающие капли, а в толщу века вводится анестетик (например, ультракаин). Лазер разрезает капсулу халязиона, его содержимое удаляется, а на воздействует лазерное излучение. При этом капсулы маленького размера просто испаряются. Сформулируйте принципы профилактики. Для профилактики халязиона рекомендуется регулярное очищение век и ресниц, а также дренирование сальных и мейбомиевых желез. Правильное питание, отсутствие в рационе продуктов с высоким содержанием сахаров, острой и соленой пищи также уменьшает риск развития этого заболевания. Максимальное время на станцию – 10 мин Максимальная сумма баллов - 100 баллов Навык засчитывается при _70__% выполнении - _70___ баллов и более Клинический случай №8 (дакриоцистит новорожденных) Место события: Отделение №1 плановой госпитализации (детское) Данные о пациенте: Пациентка М.А., 5 месяцев. Место жительства – г. Алматы. Условие: В отделение обратилась женщина с ребенком 5 месяцев с жалобами на постоянное слезотечение из правого глаза. Анамнез заболевания. Сразу после рождения ребенка мама сразу заметила, что из конъюнктивальной полости обоих глаз имеется слизисто-гнойное отделяемое. При обращении к окулисту по месту жительства было рекомендовано закапывать глазные капли 0,25% левомицетина по 2 капле 4-5 раз в день, промывание глазной щели раствором фурациллина 1/5000 и массаж области слезного мешка. Также было рекомендовано динамическое наблюдение у окулиста. В динамике отмечалось значительное улучшение. Гнойное отделяемое уменьшилось. Также исчезло слезотечение из левой глазной щели. Однако слезотечение из правой глазной щели не прекратилось, что и вызвало появление значительного беспокойства со стороны родителей. Анамнез жизни. Родилась в г. Алматы. Роды срочные, самостоятельные. Вес при рождении 3250 кг, рост 52 см, по Апгар 7-8 баллов. Прививки получила по возрасту. Эпиданамнез - без особенностей. Аллергологический анамнез - без особенностей. Локально: Ребенок спокойный. Справа глазная щель несколько сужена. Веки, особенно нижнее, отечны, слегка гиперемированы. Движения глазных яблок в полном объёме, безболезненные. Следит за игрушками, узнает маму. ОИ – ортофория. ОД - конъюнктива глазных яблок и век слегка гиперемирована, умеренное слизистое отделяемое. У внутреннего угла глазной щели определяется слезостояние. Роговица прозрачная, сферичная. Передняя камера средней глубины, влага прозрачная. Зрачок в центре, диаметр до 3 мм, реакция живая. Хрусталик и стекловидное тело прозрачные. Рефлекс с глазного дна равномерный, розовый. Глазное дно – ДЗН округлой формы, розовый, границы четкие, артерии и вены не изменены, макулярный рефлекс не определяется. Слева – без патологических изменений. Внутриглазное давление пальпаторно ОИ Тн.  Канальцевая проба ОИ – положительная, ОД слезно-носовая – отрицательная. ОС слезно- носовая 7 минут. УЗИ органа зрения (обзорная эхография) ОД ПЗР 17,48 мм ПК 2,5 мм ХР 2,6 мм ОС ПЗР 17,4 мм ПК 2,45 мм ХР 2,62 мм ОС з/о без патологических изменений. Бакпосев с коньюнктивы – рост не обнаружен Задания: Сформулируйте предварительный диагноз. Дакриоцистит новорожденных Составьте план обследования и проведите интерпретацию результатов инструментальных исследований. Канальцевая (слезовсасывающая) проба проводится для проверки присасывающей функции слезных точек, канальцев и мешка. Носовая проба (слезно-носовая проба Веста) предназначена для определения степени проходимости всей слезоотводящей системы. Интерпретация жалоб, анамнеза. Физикальный осмотр. Лабораторная диагностика : ОАК, ОАМ, микробиологическое исследование мазков, соскобов и посевов отделяемого с конъюнктивы век. Для уточнения уровня и протяженности поражения проводится диагностическое зондирование слезных каналов. Ринологическое исследование. наружный осмотр, оценка положения век, глаз, подвижности глаз; визометрия*; авторефкератометрия; биомикроскопия; офтальмоскопия; УЗИ (В-скан глаз, придаточного аппарата, орбиты)*; УЗИ в 3D режиме, цветное и энергетическое доплеровское картирование по показаниям*; Проведите дифференциальный диагноз.
Так же нужно дифференцировать Острый дакриоаденит Абсцесс верхнего века Флегмона орбиты ССГ Конъюнктивит Обоснуйте и сформулируйте клинический диагноз. На основании изложенных жалоб, из собранного анамнеза, а также данных полученных при физикальном осмотре и обследование, лабораторных и инструментальных исследований, а так диф диагностики. Перечислите современные принципы лечения данного заболевания. . Цели лечения: дакриоаденит – полное купирование воспалительного процесса слезной железы; ССГ – увлажнение, создание «стабильности» слезной пленки, устранение патологических изменений, связанных с ксерозом; эпифора – устранение причины вызвавшей появление слезотечения. 14. Тактика лечения 1 Немедикаментозное лечение Режим – III Диета – стол №15 или в зависимости от сопутствующего заболевания (артериальная гипертония, сахарный диабет и т.д.). 2 Медикаментозное лечение: Антибактериальные средства: левофлоксацин, капли глазные, по 1 капле 3-6 раз в день до 7-10 дней [17]; тобрамицин, капли глазные, по 1 капле 4-6 раз в день – 7 дней[17]; сульфацетамид натрия 20 %, 30 % р-р, капли глазные по 2 капле 4-6 раз в день 7-14 дней; хлорамфеникол 0,25% р-р капли глазные 0,25 % по 2 капле 4-6 раз в день 7-14 дней; моксифлоксацин, капли глазные, по 1 капле 3 раза в день – 7-10 дней[32]; тетрациклин глазная мазь 1 % 3 г и 10 г закладывать за нижнее веко 3 раза в день; цефазолин по 500 мг 2 раза в сутки для внутримышечных инъекций 7-10 дней; гентамицин, капли глазные, по 1 капле 4-6 раз в день – 7 дней, 80 мг для внутримышечных инъекций 3 раза в сутки 7-10 дней [32]. НПВС: диклофенак натрия 0,1 % р-р капли глазные по 2 капле 3 раза в день до 1 месяца. Противовоспалительные: дексаметазон 0,1 % р-р капли глазные по 2 капле 3 раза в день 7-14 дней, 0,1 % мазь глазная закладывать за нижнее веко 2-3 раза в день 7-14 дней; раствор 0,4 % для парабульбарных инъекций по 0,5 мл 1 раз в сутки 3-5 дней. диклофенак натрия 0,1 % р-р капли глазные по 2 капле 3 раза в день до 1 месяца; преднизолон капли глазные, суспензия 5 мг/мл по 2 капле 3 раза в день 7-14 дней. Слезозаместители: карбомер, капли глазные, по 1 капле 3-6 раз в день до купирования ССГ. моксифлоксацин, капли глазные, по 1 капле 3 раза в день – 7-10 дней[17]; гентамицин, капли глазные, по 1 капле 4-6 раз в день – 7 дней, 80 мг для внутримышечных инъекций 3 раза в сутки 7-10 дней [17]. Комбинированные средства дексаметазон + тобрамицин капли глазные, стерильная суспензия по 2 капле 3-4 раза в день 7-14 дней. неомицин + дексаметазон капли глазные по 2 капле 3-4 раза в день 7-14 дней; Противовирусные средства: ацикловир мазь глазная 3 % закладывать за нижнее веко 3 раза в день до 1 месяца; |
