Курсовая Лекарственные формы, применяемые в офтальмологии
 Скачать 320.5 Kb. Скачать 320.5 Kb.
|
Фармакотерапия в офтальмологииВ клинической практике часто встречаются инфекции кожи век, конъюнктивы, слезных органов. Противомикробные средства, используемые для профилактики и лечения инфекционных заболеваний глаз, относятся к различным фармакологическим группам: - антибиотики: аминогликозиды, амфениколы, ансамицины, гликопептиды, макролиды, пенициллины, тетрациклины, цефалоспорины, полимиксин В, фузидиевая кислота; - синтетические антибактериальные средства, в т.ч. сульфаниламиды, фторхинолоны; - противовирусные, противогрибковые и противопаразитарные средства; - антисептики. В офтальмологической практике выбор противомикробного средства, как и в остальных случаях проведения противомикробной терапии, зависит, в первую очередь, от возбудителя и его чувствительности к ЛС. Кроме этого выбор антибактериального средства и пути введения зависит от тяжести заболевания. При большинстве острых инфекционных заболеваний глаз (блефарит, конъюнктивит, склерит, кератит, иридоциклит) возможно местное лечение с использованием глазных капель и мазей. При внутриглазных инфекциях средней и тяжелой степени выраженности используются и другие пути введения — подконъюнктивальный, пара- или ретробульбарный, интравитреальный. В ряде случаев при тяжелых поражениях глаз может возникнуть необходимость в дополнительном общем лечении. Широкое распространение для лечения поверхностных инфекций глаза получил хлорамфеникол (Левомицетин). При бактериальных воспалениях переднего отдела глаза (конъюнктивит, блефарит, дакриоцистит, поражение роговицы) самыми частыми возбудителями являются Staphylococcus aureus, Streptococcus pneumoniae и Haemophilus influenza, все они чувствительны к хлорамфениколу. В офтальмологической практике в качестве антибактериальных средств наиболее часто применяются такие антибиотики, как тетрациклин, гентамицин, тобрамицин, фузидиевая кислота, эритромицин. В офтальмологии используют два сульфаниламидных ЛС — сульфацетамид (Сульфацил-натрий, Альбуцид) и сульфаметоксипиридазин. По активности сульфаниламиды уступают современным антибиотикам, обладают большей токсичностью, поэтому применение этих препаратов в офтальмологической практике сократилось. Однако сульфаниламиды используют при непереносимости антибиотиков или устойчивости к ним микробной флоры. В настоящее время сульфаниламиды используются в качестве монотерапии редко (в связи с развитием резистентности), часто их комбинируют с антибиотиками. Основными показаниями для назначения сульфаниламидных препаратов в офтальмологии являются конъюнктивит, блефарит, кератит, профилактика и лечение гонорейных заболеваний глаз у новорожденных и взрослых. Благодаря широкому спектру действия, относительно низкой токсичности, хорошим фармакокинетическим свойствам, в т.ч. высокой биодоступности, фторхинолоны (ломефлоксацин, норфлоксацин, офлоксацин, ципрофлоксацин) часто применяются при лечении бактериальных инфекций глаз. Они хорошо проникают сквозь неповрежденный эпителий роговицы в ткани глаза. Терапевтическая концентрация в роговице и влаге передней камеры достигается через 10 мин после местного применения и сохраняется в течение 4–6 ч. При системном применении хорошо проходят через гематоофтальмический барьер во внутриглазную жидкость. В офтальмологии фторхинолоны применяют местно в виде инстилляций. Основными показаниями являются инфекционные заболевания век, слезных органов, трахома, бактериальный кератит, увеит, а также профилактика послеоперационных и посттравматических инфекционных осложнений. Грибковые заболевания глаз встречаются достаточно редко. Однако по мере увеличения количества больных со сниженным иммунитетом растет заболеваемость грибковыми инфекциями, в т.ч. глаз. Распространению возбудителей способствуют ослабление организма и иммунодепрессия, длительный прием антибиотиков или глюкокортикоидов. В настоящее время в России нет зарегистрированных офтальмологических форм противогрибковых средств. Для системного и местного применения используют амфотерицин В, нистатин, кетоконазол, миконазол, флуконазол. Противогрибковые ЛС специально готовят в лекарственной форме для наружного применения, введения под конъюнктиву или в стекловидное тело (амфотерицин В, миконазол). Паразитарные инвазии глаз наиболее часто бывают вызваныToxoplasma gondii. Для лечения токсоплазмоза эффективны пириметамин и дапсон. Для лечения вирусных поражений глаз применяют противовирусные (идоксуридин, ацикловир и др.) и иммуномодулирующие средства (интерфероны и др.). Антисептики используют для обработки краев век при лечении блефарита, конъюнктивита, для профилактики инфекционных осложнений после оперативных вмешательств, при травмах конъюнктивы, роговицы и др. Применяют однокомпонентные ЛС — мирамистин, пиклоксидин, этакридин, а также комбинированные препараты, в состав которых входит антисептик, например борная кислота (глазные капли, включающие раствор 0,25% цинка сульфата и раствор 2% борной кислоты). Для диагностики офтальмологической патологии, при некоторых офтальмологических операциях, при лечении глаукомы, увеита, косоглазия широко применяются вегетотропные средства. Медикаментозное лечение глаукомы направлено на две цели — снижение продукции внутриглазной жидкости (ВГЖ) и повышение ее оттока. К средствам, улучшающим отток ВГЖ, относятся: - м-холиномиметики (пилокарпин); -антихолинэстеразные (галантамин, неостигмина метилсульфат); - альфа-, бета-адреномиметики (эпинефрин). Средства, угнетающие продукцию ВГЖ: - альфа2-адреномиметики (клонидин); - бета-адреноблокаторы (бетаксолол, тимолол); - альфа-, бета-адреноблокаторы (проксодолол). Помимо вегетотропных средств для лечения глаукомы применяются: - препараты-аналоги простагландина F2альфа — латанопрост, травопрост (улучшают отток ВГЖ); - ингибиторы карбоангидразы — ацетазоламид, дорзоламид, бринзоламид (угнетают секрецию ВГЖ). В настоящее время для лечения глаукомы используют преимущественно препараты из двух групп — бета-адреноблокаторы и препараты-аналоги простагландина F2альфа. Для лечения воспалительных заболеваний глаз применяют глюкокортикоиды (в т.ч. комбинированные препараты, например, имеющие в составе глюкокортикоид и антибиотик), а также НПВС. Применение глюкокортикоидов в офтальмологии основано на их местном противовоспалительном, противоаллергическом действии. Показаниями к назначению глюкокортикоидов являются воспалительные заболевания глаз неинфекционной этиологии, в т.ч. после травм и операций — ирит, иридоциклит, склерит, кератит, увеит и др. После операции по поводу глаукомы глюкокортикоиды для местного применения замедляют рубцевание, подавляя инфильтрацию фибробластов. Наиболее предпочтительно применение местных форм (глазные капли или суспензия, мази), в тяжелых случаях — субъконъюнктивальные инъекции. Из монокомпонентных препаратов в офтальмологии применяются: бетаметазон, гидрокортизон, дезонид, дексаметазон, преднизолон, триамцинолон и др. Для лечения воспалительных и аллергических заболеваний глаз при наличии сопутствующей или подозреваемой бактериальной инфекции, скажем при некоторых видах конъюнктивита, в послеоперационном периоде назначают комбинированные препараты, содержащие в своем составе антибиотики, например капли глазные/ушные Гаразон (бетаметазон + гентамицин) или Софрадекс (дексаметазон + фрамицетин + грамицидин) и др. Из НПВС в России применяют диклофенак и индометацин (глазные капли). НПВС назначают для лечения конъюнктивитов неинфекционной природы, для профилактики и лечения послеоперационного и посттравматического увеита. Диклофенак используется для ингибирования миоза во время операций по поводу катаракты (совместно с мидриатиками) и для профилактики кистозной макулопатии. Для лечения аллергических заболеваний глаз, которые являются одними из самых распространенных в офтальмологии, местно используют как монокомпонентные, так и комбинированные противоаллергические средства, содержащие сосудосуживающие вещества, — альфа-адреномиметики (нафазолин, оксиметазолин и др.), Н1-антигистаминные средства (левокабастин и др.), стабилизаторы мембран тучных клеток (кромоглициевая кислота и др.). В качестве вспомогательных средств при операциях на переднем отделе глаза используются ирригационные растворы (0,9% раствор натрия хлорида), вязкоупругие средства, защищающие эндотелий роговицы и заполняющие пространство передней камеры (натрия гиалуронат, гипромеллоза), и внутрикамерные миотические средства — ацетилхолин, которые вводят в переднюю камеру глаза. При многих манипуляциях в офтальмологии используются местные анестетики: тетракаин (Дикаин 0,3–1% растворы), прокаин (Новокаин 1, 2, 5% растворы), лидокаин (1–4% растворы, 5% гель, 10% раствор в виде аэрозоля или спрея), оксибупрокаин (Инокаин 0,4%), тримекаин (1–3% растворы), бумекаин (Пиромекаин, 0,5% раствор), проксиметакаин (Алкаин 0,5%). Для длительной анестезии используют пленки глазные (например пленки с дикаином). В качестве диагностических средств при офтальмологическом обследовании используют мидриатики, местные анестетики, красители — например флуоресцеин натрия (для обнаружения повреждений роговицы и инородных тел при заболеваниях и травме глаза). Широкое распространение в современной офтальмологической практике получили витамины и микроэлементы (ретинол, тиамин, пиридоксин, цианокобаламин, аскорбиновая кислота, витамин Е, фолиевая кислота, витамин К, цинк), искусственные слезы и другие средства, увлажняющие глаза (гипромеллоза, карбомер), стимуляторы регенерации роговицы (декспантенол, актовегин). Номенклатура глазных лекарственных форм Глазные лечебные формы выделяются в особую группу лечебных веществ в связи со способом их применения. Слизистая оболочка глаза является самой чувствительной из всех слизистых организма. Она резко реагирует на внешние раздражители - механические включения, несоответствие осмотического давления и значения рН вводимых в глаз лечебных форм осмотическому давлению и значению рН слезной жидкости. Слезная жидкость является защитным барьером для микроорганизмов благодаря наличию в ней лизоцима (фермент муромидаза). При различных заболеваниях глаз содержание лизоцима в слезной жидкости значительно снижается, что способствует размножению микроорганизмов, которые вызывают тяжелые заболевания. Поэтому наряду с общими требованиями для многих лечебных форм к ним предъявляются повышенные требования: стерильность, стабильность, изотоничность, отсутствие механических включений и раздражающего действия, точность дозирования. При разработке ЛФ необходимо обеспечить следующие параметры:
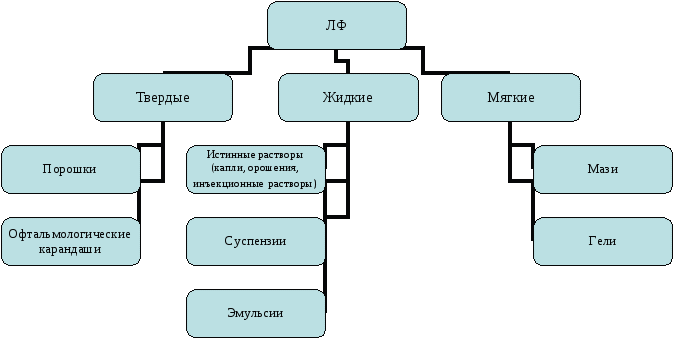 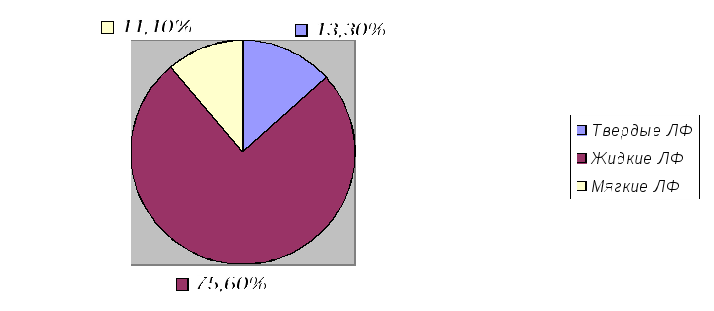 Рис.1. Распространенность различных глазных ЛФ В настоящее время при лечении и профилактике заболеваний глаз используются следующие глазные лечебные формы промышленного производства: капли, мази, пленки. Самой распространенной глазной лечебной формой являются капли, среди которых есть как растворы, так и суспензии. Глазные капли Основные требования, которым должны соответствовать глазные капли: 1. Стерильность; 2. Отсутствие механических включений; 3. Комфортность (изотоничность, оптимальное значение рН); 4. Химическая стабильность; 5. Пролонгирование действия. Рассмотрим каждый из этих пунктов отдельно и выясним как их реализовывают в масштабах больших фармацевтических производств.
Это одно из главных требований. Особенно опасна загрязненность глазных капель синегнойной палочкой и золотистым стафилококком. Был ряд случаев слепоты, которая наступала в результате использования нестерильных глазных капель. Наличие микробной микрофлоры обуславливает также нестойкость глазных капель при хранении. Через несколько дней после изготовления в нестерильных глазных каплях обнаруживаются видимые признаки микробной контаминации - муть, плесень, осадок. Стерильность глазных капель достигается такими же методами, как и стерильность растворов для инъекций - приготовлением в асептических условиях и использованием того или иного способа стерилизации. Способ стерилизации глазных капель зависит от устойчивости лечебных веществ в растворах к температурному воздействию. В связи с этим глазные капли можно разделить на три группы:
Довольно перспективным может быть метод стерилизации с использованием радиационного облучения, если его можно применить без снижения активности лечебных веществ. Этот метод позволяет значительно снизить требования к асептичности помещений без снижения качества изготовляемой продукции. Глазные капли, изготовленные асептически, или капли стерильные, могут загрязняться микроорганизмами в процессе использования. В связи с этим возникает необходимость добавления к глазным каплям консервантов, которые препятствуют росту и размножению микроорганизмов, попавших в глазные капли, и способствуют сохранению их стерильности в течение всего времени применения. Используются следующие консерванты: хлорбутанола гидрат (0,5 %), спирт бензиловый (0,9 %), сложные эфиры параоксибензойной кислоты (нипагин и нипазол, 0,8 %), соли четвертичных аммониевых оснований (бензалкония хлорид, 0,1 %), кислота сорбиновая (0,05 - 0,2 %). Группой ленинградских офтальмологов предложено в качестве консерванта для глазных капель добавление смеси, состоящей из 0,2 % левомицетина и 2 % кислоты борной. У многих больных при исследованиях было выявлено аллергические реакции на консерванты, содержащиеся в глазных каплях, у 30 % больных при исследованиях выявили повышенную чувствительность именно к консерванту глазных капель. Этот фактор следует учитывать при их производстве, для консервации следует использовать вещества, которые вызывают низкую аллергическую реакцию на их введение. 2. Обеспечение отсутствия механических включений. По аналогии с инъекционными растворами глазные капли фильтруются через стеклянные, бумажные или мембранные фильтры с одновременной стерилизацией. Поскольку при фильтровании происходят большие потери, а это отражается на точности концентрации лечебных веществ, в глазных каплях, особенно при очень низких концентрациях последних, прибегают к использованию концентрированных растворов. 3. Обеспечение комфортности. В большинстве случаев дискомфортные явления при использовании глазными каплями обусловлены несоответствием осмотического давления и значения рН глазных капель таковым в слезной жидкости. В норме слезная жидкость имеет осмотическое давление, такое же как плазма крови и как изотонический (0,9 %) раствор натрия хлорида. Желательно, чтобы и глазные капли имели такое осмотическое давление. Допускаются отклонения и показано, что глазные капли вызывают неприятные ощущения при концентрациях от 0,7 до 1,1 %. Иногда врачи выписывают гипертонические глазные капли, так как они оказывают более быстрое, особенно антимикробное, действие. Но гипертонические глазные капли плохо переносятся детьми. На комфортность глазных капель большое влияние оказывает значение рН. Большинство глазных капель имеет рН в пределах 4,5 - 9. Оптимальное значение - 7,4. При значениях рН больше 9 и меньше 4,5 глазные капли вызывают при закапывании сильное слезотечение, чувство жжения, рези, это следует учитывать при их изготовлении. 4. Обеспечение химической стабильности. Основными способами стабилизации глазных капель являются регулирование значений рН и введение в состав растворов, содержащих легкоокисляющиеся вещества, антиоксидантов. Для регулирования значения рН используются буферные растворы. Чаще всего в качестве буферного раствора применяется борная кислота в количестве 1,9 - 2 %. В качестве антиоксидантов при производстве глазных капель используют натрия сульфит, натрия метабисульфит и трилон Б ( ЭДТА ). 5. Обеспечение пролонгированного действия. Недостатком глазных капель является достаточно короткий, по сравнению с другими веществами период терапевтического действия. Это обусловливает необходимость их частого применения, а также представляет опасность для глаз. Например, максимум гипотензивного эффекта водного раствора пилокарпина гидрохлорида у больных глаукомой наблюдается только в течение 2 часов, поэтому приходится производить до 6 раз в сутки введение глазных капель. Частое применение водного раствора смывает слезную жидкость, содержащую лизоцим, и тем самым создает условия для возникновения инфекции. Сократить частоту применения глазных капель и одновременно увеличить время контакта с тканями глаза можно путем пролонгирования. Пролонгирование - это процесс включения в состав глазных капель вязких растворителей, которые замедляют быстрое вымывание лечебных веществ из глазного мешка. Существуют различные технологические методы пролонгирования лекарственных препаратов: повышение вязкости дисперсионной среды (заключение лекарственного вещества в гель); заключение лекарственного вещества в пленочные оболочки; суспендирование растворимых лекарственных веществ; создание глазных лекарственных пленок вместо растворов и др. Наиболее предпочтительным является заключение лекарственного вещества в гель или использование в качестве дисперсионной среды неводных растворителей (ПЭО – 400, масла и др.). В качестве геля для пролонгированных лекарственных препаратов чаще используют растворы высоко молекулярных соединений различной концентрации, что позволяет регулировать время пролонгирования. К таким веществам относятся метилцеллюлоза, карбоксиметилцеллюлоза и натрий карбоксиметилцеллюлоза (1%), поливинилпирролидон, коллаген и другие высоко молекулярные соединения, (пример – глазные капли в виде 10% раствора сульфацил натрия, пролонгированные 1% метилцеллюлозы). Для придания препаратам пролонгированного действия применяют также регуляторы вязкости, так, например, при производстве глазных капель за счет замедленного высвобождения активных веществ используют следующие продукты: Агар экстрачистый, мелкий порошок Гидроксипропилметилцеллюлоза Walocel® L(+) Винная кислота, порошок экстрачистый DL-Яблочная кислота EMPROVE® Карбоксиметилцеллюлоза Walocel® Крахмал водорастворимый экстра чистый Натрия лаурилсульфат Хлорид натрия экстра чистый, с низким содержанием эндотоксинов Усиление и пролонгирование действие объясняется увеличением продолжительности нахождения веществ в конъюнктивальном мешке, медленным, но полным всасыванием их через роговицу. Например, количество инстилляций 2% растворов пилокарпина гидрохлорида, приготовленных с 2% Nа - солью карбоксиметилцеллюлозы у больных было сокращено до 3 раз в сутки вместо 6 инстилляций водного раствора без добавления пролонгаторов. |
