курсовая работа. Курсовая работа Макарова Озгмс-21-1-у. Курсовая работа по дисциплине Национальная и региональная экономика по теме Современное состояние и перспективы развития здравоохранения
 Скачать 162.98 Kb. Скачать 162.98 Kb.
|
    Государственные организации здравоохранения Муниципальные организации здравоохранения Частные организации здравоохранения Органы управления здравоохранением   Центральные (республиканские) Местные (краевые, областные, городские, районные Схема 1 – Система здравоохранения В  органы управления следует включить центральные (республиканские), местные (краевые, областные, городские, районные). К центральным органам, как известно, относятся министерства здравоохранения, несущие ответственность за состояние и развитие медицинской помощи. К местным органам относятся комитеты по здравоохранению при городской, районной, областной администрации, осуществляющие деятельность по развитию сети учреждений здравоохранения, их рациональному размещению, организации первой медицинской помощи населению. Органы здравоохранения координируют и направляют работу медицинских учреждений, а также создают единство методов и организационных принципов. органы управления следует включить центральные (республиканские), местные (краевые, областные, городские, районные). К центральным органам, как известно, относятся министерства здравоохранения, несущие ответственность за состояние и развитие медицинской помощи. К местным органам относятся комитеты по здравоохранению при городской, районной, областной администрации, осуществляющие деятельность по развитию сети учреждений здравоохранения, их рациональному размещению, организации первой медицинской помощи населению. Органы здравоохранения координируют и направляют работу медицинских учреждений, а также создают единство методов и организационных принципов.Задачей государства является обеспечение системы здравоохранения необходимыми финансовыми средствами для оказания доступной и качественной медицинской помощи, поскольку здоровье общества играет значительную роль в экономическом развитии. Я считаю, что современный врач должен рассматривать свою профессию не только с профессиональной точки зрения, но и должен разбираться в финансировании частной, страховой и государственной медицины, разбираться в вопросах ценообразования. Эти знания нужны для того, чтобы выбирать рациональные схемы обследования для лечения больных, так как в рыночных отношениях врачи являются продавцами медицинских услуг. Также врачи не должны забывать о своем профессионализме. Повышение квалификации работников проводится не реже одного раза в 5 лет в течение всей их трудовой деятельности. Об этом сказано в приказе Министерства здравоохранения Российской Федерации от 3 августа 2012 г. № 66н "Об утверждении Порядка и сроков совершенствования медицинскими работниками и фармацевтическими работниками профессиональных знаний и навыков путем обучения по дополнительным профессиональным образовательным программам в образовательных и научных организациях". Поэтому для современных врачей важным является знания любого профиля основных понятий экономики здравоохранения и подготовка специалистов в этой области.
Классификация факторов, влияющих развитие здравоохранения     Экономические Политико-правовые Технологические Социальные   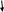 Уровень развития организационной системы Социальные факторы регионального развития Внешние 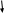 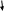 Внутренние Уровень социально-экономического положения пациентов врачей  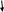 Уровень развития инфраструктуры и ресурсного обеспечения здравоохранения Реализация принципов социальной справедливости    Уровень научного обеспечения проблем управления системой Природные Наличие медицинских услуг Инновационный потенциал региона в здравоохранении  Схема 2 – Классификация факторов, влияющих на функционирование системы здравоохранения. Экономические факторы, прежде всего, влияют на процесс распределения ресурсов в области охраны здоровья граждан. К политико-правовым факторам, относится политика в общем и определенные программы в области муниципального, регионального, государственного здравоохранения. К технологическим факторам относят – последние достижения и инновации в сфере производства и оказание медицинских услуг. К социальным факторам относят – тенденции изменения покупательного поведения, культуре поведения, питании, заботе о здоровье. Природные влияют на уровень заболеваемости в том или ином континенте. В то время как в южном континенте благоприятный климат, люди болеют значительно реже, чем в северной континенте, из-за недостатка тепла и климатических условий. К основным факторам развития здравоохранения по мнению А.И. Шумской, В.С. Лукевича, Б.А. Винокурова, относятся, в первую очередь, внедрение новые технологий обслуживания и лечения населения, а также увеличение объема медицинских услуг. Но самым главным фактором вне зависимости от формы собственности медицинских учреждений приходится качество и уровень медицинской помощи. Также в пределах концепции развития здравоохранения в РФ до 2020 года, стали известны основные факторы результативного здравоохранения Российской Федерации, к которым относятся: - развитие организационной системы, которая позволяет обеспечить формирование здорового образа жизни и оказание квалифицированной бесплатной медицинской помощи всему населению Российской Федерации; - совершенствование инфраструктуры и ресурсного обеспечения здравоохранения, которое включает в себя финансовое и технологическое обеспечение лечебных учреждений, основанные на инновационном подходе; - наличие достаточно подготовленных медицинских кадров, которые способны легко решать задачи, поставленные перед здравоохранением Российской Федерации. Вышеперечисленные факторы являются взаимозависимыми, в следствие этого модернизация здравоохранения требует гармоничного формирования всех факторов и всей системы в общем. Перечислим некоторые из факторов, которые приводят к отсутствию или непродуктивной конкуренции и которые в принципе не позволяют создать конкурентную среду в здравоохранении: 1. Многоуровневая система потребителей (посредников) медицинских услуг: государство; фонды обязательного федерального и территориального медицинского страхования; пациенты; управление медицинским учреждением; доктора. 2. Конфликт интересов субъектов в сфере производства и потребления медицинских услуг. 3. Отсутствие объективных показателей качества оказания медицинской помощи пациентам, врачам и плательщикам. Невозможность установления четкого соотношения цены и качества оказываемой медицинской услуги. 4. Специфика пациента как потребителя медицинских услуг и то, как он отличается от потребителей других (немедицинских) товаров и услуг, является своего рода абсолютным приоритетом для сохранения жизни и здоровья без учета возможных затрат. 5. Отсутствие возможностей и недостаточная осведомленность пациентов о ценах на медицинские услуги у разных врачей. Все это позволяет оценить отсутствие базовой системной структуры в текущем состоянии здравоохранения, а значит, и соответствующие взаимоотношения между субъектами такой системы, что позволяет реализовать на практике такой механизм повышения качества медицинских услуг. В настоящее время в системе здравоохранения России существует ряд существенных противоречий. В частности, некоторые из них могут включать: 1) противоречие между системой стимулов в сфере здравоохранения и основным законодательством о конкуренции (высокие цены на медицинские услуги сохраняются даже при избытке предложения); 2) противоречие между дорогими медицинскими технологиями и всеобщим доступом к медицинским услугам; 3) противоречие между реальной доступностью пациентов и дороговизной медицинских услуг (без повышения качества оказания медицинской помощи); 4) противоречие, заключающееся в том, что действующая система стимулирования медицинского труда стимулирует инновации, увеличивает затраты или улучшает качество без соответствующего снижения стоимости медицинских услуг На сегодняшний день сфера здравоохранения характеризуется недостатком ресурсного и финансового обеспечения, а также тяжелым режимом функционирования лечебных учреждений. Проблему выживания здравоохранения, находящейся на государственном финансировании, можно обусловить переходом на рыночную экономику, в условиях которой: либерализация цен, высокий уровень инфляции и, прежде всего, дефицит государственного бюджета. В этих условиях приходится искать оптимальные формы социальной поддержки здравоохранения. В Российской Федерации нынешнее положение в здравоохранительной системе определено недостатками в части кадрового, ресурсного, технического и финансового обеспечения. Также присутствуют хронические проблемы, которые, первым делом, связаны с недостаточной эффективностью функционирования медицинских учреждений, качеством медицинского обслуживания и, конечно, недостаточно квалифицированными специалистами и больничными койко-местами. В России редко разрабатываются какие-либо лекарственные препараты, почти не развивается медицинское оборудование. В последние годы в систему здравоохранения было вложено достаточное количество финансовых средств, но все это не закончилось успехом, так как все это не сопровождалось масштабными и финансово-экономическими мероприятиями. 2. АНАЛИЗ СОВРЕМЕННЫХ ПРОЦЕССОВ РАЗВИТИЯ ЗДРАВООХРАНЕНИЯ В РФ 2.1 ТЕНДЕНЦИИ И ПРОБЛЕМЫ РАЗВИТИЯ ЗДРАВООХРАНЕНИЯ В РОССИИ В рамках исследования необходимо рассмотреть основные показатели и тенденции развития здравоохранения в стране. Проведенный анализ позволит определить проблемные точки в системе здравоохранения. При этом анализ сложившейся ситуации ограничен официальными статистическими данными, на конец 2020 года органами государственной статистики подготовлены стат. данные до 2018 года, обновления стат. информации по теме здравоохранения планируется в первый квартал 2021 года. Для анализа сферы здравоохранения необходимо сравнить объемы государственных расходов на здравоохранение в странах мира. Сравнение Российской Федерации по данному показателю с другими странами представлена в приложении Б, в таблице 2 представлено сравнение с некоторыми странами Европы.
Таблица 2 – Государственные расходы на здравоохранение по странам мира (в процентах к ВВП) Из данной таблицы мы видим, что государственные расходы на здравоохранение в России по сравнению с другими странами оставляют желать лучшего. Если сравнивать расходы Германии и России, то Россия отстает 6,2%. Таким образом, ситуация в России достаточно плачевная, если сравнивать показатели по Европе в целом. Таблица 3 - Расходы бюджетной системы Российской Федерации на здравоохранение в процентах к ВВП
В таблице мы видим, что по сравнению с предыдущими годами федеральный бюджет в 2018 году относительно выше других годов. Но если углубиться и рассмотреть куда в большем объеме идет финансирование, то можно узнать, что на оказание медицинской помощи тратится около 85% средств, из которых 70% идут в фонд оплаты труда (ФОТ). [Финансирование здравоохранения в России. Таблица 3 - Среднегодовая численность занятых в здравоохранении
Из данных из таблицы мы можем заметить тенденцию к снижению с каждым годом. С 2015 по 2018 год численность занятых снизилась 2,1%. Все эти показатели, в рамках исследования, связаны с оплатой труда рабочим. Врачи, медики не получают достаточного объема заработной платы, из-за чего нет мотивации. Таблица 4 – Среднемесячная номинальная начисленная заработная плата работников организации, занятых в здравоохранении, по формам собственности
В данной таблице мы видим, что в период с 2017 по 2018 заработная плата увеличилась 8047 тысяч рублей. В государственной на 8685 тыс. руб. В муниципальной объем заработной платы увеличился на 5919 тыс. руб. В частной заработная плата увеличилась на 4369 тыс. рублей. Таким образом, наибольший прирост заработной платы произошел в государственных больницах и поликлиниках. Между тем, сколько бы не составляла номинальная заработная плата рабочему персоналу, главврачи больниц и поликлиник распределяют зарплату по своему усмотрению. Таблица 5 – Инвестиции в основной капитал, направленные на развитие здравоохранения
Из данных, представленных в таблице мы можем заметить, что инвестиции вложенные на развитие здравоохранения увеличиваются с каждым годом. В период с 2015 по 2018 количество инвестиций увеличилось на 76288 тыс. руб. Но этого все ровно недостаточно для полноценного развития системы здравоохранения. В 2018 году в связи с продолжающимся сокращением численности женщин активного репродуктивного возраста, показатель рождаемости снизился на 5,2 % и составил 11,5 на 1 000 населения (рис. 1). 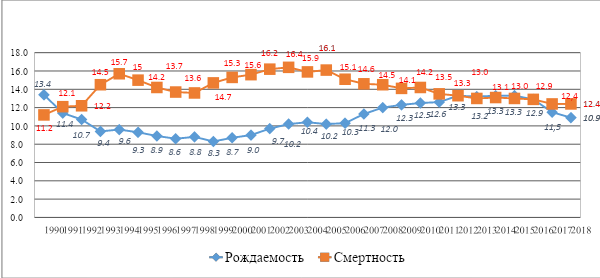 Рисунок 1 - Динамика рождаемости и смертности (на 1 000 населения) За 12 месяцев 2018 года родилось 1 599 316 человек, что на 90 568 человек меньше (на 5,4 %), чем за аналогичный период 2017 года – 1 689 884 человека. Таблице 6 - Анализ заболеваемости населения по основным классам
В данной таблице мы рассчитали абсолютный прирост заболеваемости населения, удельный вес, рассчитали средний удельный вес каждого вида заболеваемости, а также рассчитали массу структурного сдвига по каждому виду заболеваемости. Из этих данных мы можем сделать вывод о том, что общая численность заболеваемости увеличилась на 914 тысяч человек. Самое значительное увеличение наблюдается у болезни органов дыхания. В большей степени это связано с неблагоприятной экологической обстановкой. Зачастую, загрязнение окружающей среды отходами производств, становится одной из причин болезней органов дыхание. А также само отношение человека к своему здоровью. Провоцируют эти заболевание такие факторы как: курение, злоупотребление алкоголем и другие патологии, такие, к примеру, как сахарный диабет. На втором месте болезни системы кровообращения, чаще всего эта заболеваемость происходит из-за постоянных стрессов, ожирения, физических нагрузок или сахарного диабета. Третье место занимают новообразования. Из отрицательных показателей 1 место занимает болезни органов пищеварения, мы видим, что случаев заболеваемости органов пищеварения стало меньше на 307. На 2 месте по отрицательным значениям некоторые инфекционные и паразитарные болезни. И третье место занимает болезни нервной системы. Рассчитывая средний удельный вес показателей, мы видим, что болезни органов дыхания все также занимают первое место и его значение 44,72. Второе место по среднему удельному весу занимает болезнь органов пищеварение. А третье у органов кровообращения. Самый наименьший показатель наблюдается у болезни нервной системы, он составляет 0,52 и в 3 раза меньше чем у некоторых инфекционных и паразитарных болезней. Таким образом, заболевания органов дыхания остаются на первом месте по всем заболеваниям. На последнем месте остаются новообразования. Таблица 7 - Динамика основных показателей по виду экономической деятельности в области здравоохранения
За период 2000-2009 гг. тенденцию к уменьшению количества больниц и коек можно оправдать перераспределением ресурсов на уровень поликлиник. Таблица 8 – Численность медицинского персонала
В 2005 г. число работников, занятых в здравоохранении, составляло 690,3 тыс. человек, это на 19,1 меньше чем в 2014г. Соотношение врачей и среднего медицинского персонала в РФ составляет 1:2,3, тогда как в развитых странах оно в среднем равняется 1:3,1. Это неоптимальное соотношение в нашей стране, поэтому необходимо постепенно доводить до уровня развитых стран, что позволит врачам сконцентрироваться на выполнении своих основных функций. Этим и можно аргументировать рост врачей и медицинского персонала. Надо отметить, что стратегия оптимизации медучреждений основывалась на западном опыте, где 70% услуг оказывается амбулаторно, в России же пропорция обратная — таковых было только 30%. Соответственно, сокращение больничных коек, по задумке, должно было увеличить доступность амбулаторной помощи для пациентов. Таблица 9 – Импорт лекарственных средств в РФ
В данной таблице, мы видим, что в период с 2015 по 2018 импорт лекарственных средств увеличился на 1219, у прочих лекарственных средств импорт увеличился на 1018, у лекарственных средств, содержащих антибиотики импорт увеличился на 9, у лекарственных средств, содержащих инсулин импорт уменьшился на 42. Согласно этой статистике можно сделать вывод о том, что с каждым годом заболеваемость населения растет, соответственно импорт лекарственных средств также увеличивается. На сегодняшний день государственные гарантии безвозмездной медицинской помощи, можно сказать, на универсальной основе стали пустой декларацией. В 2009 году анализ и исследование финансовых показателей реализации территориальных программ государственных гарантий разрешил установить дефицит их финансирования в 60 субъектах РФ. Суммы за медицинские услуги становятся все больше. Расходы на медицинскую помощь, которые были проведены в последние годы показали, что объем данных расходов составил 40-45% от совокупных затрат на медицинскую помощь, таких как личные и государственные. Более 50% пациентов платят за лечение в стационарах, 30% - за амбулаторно-поликлиническую помощь, 65% - за стоматологические услуги. Около 30% приходится в России на посещение участкового врача больного, в то время как в западных странах частота посещений составляет 4-10%. Длительность пребывания больных в стационаре в российском здравоохранении значительно выше, чем в европейских странах. Проблемы функционирования современной системы ОМС можно разделить на 2 группы, такие как: финансовые и организационные. К основным финансовым проблемам можно отнести следующие: Огромная нехватка денежных средств, связанная из-за отсутствия ощутимого экономического роста в стране. Уже давно доказано, что недостаток объема государственного финансирования здравоохранения порождают снижение показателей здоровья населения, а также неравенство между людьми разного социального положения в качестве и доступности медицинской помощи, приводит к разорению самых незащищенных слоев населения и резко снижает довольство населения медицинской помощью. По итогам аудита Счетной палаты РФ найдена взаимосвязь между основными демографическими показателями и уровнем финансирования медицинской помощи (ожидаемая продолжительность жизни, смертность трудоспособного населения, смертность младенцев). Недостаточное финансирование системы ОМС на страхование неработающего населения имеет три главные причины: 1) Отсутствие законодательной основы по размеру страхового взноса на неработающее население; 2) Несоблюдение закона о медицинском страховании администрациями субъектов РФ в части страховых взносов на неработающее население; 3) Непогашение сформировавшейся значительной финансовой задолженности по страховым взносам на неработающее население в ряде субъектов РФ. Недостаток финансового покрытия территориальных программ ОМС. Из-за отсутствия сбалансированности финансовых возможностей системы обязательного медицинского образования и объемов медицинской помощи и возникает данная причина. Многоканальность финансирования медицинских организаций. Многоканальность финансирования, а также платная медицинская помощь, бюджет, ощутимо снижает возможности контроля за расходованием средств в лечебно-профилактических учреждений. Большое количество способов оплаты медицинских услуг, оказываемые как в стационарных, так в амбулаторно-поликлинических учреждениях системы здравоохранения. Ощутимо затратные способы оплаты и оплата медицинских услуг по смете приходятся недопустимыми на сегодняшний день. Из-за множества способов оплаты значительным препятствием служит при проведении межтерриториальных взаиморасчетов между территориальным фондом обязательного медицинского страхования (ТФОМС) за медицинскую помощь, которая оказана гражданам за пределами территории их страхования. Низкие тарифы оплаты медицинских услуг. Как известно, структура тарифов в системе обязательного медицинского образования формируется на основе из выделяемого финансирования и планируемого объема, а не расчетной стоимости лечения законченного случая. Проблемы российской системы здравоохранения. Сперва, стоит отметить, что низкая эффективность всей системы здравоохранения порождает низкое качество предоставляемых медицинских услуг. В следствии чего причинами становятся: 1) Дефицит специалистов, нехватка больничных учреждений, недостаточность медицинского оборудования, все это провоцирует длинные очереди пациентов. Врачи начинают работать в спешном режиме из-за чего снижается качество медицинских услуг. 2) Слишком короткий график приема пациентов. Выходит, что график приема до 14 часов дня, пациенты, которые не успели попасть на прием, вынуждены прийти на следующий день. В следствии чего, должны снова отпрашиваться с работы, что понесет за собой ряд невыполненных обязанностей и, что может сказаться на самой компании. 3) Трудно своевременно получить медицинскую помощь. Причины мы сможем увидеть в пункте 1, добавлю еще, что дороговизна лекарственных средств и медицинских услуг, так же влияет на своевременное получение медицинской помощи. 4) Низкая квалификация врачей. Часто происходит так, что в двух разных поликлиниках врачи ставят совершенно различные диагнозы, что влечет за собой неэффективность лечения. 5) Старое медицинское оборудование. И на сегодняшний день в некоторых поликлиниках можно встретить советское оборудование. А если и имеется новое технологичное оборудование, то стоит больших денежных средств. 6) Низкая заработная плата и отсутствие мотивации дальше расти. Попытка изменить систему финансирования здравоохранения в России была совершена в 1990 году. Данная попытка должна была поменять систему бюджетного финансирования, а также помочь повышению экономической устойчивости работы отрасли и увеличению её эффективности использования ресурсных возможностей. То есть можно сказать, что эта попытка заключалась во введении системы обязательного медицинского страхования (ОМС). Но как оказалось бывшую бюджетную систему просто лишь частично заменили на страховую. В итоге стало только хуже: соединение бюджетной и страховой систем создало новую «болезнь» системы российской системы здравоохранения - сокращающийся уровень ответственности за ее финансирование. 2.2 ТЕРРИТОРИАЛЬНАЯ СТРУКТУРА ЗДРАВООХРАНЕНИЯ Таблица 10 - Общая заболеваемость населения Российской Федерации по федеральным округам
Исходя из вышеперечисленных данных, мы можем сказать, что Северо– Западный федеральный круг занимает 1 по заболеваемости, вероятно, это связано с климатическими условиями, так как значительная часть СЗФО находится севернее Полярного круга в холодном поясе. Второе место занимает Северо-Западный федеральный округ. Вероятно, это связано с неблагоприятными условиями проживания. СЗФО характеризуется высоким уровнем загрязнения атмосферного воздуха. Третье место приволжский федеральный округ занимает третье место по заболеваемости населения. Это можно охарактеризовать тем, что в ПФО почти 21% старше трудоспособного возраста. Среди пенсионеров доля женщин занимает почти 70%. Среди классов болезней, занимающих лидирующее место в качестве причин смерти, отмечен рост заболеваемости болезнями системы кровообращения (табл. 3.3) во всех федеральных округах. Максимальный рост отмечен в Дальневосточном – на 5,2 %, Южном – на 4,6 %, Северо-Кавказском – на 3,8 %, Уральском – на 3,7 % и Приволжском – на 3,3 % федеральных округах, при общероссийском значении +3,0 %. Заболеваемость населения новообразованиями по Российской Федерации в целом выросла на 2,3 %. Рост заболеваемости наблюдается во всех федеральных округах, за исключением Северо-Кавказского федеральном округа, где отмечено снижение на 1,8 %. Наибольший рост заболеваемости наблюдается: в Северо-Западном – на 7,1 %, Уральском федеральном округе – на 3,5 %, Центральном – 3,0 %, Сибирском – 1,9 %, Дальневосточном – 1,7 %, Приволжском и Южном федеральных округах – 1,6 %. Число травм, отравлений и некоторых других последствий воздействия внешних причин выросло в целом по Российской Федерации на 0,9 %, в том числе в большинстве федеральных округов: Сибирском – 4,0 %, Центральном и Южном – 3,0 %, Северо-Западном – 0,6 %. В трех федеральных округах наблюдается снижение: Дальневосточном (7,8 %), Уральском (-1,7 %), Северо-Кавказском (-0,9 %) и Приволжском (-0,4 %). Наиболее низкий уровень заболеваемости населения болезнями системы кровообращения отмечается в Республике Тыва – 10 302,4 (в 2,4 раза ниже, чем в целом по Российской Федерации), Кабардино-Балкарской Республике – 10 510,3 (в 2,4 раза ниже), Республике Дагестан – 11 262,8 (в 2,2 раз ниже) на 100 тыс. населения. Сами врачи отмечают, что последнее десятилетие они с нетерпением ждали реформы в надежде, что она положит начало изменениям в медицинском образовании. Однако изменения с годами только усугубили ситуацию. В частности, стратегия активного внедрения квоты врачей общей практики не подкреплена надлежащим качеством обучения (так как нет специальной образовательной программы). По словам врачей, «только оценки ставят, лекции теряются, есть серьезная проблема с переподготовкой». Таблица 11 – Численность среднего медицинского образования
Из данной таблицы, мы можем заметить, что численность населения с каждым годом растет, особенно это наблюдается в центральном федеральном округе. В рамках исследования, такой показатель, связан, в первую очередь, с территориальным значением и с заработной платой центрального федерального округа. Самый низкий показатель наблюдается у Северо-Кавказского федерального округа. Одной из причин таких низких показателей является недостаточное финансовое обеспечение данной области. Отставание в развитии и, прежде всего, недостаточное финансирование, непосредственно отражаются на материально-техническом и кадровом обеспечении сферы здравоохранения в регионе СКФО. Таблица 12 – Инвестиции в здравоохранение по федеральным округам за 2018г.
| ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
