невропатология. Л. О. Бадалян невропатология предисловие к второму изданию этот учебник
 Скачать 2.77 Mb. Скачать 2.77 Mb.
|
|
Синдромы поражения тройничного нерва При раздражении тройничного нерва (той или иной его ветви) возникают очень сильные боли, которые иррадиируют во все веточкинерва. Они выражены в области лба, волосистой части головы, глаза, уха, щеки, нижней челюсти, отдает в зубы. Для определения локализации основного поражения выявляют болевую точку в местах выхода ветвей нерва. Поражение узла тройничного нерва и чувствительного корешка тройничного нерва вызывает нарушение чувствительности в зоне иннервации всех веточек нерва, а также высыпание пузырьков на лице по ходу отдельных нервных стволов. Поражение одной из ветвей тройничного нерва приводит к нарушению всех видов чувствительности, иннервируемой этой ветвью, к появлению болей и к угасанию соответствующих рефлексов (при поражении глазной ветви исчезают надбровный, корнеальный и конъюнктивальный рефлексы; при поражении нижнечелюстной ветви — нижнечелюстной рефлекс). Синдромы зрительных нарушений Нарушение остроты зрения Снижение остроты зрения называется амблиопией; отсутствие зрения — амаврозом. У взрослых и детей старшего возраста острота зрения составляет 1,0. Такая острота зрения устанавливается только после 5 лет. В первом полугодии жизни она равна 0,02 — 0,04, к 1 году достигает 0,1. При резком снижении зрения, когда больной не различает буквы или картинки на таблице, его просят считать пальцы исследующего на расстоянии 1 м от глаз (в данном случае острота зрения 0,02). Если больной считает пальцы с расстояния 0,5 м, то это соответствует остроте зрения 0,01. Если же больной различает лишь свет и тень, то остроту зрения обозначают 1/∞ (бесконечно мала). Снижение остроты зрения (амблиопия) может быть следствием поражения глазного яблока, зрительного нерва и других отделов зрительного анализатора. Амблиопия нередко является следствием неврита зрительного нерва. Неврит зрительного нерва может входить в симптомокомплекс разных заболеваний (менингиты, арахноидиты, наследственно дегенеративные заболевания), но он может быть и самостоятели ным заболеванием. Неврит зрительного нерва проявляется снижением остроты зрения на один или оба глаза; в некоторых случаях он может приводить к полной слепоте — амаврозу. На пораженном глазу нет прямой реакции зрачка на свет; содружественная реакция сохранена лишь в тех случаях, когда другой зрительный нерв не поражен. При двустороннем неврите отсутствует как прямая, так и содружественная реакция зрачков на свет. Иногда выявляются нистагм и косоглазие. Течение неврита зрительного нерва может быть различным и зависит от причины, вызвавшей заболевание, характера основного патологического процесса и времени его развития. Патология зрительного нерва в период новорожденности развивается вследствие влияния различных вредных факторов во внутриутробном периоде и во время родов. Эти нарушения проявляются недоразвитием зрительного нерва и могут сочетаться с аномалиями развития нервной системы и глаза. Дети рождаются со снижением зрения или слепыми. У них снижены или отсутствуют защитный мигательный рефлекс на яркий свет, фиксация взора на предмете, не формируется прослеживание за движущимся предметом. Моторное и психическое развитие ребенка зависят от особенностей формирования нервной системы; при врожденной атрофии зрительного нерва это развитие чаще всего бывает нарушено. Диагноз “неврит зрительного нерва” подтверждается исследованием остроты зрения и глазного дна. Обнаруживают побледнение диска зрительного нерва, сужение сосудов (особенно артерий). Ретробульбарный неврит зрительного нерва может протекать без изменений на глазном дне. Если атрофия зрительного нерва развивается вследствие повышения внутричерепного давления (вторичная атрофия), диск зрительного нерва бледен и имеет нечеткие границы. Могут иметь место сужение артерий и расширение вен. Нарушения цветоощущения Нарушения цветоощущения могут быть в виде полной цветовой слепоты (ахроматопсия), частичного нарушения восприятия цветов (дисхроматопсия). Дальтонизм — неспособность различать зеленый и красный цвет — один из видов дисхроматопсии и встречается довольно часто. Своеобразным видом нарушений цветоощущения является видение окружающего в одном цвете. Это иногда встречается при отравлении некоторыми лекарствами (акрихин, сантонин). В детской практике нарушения цветоощущения большого значения не имеют. Практическое значение они приобретают при выборе профессии и трудоустройстве. Абсолютным противопоказанием является устройство людей с нарушениями цветоощущения на работу на транспорт и на работу, связанную с необходимостью строгого различения основных цветов. Нарушения полей зрения Нарушения полей зрения выражаются в концентрическом сужении, выпадении отдельных его участков (скотомы) и выпадении половин полей зрения (гемианопсия). Концентрическое сужение полей зрения чаще бывает результатом ретрообульбарного неврита зрительного нерва — поражения зрительного нерва по выходе его из глазницы в полости черепа. Скотомы также могут появиться при невритах зрительного нерва. Но ни могут наблюдаться и при мелких очагах поражения в области затылочной доли мозга. Гемианопсии возникают при поражении перекреста зрительных нервов, зрительных трактов, зрительного бугра или затыльных долей коры головного мозга из-за того, что зрительные тракты несут в себе нервные волокна от половины сетчатки (наружно глаза своей стороны и от половины сетчатки (внутренней) противоположного глаза. Каждой половине сетчатки соответствует противоположное поле зрения (см. рис. 26, а). Поэтому наружные половины сетчатки обоих глаз воспринимают свет с внутренних (носовых) полей зрения, а внутренние половины сетчаток обоих глаз воспринимают свет с наружных полей зрения. Гемианопсии могут быть разноименные (гетеронимные), когда выпадают противоположные поля зрения в обоих глазах (правое и левое поля), и гомонимные, когда выпадают одноименные поля зрения. Гетеронимные гемианопсии возникают при поражении перекреста зрительных нервов, гомонимные — при поражении зрительного тракта, зрительного бугра, затылочных долей коры головного мозга (см. рис. 26, б). При поражении отдельных частей затылочных долей коры головного мозга может наблюдаться выпадение четверти полей зрения глаза на своей стороне и в противоположном глазу (квадрантная, или четвертичная, гемианопсия) (см. рис. 26, в). Синдромы нарушений слуха1 Понижение слуха обозначается термином “гипакузия”; утрата слуха, т.е. глухота, обозначается термином “анакузия”, или “сурдитас”. Одностороннее поражение слуховой зоны коры головного мозга, проводящих путей от ядер слухового нерва и зрительного бугра не приводит к нарушению слуха, так как импульсы из ядер слухового нерва приходят в кору головного мозга своей и противоположной стороны. В этом случае раздражения от обоих ушей проводятся в одно из полушарий коры по непораженной стороне. Одностороннее поражение слуха возникает только в случае поражения среднего и внутреннего уха, слухового нерва и его ядер. При поражении среднего уха (барабанная перепонка, слуховые косточки) характерны нарушение слуха на низкие тона и сохранность костной проводимости звука. При исследовании костной проводимости (производятся при помощи звучащего камертона. установленного на темени обследуемого) звук более усиленно воспринимается больным ухом. При поражении спирального (кортиева) органа (внутреннее ухо), слухового нерва и его ядер выпадает главным образом восприятие высоких тонов и утрачивается проводимость звука по кости. 1 Патология слуха подробно разбирается в курсе “Анатомия, физиология тология органов слуха и речи”. Частой причиной нарушения слуха является воспалительное поражение слухового нерва — неврит. Он может развиваться вследствие воздействия различных инфекционных агентов и токсических веществ. Он может возникать при многих инфекционных заболеваниях, при применении больших доз некоторых лекарств (стрептомицин, канамицин, хинин и др.). Неврит может входить в симптомокомплекс многих наследственных заболеваний. Неврит характеризуется прогрессирующим снижением слуха, иногда вплоть до полной глухоты. В первую очередь нарушается восприятие высоких тонов. Двустороннее врожденное снижение или отсутствие слуха приводит к формированию специфических особенностей психики и нарушению становления речи. При полном отсутствии слуха на ранних этапах развития ребенка может создаваться впечатление о его умственной неполноценности. У таких детей преобладает наглядно-образное мышление. В процессе познания мира они максимально используют сохранные анализаторы — зрение и тактильную чувствительность. По мере обучения ребенок овладевает дактильной и устной речью. На этой основе унего развивается и словесно-логическое, т. е. абстрактное, мышление. Большинство глухих и слабослышащих умственно сохранны. Однако при органических поражениях нервной системы (последствия менингитов, энцефалитов и т.п.) понижение слуха или глухота может сочетаться с другими неврологическими расстройствами и сопровождаться различными формами интеллектуальной недостаточности. Если глухота или понижение слуха наступают в более позднем возрасте, то могут развиваться такие особенности, как замкнутость, раздражительность, недоверчивость и др. Диагноз “неврит слухового нерва” подтверждается при аудиометрии, которая позволяет разграничить повреждения звуковоспринимающего и звукопроводящего аппарата и установить степень потери слуха. Глухие и слабослышащие дети обучаются в специальных учреждениях. СИНДРОМЫ ПОРАЖЕНИЯ ВЕГЕТАТИВНОЙ НЕРВНОЙ СИСТЕМЫ В зависимости от уровня поражения вегетативной нервной сисистемы могут быть выражены различные синдромы. При поражении гипоталамуса наблюдаются гипоталамические, или диэнцефальные, синдромы. Важнейшими из них являются синдром вегетативно-сосудистой дистонии, нейроэндокринный синдром, нарушение сна и бодрствования. Вегетативно-сосудистый синдром характеризуется приступами тревоги, страха, подавленного настроения в сочетании с покраснением или побледнением лица, повышением или падением артериального давления, головокружением, сердцебиениями. Нейроэндокринный синдром характеризуется нарушениями обмена веществ, дисфункцией половых желез, несахарным мочеизнурением. Нарушения сна и бодрствования проявляются приступами неодолимой сонливости, извращения формулы сна — сонливостью днем и бодрствованием ночью, бессонницей. Поражение узлов пограничного симпатического ствола приводит к расстройствам потоотделения, выпадению дермографизма и рефлекса “гусиной кожи”, истончению и сухости кожи. Докализация этих изменений зависит от уровня поражения. Поражение боковых рогов спинного мозга приводит к нарушению сосудистых рефлексов и потоотделению в зоне сегментарной иннервации. СИНДРОМЫ НАРУШЕНИЙ ВЫСШИХ КОРКОВЫХ ФУНКЦИЙ Расстройства гнозиса (агнозии) Гнозис (греч. gnosis — знание) — сложный комплекс аналитико-синтетических процессов, направленных на распознавание объекта как целого и отдельных его характеристик. Нарушения гнозиса называются агнозиями. В соответствии с видами органов чувств человека различают зрительные, слуховые, тактильные (соматосенсорные), обонятельные, вкусовые агнозии. Самостоятельную область составляют речевые агнозии. Зрительные агнозии возникают при поражении затылочной доли мозга; такое поражение приводит к выраженной “корковой слепоте”, при которой зрение как таковое остается сохранным, но полностью утрачивается зрительная ориентировка (рис. 78). Вся окружающая обстановка кажется больному чуждой и непонятной, в связи с чем он становится совершенно беспомощным. Например, больной может описать словами, как выглядела его рубашка, но не может ее узнать, вообще не понимает, что это такое. В некоторых случаях больной способен узнавать и различать отдельные характеристики предметов: величину, форму, характер поверхности, но не знает предмета в целом. Например, при предъявлении расчески он может сказать, что это продолговатый, плоский предмет “с зубчиками”, но что это такое — он не знает. При поражении затылочной доли правого полушария больной не узнает лиц родственников, знакомых, известных писателей и т.д. Так, с целью запомнить, а затем узнать лечащего врача больной вынужден запоминать, что его врач блондин и в кармане у него находится платок голубого цвета. Своеобразным признаком является также игнорирование левой половины поля зрения.  Рис. 78. Рисунки, предъявляемые больным для распознавания агнозии Например, рисуя по заданию домик, больной не дорисовывает его левую часть и не замечает этого дефекта (рис. 79). При право-полущарных зрительных агнозиях иногда наблюдается неузнавание своих собственных вещей. Больной понимает, что перед ним шапка, но не узнает в ней свою собственную. Слуховые агнозии (или душевная глухота) возникают при поражении височной доли мозга. Во время исследования слухового гнозиса предъявляют различные знакомые звуки: шелест бумаги, звон колокольчика, звяканье монет и т.д. При слуховой агнозии больной слышит звуки, даже может отличить один от другого, но не узнает их источника. 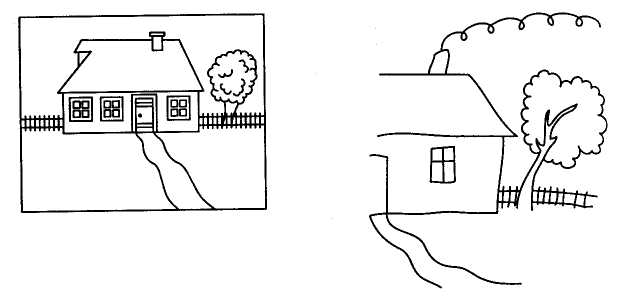 Рис. 79. Рисунок больного со зрительно-пространственной агнозией. Игнорирование левой стороны При правополушарной слуховой агнозии нарушается узнавание знакомых мелодий (амузия). Кроме того, плохо различаются мужские и женские голоса, голоса знакомых, речевые интонации. Тактильная (или соматосенсорная) агнозия возникает при поражении теменной доли мозга сзади от задней центральной извилины. Существуют несколько вариантов тактильной агнозии. Астереогноз — неспособность узнавать предметы на ощупь при сохранном узнавании их при помощи зрения. Расстройство схемы тела — неспособность показать части своего тела (нос, глаза, уши, правую руку и т.д.). Характерно, что при нанесении болевого раздражения на данную область больной легко ее обнаруживает и даже может назвать. Анозогнозия — неузнавание своего дефекта. Обычно наблюдается при поражении правого полушария. Например, больной с параличом правой руки и ноги отрицает наличие у него двигательных расстройств. Важно учесть, что при поражении лобных долей больные нередко пребывают в благодушном или апатичном состоянии и игнорируют свой дефект, хотя осознают его наличие. При слабоумии имеет место недооценка или полное непонимание своего дефекта. Эти состояния следует отличать от агнозии в строгом неврологическом понимании. Обонятельная и вкусовая агнозии заключаются соответственно в неузнавании запахов и вкусовых раздражителей. Эти виды агнозий не имеют существенного практического значения. Расстройства праксиса (апраксии) Праксис (греч. pragma — действие) — сложный комплекс аналитико-синтетических процессов, направленных на организацию целостного двигательного акта. Праксис — это автоматизированное выполнение заученных движений. Для выполнения таких движений “на едином дыхании” необходимы достаточная зрительно-пространственная ориентировка и постоянное поступление информации о ходе выполняемых действий. Расстройства праксиса называются апраксиями. Апраксии — своеобразные нарушения движений, при которых не наблюдается параличей. Различают три основных типа апраксии: моторную, или эфферентную, зрительно-пространственную и кинестетичеcкую, или афферентную. Нарушения речевого праксиса рассматриваются отдельно. При моторной (эфферентной) апраксии больной утрачивает способность совершать привычные, ставшие автоматизированными действия. К таким действиям относятся причесывание, застегивание пуговиц, завязывание шнурков, еда с помощью ложки, чистка зубов и множество других. Характерно, что у больного с моторной апраксией отсутствуют параличи, сохранены произвольные движения. Но он словно забывает, как надо причесываться, как пользоваться ложкой, как надевать рубашку и т.д. Моторная апраксия наблюдается при поражении нижнетеменных отделов коры мозга. При нарушении своевременности смены одних действий другими наблюдается своеобразное застревание на одних и тех же действиях: больной не способен завершить начатый двигательный акт. Например, получив задание показать, как размешивают сахар в стакане с чаем и потом пьют чай с ложечки, больной правильно демонстрирует первую операцию (размешивание), но не может переключиться на выполнение второй части задания. Более простая проба — чередование движений: постукивание по столу сначала ребром ладони, потом ладонной поверхностью, потом кулаком. Оказывается, больной не в состоянии чередовать даже два действия. Аналогичные пробы существуют и для лицевой мускулатуры, например попеременное причмокивание губами и пощелкивание языком. Такого рода пробы важны для выявления оральной (ротовой) апраксии при речевых нарушениях. Нарушение своевременности переключения двигательных команд наблюдается при поражении лобной доли. Зрительно-пространственная, или конструктивная, апраксия заключается в нарушении целенаправленных действий вследствие дефекта зрительно-пространственной ориентировки. Больной с такой формой апраксии не различает правую и левую стороны, плохо понимает смысл предлогов над, под, за, поэтому он не может, например, нарисовать лицо человека, изобразить циферблат часов с определенным положением стрелок, сложить из спичек квадрат или треугольник (рис. 80, 81). Конструктивная апраксия наблюдается при поражении теменно-височно-затылочной области. 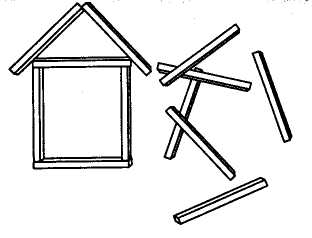 Рис. 80. Конструктивная апраксия. Больной не может сложить из палочек домик  Рис. 81. Рисунки больного с конструктивной апраксией Кинестетическая (афферентная) апраксия заключается в неспособности управлять движениями вследствие утраты контроля за положением исполнительных органов. Главный дефект — неумение придать произвольно определенную позу кисте, руке, языку, гуЬам. Кинестетическая апраксия носит название “апраксии позы”. Больному могут удаваться простейшие автоматические позы, например высовывание языка, открывание рта, сжимание кисти в кулак. Однако он не в состоянии выполнить более сложные действия (вытягивание губ “трубочкой”, оттопыривание мизинца и т.п.). “Апраксия позы” нередко приводит к нарушению привычной жестикуляции. Если больного просят погрозить пальцем, то он машет рукой из стороны в сторону. Больной не может правильно держать руку при рукопожатии. Нарушения жестикуляции могут наблюдаться и при моторной апраксии. В этих случаях больной способен придать руке исходную позу, однако он не знает, что ему следует делать дальше. Кинестетическая апраксия наблюдается при поражении теменной доли мозга. |
