М.И.Кузин. Хирургические болезни. Литература для студентов медицинских вузов Хирургические болезни Под редакцией
 Скачать 10.27 Mb. Скачать 10.27 Mb.
|
|
Рис. 26.1. Дренирование брюшной полости при перитоните. Для декомпрессии кишечника в тонкую кишку через рот или носовой ход проводят длинный двухпросветный зонд с множественными отверстиями. Через зонд из просвета кишечника аспирируют жидкость и газы, периодически промывают кишечник, вводят энтеросорбенты и антибактериальные вещества. Зонд на некоторое время рекомендуется ввести в прямую кишку для удаления содержимого толстой кишки, в котором имеется наибольшая концентрация микроорганизмов. При невозможности проведения зонда в кишечник в некоторых хирургических учреждениях накладывают илеостому. Выполнение илеостомии или эн-теротомии для опорожнения кишечника при перитоните нежелательно, так как эта процедура часто дает опасные осложнения. В корень брыжейки тонкой кишки в начале или в конце операции вводят 100—120 мл 0,25% раствора новокаина для предотвращения пареза кишки. Для дренирования брюшной полости при распространенном гнойном или гнилостном перитоните дренажи вводят в полость малого таза (справа и слева), под диафрагму (с обеих сторон) и под печень. Все дренажи выводят через отдельные проколы брюшной стенки по передней аксиллярной линии. На операционном столе в брюшную полость вводят 1—2 л раствора, для того чтобы убедиться в полноценности оттока жидкости и экссудата по дренажам. Рану передней брюшной стенки зашивают наглухо или только до подкожной клетчатки, чтобы избежать раннего нагноения. Через 3 — 4 дня рану закрывают наглухо. Экссудат, накапливающийся после операции, будет оттекать пассивно по установленным дренажам. Если во время операции выявлен распространенный гнойный перитонит, а источник инфекции удален, то для подавления резидуальной инфекции через установленные дренажные трубки осуществляют постоянное промывание (перитонеальный диализ/лаваж) брюшной полости. Предполагают, что этим достигается дальнейшее механическое очищение брюшной полости от резидуальной инфекции. В первые же сутки в верхние дренажи капельно вводят изотонический раствор хлорида натрия с добавлением к нему калия, натрия, хлора, кальция, учитывая их содержание в крови (рис. 26.1). Отток раствора происходит через нижние дренажи. Необходимо следить за тем, чтобы жидкость не накапливалась в брюшной полости, а количество введенной и выделенной жидкости было одинаковым. Такой способ промывания (диализа) называют проточным. Если количество оттекающей жидкости значительно меньше количества вводимой, то для предотвращения задержки жидкости в животе переходят на фракционное промывание. В этом случае вводят раствор в тот или иной дренаж и на несколько часов перекрывают его, а затем аспирируют жидкость и экссудат. Фракционное промывание уступает по эффективности проточному. При проточном промывании в течение суток капельно в брюшную полость вводят 8—10 л раствора, при фракционном — 2—3 л. Проточное промывание проводят в течение 2—3 дней. За это время, как правило, удается более или менее хорошо отмыть брюшную полость, удалить накапливающийся экссудат и пленки фибрина. Несмотря на промывание в брюшной полости образуются рыхлые спайки, отграничивающие дренажи от свободной брюшной полости, препятствующие ирригации всех отделов ее. Дальнейшее проведение промывания становится нецелесообразным. Недостатками проточного и фракционного промывания является большая частота (до 20%) формирования межкишечных, поддиафрагмальных и тазовых абсцессов вследствие слипания петель кишечника и отграничения экссудата в образовавшемся пространстве. Примерно так же часто возникают абсцессы при дренировании без промывания. В настоящее время для лечения распространенного гнойного перитонита с успехом применяют программированное, т. е. заранее запланированное, промывание (повторную ревизию и санацию) брюшной полости. В этом случае после операции края раны брюшной стенки лишь сближают швами на специальных прокладках. Иногда к краям апоневроза прямых мышц живота подшивают застежку "молния" или нейлоновую сетку, для того чтобы быстро, без дополнительной травмы тканей можно открывать и закрывать рану передней брюшной стенки при повторных ревизиях и санации. Через не полностью закрытую рану (лапаростому) происходит отток экссудата из брюшной полости. В зависимости от общего состояния пациента через 24— 48 ч проводят повторную ревизию брюшной полости, промывая ее, как во время операции. У больных с запущенными формами гнойного перитонита в среднем требуется 3-5 сеансов этапного промывания. Повторные ревизии прекращают, когда брюшная полость становится чистой, а экссудат прозрачным. Данная методика позволяет более радикально справляться с резидуальной инфекцией, предотвращать формирование абсцессов, существенно улучшить результаты лечения. Не следует рассматривать программированное промывание как лапаростому. При лапаростомии повторные ревизии и санации брюшной полости не производятся. При перевязках лишь меняют тампоны, закрывающие рану, а иногда тупым путем в пределах видимости разделяют рыхлые спайки между петлями кишечника и с краями брюшины. Если же источник перитонита во время первой операции не был ликвидирован (например, при несостоятельности пищеводно- или желудочно-кишечного анастомозов), то применение данного способа лечения нецелесообразно. При местном серозном перитоните после удаления органа, послужившего причиной перитонита, достаточно провести локальное промывание, ввести дренаж и закрыть рану. При серозно-гнойном перитоните, распространившемся на нижнюю или верхнюю часть брюшной полости, необходима тщательная санация и дренирование 1—2 двухпросветными трубками. При местном диффузном перитоните с серозным выпотом вблизи воспаленного органа после удаления последнего рану промывают, вводят дренаж и зашивают. Антибактериальная терапия включает введение антибиотиков внутривенно или внутримышечно. Эндолимфатическое и внутриартериальное введение не имеет существенных преимуществ. Основная цель — создание оптимальной концентрации препарата в крови в течение всего периода лечения — может быть достигнута внутривенным и внутримышечным введением препаратов. Перед операцией, за 1 ч до ревизии брюшной полости, необходимо ввести антибиотики широкого спектра действия (цефалоспорины последнего поколения, аминогликозиды, метронидазол или карбопенемы). Предпочтение отдается комбинации из 2—3 препаратов разных групп, для того чтобы воздействовать на анаэробную и аэробную флору. С целью предотвращения диссеминации и попадания микроорганизмов в кровь желательно, чтобы травматичный этап операции совпал с пиком концентрации антибиотиков в крови. Трехкомпонентную антибиотикотерапию (по одному препарату из перечисленных выше групп антибиотиков) целесообразно продолжать до получения ответа из бактериологической лаборатории. После получения результатов бактериологического исследования экссудата и крови назначают антибиотики с учетом чувствительности микрофлоры. Дозировку антибактериальных препаратов устанавливают, оценивая функциональное состояние печени и почек больного. Лечение паралитической непроходимости кишечника начинают уже на операционном столе. В корень брыжейки тонкой кишки вводят 0,25% раствор новокаина, в просвет — назоинтестинальный двухпросветный зонд для аспирации содержимого и декомпрессии кишечника. Декомпрессия позволяет улучшить микроциркуляцию стенок кишечника, удалить эндотоксины и микроорганизмы, уменьшить интоксикацию. Зонд целесообразно провести возможно дальше от трейтцевой связки. В послеоперационном периоде производят постоянную аспирацию содержимого кишечника и желудка. Через зонд можно вводить энтеросорбенты, не всасывающиеся в кишечнике антибактериальные препараты. Периодически зонд и кишечник необходимо промывать. Указанные мероприятия позволяют уменьшить интоксикацию и транслокацию эндотоксинов и бактерий. Для стимуляции кишечника используют антихолинэстеразные препараты, накожную электростимуляцию кишечника, клизмы. Перед операцией и после нее необходимо проводить адекватную интенсивную терапию для коррекции нарушений гомеостаза. Это является важнейшим компонентом лечения перитонита! При проведении инфузионной терапии количество внутривенно вводимой жидкости определяют, исходя из рассчета 40—45 мл жидкости на 1 кг массы тела пациента (в среднем 3—4 л/сут). При этом необходимо учитывать и восполнять ощутимые потери воды и электролитов (потери жидкости с мочой, рвотой, выделениями по дренажам и кишечному зонду), а также неощутимые потери (выделение жидкости с потом и выдыхаемым воздухом) — приблизительно 1 — 1 , 5 л/сут. Для проведения инфузионной терапии и контроля за ее полноценностью сразу после поступления тяжело больного в стационар ему необходимо ввести зонд в желудок для предотвращения аспирации содержимого желудка в дыхательные пути при индукции наркоза, подключичный катетер для быстрого восполнения ОЦК и измерения центрального венозного давления с целью контроля за адекватностью введения растворов. В мочевой пузырь вводится катетер для измерения почасового диуреза. Инфузионная терапия считается адекватной, если центральное венозное давление удается довести и поддерживать на нормальных цифрах и восстановить диурез до 40—50 мл/ч. С учетом содержания электролитов в крови и кислотно-основного состояния, сначала внутривенно вводят кристаллоидные растворы для быстрого восполнения дефицита ОЦК (0,9% раствор натрия хлорида, трисамин, 5% и 10% растворы глюкозы, раствор Дарроу и др.), затем коллоидные растворы для поддержания онкотического давления плазмы и удержания жидкости в сосудистом русле (полиглюкин, реополиглюкин, гемодез, плазму крови, альбумин и другие инфузионные препараты). По строгим показаниям производят переливание эритроцитной массы. Для парентерального питания используют 10—20% растворы глюкозы, легкоусвояемые растворы аминокислот, жировые эмульсии и другие специально приготовленные растворы. Потребности пациента в питании (в калориях) следует мониторировать так же, как частоту пульса и артериального давления. Многоцентровые исследования метаболизма показали, что более 30% пациентов в отделениях интенсивной терапии голодают. Дефицит в калориях за время пребывания в отделении интенсивной терапии у 30% больных достигает 10000 калорий. Это эквивалентно голоданию здорового человека в течение 5 дней. Позднее, когда восстановится перистальтика кишечника, приступают к энтеральному зондовому, а затем и пероральному питанию. Для устранения синдрома диссеминированного внутрисосудистого свертывания применяют препараты, улучшающие реологические свойства крови (реополиглюкин, дезагреганты, гепарин). Для дезинтоксикации организма используют методику гемодилюции с форсированным диурезом (введение фуросемида), в более тяжелых случаях -— экстракорпоральные методы очищения организма от продуктов метаболизма и токсичных веществ (плазмаферез — более эффективный метод, а также плазмо- и гемосорбцию). Заслуживает осуждения подключение селезенки свиньи. Это равнозначно ксенотрансплантации. В течение 40—60 мин в селезенке развивается сверхострая реакция отторжения, сосуды ее тромбиру-ются, кровь реципиента перестает поступать в подключенную селезенку. В ответ на поступление в кровь реципиента чужеродных белков стимулируется тот же механизм защиты против антигенной агрессии, который организм использует от агрессии эндотоксинов микроорганизмов. Гиперстимуляция макрофагов и других цитокин продуцирующих клеток, как упоминалось выше, может быть опасной. Эффективность метода в рандомизированном сравнительном исследовании не доказана. Вместе с тем жизнь пациента подвергается дополнительному риску заражения вирусами животных, избыточной стимуляции иммунной системы антигенами и белками животных. Для устранения дыхательной недостаточности широко применяют искусственную вентиляцию легких. При острой почечной недостаточности осуществляют гемодиализ — для выведения азотистых шлаков и гемофильтрацию — для удаления избытка воды. Изменяя содержание электролитов в диализирующей жидкости, можно во время диализа удалить избыток калия из плазмы. Эти способы помогают эффективно лечить полиорганную недостаточность. Прогноз зависит от характера основного заболевания, вызвавшего перитонит, своевременности оперативного пособия, адекватности интенсивной терапии и проводимого лечения. Летальность при распространенном гнойном перитоните составляет в среднем 20—30%. При полиорганной недостаточности и перитонеальном сепсисе в случае несвоевременного и неполноценного лечения летальность может достигать 60—90%. Несмотря на усовершенствование методов лечения, перитонеальный сепсис все еще остается трудноразрешимой проблемой. 26.1.1.1. Абсцессы (отграниченный перитонит) брюшной полости и малого тазаАбсцессы при перитоните возникают в типичных местах, где имеются благоприятные условия для задержки экссудата и отграничения его рыхлыми спайками. Наиболее часто они локализуются в субдиафрагмальном, под-печеночном пространствах, между петлями кишечника, в боковых каналах, в подвздошной ямке, в дугласовом пространстве малого таза. Абсцесс может сформироваться вблизи воспаленного органа (червеобразный отросток, желчный пузырь и др.). Раннее отграничение воспаления предупреждает развитие диффузного перитонита (рис. 26.2). К 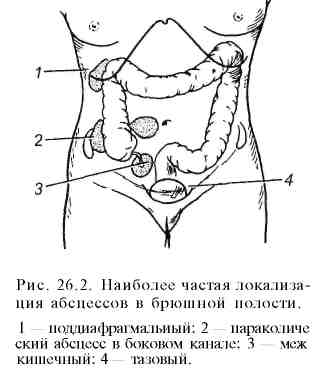 линическая картина и диагностика. Клинические проявления абсцессоввесьма разнообразны: от легкого, почти бессимптомного течения до тяжелого, характерного для синдрома системной реакции на воспаление, сепсиса и полиорганной недостаточности. Одним из тяжелых осложнений является прорыв гноя в свободную брюшную полость. Симптомы зависят от локализации гнойников. линическая картина и диагностика. Клинические проявления абсцессоввесьма разнообразны: от легкого, почти бессимптомного течения до тяжелого, характерного для синдрома системной реакции на воспаление, сепсиса и полиорганной недостаточности. Одним из тяжелых осложнений является прорыв гноя в свободную брюшную полость. Симптомы зависят от локализации гнойников.Поддиафрагмальные и подпеченочные абсцессы могут образоваться в процессе лечения распространенного перитонита вследствие осумкования экссудата под диафрагмой, в малом тазу, т. е. в местах, где происходит наиболее интенсивное всасывание экссудата. Нередко они являются осложнением различных операций на органах брюшной полости или острых хирургических заболеваний органов живота. Клиническая картина и диагностика. Больных беспокоят боли в правом или левом подреберье, усиливающиеся при глубоком вдохе. В ряде случаев они иррадиируют в спину, лопатку, плечо (раздражение окончаний диафрагмального нерва). Температура тела повышена до фебрильных цифр, имеет интермиттирующий характер. Пульс учащен. Лейкоцитоз со сдвигом формулы влево и повышение СОЭ. Иногда абсцесс проявляется лишь повышением температуры тела. В тяжелых случаях наблюдается симптоматика, характерная для синдрома системной реакции на воспаление, сепсиса, полиорганной недостаточности. При бессимптомном течении осмотр больного не дает существенной информации. Заподозрить абсцесс при отсутствии других заболеваний можно при наличии субфебрильной температуры, ускоренной СОЭ, лейкоцитоза, небольшой болезненности при надавливании в межреберьях, поколачивании по правой реберной дуге. При тяжелом течении болезни имеются жалобы на постоянные боли в правом подреберье, боли при пальпации в правом или левом подреберье, в межреберных промежутках (соответственно локализации абсцесса). Иногда в этих областях можно определить некоторую пас-тозность кожи. Симптомы раздражения брюшины определяются нечасто. В общем анализе крови выявляют лейкоцитоз, нейтрофилез, сдвиг лейкоцитарной формулы крови влево, увеличение СОЭ, т. е. признаки, характерные для гнойной интоксикации. Рентгенологическое исследование позволяет выявить высокое стояние купола диафрагмы на стороне поражения, ограничение ее подвижности, "сочувственный" выпот в плевральной полости. Прямым рентгенологическим симптомом поддиафрагмального абсцесса является наличие уровня жидкости с газовым пузырем над ним. Наиболее ценную для диагноза информацию дают ультразвуковое исследование и компьютерная томография. Лечение. Показано дренирование абсцесса, для чего в настоящее время чаще используют малоинвазивные технологии. Под контролем ультразвукового исследования производят чрескожную пункцию абсцесса, аспирируют гной. В полость гнойника помещают специальный дренаж, через который можно многократно промывать гнойную полость и вводить антибактериальные препараты. Процедура малотравматична и гораздо легче переносится больными, чем открытое оперативное вмешательство. Если эту технологию применить невозможно, то полость абсцесса вскрывают и дренируют хирургическим способом. Применяют как чрезбрюшинный, так и внебрюшинный доступ по Мельникову. Последний метод предпочтительнее, так как позволяет избежать массивного бактериального обсеменения брюшной полости. Р 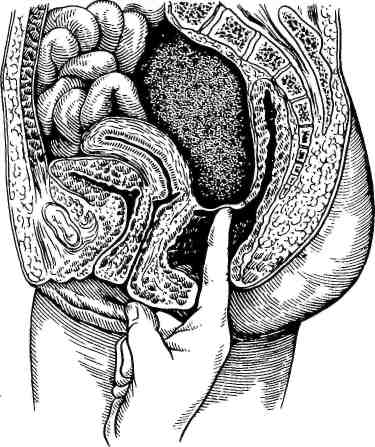 ис. 26.3. Абсцесс прямокишечно-маточного углубления. ис. 26.3. Абсцесс прямокишечно-маточного углубления.Абсцесс полости малого таза (дугласова пространства) сравнительно часто является осложнением местного перитонита при острых хирургических заболеваниях органов брюшной полости или следствием диффузного распространенного перитонита (рис. 26.3). Клиническая картина и диагностика. Больные предъявляют жалобы на постоянные боли, тяжесть в нижней части живота, тенезмы, жидкий стул со слизью, частые позывы на мочеиспускание. Температура тела может быть повышенной. В тяжелых случаях, как при всяком тяжелом гнойном заболевании, развивается синдром системной реакции на воспаление. Температура тела повышается до 38—39°С с суточным колебанием в 2 — 3° С. Возникает тахикардия, тахипноэ, лейкоцитоз свыше 12 000. При пальпации живота, как правило, не удается выявить защитного напряжения мышц передней брюшной стенки и перитонеальных симптомов. Лишь при распространении воспаления по брюшине в проксимальном направлении за пределы малого таза появляется мышечная защита. При пальцевом исследовании прямой кишки определяют нависание ее передней стенки, плотное образование (инфильтрат, нижний полюс абсцесса), болезненное при ощупывании. У женщин это плотное образование пальпируется при исследовании через влагалище. Отмечается резкая болезненность при надавливании на шейку матки и смещении ее в стороны. Наиболее точную информацию о наличии абсцесса дает УЗИ и компьютерная томография. Достоверные данные можно получить при пункции заднего свода влагалища или передней стенки прямой кишки у мужчин в месте наибольшего размягчения инфильтрата. Лечение. Основной метод лечения — дренирование абсцесса и адекватная антибиотикотерапия. Дренирование может быть произведено малоинвазив-ным способом под контролем УЗИ или хирургическим методом. Операцию выполняют под наркозом. Для доступа к абсцессу осуществляют насильственное расширение ануса. Через переднюю стенку прямой кишки, в месте наибольшего размягчения, абсцесс пунктируют и вскрывают по игле. Образовавшееся отверстие расширяют корнцангом, в полость абсцесса вводят дренажную трубку. Для антибиотикотерапии используют препараты широкого спектра действия, чтобы подавить развитие анаэробной и аэробной микрофлоры. Межкишечные абсцессы развиваются при распространенном перитоните, при острых хирургических и гинекологических заболеваниях органов брюшной полости. Клиническая картина и диагностика. Больных беспокоят тупые боли в животе умеренной интенсивности, без четкой локализации, периодическое вздутие живота. По вечерам температура тела повышается до 38°С и выше. Живот остается мягким, признаков раздражения брюшины нет, и лишь при близкой локализации гнойника к передней брюшной стенке и при его больших размерах определяется защитное напряжение мышц передней брюшной стенки. В анализах крови выявляют умеренный лейкоцитоз, ускорение СОЭ. При больших размерах абсцесса на рентгеновских снимках выявляется очаг затемнения, иногда с уровнем жидкости и газа. Компьютерная томография и ультразвуковое исследование являются основными способами диагностики. Лечение. Полость абсцесса пунктируют и дренируют под контролем ультразвукового исследования, компьютерной томографии или лапароскопии. При невозможности использования этого способа абсцесс вскрывают хирургическим путем через лапаротомный разрез. 26.1.1.2. Туберкулезный перитонитВ настоящее время эта форма перитонита встречается чаще, чем в 70— 80-е годы, в связи с ростом заболеваемости туберкулезом. Туберкулезные возбудители проникают в брюшную полость тремя путями: 1) трансмураль-но из пораженной туберкулезом кишки или из мезентериальных лимфатических узлов; 2) из фаллопиевых труб; 3) гематогенным путем из отдаленного туберкулезного очага. Большинство пациентов при рентгенологическом исследовании не имеют признаков туберкулеза легких или желудочно-кишечного тракта, однако на аутопсии у подавляющего большинства обнаруживаются очаги туберкулеза в разных органах. Клиническая картина и диагностика. Выделяют экссудативную, казеозно-язвенную и фиброзную формы туберкулезного перитонита. При экссудативной форме наблюдаются нарастающий асцит, повышенная температура, боли в животе, слабость. Фиброзная и казеозно-язвенная формы проявляются теми же симптомами, но без асцита; и в том, и в другом случае на поверхности брюшины имеются туберкулезные бугорки. Скопившаяся в животе асцитическая жидкость представляет собой транссудат. Наиболее часто наблюдается хронический туберкулезный перитонит, при фиброзной и казеозной форме которого может возникать частичная или полная непроходимость кишечника вследствие образования спаек, казеозного конгломерата, состоящего из сальника и петель кишки. Иногда формируются свищи. Картина распространенного перитонита наблюдается редко. В диагностике помогают данные анамнеза о перенесенном туберкулезе, выявление пораженного туберкулезом органа, положительная проба Манту. Наиболее точные сведения о туберкулезном характере поражения дает лапароскопия с прицельной биопсией и посевом полученного материала. Положительный результат посева бывает менее чем в 50% случаев. При исследовании жидкости из брюшной полости выявляется значительное число лимфоцитов и редко — туберкулезные бактерии. Лечение. Обычно проводят консервативную терапию с учетом современных принципов лечения туберкулеза. При появлении симптомов острой непроходимости кишечника или распространенного перитонита показано хирургическое вмешательство. 26.1.1.3. Генитальный перитонитВыделяют неспецифические и специфические перитониты. Неспецифический генитальный перитонит возникает при прорыве в брюшную полость гноя из воспалившихся маточных труб и яичников, гнойников параметрия, нагноившейся кисты яичника, при перекруте ее ножки. Генитальные перитониты развиваются также в послеродовом периоде и после внебольничных септических абортов за счет распространения инфекции из матки (метроэн-дометрит) лимфогенным или гематогенным путем. Еще одна возможная причина возникновения перитонита — попадание микрофлоры в брюшную полость при проникающих повреждениях матки (перфорация во время аборта). Воспалительный процесс может захватывать только полость таза, вызывая пельвиоперитонит, но может распространяться и на большую часть поверхности брюшины — возникает распространенный перитонит. Пельвиоперитонит протекает относительно доброкачественно. Наблюдаемые в начале болезни тупые боли внизу живота, высокая температура тела под влиянием массивной антибактериальной терапии через некоторое время уменьшаются, экссудат рассасывается, наступает выздоровление. При прогрессировании пельвиоперитонита развивается распространенный перитонит, проявляющийся синдромом системной реакции на воспаление. При отграничении воспаления формируется абсцесс в малом тазу. Клиника и диагностика. Имеются типичные боли в нижней части живота с обеих сторон. Температура тела обычно более высокая, чем при остром аппендиците. Отмечаются выделения из влагалища. При вагинальном исследовании заметны гнойные выделения из цервикального канала, резкая болезненность при смещении шейки матки вверх и в стороны, увеличенные и болезненные придатки матки. В отличие от острого аппендицита при пельвиоперитоните и абсцессе определяются боли при смещении шейки матки в обе стороны. Выделения из цервикального канала необходимо взять для бактериологического исследования. УЗИ и компьютерная томография дают наиболее ценную информацию для дифференциальной диагностики. Лечение проводится в соответствии со стадией развития воспалительного процесса. Диффузный пельвиоперитонит лечат так же, как распространенный перитонит. При отграничении воспаления в малом тазу показано вскрытие абсцесса и его дренирование. Используют доступ через задний свод влагалища (задняя кольпотомия). В полость абсцесса вводят дренаж для аспирации содержимого и промывания. Абсцесс можно дренировать под контролем УЗИ. Параллельно с хирургическим лечением проводят массивную антибиотикотерапию препаратами широкого спектра действия, способными подавить развитие анаэробной и аэробной инфекции. Специфический пельвиоперитонит чаще обусловлен гонококками или хла-мидиями. Первые симптомы появляются через неделю после инокуляции инфекции. Они проявляются уретритом, бартолинитом, выделениями из церви-кального канала и влагалища. Воспаление труб наступает позднее, преимущественно во время очередной менструации. В этот период инфекция быстро распространяется из цервикального канала на эндометрий и эндосальпинкс. Наиболее ярко инфекция проявляется в фаллопиевых трубах, откуда она распространяется на брюшину малого таза. Примерно у 15% больных гонореей развивается пельвиоперитонит, проявляющийся интенсивными болями внизу живота, тенезмами, жидким стулом, повышением температуры тела. Живот вздут, при пальпации отмечается болезненность в его нижнем отделе. Напряжение мышц передней брюшной стенки и симптом Щеткина—Блюмберга обычно отсутствуют. При пальцевом исследовании прямой кишки и исследовании через влагалище выявляются признаки воспаления тазовой брюшины, серозно-гнойные выделения из влагалища. Лечение. Гонорейный пельвиоперитонит лечат большими дозами антибиотиков. В остром периоде назначают холод на живот, дезинтоксикацион-ную и антибактериальную терапию. Прогноз благоприятный. Тазовые абсцессы дренируют под контролем УЗИ или вскрывают через свод влагалища. 26.1.2. Опухоли брюшиныОпухоли брюшины бывают двух видов — первичные и вторичные (при ме-тастазировании злокачественных опухолей, карциноматозе брюшины). Первичные опухоли брюшины встречаются очень редко. К доброкачественным опухолям относят фибромы, нейрофибромы, ангиомы и т. п., к злокачественным — мезотелиому. Решающую роль в диагностике имеет лапароскопия с биопсией, УЗИ, компьютерная томография. Лечение. Доброкачественные опухоли брюшины удаляют в пределах здоровых тканей. При карциноматозе брюшины проводят химиотерапию. В случае локализованных форм мезотелиомы показано радикальное хирургическое вмешательство (удаление опухоли), после которого наступает излечение. При диффузных формах хирургическое лечение не показано. Прогноз, как и при карциноматозе брюшины, неблагоприятный. |
