Учебник. MS Word 2003 (.doc). Учебник. MS Word 2003 (. Литература для студентов медицинских вузов учебная литература для студентов медицинских вузов
 Скачать 7.37 Mb. Скачать 7.37 Mb.
|
|
Фторотан (флюотан, галотан, наркотан) — бесцветная прозрачная жидкость со специфическим запахом, не раздражает слизистую оболочку дыхательных путей, угнетает секрецию слизистых и слюнных желез, вызывает релаксацию жевательной мускулатуры, что создает оптимальные условия для работы хирурга-стоматолога в полости рта. Фторотан — мощное наркотическое вещество, превосходящее по анестетическим свойствам эфир в 4 раза, хлороформ в 2 раза и закись азота в 50 раз. Наркоз фторотаном имеет следующие недостатки: быстрая передозировка, угнетение деятельности сердечно-сосудистой и дыхательной систем (снижение артериального давления, брадикардия). Специальными показаниями к масочному наркозу фторотаном с закисью азота в поликлинике, а также в стационаре могут быть: удаление нескольких зубов на одной или обеих челюстях в течение одного оперативного вмешательства, разрезы по поводу острого периостита или остеомиелита, околочелюстного абсцесса или флегмоны, репозиция и скрепление отломков нижней челюсти с помощью окружающего шва или специальных крючков при ее переломе, вправление вывиха височно-нижнечелюстного сустава, удаление небольших доброкачественных новообразований слизистой оболочки полости рта и челюстей; лечение зубов по поводу кариеса и его осложнений; препарирование зубов под искусственные коронки и прочие вмешательства продолжительностью более 15 мин. Трихлорэтилен (трилен, наркоген, ротилан) — бесцветная прозрачная жидкость с запахом, напоминающим хлороформ; не раздражает слизистой оболочки дыхательных путей, обладает хорошим анальгетическим эффектом, более выраженным, чем у закиси азота. Наркоз трихлорэтиленом в стадии аналгезии широко применяется у стоматологических больных при кратковременных болезненных вмешательствах. Наркоз трихлорэтиленом в смеси с закисью азота и кислородом отличается простотой методики, коротким посленаркозным периодом, отсутствием сопутствующих посленаркозных осложнений (тошнота, рвота, коллапс). Кроме того, он вызывает выраженную амнезию: больной обычно не помнит о проведенном вмешательстве. Тонус жевательной мускулатуры, дна полости рта, языка сохранен, т. е. проходимость верхних дыхательных путей не нарушена. В стадии аналгезии не угнетены рефлексы, в том числе глоточный и кашлевой* Поэтому во время стоматологических вмешательств в полости рта, проводимых под наркозом трихлорэтиленом в стадии I2-3, опасность аспирации инородных тел минимальная. Недостатками являются невозможность проведения наркоза у психически неполноценных лиц и у больных с неуравновешенной нервной системой, а также трудность поддержания наркоза на заданном уровне аналгезии. Циклопропан — газ без цвета со сладковатым запахом. Выпускается в алюминиевых баллонах красного цвета под давлением 5 атм. Циклопропан образует взрывоопасные смеси с воздухом, кислородом и закисью азота. Поэтому применять его у стоматологических больных при использовании бормашины, электроножа и приборов, дающих искру, крайне опасно. Препарат не раздражает дыхательные пути; показан при диабете, заболеваниях печени и дыхательных путей. Опасно применение его,у больных с расстройством сердечной проводимости. Пентран (метоксифлуран) — бесцветная прозрачная жидкость со специфическим запахом, не раздражает слизистую оболочку дыхательных путей, не угнетает сердечно-сосудистую систему, является мощным наркотиком. Пробуждение после наркоза медленное. По-сленаркозная депрессия исчезает только через 2—3 ч. В стоматологической практике пентран используют для достижения аналгезии при кратковременных вмешательствах и как компонент комбинированной анестезии при обширных операциях на лице и челюстях. Гексенал — порошок белого или слегка желтоватого цвета. Вызывает сон, напоминающий физиологический. В практической работе применяют 1—2% раствор гексенала, приготовленный на изотоническом растворе хлорида натрия непосредственно перед наркозом. Он используется чаще всего для вводного наркоза и при кратковременных вмешательствах в условиях стационара. Не следует вводить больше 1 г препарата. Тиопентал-натрий — порошок с зеленоватым оттенком. Применяют 1—2,5% растворы препарата, приготовленные непосредственно перед наркозом. Используют его для вводного наркоза. Высшая доза для внутривенного введения 1 г. Применение барбитуратов проти-вопоказно при флегмоне дна полости рта, корня языка, окологлоточного пространства и шеи. В связи с наличием у барбитуратов отрицательных свойств (угнетение дыхания и кровообращения, опасность возникновения ла-рингоспазма, продолжительный вторичный сон) гексенал и тиопен-тал-натрий крайне редко применяют у стоматологических больных в условиях поликлиники. Сомбревин — препарат для наркоза ультракороткого действия. Он вызывает наркотический сон через 17—30 с после начала введения в вену. Продолжительность наркоза 1,5—4,5 мин. Через 25—30 мин после пробуждения больному можно разрешить уйти из поликлиники. Под наркозом сомбревином возможно проведение вмешательства у больных с затрудненным носовым дыханием; анатомическими изменениями мягких тканей или скелета лица, когда нельзя создать герметизма полости рта или носа с маской наркозного аппарата; у больных, не переносящих запахов и с выраженной негативной реакцией на наложение наркозной маски на лицо. При использовании такого наркоза возможны удаление от 1 до 4 зубов, оперативное вмешательство по поводу острого периостита или остеомиелита, околочелюстного абсцесса или флегмоны, не сопровождающихся воспалительной контрактурой челюстей; репозиция отломков скуловой дуги при свежих переломах. Недостатки наркоза сомбревином: плохая управляемость, возможность проведения только непродолжительных вмешательств, повышенная саливация, возможность аллергической реакции. Натрия оксибутират оказывает седативное и наркотическое влияние, повышает устойчивость организма к гипоксии. Можно использовать для водного наркоза, базис-наркоза и самостоятельного наркоза. Кетамин (калипсол, кеталар, кетажест) используется для внутривенного и внутримышечного наркоза. Наркоз наступает быстро: при внутривенном введении через 15 с, а при внутримышечном — от 2 до 10 мин. Наркоз кетамином успешно применяют при операциях на лице и в полости рта. ПРИНЦИПЫ СЕРДЕЧНО-ЛЕГОЧНОЙ РЕАНИМАЦИИ Остановка сердца и дыхания приводит к клинической смерти, продолжительность которой 3—5 мин. Вслед за этим наступает биологическая смерть с необратимыми изменениями в организме. После остановки сердца адекватная функция головного мозга при нормальной температуре тела сохраняется лишь в течение 3—5 мин. Поэтому реанимационные мероприятия должны быть начаты немедленно после появления признаков остановки сердца и дыхания, т. е. клинической смерти. Признаки клинической смерти: 1) отсутствие сознания; 2) отсутствие пульса на крупных артериях (сонная, бедренная); 3) отсутствие дыхания; 4) расширение зрачков и отсутствие реакции их на свет. Сердечно-легочная реанимация предусматривает восстановление проходимости дыхательных путей, искусственную вентиляцию легких, искусственное поддержание кровообращения путем закрытого массажа сердца, введение лекарственных средств и электрокардиографический контроль эффективности проводимых мероприятий, дефибрилляцию сердца, интенсивную терапию в постреанимационном периоде, направленную на нормализацию функций организма. Последние два этапа реанимационных мероприятий проводят врачи специализированной службы (скорая помощь, отделения анестезиологии, реанимации и др.). Первые три этапа, от своевременности и эффективности проведения которых зависит жизнь больного, должны уметь осуществлять не только врачи (в том числе и стоматолог), но и средние медицинские работники. Восстановление проходимости дыхательных путей должно быть осуществлено с минимальной затратой времени. Обтурация дыхательных путей (частичная или полная) может возникнуть вследствие западения языка, наличия во рту и глотке слизи, рвотных масс, крови, инородных тел, ларинго- или бронхоспазма. Больного надо уложить на спину (на твердую поверхность), запрокинуть голову назад, вывести нижнюю челюсть вперед и открыть рот, очистив его от слизи, крови, рвотных масс, инородных тел. После этого следует начать искусственную вентиляцию методом активного вдувания воздуха (кислорода) в легкие больного по способу «изо рта в рот» или «изо рта в нос», через S-образную трубку или с помощью портативного дыхательного аппарата РПА-1 или РДА-1 (типа «кузнечного меха» или мешка Амбу). В одну минуту проводят не менее 12 искусственных вдохов. Оказывающий помощь располагается у изголовья больного. Одну руку он подводит под заднюю поверхностью шеи, другую кладет на лоб больного так, чтобы можно было указательным (И) и большим (I) пальцами зажать ему нос и запрокинуть голову кзади. Сделав глубокий вдох, врач прижимает свой рот к приоткрытому рту пострадавшего и делает резкий выдох, убеждаясь в расправлении грудной клетки больного (рис 4, а, б). Выдох у больного осуществляется пассивно, врач при этом продолжает удерживать голову больного в том же положении. Искусственный вдох может быть осуществлен через нос. Тогда следует оставить нос свободным и плотно закрыть рот больному (см. рис. 4, б). Из гигиенических соображений рот (нос) больного следует накрыть носовым платком или марлевой салфеткой. Искусственное дыхание лучше проводить через S-образную трубку или аппаратом для искусственного дыхания (рис 4, в). Наружный массаж сердца. Высокоэффективным способом искусственного поддержания кровообращения является наружный, или закрытый, массаж сердца. Сдавливая сердце между грудиной и позвоночником, можно искусственно поддерживать кровообращение, выталкивая кровь в крупные сосуды из полостей сердца. Для эффективного проведения закрытого массажа сердца пострадавшего 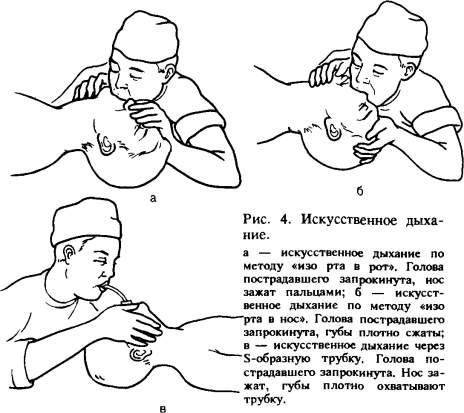 следует уложить на твердую основу. Врач, находясь сбоку от больного, располагает ладонь на нижней трети грудины (на 2 пальца выше мечевидного отростка, у места прикрепления ребра к грудине), вторую руку держит над первой под прямым углом (рис. 5, а, б). Пальцы рук не должны касаться грудной клетки. Энергичным толчком, позволяющим сместить грудину к позвоночнику на 3—5 см, осуществляют искусственную систолу. Об эффективности ее можно судить по определяемой искусственной пульсовой волне на сонной или бедренной артерии. Затем врач расслабляет руки, не отрывая их от груди больного. При этом полости сердца заполняются кровью. У взрослых людей количество искусственных систол должно быть не менее 60 в 1 мин. Через каждые 2—3 мин наружный массаж прекращают на несколько секунд для определения признаков восстановления самостоятельного кровообращения. Появление пульса на сонной артерии свидетельствует о восстановлении сердечной деятельности. Массаж сердца прекращают, а искусственное дыхание продолжают до появления самостоятельного дыхания. Наружный массаж сердца всегда сочетается с искусственным дыханием. Если помощь оказывает один человек, то через каждые два искусственных вдоха он осуществляет 15 искусственных систол с интервалом в 1 с. При наличии двух человек один из них проводит искусственное дыхание, другой — массаж сердца. При этом через один искусственный вдох должно быть проведено 5 искусственных систол. В момент вдувания воздуха не следует проводить массаж сердца (рис. 5, в). В противном случае воздух не будет в достаточном объеме поступать в легкие пострадавшего. Иногда при неэффективности 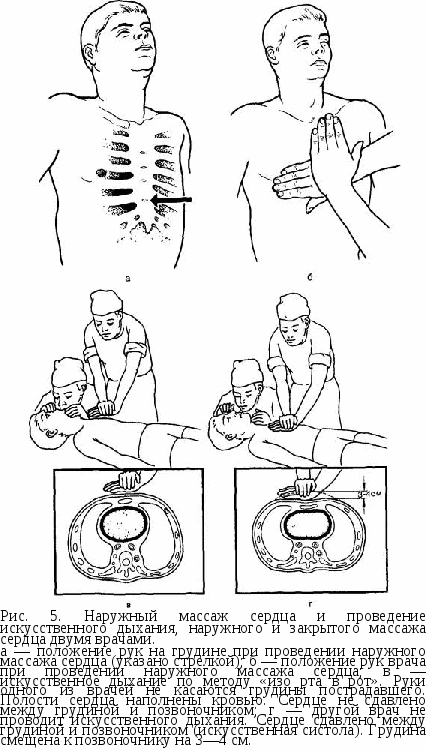 искусственного вдоха можно чередовать 2—3 вдувания воздуха с 15 толчками в грудину. Если через 5—7 мин эффективного закрытого массажа сердца сердечные сокращения отсутствуют, то показано проведение дефибрилляции. Лекарственные средства в экстренных случаях должны вводиться внутривенно, внутриартериально или внутрисердечно. При клинической смерти чаще всего вводят адреналин, хлорид кальция, атропин и бикарбонат натрия. Вводить лекарственные средства следует на фоне адекватного искусственного дыхания и массажа сердца. Адреналин лучше вводить внутривенно дробно по 0,5—1 мл через каждые 5 мин; при невозможности внутривенного введения препарат вводят внутрисердечно. Адреналин усиливает тонус сердечной мышцы, стимулирует спонтанные сокращения ее. Массаж сердца становится более эффективным. Адреналин повышает амплитуду фибрилляции желудочков сердца, что облегчает дефибрилляцию. Кроме того, он повышает сосудистый тонус и артериальное давление, увеличивает кровоток. Гидрокарбонат натрия в виде 4,2% раствора в дозе 1—2 мл на 1 кг массы тела улучшает эффект лекарственной терапии. Для улучшения сократительной способности миокарда вводят также 5—10 мл 10% раствора хлорида кальция внутривенно. Сульфат атропина (1 мл 0,1% раствора) снижает тонус блуждающего нерва, улучшает предсердно-желудочковую проводимость. Вслед за лекарственной стимуляцией показано проведение электрической дефибрилляции сердца. Она осуществляется серией разрядов импульсного тока. Дефибрилляцию начинают с напряжения 3,5 kV, повышая напряжение каждый раз на 0,5 kV и доводя его до 6 kV. Если серия разрядов не приводит к восстановлению сердечной деятельности, внутривенно вводят новокаинамид (1—3 мг/кг), бикарбонат натрия. Затем проводят новую серию разрядов до восстановления деятельности сердца или до появления признаков гибели мозга. Методика дефибрилляции требует осторожности во избежание поражения током окружающих. Один электрод располагают под правой лопаткой больного, а другой с силой прижимают над верхушкой сердца. На электроды предварительно накладывают марлевые салфетки, смоченные изотоническим раствором хлорида натрия. При нанесении электрического разряда никто не должен прикасаться к больному. Признаками эффективности реанимационных мероприятий являются сужение зрачков, восстановление глазных рефлексов и рефлексов с верхних дыхательных путей, исчезновение мертвенной бледности кожных покровов и слизистых оболочек, возобновление самостоятельного кровообращения, спонтанного дыхания, возвращение сознания. Если через 10—15 мин после начала эффективного массажа сердца и искусственного дыхания (3—5-кратное проведение всех этапов оживления) сердечная деятельность не восстанавливается, зрачки остаются широкими и не реагируют на свет, можно прекращать реанимационные мероприятия вследствие наступления необратимых изменений в клетках головного мозга. МЕСТНОЕ ОБЕЗБОЛИВАНИЕ Местная анестезия предполагает обезболивание тканей операционного поля без выключения сознания больного, когда воздействие осуществляется на периферические механизмы восприятия и проведения болевого раздражения, т. е. на периферические отделы нервной системы. Различают инъекционный (инфильтрационная, проводниковая) и неинъекционный методы (химический, физический, физико-химический) местной анестезии. Неинъекционная местная анестезия позволяет получить только поверхностное обезболивание тканей. Для этого используют лекарственные средства (химический или аппликационный метод), воздействие низкой температурой (замораживание), лучами лазера, электромагнитными волнами (физический метод), введение в ткани анестетика с помощью электрофореза (физико-химический метод). Инъекцией раствора анестетика проводят инфильтрационную и проводниковую анестезию. При инфильтрационной, аппликационной анестезии и обезболивании охлаждением выключают периферические рецепторы, воспринимающие болевые раздражения. При проводниковой анестезии блокируют нервный ствол (главный или чаще его периферические ветви), проводящий болевые импульсы из зоны оперативного вмешательства. Показания и противопоказания к проведению местного обезболивания. Любое вмешательство в полости рта и на лице, сопровождающееся болью, является показанием к проведению местного обезболивания. Это операции на мягких тканях челюстно-лицевой области, на челюстях и зубах, органах полости рта. Местное обезболивание показано у ослабленных больных, у стариков, у лиц с дыхательной и сердечно-сосудистой недостаточностью, т. е. в тех случаях, когда и «малые наркозы связаны с большим риском». Местная анестезия противопоказана при выполнении длительных и травматических операций, при непереносимости местных анестетиков или повышенной чувствительности к ним, при выраженной лабильности или неполноценности психики больного. Нежелательно применение местной анестезии при некоторых пластических операциях, когда введенный обезболивающий раствор значительно изменяет соотношение и объем тканей. АНЕСТЕТИКИ, ИСПОЛЬЗУЕМЫЕ ДЛЯ МЕСТНОЙ АНЕСТЕЗИИ Кокаин — анестетик, открывший эру современного местного обезболивания. Однако он токсичен и в стоматологической практике в настоящее время практически не применяется. Дикаин — белый кристаллический порошок, хорошо растворимый в воде и спирте. Растворы его стерилизуют кипячением. Это сильное местноанестезирующее средство, применяемое для поверхностной анестезии (смазывают ткани 0,25—2% раствором). Для взрослых высшая разовая доза дикаина 0,09 г (3 мл 3% раствора). Пиромекаин — анестетик для поверхностной анестезии, по эффективности не уступающий дикаину. Препарат используют в виде 1—2% раствора, 5% пиромекаиновой мази, 5% пиромекаиновой мази с метилурацилом и 3% пиромекаиновой мази с метилурацилом и коллагеном (пирометкол), нанося ее на поверхность ткани. Максимальная разовая доза пиромекаина 1 г. Новокаин. Белый кристаллический порошок, хорошо растворимый в воде и спирте. Водный раствор его стерилизуют кипячением в течение 30 мин. Анестетик малотоксичен, имеет большую широту терапевтического действия. Его используют в инфильтрационной, проводниковой анестезии. Применяют новокаин в виде 0,25—0,5% раствора для инфильтрационной, 1—2% раствора для проводниковой и инфильтрационной анестезии тканей альвеолярного отростка. Инфильтрационная анестезия в мягких тканях наступает очень быстро. |
