Учебник. MS Word 2003 (.doc). Учебник. MS Word 2003 (. Литература для студентов медицинских вузов учебная литература для студентов медицинских вузов
 Скачать 7.37 Mb. Скачать 7.37 Mb.
|
|
Фиброзная дисплазия. История развития учения о фиброзной дисплазии только к настоящему времени привела к довольно полному представлению об ее сущности. Фиброзная дисплазия — опухолеподобное поражение кости, заключающееся в очаговом нарушении костеобразования. В норме остеобластическая мезенхима продуцирует костную и хрящевую ткань, при фиброзной дисплазии она почти утрачивает эту функцию и дифференцируется преимущественно в волокнистую фиброзную ткань, а клеточные остеобластические элементы создают лишь отдельные примитивные костные включения, не имеющие функционального значения. Эндокринные нарушения, а также изменения фосфорно-кальциевого обмена не выявлены. Заболевание чаще встречается у детей, однако, протекая иногда у них незаметно, медленно прогрессирует (в течение многих лет) и обнаруживается уже у взрослых людей. Возможно возникновение процесса в по-стнатальном периоде развития организма. Фиброзная дисплазия встречается, по нашим данным, у 13% больных с костными опухолями и опухолеподобными поражениями. Лица женского пола заболевают чаще, чем мужчины. Различают монооссальную (однокостную) и полиоссальную (многокостную) формы, последняя встречается реже. Клинические проявления фиброзной дисплазии малохарактерны, обусловлены распространенностью и локализацией процесса. Отмечается более частое поражение верхней челюсти, при этом возникает деформация за счет безболезненного, медленно увеличивающегося, иногда бугристого выбухания костной плотности в вестибулярную и небную стороны. При изменении нижнеглазничного края отмечается сужение глазной щели. Если процесс локализуется на нижней челюсти, отмечается выбухание в вестибулярную и язычную стороны. Кожа и слизистая оболочка в пределах поражения не изменяются, регионарные лимфатические узлы не увеличиваются. При распространении процесса на альвеолярные отростки последние деформируются, увеличиваются, зубы постепенно становятся подвижными. Так как процесс прогрессирует медленно (годами, десятилетиями), безболезненно, а иногда как бы приостанавливается (стабилизируется), заболевание долго остается незамеченным и при обнаружении вызывает резкую обеспокоенность у больных. В таких случаях можно подтвердить давность заболевания фотографиями больных разных периодов жизни больного, на которых, если у больного фиброзная дисплазия, видна в той или иной степени деформация лица. Очень редко встречается так называемая пролиферирующая фиброзная дисплазия, течение которой более сходно с саркомой. По-лиоссальное поражение костей мозгового, лицевого черепа и челюстей дает картину костной львиности лица (Leonthiasis ossea faciei). Рентгенологическая картина довольно типична. Определяется диффузное увеличение пораженного отдела кости с деструкцией костной ткани в виде чередования мелких участков уплотнения и разрежения, наблюдается картина «матового стекла» (рис. 180). В ранних стадиях заболевания участки разрежения более крупные. Границы поражения нечеткие, патологическая ткань постепенно переходит в нормальную костную. Кортикальная пластинка челюсти истончена, но, как правило, не прерывается. Верхнечелюстная пазуха может быть уменьшена, при распространенном процессе не проецируется. Рассасывания корней зубов не отмечается. Диагноз фиброзной дисплазии основывается на типичной клинико-рентгенологической картине. В сомнительном случае рекомендуют проводить открытую биопсию. Дифференцировать ее необходимо от остеосаркомы, остеомы, хондромы, оссифицирующейся фибромы, периапикальной цементной дисплазии. Макроскопически патологическая ткань располагается под кортикальной пластинкой кости, имеет сероватый цвет, слегка кровоточит, с хрустом режется скальпелем. В некоторых случаях определяется довольно плотная, не поддающаяся ножу ткань. Микроскопическая картина характеризуется разрастанием кле-точно-волокнистой остеогенной ткани с наличием незрелых костных балочек от единичных до густого их переплетения. При пролифе-рирующей форме фиброзной дисплазии возле примитивных костных структур наблюдаются скопления вытянутых отростчатых клеток с крупными гиперхромными ядрами и многочисленными фигурками деления, что может симулировать строение саркомы. Лечение хирургическое. Полностью удаляют пораженную ткань путем выскабливания очага или резекции челюсти, при по- 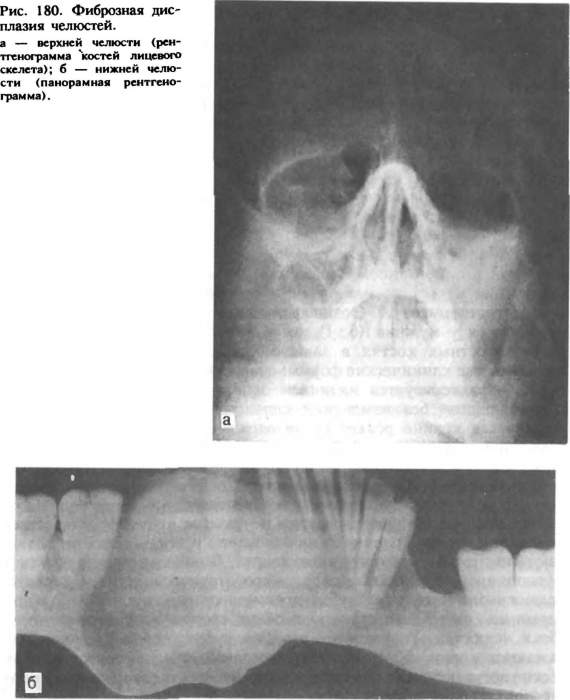 казаниях — с одномоментной костной пластикой. Частичное удаление по типу корригирующей операции нецелесообразно, так как в ближайшие месяцы после вмешательства патологический процесс приобретает прежний размер. При стабилизации процесса, когда не отмечается рост поражения, а радикальное удаление очага приводит к обширному дефекту тканей и инвалидности больного, ограничиваются динамическим наблюдением. Такой же тактики придерживаются в случае распространенного процесса (полиоссальная форма). Для предупреждения возможного озлокачествления фиброзной дисплазии рекомендуют избегать избыточной инсоляции, травмы, облучения. Лучевая терапия противопоказана. Прогноз для жизни хороший. В функционально-косметическом отношении возможны нарушения. Эозинофильная гранулема является одной из форм гистиоцитоза X. Кроме того, к последнему относят острый ретикулогистоцитоз (болезнь Леттерера—Зиве) и хронический ксантоматоз (болезнь Хенда—Шюллера—Крисчена). Особенности клинического течения процесса зависят от возраста больного. Болезнь Леттерера—Зиве наблюдается у детей грудного возраста, хронический ксантоматоз — у лиц в возрасте от 1 года до 16—20 лет. Отмечается множественное поражение костей скелета, легких, кожи, слизистых оболочек, развивается несахарный диабет. В раннем возрасте заболевание протекает более агрессивно, в процесс вовлекаются многие органы и ткани. Термин «эозинофильная гранулема» в настоящее время используют при изолированном поражении лишь одного органа, в случае вовлечения в процесс нескольких областей заболевание носит название гистиоцитоз X. Эозинофильная гранулема челюстей чаще проявляется у мужчин (6:1) после 25—30 лет. В челюстных костях в зависимости от локализации процесса выделяют две клинические формы: очаговую и диффузную. Очаговая форма характеризуется наличием одного или нескольких ограниченных очагов без изменений слизистой оболочки полости рта, встречается крайне редко. Развиваясь в области угла, ветви или основания челюсти, она проявляется малоболезненной припухлостью. На рентгенограмме — деструктивные дырчатые дефекты с четкой границей. Постепенно она переходит в диффузную форму. При диффузной форме поражаются межзубные перегородки альвеолярного отростка, вовлекаются в процесс зубы. В дальнейшем изменения распространяются на основание и ветвь челюсти, возникают симптомы поражения полости рта. В начальном периоде диффузного процесса появляются зуд и кровоточивость десен, становятся подвижными интактные зубы, преимущественно малые и большие коренные, часто симметрично с обеих сторон и одновременно на обеих челюстях. Развивается атрофия зубодесневых сосочков, обнажаются корни зубов. На рентгенограмме отмечаются остеолити-ческие деструктивные изменения в межзубных перегородках по типу горизонтального рассасывания. В течение 1—3 лет процесс постепенно прогрессирует: нарастают обнажение и подвижность зубов, корни оказываются погруженными в патологическую ткань эозинофильной гранулемы. Отмечается боль ноющего характера, усиливающаяся во время еды. Возможно появление эрозий и язв на слизистой оболочке альвеолярного отростка. После удаления зубов лунки не заживают, выполняются патологической тканью, покрытой фиброзным налетом, прикосновение к ним резко болезненно. Рентгенологическая картина выявляет диффузное поражение альвеолярного отростка, тела и основания челюсти, характеризующееся наличием множественных сливающихся друг с другом очагов разрежения. Контуры их крупнофестончатые, местами расплывчатые. Рис. 181. Гистиоцитоз X (ортопантомограмма). Иногда отмечаются деструктивные очаги округло-овальной формы с четкими границами. При поражении верхней челюсти расплавляется костная стенка дна пазухи (рис. 181). Эозинофильную гранулему дифференцируют в начальном периоде от пародонтита, в периоде выраженных явлений — от одонтогенной кисты, остеолитической опухоли. Клинический диагноз подтверждают исследованием патологического материала, взятого из очага поражения путем выскабливания. Макроскопически патологическая ткань серо-грязного цвета, мягкой консистенции, легко распадающаяся. Микроскопически определяются поля гистиоцитарных клеток, на фоне которых имеются скопления эозинофильных лейкоцитов., круглоклеточная лимфоид-ная инфильтрация и единичные гигантские клетки. Лечение комбинированное, заключается в выскабливании патологического очага и удалении зубов в зоне поражения с последующей лучевой терапией. Оптимальная доза облучения 10—15 Гр. Иногда наблюдается хороший результат при использовании только лучевой терапии. При поражении легких, слизистых оболочек и кожи применяют противоопухолевые препараты (проспидин, лей-керан). Прогноз. Заболевание может прогрессировать, вовлекая в процесс другие кости скелета и органы. Необходимо динамическое наблюдение. Центральная гигантоклеточная гранулема (гигантоклеточная репаративная гранулема) локализуется на альвеолярном отростке челюсти в виде опухолевидной припухлости десны. Идентичное поражение, развивающееся только в десне без вовлечения кости, называют периферической гигантоклеточной гранулемой. По клиническим проявлениям центральная гигантоклеточная гранулема сходна с периферической. Однако на рентгенограмме в области межзубной перегородки отмечается деструкция кости в виде разрежения с четкими границами, иногда с наличием тонких костных перегородок, либо ограниченный костный дефект. Гистологически такая гранулема представляет собой клеточную фиброзную ткань, содержащую множественные очаги геморрагии, скопления многоядерных гигантских клеток, встречается гемосиде-рин. Многие авторы подчеркивают сосудистое происхождение гигантских клеток, не имеющих отношения к костным структурам. По микроструктуре центральную гигантоклеточную гранулему в некоторых случаях трудно дифференцировать от гигантоклеточной опухоли, херувизма и «коричневой опухоли» гиперпаратиреоидизма. Лечение заключается не только в иссечении образования в пределах непораженной ткани, но и в выскабливании и высверливании измененной кости. Если возникает рецидив, повторная операция должна проводиться более радикально — путем удаления подвижных зубов в зоне поражения. Озлокачествления не наблюдается. «Коричневая опухоль» гиперпаратиреоидизма — системное поражение, развивающееся в результате опухоли паращитовидной железы, выделяющей избыточное содержание гормона. Процесс характеризуется резкой перестройкой костной ткани в виде значительного рассасывания ее и новообразования примитивных костных балочек. Разрастается фиброретикулярная ткань, которая замещает жировой и кроветворный костный мозг. Рассасывание кости преобладает над образованием плотных структур, пролиферация остеогенной ткани ведет к возникновению гигантоклеточных разрастаний, в которых образуются серозные и кровяные кисты. Костные изменения приводят к деформации, искривлению, иногда к патологическому перелому. Вследствие усиленного выделения солей кальция возникают изменения во внутренних органах (почки, легкие, пищеварительный тракт). Заболевают (Обычно лица среднего возраста, чаще женщины. Течение заболевания хроническое. Постепенно развиваются мышечная слабость, утомляемость, тахикардия, полиурия, явления почечнокаменной болезни, боль в костях. Затем обнаруживается искривление трубчатых костей. Поражение челюстей напоминает гигантоклеточную опухоль. Локализация может быть разнообразной. Важным в диагностике является повышение содержания Са и понижение содержания Р в сыворотке крови, увеличение содержания обоих элементов в моче. Следует иметь в виду, что однократное исследование не всегда информативно. Рентгенологическая картина костных изменений проявляется в виде истончения кортикального слоя и выбухания его кнаружи, определяется множество кистовидных просветлений. По микроструктуре «коричневая опухоль» имеет выраженное фиброзное строение, большое количество гигантских клеток типа остеокластов. Окружающая кость характеризуется признаками по- вышенной остеокластической резорбции и остеобластического кос-теобразования. Лечение осуществляет специалист-эндокринолог. Оно заключается в оперативном удалении аденомы паращитовидных желез, после чего постепенно происходит обратное развитие процесса. Прогноз для жизни удовлетворительный. Деформирующий остеит (болезнь Педжета). Включение нами этого заболевания в группу костных опухолеподобных поражений вызвано сходством симптомов с другими фиброзно-костными процессами челюстей. Поражение заключается в непрерывной перестройке костной ткани — в рассасывании старой и образовании новой кости с обызвествлением, при этом преобладает костеобразование за счет активного участия надкостницы. Возникают деформация костей, их искривление, утолщение. Поражаются длинные трубчатые, тазовые, черепные и лицевые кости челюсти. Этиология неизвестна. Эндокринной патологии, в частности изменений функции паращитовидных желез, не отмечается, нет нарушений фосфорно-кальциевого обмена. При поражении черепных костей увеличивается объем головы, мозговой череп как бы нависает над лицевым, отмечаются расширение скуловых областей, утолщение носовых костей (рис. 182, а). Постепенно развивается глухота. В челюстях процесс иногда проявляется ранее других скелетных нарушений, они деформированы, бугристы, зубы вместе с альвеолярным отростком выдвигаются. Слизистая оболочка растянутая, бледная. Пальпаторно: деформированные участки костной плотности, безболезненные. Так как заболевание прогрессирует, съемные зубные протезы, если ими пользуется больной, постепенно оказываются непригодными, и приходится изготавливать новые. Возможно саркоматозное перерождение. Рентгенологическая картина довольно характерна. В трубчатых костях отмечаются разволокнение коркового слоя, склероз губчатого вещества. Костномозговые каналы не дифференцируются. Компактная и губчатая кость приобретает пятнисто-очаговый «ватный» рисунок. В костях черепа швы почти не определяются. На фоне хлопьевидного рисунка отмечается утолщение внутренней и наружной пластинок с неровными, «лохматыми» краями поверхности. В челюстных костях, кроме типичного «ватного» рисунка, наблюдается гиперостотический характер рентгенологических изменений с преобладанием явлений костеобразования над процессом резорбции (рис 182,6). При этом отмечается деструкция костной ткани за счет наличия теней интенсивной плотности различной формы и величины, иногда с неровными разволокненными контурами. Отмечается ретенция не полностью сформированных постоянных зубов, а у прорезавшихся зубов периодонтальная щель не всегда четко определяется. Деформирующий остеит дифференцируют от «коричневой опухоли» гиперпаратиреоидизма, фиброзной дисплазии, пери-апикальной цементной дисплазии. При этом важное диагностическое значение имеет рентгенологическое обследование всего скелета. Ха- 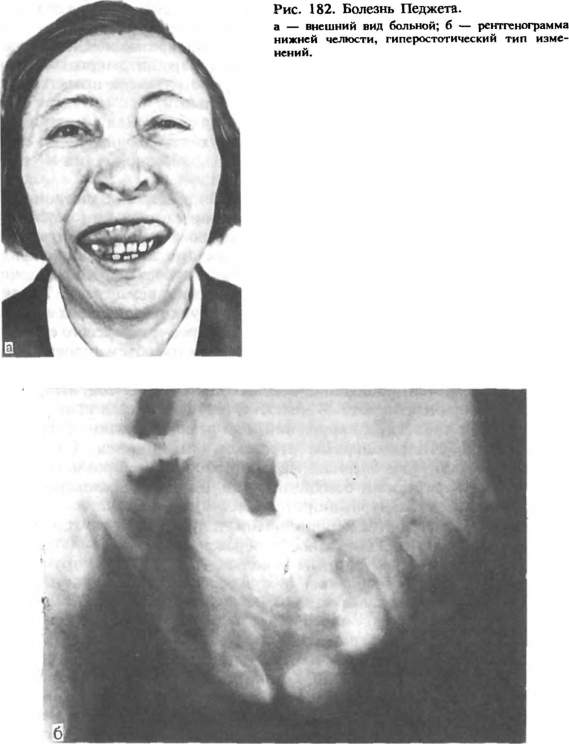 рактерные костные изменения на рентгенограмме в совокупности с клинической и микроскопической картиной позволяют установить точный диагноз. Лечение. Радикальных способов лечения в настоящее время нет. При резком обезображивании лица и нарушении жевания иссекают выступающие участки кости. За больными устанавливают динамическое наблюдение ввиду возможности озлока-чествления. Прогноз для жизни удовлетворительный. В функционально-косметическом отношении возникают резкие нарушения, прогрес-сирование процесса приводит к инвалидности больного. Аневризмальная и солитарная костные кисты. Аневризмалышя костная киста — опухолеподобное поражение, редко встречающееся. Оно наблюдается в основном у лиц молодого возраста. При этом обнаруживают сравнительно быстро увеличивающееся (в течение нескольких месяцев) выбухание участка кости, которое может быть болезненным. Рентгенологически определяется ограниченный очаг разрежения, который располагается эксцентрически и расширяется в виде вздутия в сторону периоста. При пункции образования шприц свободно наполняется кровью, что наводит на мысль о гемангиоме. Микроскопически аневризмальная костная киста представляет собой остеокластическое поражение, состоящее из выполненных кровью полостей различного размера, разделенных соединительнотканными перегородками, содержащими трабекулы кости или осте-оидную ткань и остеокластические гигантские клетки. В некоторых случаях такую кисту трудно дифференцировать от гигантоклеточной опухоли. Лечение заключается в выскабливании очага поражения в пределах непораженных тканей. В нижней челюсти встречается также редко солитарная костная киста (простая или однокамерная костная киста, травматическая киста). Развивается она бессимптомно, выявляется случайно на рентгенограмме бокового отдела тела челюсти в виде четко отграниченной полости со склерозированными костными краями. Рентгенологическое наблюдение в течение 5—8 лет у 2 больных не показало увеличения кисты. Патогенез неизвестен. Гистологически киста не имеет эпителиальной выстилки. Костные стенки покрыты тонкой фиброзной тканью, которая содержит многоядерные гигантские клетки и зерна гемосидерина. ЭПИТЕЛИАЛЬНЫЕ (НЕОДОНТОГЕННЫЕ) КИСТЫ Возникновение неодонтогенных кист челюстей связано с нарушением эмбриогенеза лица. Эти щелевые (фиссуральные) кисты локализуются на верхней челюсти, встречаются редко (рис. 183). В отличие от опухолеподобных кистозных поражений они имеют эпителиальную выстилку. Киста носонебного (резцового) канала. Развивается из остатков эпителия в носонебном канале. Среди щелевых кист является наиболее распространенной. Располагается между центральными верхними зубами, приводит к рассасыванию небной пластинки. Клинически в переднем отделе неба при наличии интактных центральных резцов определяется безболезненное выбухание с четкими границами, пальпаторно отмечается зыбление. Для диагностики важное значение имеет рентгенографическое исследование, при котором обнаруживают кистовидное разрежение костной ткани неба соответственно центральным резцам с сохранением в последних перио-донтальной щели. Затруднения в диагнозе возникают при наличии разрушенных верхних передних зубов, которые могут явиться  причиной развития около- корневой кисты. В послед-  нем случае на рентгенограмме периодонтальная щель причинного зуба не прослеживается. Содержимое кисты представляет собой желтоватую жидкость с кристаллами холестерина. Микроскопически оболочка кисты выстлана эпителием, который на границе с полостью рта является многослойным плоским, а ближе к полости носа — мерцательным. Рис 183. Киста носонебного канала. Лечение хирургиче- ское (цистэктомия). Шаровидно-верхнечелюстная киста располагается в кости верхней челюсти между вторым резцом и клыком. Нередко ее обнаруживают случайно. Клинически она проявляется в виде безболезненной небольшой ограниченной припухлости на вестибулярной поверхности альвеолярного отростка при наличии интактных соседних зубов. Рентгенологически определяется разрежение с четкими границами в форме перевернутой груши между верхним вторым резцом и клыком. Зубы нередко раздвинуты, периодонтальная щель сохранена. Дифференцировать следует от корневой кисты, развившейся от второго резца. Лечение заключается в цистэктомии. Носогубная (носоальвеолярная) киста. Располагается на передней стенке верхней челюсти соответственно корням второго резца и клыка и вызывает лишь вдавление наружной кортикальной пластинки. Клинически определяется образование под основанием крыла носа округлой формы, с четкими границами, эластической консистенции, подвижное, безболезненное, с кожей, слизистой оболочкой и костью не спаянное. Рентгенологически носогубная киста не определяется, может быть выявлена только после введения в нее контрастного вещества. Содержимое кисты представляет собой желтоватую опалесцирующую жидкость. Лечение заключается в цистэктомии. МЕТОДЫ ОПЕРАЦИЙ НА ЧЕЛЮСТЯХ ПРИ ОПУХОЛЯХ И ОПУХОЛЕПОДОБНЫХ ПОРАЖЕНИЯХ При новообразованиях в области челюстей производят различные операции, объем которых зависит от клинического течения (доброкачественное, злокачественное), распространенности и локализации процесса. Оперативное лечение доброкачественной опухоли обычно сводится к удалению самой опухоли. Однако наличие местного инва-зивного роста расширяет границы операции, включая прилегающую костную ткань. При злокачественных опухолях требуется обширное вмешательство, при котором производят иссечение опухоли в пределах непораженных тканей, отступя от нее не менее чем на 2 см. Хирургическое лечение опухолеподобных поражений заключается чаще всего в выскабливании патологического очага. Локализация опухоли также влияет на объем оперативного вмешательства, если она располагается вблизи жизненно важных органов (глаз, головной мозг, верхние дыхательные пути и пищеварительные органы), то расширяют либо сужают границы операции. Различают следующие виды операций на челюстях. Выскабливание (экскохлеация) предусматривает полное удаление патологической ткани до непораженной кости. Такую операцию производят хирургической ложкой, прибегая в некоторых случаях к высверливанию измененной кости фрезой, бором, приводимыми в движение бормашиной. Вылущивание заключается в удалении образования вместе с оболочкой. Осуществляют распатором, боковым элеватором, а также небольшими марлевыми тампонами, продвигая их инструментом между оболочкой опухоли (кисты) и костью. Оба метода используют одинаково на нижней и верхней челюстях. Резекция нижней челюсти. Применяют следующие виды резекции: экономную резекцию с сохранением основания челюсти, сегментарную резекцию без сохранения непрерывности челюсти, половинную резекцию с экзартикуляцией, резекцию с удалением окружающих мягких тканей, а также полное удаление нижней челюсти с двусторонней экзартикуляцией. Первые два вида резекции могут быть осуществлены поднадкостнично, т. е. с оставлением надкостницы в ране (рис. 184, А). Резекция нижней челюсти с экзартикуляцией (рис. 184, Б). Операцию проводят под общим обезболиванием. Рассекают кожу с подкожной клетчаткой в поднижнечелюстной области, отступя вниз от основания челюсти на 1,5—2 см, чтобы не пересечь краевую ветвь лицевого нерва (рис. 184, Б, а). Обнажают основание нижней челюсти. Расположенные впереди жевательной мышцы лицевые артерию и вену перевязывают двумя лигатурами и между ними пересекают. Рассекают в области угла челюсти сухожилие собственно жевательной мышцы и фиксируют  Рис. 184. Резекция нижней челюсти. А — виды резекции нижней челюсти; Б — схема резекции нижней челюсти с экзартикуляцией. Этапы операции: а — линии разреза; б — отделение мягких тканей, распил ветви и тела челюсти проволочной пилой; в — отсечение мягких тканей с внутренней поверхности челюсти; г — рассечение связочного аппарата сустава и выделение резецированного отдела челюсти. 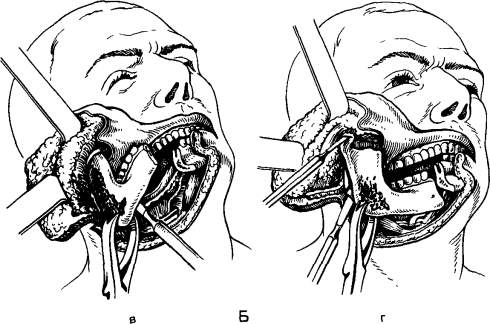 ее матрацным швом. Обнажают тело и ветвь челюсти. Со стороны преддверия полости рта разрезают слизистую оболочку вдоль де-сневого края отступя от него вниз на 0,5—1 см, удаляют зуб по линии резекции. Отпрепаровывают мягкие ткани с внутренней стороны тела челюсти соответственно лунке, в этот тоннель вводят пилу Джигли, конец ее выводят в наружную рану. Челюсть перепиливают (рис 184, Б, б, в, г). Кусачками удерживают резецируемый фрагмент и рассекают скальпелем или ножницами мягкие ткани, прикрепляющиеся к внутренней крыловидной мышцы в месте ее прикрепления. Обнажают венечный отросток и отсекают от него височную мышцу. Вытягивая кусачками фрагмент челюсти, постепенно его выводят книзу, при этом обнажается связочный аппарат височно-нижнечелюстного сустава, который рассекают ножницами. Затем от мыщелкового отростка отделяют наружную крыловидную мышцу и пересекают непосредственно у отростка, чтобы не поранить внутреннюю челюстную артерию. Освобожденный фрагмент осторожно вывихивают и выводят из раны. Острый край культи оставшегося фрагмента челюсти сглаживают фрезой и прикрывают надкостницей. Ушивание раны начинают со стороны слизистой оболочки. Наружную рану также ушивают послойно. Между швами оставляют резиновый выпускник на 2—4 дня. Для предотвращения смещения оставшийся отдел челюсти фиксируют с помощью шины Ванкевич или Вебера, иногда путем бимаксиллярного проволочного шинирования. В случае сегментарной резекцшг нижней челюсти подход и сама операция идентичны описанной, но требуется проведение дополнительного распила. При сегментарной резекции подбородочного отдела в послеоперационном периоде необходимо предотвратить западение языка, для чего удерживают его лигатурой. Резекция верхней челюсти включает различные виды: резекцию альвеолярного отростка, половинную резекцию верхней челюсти с сохранением нижнеглазничного края, половинную резекцию верхней челюсти, которая может быть в сочетании с энуклеацией глаза или с экзентерацией глазницы, полное удаление верхней челюсти. Резекцию верхней челюсти осуществляют под общим обезболиванием (рис. 185). Разрезом по Веберу—Кохеру рассекают насквозь по средней линии ткани верхней губы и подглазничной области, окаймляя крыло и боковую поверхность носа с продолжением к скуловой кости (рис. 185, а). Существуют модификации указанного метода, при которых вместо разреза, направленного к скуловой кости, проводят рассечение тканей по ресничному краю, по нижнему своду конъюнктивального мешка или по верхнему орбитальному краю. Отводят верхнюю губу и производят разрез по верхнему своду преддверия полости рта до бугра челюсти. Мягкие ткани острым путем освобождают от передней стенки верхней челюсти до скуловой кости, сохраняя на ней надкостницу, по ходу перевязывают нижнеглазничную артерию (рис. 185,6). Отсекают волокна жевательной мышцы. По нижнему краю глаз- в г ницы рассекают fascia tarsoorbitalis и отводят ее распатором от дна глазницы. С помощью трепанов, остеотома отделяют верхнюю челюсть от скуловой и лобной костей, костного отдела носа (рис 185, в). Затем удаляют верхний центральный резец на стороне поражения и пересекают слизистую оболочку твердого неба по средней линии (рис. 185, г). Производят поперечный разрез между твердым и мягким небом. Остеотомом проводят разделение небных пластинок, бугор верхней челюсти отводят от крыловидного отростка основной кости. Таким образом, верхнечелюстную кость освобождают от мест соединения и вывихивают, удерживая рукой или инструментом (рис 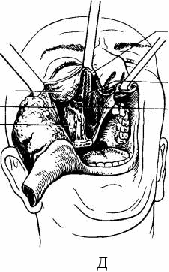 3 2 и 5 6 Рис. 185. Этапы половинной резекции верхней челюсти (схема). а — линия разреза; б — отп ре парованы мягкие ткани, видна граница остеотомии; в — отделена верхняя челюсть от скуловой кости; г — произведен распил по средней линии; д — удалена правая верхнечелюстная кость: 1 — клетки решетчатой кости; 2 — средняя носовая раковина; 3 — место пересечения лобного отростка; 4 — сместившаяся клетчатка орбиты; 5 — место пересечения скуловой кости; 6 — перевязанная культя верхнечелюстной артерии. 185, д). Проводят гемостаз, в ране оставляют тампон. После удаления верхнечелюстной кости образуется обширный дефект, глазное яблоко смещается вниз вследствие отсутствия костной опоры. В таких случаях для удержания глаза используют височную или жевательную мышцу. С целью профилактики рубцовой деформации щеки раневую поверхность закрывают свободно пересаженным кожным аутотран-сплантатом. Лоскут щеки укладывают на место и ушивают послойно. Дефект верхней челюсти тампонируют йодоформной марлей, ее фиксируют защитной пластинкой, изготовленной предварительно до операции. В последующем после эпителизации раны больной пользуется обтурирующим протезом. Половинная резекция верхней челюсти с сохранением нижнеглазничного края отличается от описанной операции проведением дополнительного распила кости под нижнеглазничным краем. Резекция альвеолярного отростка верхней челюсти, как правило, сопровождается вскрытием верхнечелюстной пазухи. При этом требуется осуществить ее ревизию, создать соустье с нижним носовым ходом и надежно разобщить с полостью рта, используя окружающую слизистую оболочку. Для лучшего заживления в послеоперационном периоде желательно предварительно изготовить защитную пластинку. В последнее время операцию при злокачественных новообразованиях челюстей предпочитают проводить электрохирургическим способом (А. И. Пачес). Он заключается в электрокоагуляции опухоли и окружающих тканей, по мере проваривания их постепенно удаляют до кровоточащих участков. ОСОБЕННОСТИ ПОСЛЕОПЕРАЦИОННОГО ТЕЧЕНИЯ И УХОДА ЗА ОНКОЛОГИЧЕСКИМИ БОЛЬНЫМИ Течение послеоперационного периода у больных, перенесших операцию по поводу опухолей челюстно-лицевой области, зависит от объема хирургического вмешательства и общего состояния, нередко отягощенного сопутствующими соматическими заболеваниями. Кроме того, на течение послеоперационного периода влияет предварительно проведенная лучевая терапия, снижающая регенераторные способности организма. Обширные операции, проводимые по поводу распространенных доброкачественных, а также злокачественных новообразований челюстно-лицевой области, приводят вследствие большой кровопотери к уменьшению объема циркулирующей крови. Нарушение гемодинамики сочетается с гиперкоагуляцией и способствует развитию тромбоза и эмболии. После лучевой терапии у части больных снижается функция коры надпочечников, что является одной из причин развития сердечно-сосудистой недостаточности. Возможные нарушения мозгового кровообращения связаны с перевязкой крупных сосудов шеи. В послеоперационном периоде может наблюдаться угнетение внешнего дыхания. Нередким осложнением является пневмония. Иногда определяются изменения кислотно-щелочного состояния, тканевого метаболизма, развитие ацидоза и др. Изменения основных функциональных показателей свидетельствуют о нарушении гомеостаза. Таким больным в послеоперационном периоде проводят интенсивную терапию. Дисбаланс в общем статусе отражается на течении раневого процесса. Для предупреждения инфицирования раны и очищения полости рта в послеоперационном периоде проводят частые ирригации рта слабым раствором перманганата калия, 5% раствором бикарбоната натрия и др. У больных, получивших предварительно лучевую терапию, сроки первичного заживления раны, как правило, удлиняются. Поэтому швы снимают обычно на 12—15-й день. Раннее снятие швов может привести к расхождению краев и обнажению обширной раневой поверхности и костных участков с последующим инфицированием. Скопление продуктов распада, токсинов отрицательно сказывается на общем состоянии больного, ухудшая прогноз. Нередко развивается некроз тканей послеоперационной области вследствие предварительной лучевой терапии. Тактика врача в этих случаях заключается в иссечении некротизированных тканей по мере их отграничения. На раневую поверхность накладывают мазевые повязки (мазь Вишневского и др.), синтомициновую и другие эмульсии, масло шиповника, облепихи. Угрожающим для жизни осложнением является кровотечение, связанное с аррозией (разъеданием) стенки сосуда, особенно магистрального (сонной артерии). Попытки ушить сосуд в месте кровотечения обычно безрезультатны. Необходимо проводить перевязку сосуда на протяжении. При наличии сообщения наружной раны с полостью рта она часто нагнаивается. Это утяжеляет общее состояние больного и затягивает выздоровление. При наличии воспаления необходимо определить очаг нагноения и опорожнить его либо путем разведения краев раны, либо дополнительным разрезом. Проводят местную и общую антибактериальную терапию, используют протеолитические ферменты и другие препараты. При обширном послеоперационном дефекте челюстно-лицевой области становится невозможным нормальный прием пищи. Питание таких больных осуществляют через зонд, введенный в пищевод или желудок. Иногда в первые дни после операции применяют парентеральное питание, впоследствии используют поильник с трубкой, фиксированной на носике его и введенной за корень языка. Со временем больной приобретает навыки самостоятельного питания. При затруднении интубации во время наркоза через рот или нос больному накладывают трахеостому. Правильный и тщательный уход за трахеостомой служит профилактикой нарушения дыхания и развития воспаления легких. По мере накопления в трахеотомической трубке слизи ее удаляют слюноотсосом, при густом секрете извлекают и прочищают внутреннюю трубку. Дефект нижней трети лица сопровождается обильным истечением слюны, что ведет к нарушению водно-солевого обмена. Мацерация окружающих тканей и их постоянное охлаждение могут способствовать развитию простудных явлений. Намокшие повязки часто меняют. Чтобы слюна не попадала на грудь, используют полиэтиленовый фартук. Изготавливают из пластмассы защитную повязку-пращу для фиксации марлевых салфеток в области дефекта или применяют специальный слюноприемник. В последнее время разрабатывают методы одномоментного замещения дефекта челюстно-лицевой области, возникающего после удаления злокачественной опухоли, местными тканями или заимствованными из отдаленных участков. При невозможности закрытия дефекта во время операции впоследствии изготавливают внутриротовой или эктопротез. РЕАБИЛИТАЦИЯ БОЛЬНЫХ С ОПУХОЛЯМИ ЛИЦА, ОРГАНОВ ПОЛОСТИ РТА, ЧЕЛЮСТЕЙ И ШЕИ Медицинская реабилитация — это комплекс мероприятий, направленных на быстрейшее выздоровление больного и возвращение его к трудовой деятельности. Реабилитационные мероприятия начинают осуществлять непосредственно при обращении больного в поликлинику, здравпункт, амбулаторию, продолжают не только во время лечения в стационаре, но и после выписки из него до полного выздоровления. Своевременное проведение реабилитации способствует предупреждению тяжелых функциональных, косметических и психических нарушений, которые нередко становятся причинами инвалидности больного. Хирургическое лечение больных с опухолями лица, органов полости рта и челюстей, как правило, приводит к дефекту или деформации, которые вызывают не только обезображивание лица, но и функциональные нарушения в виде постоянного истечения слюны, затруднения при приеме пищи, дыхании, разговоре. Часто страдает психика больного, он становится замкнутым, раздражительным. При проведении реабилитационных мероприятий необходим индивидуальный подход к каждому больному. Во время обследования и осуществления диагностических манипуляций реабилитационные мероприятия должны быть направлены на установление контакта больного с врачом, снятие страха перед неизвестным заболеванием и вселение веры в выздоровление. Для нормализации психоэмоционального состояния больному перед операцией корректно сообщают об объеме вмешательства и его последствиях, при необходимости проводят седативную терапию. Больным, оперированным в амбулаторных условиях по поводу небольших доброкачественных образований, в послеоперационном периоде по показаниям назначают ортопедическое лечение. При планировании операции стационарным больным с распространенными доброкачественными новообразованиями осуществляют предоперационные мероприятия, включающие изготовление шины, защитной пластинки и других ортопедических приспособлений для фиксации челюсти и трансплантата. Применение их способствует быстрейшему заживлению и профилактике осложнений. Послеоперационный дефект лица и челюстей, возникший в результате удаления доброкачественных новообразований, стремятся полноценно заместить во время операции (восстановить функции и устранить косметические нарушения). Для этого используют преимущественно различные методы пластики мягких и костных тканей, а также ортопедические аппараты, зубные протезы. Особое внимание обращают на безболезненное проведение операции и ликвидацию послеоперационной боли, что быстрее приводит к нормализации общего состояния. Для проведения ранней реабилитации больных с подозрением на злокачественное новообразование лица и челюстей следует направлять к специалисту-онкологу. Это ускорит диагностику и проведение целенаправленного лечения. Таким больным требуется санация полости рта для профилактики остеорадионекроза. Лечение эпителиита и эпидермита, возникающих после предоперационной лучевой терапии, позволяет своевременно, не затягивая сроки, проводить 2-й этап комбинированного лечения — операцию, что улучшает прогноз жизни. Для одномоментного закрытия обширного дефекта, возникающего после удаления злокачественной опухоли, в последнее время раз- рабатывают методы замещения его местными тканями или тканями из отдаленных участков, что способствует скорейшему выздоровлению. При невозможности закрытия дефекта изготавливают внутриротовой или эктопротез. В постгоспитальном периоде реабилитационные мероприятия направлены на раннее выявление рецидива или метастаза опухоли. Проводят санацию полости рта, при этом лунка удаленного зуба должна быть ушита. Для успешного осуществления реабилитационных мероприятий большое значение имеет диспансерное наблюдение за больными. |
