Тема №5 студ укр. Методичні вказівки для самостійної роботи студентів при підготовці до практичного (семінарського) заняття
 Скачать 4.65 Mb. Скачать 4.65 Mb.
|
|
ЗАДАЧІ ДЛЯ САМОКОНТРОЛЮ Задача №1 Хлопчик 12 років. Три тижні тому після стрептококової ангіни відмічено підвищення температури, загальну слабкість, в’ялість, біль та припухлість обох колінних суглобів. Обєктивно: Стан середньої важкості.Обидва колінні суглоби збільшені в об'ємі, шкіра над ними гаряча на дотик,, гіперемована, рухи обмежені, болючі. Мигдалики рихлі, збільшені. Пульс 56 ударів на хв., ритмічний. АТ 100/60 мм рт ст. Межі серця: ліва на 1 см назовні від середньо-ключичної лінії, права на 1 см назовні від парастернальної. На верхівці серця вислуховується приглушений 1-й тон, акцент 2-го тону над легеневою артерією, дуючий систолічний шум з ірадіацією в підпахвинну ділянку. Загальний аналіз крові: НЬ 112 г/л, ер. 3,5 Т/л; КП -0,9; лейкоцити -10 Г/л; п - 15%, с - 43%; е - 6%; л - 35% м - 1%; ШЗЕ - 32 мм/год. Титр АСЛ-0 450 од. оцт. щільн; реакція на С-реактивний білок (+++), серомукоїд -0,8 од., ДФА – 300 од., сіалові к-ти 250 од. 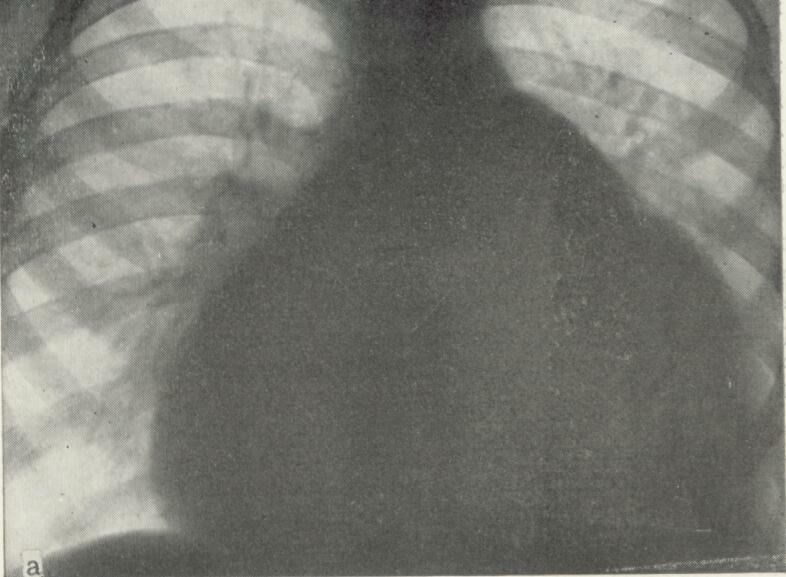 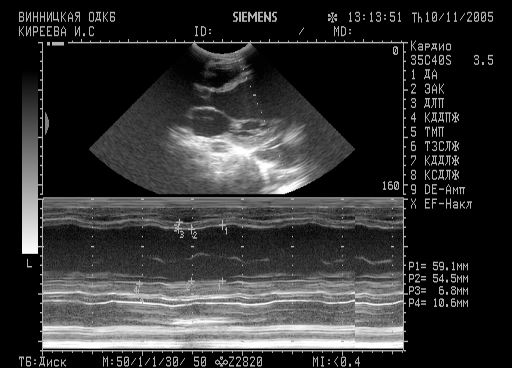 Е 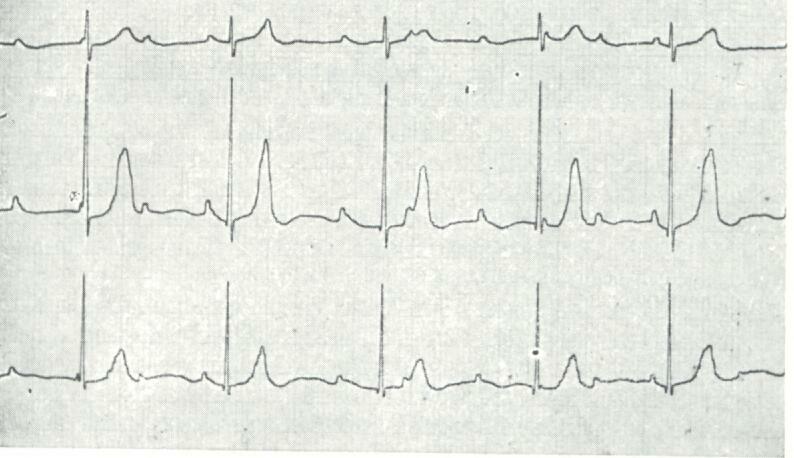 хоКГ: розширення лівого передсердя та шлуночка на фоні ущільненого, розмитого мітрального клапану. Фракція викиду 35%. хоКГ: розширення лівого передсердя та шлуночка на фоні ущільненого, розмитого мітрального клапану. Фракція викиду 35%.Дайте відповіді на запитання:
Задача №2 Дівчинка 11 років, знаходилася на лікуванні у місцевому санаторії, куди була переведена через 1,5 міс. від початку першої атаки ревматизму, в задовільному стані. Перша атака перебігала з поліартритом, міокардитом, на верхівці серця та в точці Боткіна вислуховувався систолічний шум, що слабшав при переміні положення тіла або при фізичному навантаженні, не проводився за межі серця. Дівчинка отримувала біцилін-5 1 раз на 3 тижні. В санаторії перенесла ГРВІ, через 4 тижні з’явилися скарги на задишку при фізичному навантаженні, сердцебиття, слабкість, втомлюваність, погіршення апетиту та сну, субфебрилітет. При об’єктивному обстеженні: дівчинка бліда, тіні під очима. Шкіра чиста, бліда, суха. Кисті рук та стопи ніг вологі. Задньошийні, підщелепні, пахвові та пахвинні лімфатичні вузли до 0,5 см у діаметрі, щільно - еластичної консистенції, не спаяні з оточуючою тканиною та між собою, безболісні. Границі відносної та абсолютної серцевої тупості зміщені вліво на 1 см у порівнянні з межами вікової норми. Тони серця приглушені, ЧСС 96 уд. за хвилину, систолічний шум, набув дуючого характеру, краще вислуховується у четвертому міжребер’і, по лівому краю грудини. Шум постійний, не змінюється при переміні положення тіла. Пульс 96 уд/хв, слабкого наповнення, синхронний. Артеріальний тиск 90/50 мм Hg. Перкуторно над легенями - легеневий звук. Аускультативно - везикулярне дихання. ЧД – 20 за хвилину у спокої, при фізичному навантаженні зростає до 32. Язик вологий, обкладений білим нальотом більше біля кореня. Мигдалики не виступають із-за дужок, рожевого кольору, спаяні з дужками. Живіт - при пальпації неболючий. Печінка: права доля виступала на 2 см з-під реберної дуги. Фізіологічні відправлення в нормі. Проведено лабораторне обстеження хворого: Hb - 110 г/л, еритроцити - 3,75 х 1012 кл/л; лейкоцити 10,1 х 109 кл/л, п-11%, с-70%, е-1%, л-15%, м-3%, ШОЕ – 20 мм /год. Біохімічні аналізи крові: загальний білок – 70 г/л, a1-глобуліни - 3,8%, a 2-глобуліни - 10,5%, β - глобуліни -14,5%, γ - глобуліни 22,3%, С-реактивний білок ++, ДФА – 0,270 од., СК- 0,240 од., серомукоід- 0,4 од., АСЛ-О 1:550 од. Загальні аналізи сечі та копрограма без патології. ЕКГ- тахікардія, міграція водія ритму, подовження інтервалу P-Q, зниження вольтажу зубців QRS. ФКГ: шум високочастотний, займає 2/3 систоли, по формі веретеноподібний, затухаючий. Ехо-КГ: зміни стулок мітрального клапану (потовщення, „бахромчатісь”), збільшення лівих камер серця, висока амплітуда відкриття мітрального клапану.
Задача №3 Хвора П., 17 років, поступила в клініку зі скаргами на задишку при фізичному навантаженні, серцебиття, кашель, підвищену втомлюваність. У віці 15 років вперше діагностовано ваду серця. Близько року тому з'явилася задишка та серцебиття при незначному фізичному навантаженні, кашель. При огляді загальний стан середньої важкості, хвора зниженої вгодованості, відмічається інфантилізм. Температура тіла 36,5ºС. ЧД 20 за хв. При пальпації над верхівкою діастолічне тремтіння. Межі серця: права – на 2 см дозовні від правого краю грудини, верхня на рівні ІІ ребра, ліва – досередини від середньо- ключичної лінії на 2 см. Над верхівкою хлопаючий І тон, діастолічний шум дуючого характеру; акцент та роздвоєння ІІ тону над легеневою артерією. Пульс різний за наповненням на обох руках, ритмічний, з частотою 80 за хв. Живіт при пальпації м’який, безболісний, печінка та селезінка не збільшені. Рентгенограма ОГК додається: 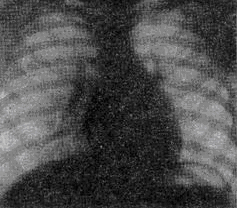
Задача №4 Хворий С., 16 років, госпіталізований у кардіологічне відділення зі скаргами на задишку, швидку втомлюваність при фізчному навантаженні, біль у ділянці серця, серцебиття, періодично запаморочення. З анамнезу хвороби: задишку при фізчному навантаженні, болі в ділянці серця почав відмічати близько двох років тому, лікувався амбулаторно, отримував кардіометаболітну терапію, покращення не було. Значне погіршання загального стану (посилення задишки, тиснучий біль в ділянці серця і запаморочення) протягом останніх трьох місяців. Поступив на стаціонарне лікування у зв'язку з втратою свідомості на уроці фізичної культури. Спадковість обтяжена: дідусь раптово помер у віці 32 роки. Об'єктивні дані. Загальний стан середньої важкості. Шкіра та видимі слизові оболонки чисті, дещо бліді. Верхівковий поштовх розлитий, пальпується у V міжребер'ї на рівні. середньоключичної лінії. Перкуторно межі відносної серцевої тупості: права - на 1 см дозовні від правого краю грудини, верхня – верхній рай ΙΙ ребра, ліва – на рівні середньоключичної лінії. Аускультативно тони серця дещо ослаблені, систолічний шум у V точці та у ΙΙ міжребер'ї справа. ЧСС – 90 за хв, АТ- 110/70 мм. рт. ст. При перкусії легень - легеневий звук, при аускультації - везикулярне дихання з жорстким відтінком. Живіт м'який, безболісний, печінка не виступає з-під краю правої реберної дуги, селезінка не збільшена. Випорожнення оформлені, сечовипускання не порушено. ЕКГ та ЕхоКГ ( градієнт тиску у вихідному тракті ЛШ сладає 54 мм.рт.ст.) додаються: 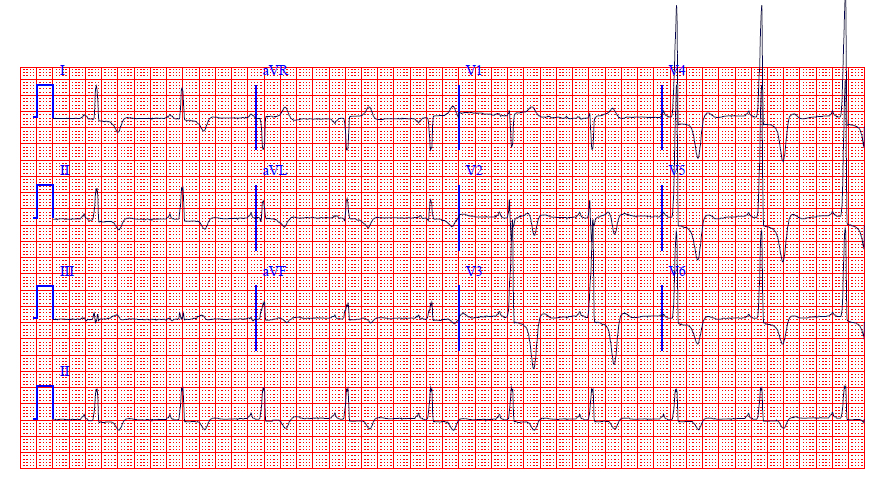 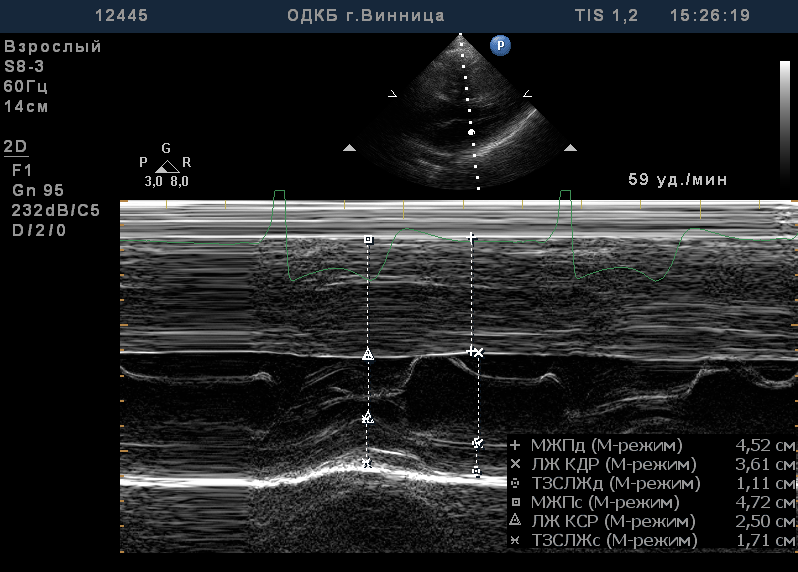 Дайте відповіді на запитання:
Задача №5 До стаціонару надійшов хворий 13 років зі скаргами на на загальну слабкість, задишку, сухий кашель, головний біль. З анамнезу відомо, що 2 роки тому знаходився на стаціонарному лікуванні з діагнозом гострий дифузний кардит 2 роки тому, після виписики постійно отримував серцеві глікозиди, ІАПФ. Спостерігався у кардіолога за місцем проживання, не зважаючи на призначену терапію, стан хлопчика прогресивно погіршується протягом останніх двох років, в динаміці, за результатами ЕхоКГ, спостерігається наростання дилятації лівих камер серця, зниження фракції викиду. Об'єктивні дані. Шкіра та видимі слизові оболонки чисті, дещо бліді. Верхівковий поштовх розлитий, пальпується у V міжребер'ї на 3 см назовні від лівої середньоключичної лінії. Перкуторно межі відносної серцевої тупості: права - на 2 см дозовні від правого краю грудини, верхня – верхній рай ΙΙ ребра, ліва – на 3 см назовні від лівої середньоключичної лінії. При аускультації тони серця послаблені, 102 за 1 хв., трьохчленний ритм протодіастолічного галопу, вислуховується систолічний шум з епіцентром над верхівкою серця., АТ- 115/75 мм. рт. ст. При перкусії легень - ясний легеневий звук, дещо укорочений в медіальних відділах, при аускультації – дихання жорстке, в нижніх відділах обох легень поодинокі вологі мілкопухирцеві хрипи. Живіт м'який, безболісний, печінка виступає на 3 см з-під краю правої реберної дуги, селезінка не збільшена. Випорожнення оформлені, сечовипускання не порушено. ЕКГ, ЕхоКГ та рентгенографія ОГК додаються:   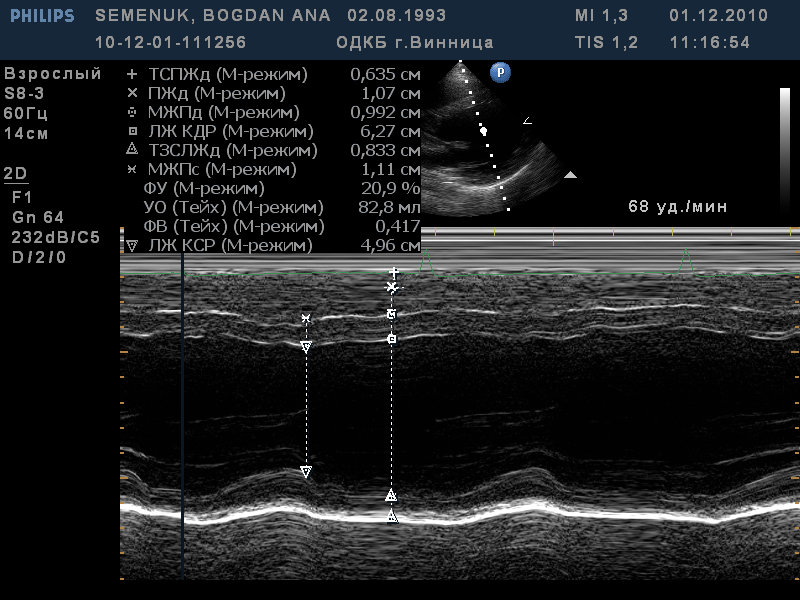
Задача №6 Дівчинка 11 міс. Cкарги батьків на швидку її втомлюваність при годуванні, раптове посилення ціанозу та задухи при плачі. Обєктивно: Стан середньої важкості, відставання в фізичному розвитку. В спокої – помірно виражений ціаноз шкірних покривів, слизові з фіолетовим відтінком, ціаноз посилюється при плачі дитини. Під час огляду на фоні неспокою значно посилився ціаноз, почастішало дихання, дитина стала вкрай неспокійною, на руках у матері з притиснутими до живота ніжками трохи заспокоїлась. Дихання 64 на хв, над легенями ясний перкуторний звук, жорстке дихання Пульс 150 за хв. Межі серця: розширені вправо. Над всією поверхнею грудної клітки вислуховується грубий систолічний шум із максимальною звучністю в 2-му міжребер'ї зліва від грудини, другий тон ослаблений над легеневою артерією. Загальний аналіз крові: Hb -200 г/л; еритроцити – 6,0 Т/л, КП – 0,95; нейтрофіли: паличкоядерні -5%, сегментоядерні -39%; еозинофіли-3%; лімфоцити-50%; моноцити - 3%; ШЗЕ - 4 мм/год. Рентгенологічне обстеження ОГК: див. рис. 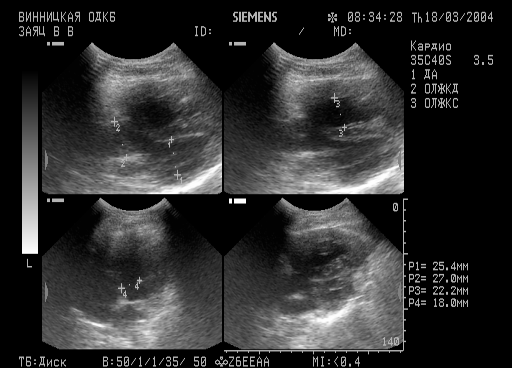 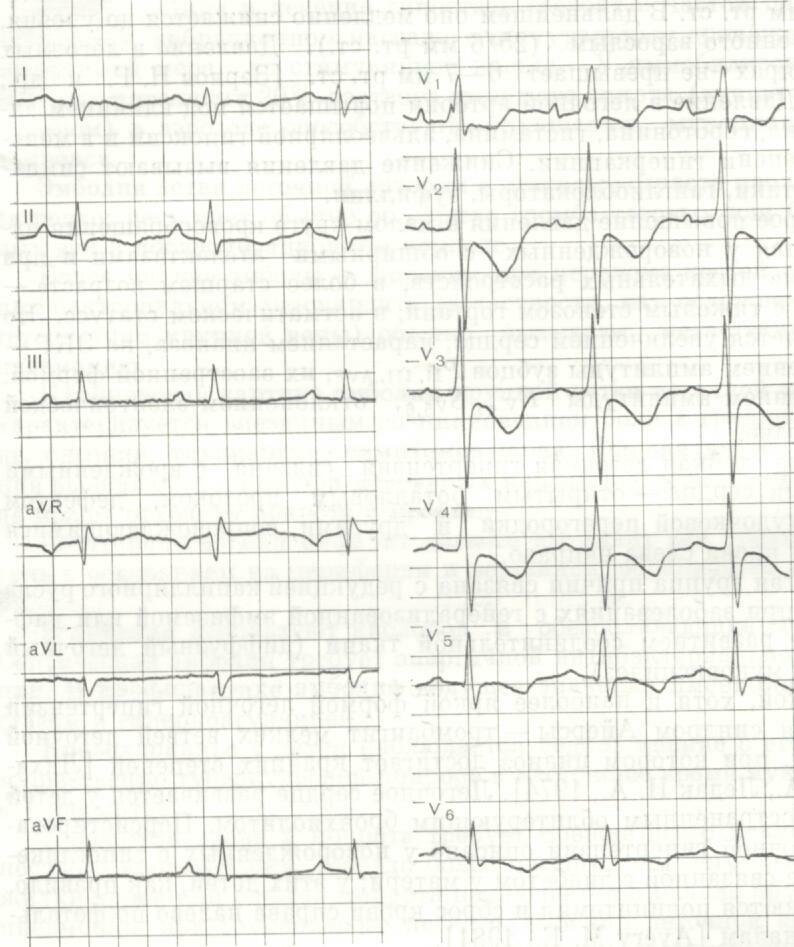 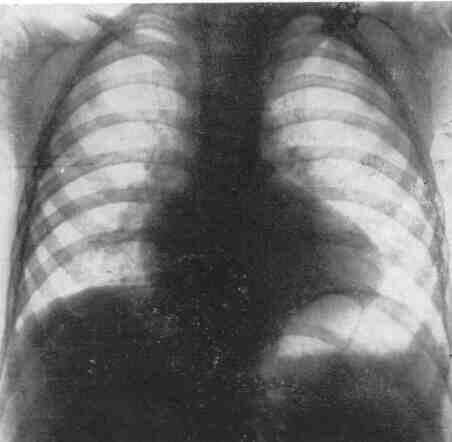 Дайте відповіді на запитання:
Задача №7 Хворий 17 років. Поступив в клініку зі скаргами на головні болі, запаморочення, тяжкість в голові, періодично болі в ділянці серця, швидку втомлюваність, задишку при фізичному навантаженні. Перераховані вище скарги з'явилися 5 років тому. З анамнезу з'ясовано, що в минулому часто хворів ГРВІ, періодично виникали носові кровотечі, відставав у фізичному розвитку. Об'єктивно: хворий блідий, фізичний розвиток диспропорційний, в області грудної клітини (міжреберні проміжки) видно розташовані поверхнево розширені судини. Область серця візуально не змінена, межі відносної серцевої тупості: ліва - по лівій середньо-ключичній лінії, права – на 1,5 см всередину від правої парастернальної лінії, верхня – верхній край IIΙ ребра. Аускультативно тони серця середньої гучності, ЧСС - 78 ударів на хв, на основі серця - систолічний шум, грубого тембру, різної тривалості, що проводиться в міжлопаточну ділянку. АТ на руках 220/120 мм рт. ст., на ногах - 80/50 мм рт. ст. Проведено запис ЕКГ та рентгенографію ОГК: 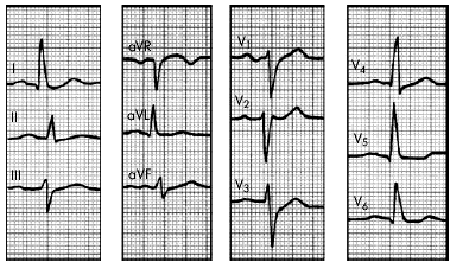 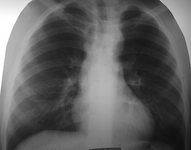 . . Дайте відповіді на запитання:
Задача №8 Дівчинка 6 міс, надійшла у відділення на обстеження у зв'язку з підозрою на вроджену ваду серця. Дані анамнезу: 3-я вагітність (1-а - викидень, 2-а -медичний аборт). На 30 тижні у матері виявлено цитомегаловірусна інфекція, уреаплазма. Проведено лікування, однак контрольне обстеження не проводилося. У 3 триместрі вагітності відзначалася нефропатія і анемія. Пологи у 40 тижнів, тривалістю 10 годин. Дівчинка закричала відразу, вага при народженні 4000, довжина 53 см. Практично з народження перебувала на штучному вигодовуванні. Спадковість, зі слів матері, не обтяжена. Дані об'єктивного огляду при поступленні: температура 36,8 ° С, набряків немає. Шкіра та видимі слизові оболонки рожеві. Аускультативно в легенях пуерильне дихання. Частота дихання - 40 за хвилину. Перкуторно межі відносної тупості серця: права - по правій парастернальній лінії, ліва - в 4 міжребер'ї на 1,5 см назовні від лівої серединно-ключичній лінії, верхня-2 ребро. Частота серцевих скорочень 132 в хвилину, грубий систолічний шум над усією поверхнею серця. Живіт м'який, печінка + 2 см, селезінка не збільшена. Сечовипускання вільне. Випирожнення не порушені. Дані проведених обстежень: • Загальний аналіз крові: Нв-126 г / л, ер-4, 5 х 10*12/ Л, КП.-0, 83, л- 9,0 х 10*9/ Л, п/я-1, с/я-30, е-2, м-9, лімф.-58, ШОЕ-6 мм / год. • ЕхоКГдодається: 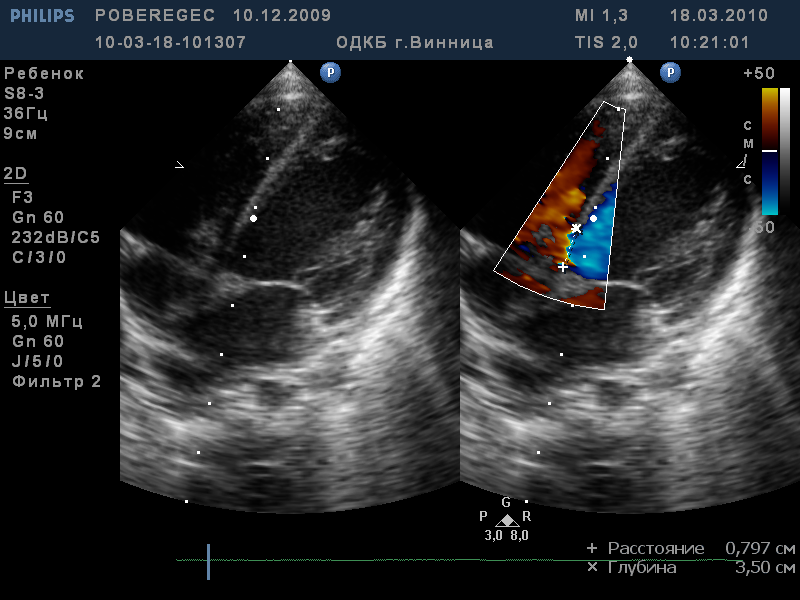 Дайте відповіді на запитання:
Задача №9 Дитина К., 10 років. Скарги на задишку, швидку втомлюваність при фізичному навантаженні, появу акроціанозу при фізичному навантаженні. Після народження вислуховувався систоло-діастолічний шум в серці. Хлопчик у ранньому віці часто хворів бронхітами, пневмоніями. До кардіолога батьки не звертались. Об‘єктивно. Стан дитини середньої важкості. t 36,3 Шкіряні покриви бліді, акроціаноз при фізичному навантаженні. ЧД 24 за хв.. Аускультативно – дихання жорстке, хрипи відсутні.. Пульс 146 за хв., ритмічний. Серцевий поштовх розлитий. Межі серця розширені вліво. Аускультативно – I тон на верхівці звучний, II акцентований та роздвоєний над легеневою артерією, систоло-діастолічний шум в 2 міжребер'ї зліва від грудини. Печінка + 2 см. На ЕКГ – гіпертрофія лівого передсердя та шлуночка. На рентгенограмі – кардіомегалія за рахунок гіпертрофії лівого передсердя та шлуночка, вибухання стовбура легеневої артерії. На ЕхоКГ – дилатація лівого передсердя, ФВ 56%, легенева гіпертензія. 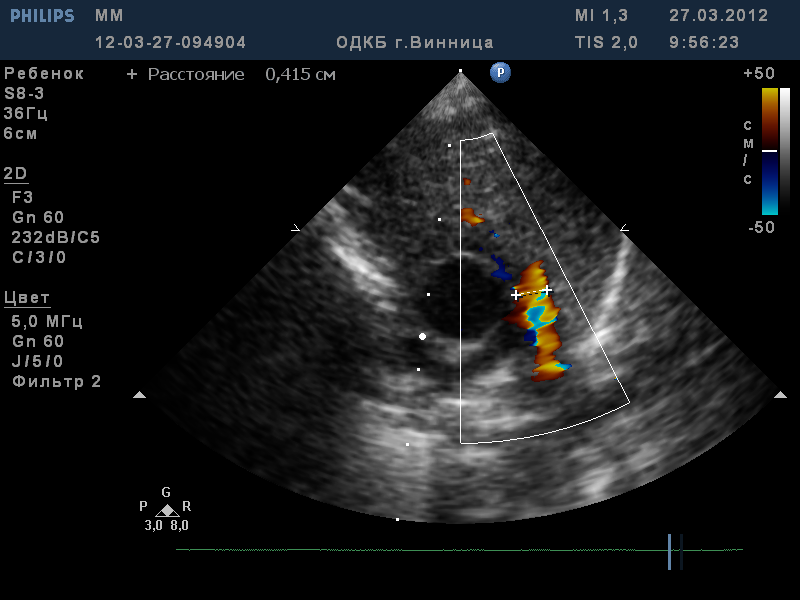 Дайте відповіді на запитання:
Задача №10 В кардіоревматологічне відділення поступив хлопчик 6 років з підозрою на вроджену ваду серця. До 4 років скарг не було, ріс та розвивався згідно віку. протягом останніх двох років дитина часто хворіє бронхітами, двічі була пневмонія, що характеризувалась затяжним перебігом , тривалим вологим кашлем. Протягом останніх декількох місяців турбують головокружіння при фізичному навантаженні. Об'єктивно при поступленні: відмічається деформація грудної клітки з помірно вираженим серцевим горбом. межі відносної серцевої тупості розширені розширені вверх та вправо. Аускультативно тони серця ритмічні, перший тон на верхівці посилений, другий тон розщеплений, акцент другого тону над легеневою артерією, систолічний шум середньої інтенсивності в ΙΙ - ΙΙΙ міжребір'ї зліва від грудини, краще вислуховується в горизонтальному положенні на глибині вдоху. Аускультативно в легенях жорстке дихання. Живіт м'який, безболісний, печінка + 2 см, селезінка не збільшена. ЕКГ, ЕхоКГ та рентгенографія ОГК додаються: 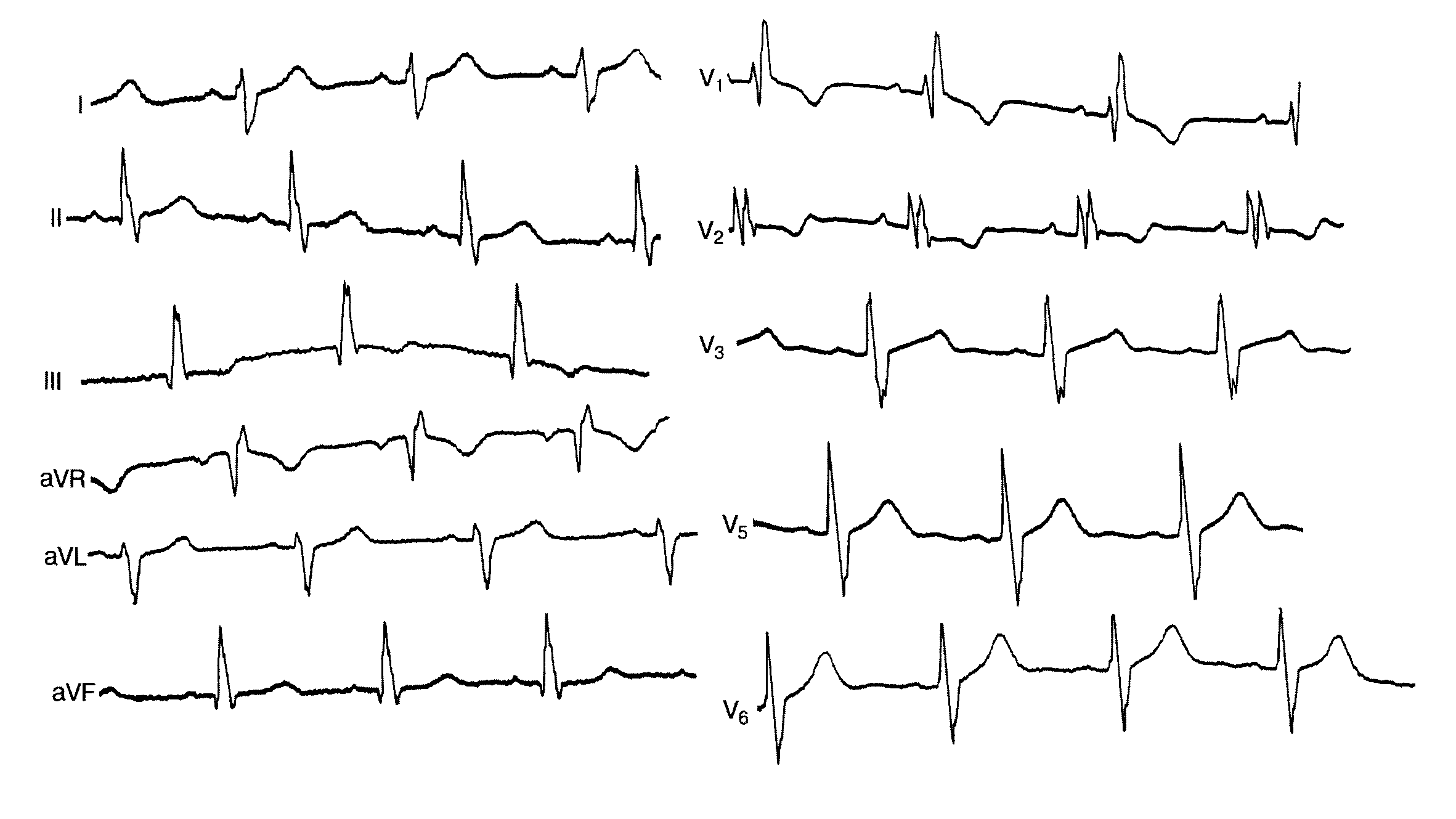 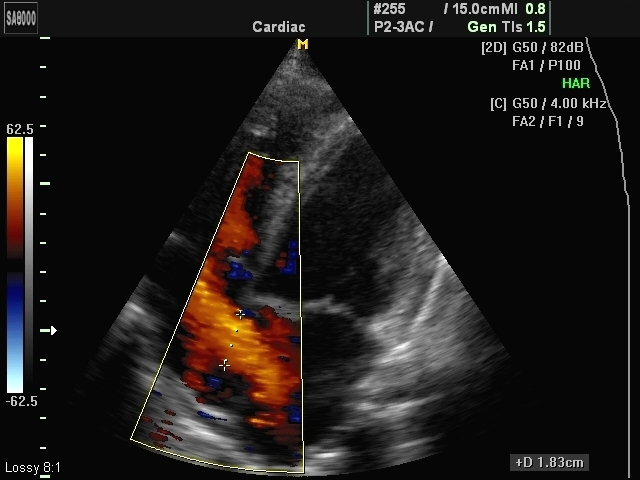 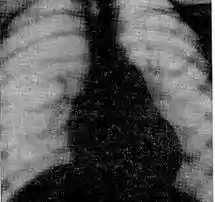 Дайте відповіді на запитання:
Література: Основна: 1. Медицина дитинства /За ред. проф. П.С.Мощича. - Київ, “Здоров'я”. - 1994. - т.4. - с. 121-156. 2. Дитячі хвороби /За ред. проф. В.М.Сідельникова і проф. В. В. Бережного. - Київ, “Здоров’я”. - 1999. - с. 350-368. 3. Детские болезни (Под ред. Н.П.Шабалова). - Санкт-Петербург, Москва. 2000. – с. 524-576. Додаткова: 1. Белоконь Н.А., Кубергер М.Б. Болезни сердца и сосудов у детей. (Руководство для врачей). - М.: “Медицина”. - 1987. - Т.І. - с. 126-140. 2. Иллек Я.Ю., Нуритдинов М.Р., Алимдтанов И.И. Диагностика и лечение ревматизма у детей. –Ташкент, 1995. -165с. 3. Болезни органов кровообращения /Под.ред. Е.И.Чазова. -М., "Медицина". -1997. – с.102-116. 4. Пєший М.М., Сміян О.І. Кардіологія дитячого віку. (Навчально-методичний посібник) – Полтава – Суми, 2003, - с. 182-249. |
