Задачник. Методика расчета статистических показателей здоровья населения и деятельности учреждений здравоохранения
 Скачать 0.88 Mb. Скачать 0.88 Mb.
|
|
Показатели профилактической работы стоматологических учреждений 1. Количество санаций в день на одного врача:  2. Удельный вес санации по обращаемости (рассчитывается для врача, по отделению, поликлинике): 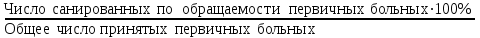 3. Удельный вес санации по профилактической работе: 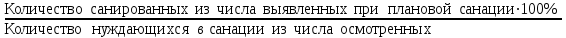 Отдельные показатели профилактической работы имеют наибольшую значимость при обслуживании детского населения. 1. Процент детей, получивших медикаментозную профилактику кариеса:  2. Охват детей санацией (%):   3. Количество случаев осложненного кариеса на 1000 детей:  4. Процент детей с удовлетворительным гигиеническим состоянием полости рта: 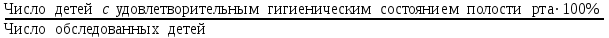 Общие показатели лечебной работы 1. Среднее число посещений в день: 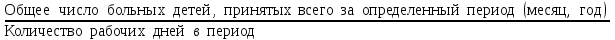 2. Соотношение вылеченных и удаленных зубов: 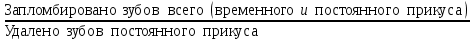 3. Среднее количество УЕТ в день на одного врача: 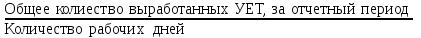 4. Количество УЕТ на одно посещение: 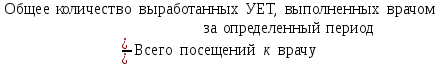 Особое значение имеют показатели диспансеризации, к которым относится следующее: 1. Полнота охвата диспансерным наблюдением:  2. Своевременность охвата больных диспансерным наблюдением: 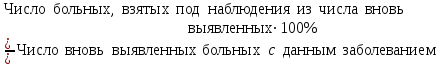 Для оценки эффективности диспансеризации определяют: 1. Процент больных, снятых с диспансерного наблюдения в связи с излечением: 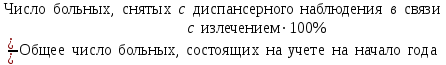 2. Процент больных, состояние здоровья которых осталось без изменения: 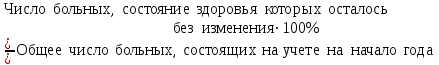 3. Частота рецидивов у больных, получивших курс лечения: 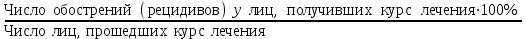 Показатели работы по терапевтической стоматологии 1. Среднее число запломбированных зубов одним врачом в день: 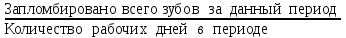 2. Среднее число посещений для лечения одного зуба ( в том числе по поводу кариеса, пульпита, периодонтита): 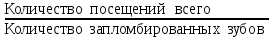 3. Соотношение вылеченных зубов с неосложненным кариесом к вылеченным зубам с осложненным кариесом 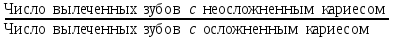 4. Частота осложнений после эндодонтического лечения (отдельно при пульпите и периодонтите): 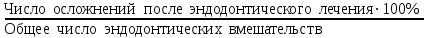 5. Частота переделок пломб: 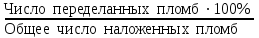 Показатели работы по хирургической стоматологии 1. Среднее число проведенных удалений зубов в день: 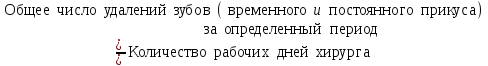 2. Количество операций в день (кроме удалений зубов): 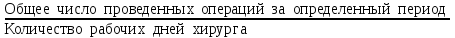 3. Процент больных, госпитализированных по показаниям в специализированные стационары (по отделению, поликлинике): 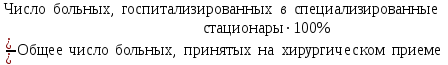 4. Частота осложнений после хирургических вмешательств: 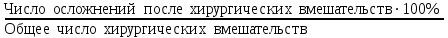 5. Частота расхождения диагнозов поликлиники и стационара: 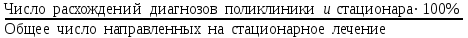 6. Показатель оперативной активности (в %): 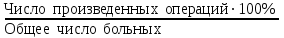 7. Частота расхождения клинических и цитологических диагнозов после удаления опухолей и опухолевидных образований челюстнолицевой области: 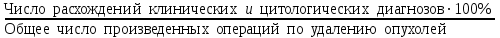 Учитывая то, что на хирургическом приеме важным разделом работы врачей стоматологов является экспертиза нетрудоспособности, большее значение имеет изучение соответствующих показателей заболеваемости с временной утратой нетрудоспособности. Показатели работы по протезированию зубов 1. Количество посещений в день на одного врача стоматолога-ортопеда: 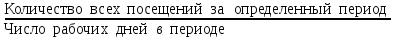 2. Средние сроки ортопедического лечения (отдельно для несъемных и съемных протезов): 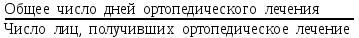 3. Удельный вес эстетических одиночных коронок: 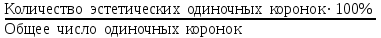 4. Среднее число опорных коронок в мостовидном протезе: 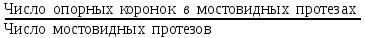 5. Удельный вес бюгельных протезов: 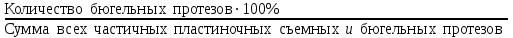 6. Среднее число посещений на одного больного, получившего протезы: 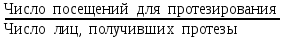 7. Частота переделок зубных протезов (до истечения срока гарантии ): 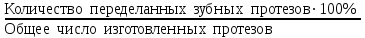 8. Частота починок съемных протезов: 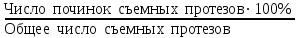 9. Доля бесплатного зубного протезирования: 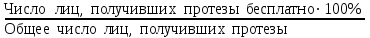 Показатели работы по ортодонтии 1. Среднее число посещений в день на одного врача стоматолога-ортодонта: 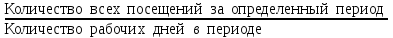 2. Показатели завершенности ортодонтической помощи: 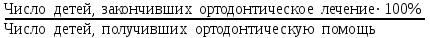 3. Удельный вес внутриротовых несъемных аппаратов механического действия: 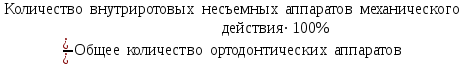 4. Удельный вес внутриротовых несъемных аппаратов функционально-направляющего действия:  5. Удельный вес внутриротовых съемных аппаратов функционального действия: 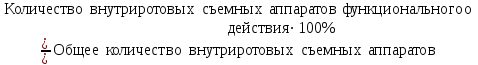 6. Удельный вес изготовленных протезов: 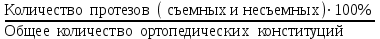 Показатели работы вспомогательных подразделений стоматологической поликлиники 1. Среднее количество физиотерапевтических процедур в день: 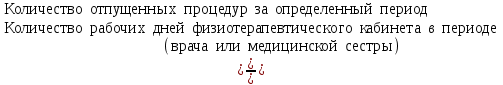 2. Среднее количество рентгеновских снимков в день: 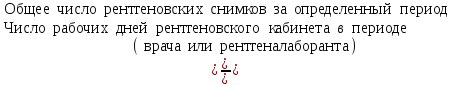 Показатели обеспеченности населения стоматологической помощью Показатели, характеризующие уровень обеспеченности населения стоматологической помощью целесообразно рассчитывать в масштабах конкретной территории обслуживания (город, область, район и т.д.). При этом особую ценность представляет собой информация, касающаяся обращаемости населения за стоматологической помощью и уровня доступности последней. 1. Показатель обращаемости населения за стоматологической помощью: 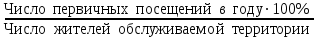 2. Показатель доступности стоматологической помощи: 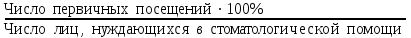 Для оценки возможностей стоматологической помощи большое значение имеет определение показателя обеспеченности населения стоматологическими рабочими местами и врачами стоматологического профиля. 3. Обеспеченность населения действующими стоматологическими рабочими местами в расчете на 10000 жителей: 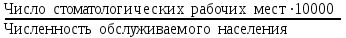 4. Обеспеченность населения врачами-стоматологами (зубными врачами) в расчете на 10000 жителей: 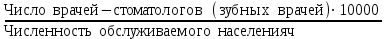 5. Для определения возможностей стоматологического стационара можно рассчитать показатель обеспеченности населения стоматологическими койками:  Показатель уровня стоматологической помощи Для оценки эффективности деятельности стоматологической службы наряду с вышеуказанными коэффициентами можно использовать специальный показатель, предложенный П.А. Леусом, – индекс уровня стоматологической помощи (УПС): 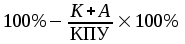 , ,где: К-среднее количество нелеченных незапломбированных кариозных зубов; А – среднее количество удаленных зубов, не восстановленных протезами, КПУ – среднее значение коэффициента интенсивности кариозного процесса (кариес, пломба, удаление). Критерии оценки уровня стоматологической помощи: <10% – низкий уровень, 10-49% – недостаточный уровень; 50-74% – удовлетворительный уровень; 75% и> – хороший уровень. 2.6 Показатели деятельности Федеральной службы Роспотребнадзора 1. Удельный вес выполнения ежегодного Плана плановых проверок (в %):
2. Удельный вес не согласованных с органами прокуратуры заявлений о проведении внеплановых проверок (в %):
3. Удельный вес взысканной суммы штрафов (в %):
*сумма штрафов определяется как сумма показателей суммы штрафов, назначенных органами Роспотребнадзора, и суммы штрафов, назначенных судом по результатам рассмотрения дел, возбужденных органами Роспотребнадзора. 4. Удельный вес судебных решений, вынесенных в пользу потребителей, по результатам участия в целях дачи заключения по делу (в%):
5. Удельный вес удовлетворенных заявлений, поданных в защиту прав потребителей, от их общего числа, рассмотренных судами (в %):
6. Удельный вес постановлений (решений) о привлечении к административной ответственности, вынесенных судебными органами, по результатам рассмотрения протоколов об административных правонарушениях и иных материалов, направленных в суд территориальным органом Роспотребнадзора (в %):
7. Удельный вес плановых проверок, по итогам которых выявлены правонарушения, от общего числа плановых проверок (в %):
8. Удельный вес плановых проверок, при которых возбуждены дела об административном правонарушении, к общему числу плановых проверок с выявленными правонарушениями (в %):
9. Удельный вес общего количества проверок, при которых возбуждены дела об административном правонарушении, к общему количеству проверок с выявленными правонарушениями (в %):
2.7 Показатели, используемые для планирования и оценки экономической эффективности деятельности учреждений здравоохранения ПЛАНИРОВАНИЕ В ЗДРАВООХРАНЕНИИ 1. Расчет годового бюджета рабочего времени должности врача (Б), рассчитывается с учетом норм рабочего времени по следующей формуле: Б = m × q - n - z , где (1) m - число рабочих часов в день (для участковых врачей поликлиники рассчитывается путем деления недельной продолжительности рабочего времени – 39 часов на 5 дней = 7,8 часов); q - число рабочих дней в году (для участковых врачей поликлиники - по 5-ти дневной рабочей неделе); п - число часов сокращения рабочего времени в предпраздничные выходные дни в течение года; z - число рабочих часов, приходящихся на отпускной период времени. 2. Расчет нормы нагрузки врача на амбулаторном приеме (числа посещений на 1 час работы (60 мин.) определяется по формуле: N = 60 × к1 / (T / к2), где (2) N – норма нагрузки (число посещений в час); к1 – коэффициент использования рабочего времени должности на лечебно-диагностическую работу = 0,923 (рассчитывается с учетом нормирования времени на выполнение основной лечебно-диагностической и дополнительной деятельности – конференции, служебные разговоры, личное время и др.); T / к2* – затраты времени на 1 лечебно-диагностическое посещение с учетом коэффициента соотношения затрат времени на первичное и повторное посещение, в мин. * рекомендуемый норматив времени на одно первичное посещение участкового терапевта, врача общей практики на приеме в поликлинике - 19,4 мин., при проведении планового профилактического осмотра в выделенные дни – 12 мин., при обслуживании пациента на дому – 40 мин. (для остальных врачебных специальностей нормативы представлены в Приложении 3). Аналогичным способом рассчитываются нормы нагрузки врача при проведении профилактического приема и обслуживании пациентов на дому. 3. Расчет плановой функции врачебной должности (Фп) - числа посещений в год одного врача, работающего на одну ставку, с учетом нормы нагрузки врача на 1 ч работы и структуры его деятельности, по формуле: Фп = N × Б, где (3) N – норма нагрузки на 1 ч работы по видам деятельности (число посещений, визитов на дом, см. таблица 1); Б - годовой бюджет рабочего времени врача. Таблица 1 Рекомендуемые (плановые) значения показателей среднечасовой нагрузки и функции врачебной должности по отдельным врачебным специальностям
Например, деятельность участкового терапевта может иметь следующую структуру: лечебно-диагностические посещения в поликлинике – 50% (0,5); профилактические осмотры в специально выделенные дни – 10% (0,1); обслуживание пациентов на дому – 40% (0,4) затрат годового бюджета времени. При данной структуре затрат рабочего времени Фп врача-терапевта участкового может быть рассчитана по следующей формуле: Фп = [(Nп × 0,5)+( Nо × 0,1)+(Nд × 0,4)] × Б , где (3.1) Nп – нагрузка участкового терапевта на 1 час приема при лечебно-диагностическом посещении поликлиники (4 посещения в час); Nо - нагрузка участкового терапевта на 1 час при профилактическом осмотре (5 посещений в час); Nд - нагрузка участкового терапевта на 1 час при обслуживании на дому (1,5 посещения в час); Б - годовой бюджет рабочего времени участкового врача-терапевта (по 5-ти дневной рабочей неделе - 7,8 рабочих часов в день). 4. Расчет необходимого числа врачей для оказания медицинской помощи в амбулаторных условиях проводится по формуле: В = Пн × Ч / Фп , где(4) В – необходимое число врачей; Пн – норматив числа посещений на 1 человека в год (норматив ТПГГ - на 1 застрахованное лицо в год: 2,3 посещения с профилактическими целями; 1,95 посещения по поводу заболевания, 0,5 посещения по оказанию неотложной помощи; см. Приложение 2). Ч – общая численность прикрепленного населения; Фп – плановая функция врачебной должности, рассчитывается в зависимости от затрат труда на разные виды деятельности и их соотношения (прием в поликлинике, профилактический осмотр в специально выделенные дни, посещение на дому). 5. Расчет потребности населения в койках для оказания стационарной помощи (Кп) в целом и по отдельным специальностям определяется по методике И.И. Розенфельда: Кп = Ч × Уг × Дн / Зн × 1000, где (5) Кп - плановое число коек; Ч –численность населения; Уг* - уровень госпитализации на 1000 жителей; Дн* - нормативная средняя продолжительность пребывания больного на койке определенного профиля, в днях. Зн - норматив занятости койки определенного профиля, дней в год (см. Приложение 5). * Вместо Уг и Дн можно использовать норматив числа койко-дней (Nк/д) в профильных отделениях больничных учреждений на 1000 жителей: Nк/д = Уг × Дн 5.1. Расчет планового числа коек с учетом уровня заболеваемости населения по данным обращаемости в ЛПУ (Кз) позволяет более точно определить потребности населения, проводится по формуле: Кз = (Уз × Го × Дн ) / (Зн × 100), где (5.1) Кз - плановое число коек на 1000 населения, Уз - уровень заболеваемости по обращаемости в ЛПУ на 1000 населения, Го - процент отбора на госпитализацию из числа заболевших пациентов (обратившихся в поликлинику), Дн - нормативная средняя продолжительность пребывания больного на койке определенного профиля, в днях (см. Приложение 4); Зн - норматив занятости койки, дней в год (см. Приложение 5). 5.2. Расчет планового числа акушерских коек с учетом уровня рождаемости (Кр) проводится также как в формуле (5.1), только вместо уровня заболеваемости используется уровень рождаемости, а процент отбора на койку будет равен 100, т.к. предполагается, что все беременные женщины будут рожать в родильном доме. Кр = (Уз × Го × Дн ) / (Зн × 100), где (5.2) Кр - плановое число акушерских коек на 1000 населения, Уз - уровень рождаемости на 1000 населения, Го - процент отбора на акушерскую койку = 100%, Дн - нормативная средняя продолжительность пребывания беременной / роженицы в родильном доме (6,5 дней), см. Приложение 4; Зн - норматив плановой занятости койки (252 дня). Расчет необходимого числа врачей для оказания стационарной медицинской помощи проводится нормативным методом на основе расчетных показателей потребности населения в койках определенного профиля и рекомендуемых нормативов нагрузки персонала (число коек на 1 должность врача, 1 пост медицинской сестры). 7. Расчет плановых показателей использования коечного фонда стационара 7.1. Плановая занятость койки - отражает величину должного оборота койки, используется при определении расчетной стоимости одного койко-дня, рассчитывается с учетом оборота и времени простоя койки по следующей формуле: Зп= 365 - (Оп× Тп), где (6) Зп– плановое число дней работы (занятость) койки в году, Оп - оборот койки (плановые нормативы для большинства профилей коек городских стационаров – 17-25 пациентов в год), Тп - время простоя койки при смене больного (показатель не должен быть более 1 дня для терапевтического и хирургического профилей коек; для гинекологического -0,5; инфекционного для взрослых, противотуберкулезного для взрослых и родильного – 2,0 дня; инфекционного для детей - 3,0 дня). 7.2. Плановый оборот койки (функция больничной койки) (Оп) - возможность обслуживать одной койкой оптимальное количество больных, рассчитывается с учетом профиля койки по формуле: Оп= Зн / Дн , где (7) Оп – плановый оборот, функция больничной койки; Зн - норматив занятости койки, дней в год (см. Приложение 5); Дн - нормативная средняя продолжительность пребывания больного на койке определенного профиля, в днях. 7.3. Пропускная способность стационара (ПСС) показывает степень использования коечного фонда, определяется процентным отношением фактического числа койко-дней, проведенных больными, к нормативной занятости койки с учетом ее профиля. В оптимальном случае показатель пропускной способности стационара составляет 100%. ПСС = КДф × 100 / К ×Зн,где (8) КДф – фактическое число койко-дней, проведенных всеми больными; К - число среднегодовых коек; Зн - нормативная занятость койки в году (плановое число дней работы профильной койки в году). 7.4. Расчет оптимального числа коек проводится при необходимости повышения эффективности работы стационара по формуле: Ко = ПСС × Кф / 100, где (9) Ко – оптимальное число коек; ПСС - пропускная способность коек; Кф – фактическое число коек. МЕТОДЫ ОЦЕНКИ ЭФФЕКТИВНОСТИ ДЕЯТЕЛЬНОСТИ МЕДИЦИНСКИХ ОРГАНИЗАЦИЙ Эффективность деятельности медицинских организаций, оказывающих медицинскую помощь в амбулаторных и стационарных условиях, оценивается на основе: критериев доступности и качества медицинской помощи, установленных ТПГГ; показателей ресурсного обеспечения медицинской помощи. 1. Показатели использования основных фондов ЛПУ 1.1. Фондовооруженность труда персонала (ФВТ) характеризует уровень технической оснащенности трудовых процессов, величину основных производственных фондов, приходящихся на одного работника (обычно рассчитывается по отношению к активной части основных фондов - медицинское оборудование, аппаратура, инструментарий и т.д.), оценивается в динамике, по формуле: ФВТ = Фо / Чп , где (10) Фо - стоимость основных фондов (активной части), Чп - среднегодовая численность персонала (врачей, средних медработников). 1.2. Фондоотдача (ФО) отражает объем производства продукции или услуг, приходящийся на единицу стоимости основных фондов. Оценивается в динамике и зависит от календарного времени использования основных фондов, среднего числа занятости койки в году и числа дней работы ЛПУ. Резкое повышение может быть связано с чрезмерной нагрузкой стационара или поликлиники. Фондоотдача по стационару - отношение стоимости обслуживания госпитализированных больных за год (суммы текущих затрат на содержание стационара) в расчете на 1000 руб. основных фондов. Фондоотдача по поликлинике - отношение стоимости обслуживания числа обратившихся в поликлинику за год (суммы текущих затрат на содержание поликлиники) в расчете на 1000 руб. основных фондов. ФО = Сг × Чг ×1000 / СФО или ФО = З × 1000 / СФО , где (11) Сг – средняя стоимость госпитализации / 1 посещения в поликлинике; Чг – число госпитализированных / обратившихся в поликлинику больных; СФО - стоимость основных фондов стационара / поликлиники; З - затраты на содержание стационара / поликлиники. 1.3. Фондоемкость (ФЕ) – отношение стоимости основных фондов учреждения здравоохранения к объему производства продукции или услуг. Это величина, обратная фондоотдаче: чем выше фондоотдача, тем при прочих равных условиях ниже фондоемкость, и наоборот. Фондоемкость по стационару / поликлинике - отношение стоимости основных фондов стационара / поликлиники в расчете на стоимость обслуживания 1000 госпитализированных / 1000 обратившихся в поликлинику больных за год. ФЕ = СФО × 1000 / Сг × Чг , где (12) СФО - стоимость основных фондов стационара / поликлиники; Сг – средняя стоимость госпитализации / 1 посещения в поликлинике; Чг – число госпитализированных / обратившихся в поликлинику больных; 2. Показатели, характеризующие эффективность деятельности амбулаторных и стационарных учреждений 2.1. Коэффициент выполнения функции врачебной должности / плана посещений (Кв) – процентное отношение фактической функции врачебной должности (Фф) к плановой (Фп), рассчитывается по формуле: Кв = Фф x 100% / Фп (13) Функция врачебной должности фактическая (Фф) определяется по данным годового отчета (ф. 30) медицинских организаций, оказывающих амбулаторную медицинскую помощь, путем деления общего числа посещений в поликлинике и на дому на число занятых должностей врачей (расчет производится отдельно по врачам-терапевтам и врачам-специалистам, т.к. норма времени на 1 посещение и норма нагрузки на 1 час у них различная). 2.2. Эффективность (Эф), или отношение результатов к затратам, рассчитывается по следующим формулам: Эф = П x 100 / С (14) П = Ц – С, где (15) П - прибыль - результат от платной деятельности учреждения / отделения; С - себестоимость (издержки), равная сумме прямых и накладных расходов организации*, произведенных при оказании платных услуг; Ц - цена услуг, равная сумме себестоимости и прибыли. *При расчете себестоимости медицинских услуг предусматривают следующие группы затрат по экономическим элементам: 1) расходы на оплату труда и начисления на нее (отчисления от фонда оплаты труда организации на уплату обязательных налоговых взносов во внебюджетные фонды РФ (с 2011г. процентная ставка - 34%, в т. ч. в фонд ОМС – 5,1%; в Пенсионный фонд – 26%; в фонд Соц. Страхования – 2,9%); 2) прямые материальные затраты - стоимость материальных ресурсов, потребляемых в процессе оказания медицинской услуги полностью (медикаменты, перевязочные средства, питание и т.д.) или частично (амортизация медицинского оборудования, износ малоценных и быстро изнашиваемых предметов и т.д.).; 3) накладные расходы, непосредственно не относящиеся к оказанию медицинских услуг: заработная плата с начислениями и обучение административно-управленческого аппарата, расходы по обслуживанию транспортных средств, амортизация немедицинского оборудования, оплата коммунальных услуг и услуг связи, расходы на командировки, затраты на рекламу, арендная плата, канцелярские и хозяйственные расходы и др. Поскольку услуги, оказываемые медицинскими организациями, различаются по затратам, ценообразующим факторам и количеству, то в формулах расчета результирующих показателей используется знак суммы - Σ. В понятии прибыль различают: 1) валовая прибыль (Пв) – оборот, выручка учреждения / отделения от продажи платных медицинских услуг и основных фондов (аренда), рассчитывается путем умножения цены одной услуги на их количество: Пв = Σ (Ц × n), где (16) Пв – выручка (оборот учреждения), т. е. объем оказанных услуг, в руб.; Ц – цена одной услуги; n – количество услуг данного вида. 2) условно-чистая прибыль (Пуч) - валовая прибыль за вычетом накладных расходов. 3) чистая прибыль (Пч) - валовая прибыль за минусом всех затрат, произведенных при оказании совокупности услуг (материальные затраты + затраты на оплату труда + амортизационные отчисления + накладные расходы), суммы налогов и процентов за кредит. Пч = Пв – Σ (С × n) - Σ (Ао) - Σ (Н) – К, где (17) Σ (С × n) – совокупность всех затрат по оказанию услуг; Σ (Н) – сумма налогов, включая налоги с прибыли*; К – сумма выплат процента по кредитам *Деятельность медицинских организаций любой формы собственности по реализации медицинских услуг в объеме Программы ОМС (ТПГГ) налогом на прибыль не облагается. Пример расчета себестоимости единичной (простой) медицинской услуги (одного диагностического исследования, одной процедуры и т.п.): С1 = (З + НЗ +Ао + Ад + М + И + Б + АХ + П) / Ч , где (18) 3 - фонд оплаты труда медицинских работников, принимавших участие в оказании данной услуги; НЗ - начисления на оплату труда. Ао - амортизационые отчисления от стоимости пассивной части основного фонда медицинской организации (здание, коммуникации, койки и др.); Ад - амортизационые отчисления от стоимости активной части основного фонда (медицинского оборудования, аппаратуры и др.); М - материальные затраты (оборотные средства) - медикаменты, перевязоч-ные средства, одноразовые инструменты, реактивы и др.; И - износ длительно использующегося инструментария; Б - износ белья и другого мягкого инвентаря; АХ - административно-хозяйственные расходы; П - прочие расходы; Ч - число оказанных единичных медицинских услуг (процедур, диагности-ческих исследований и т.п.). Эффективность деятельности рассматривается с учетом себестоимости, выраженной как совокупные затраты не на одну, а на все платные услуги, и прибыли, полученной в результате всей платной деятельности. 2.4. Эффективность трудовых затрат (Этз) показывает производительность труда (ПРт) сотрудников: ПРт = Пч × 100 / Чр, где (19) Пч - чистая прибыль, Чр – численность работников учреждения, подразделения 2.5. Эффективность использования материальных ресурсов (медикаментов, перевязочных средств и пр.) выражает материалоемкость (МЕ) оборотных фондов: МЕ = Зм / Пч, где (20) Пч - чистая прибыль (после реализации услуг); Зм - материальные затраты. 2.6. Рентабельность (Рт) или норма прибыли - ожидаемая прибыль при определении цены медицинских услуг, рассчитывается как отношение прибыли в % от стоимости основных и оборотных средств. Для большинства медицинских организаций при расчете цен рентабельность закладывается на уровне 10 - 25%. Рт = Пч × 100 / Сф , где (21) Пч - чистая прибыль; Сф - балансовая стоимость основных фондов и оборотных средств. При расчете рентабельности конкретной услуги / группы услуг по отношению к прибыли (выручки, полученной от реализации этой услуги) используют себестоимость (сумма текущих затрат, произведенных при реализации этой услуги): Рт = Пч × 100 / С, где (22) С - себестоимость данной услуги (оплата труда персонала с начислениями, материальные затраты и накладные расходы). При данных расчетах понятие «рентабельность» тождественно понятию «эффективность деятельности организации». Исходя из формулы (22), прибыль можно рассчитать следующим образом: П = С × Рт × 100% (23) 2.7. Выручка на одного врача (В1) – отношение суммарной валовой прибыли к общему числу врачей медицинской организации. Рост этого показателя может быть обусловлен увеличением числа обращений и доступными ценами на медицинские услуги. В1 = Пв / Чв , где (24) Пв – валовая прибыль (суммарная выручка организации); Чв - среднегодовое число врачей организации 2.8. Выручка на одного прикрепленного жителя / пациента (В2) - отношение суммарной валовой прибыли к общему числу прикрепленных к данному учреждению граждан. В2 = Пв / Чп , где (25) Пв – валовая прибыль (суммарная выручка организации); Чп - среднегодовое число прикрепленных граждан. 2.9. Средняя стоимость одного посещения поликлиники (Цп) - отношение суммарных расходов поликлиники к общему числу посещений. Цп = Σ (С × n) / Чп , где (26) Цп - средняя стоимость одного посещения; Σ (С × n) - сумма расходов поликлиники; Чп - число посещений. 3. Анализ экономической эффективности использования коечного фонда 3.1. Расчет стоимости содержания больничной койки. В целях изучения эффективности расходования средств больницы рассчитывают фактическую и плановую (расчетную) стоимость содержания больничной койки в год (Ск1), по следующей формуле: Ск1 = Σ (С × n) / К , где (27) Σ (С × n) - сумма расходов больницы, К - число коек. 3.2. Расчет стоимости одного койко-дня (С кд1) также рассчитывают фактическую и плановую стоимость, по формуле: Скд1 = Σ (С × n) / К × З , где (28) З – занятость койки, дней в год. 3.3. Расчет стоимости лечения одного (Сб1) больного фактическую и по плану, проводят путем определения длительности пребывания больного на койке по формулам: Д = З / О , Сб1 = Скд1 × Д, где (29) Д – средняя продолжительность пребывания больного в стационаре, З – занятость койки, дней в год, О – оборот койки. 3.4. Методика расчета экономических потерь от простоя коек Затраты на пустующую койку составляют 2/3 стоимости содержания занятой койки. Экономические потери от простоя коек (в связи с низким койко-оборотом, ремонтом отделения) вычисляются на основе определения разности между расчетной и фактической стоимостью одного койко-дня. 1) Сначала определяем число фактически проведенных больными койко-дней (КДф) по формуле: КДф = К × Зф , где (30) К – фактическое среднегодовое количество коек; Зф – фактическая занятость койки. Фактическая стоимость одного койко-дня (Цкд(ф)) вычисляется по формуле: Цкд(ф) = Σ (С × n) / КДф, где (31) Σ (С × n) - сумма расходов больницы без суммы на питание больных и медикаменты; КДф - фактически проведенное число койко-дней. Расчетное (плановое) число койко-дней (КДп) вычисляется на основе плановой среднегодовой занятости койки по формуле: КДп = К × Зп , где (32) К - фактическое среднегодовое количество коек; Зп – плановая занятость койки с учетом профиля (Приложение 5). 4) Определяем плановую (расчетную) стоимость одного койко-дня (Цкд(п)) по формуле: Цкд(п) = Σ (С × n) / КДп, где (33) Σ (С × n) – фактическая сумма расходов больницы без суммы на питание больных и медикаменты; КДп - расчетное число койко-дней. 5) Определяем экономические потери (ущерб) от простоя коек (Ук) путем умножения разности между фактической и плановой стоимостью одного койко-дня на число фактически проведенных больными койко-дней (КДф): Ук = (Цкд(ф) - Цкд(п)) × КДф, где (34) 3.5. Выполнение плана койко-дней по стационару определяем как процентное отношение числа фактически проведенных больными койко-дней (КДф) к плановому числу койко-дней (КДп): Ккд = КДф × 100 / КДп (35) КДп - плановое число койко-дней за год рассчитывается по формуле (32). 3.6. Методика расчета экономических потерь от недовыполнения плана стационара по койко-дням 1) Определяем плановое (КДп) и фактическое (КДф) число койко-дней, используя значения фактической и плановой занятости койки. 2) Определяем долю недовыполнения плана, как отношение КДф / КДп. 3) Рассчитываем экономические потери (Укд) в связи с недовыполнением стационаром плана койко-дней по формуле: Укд = Σ (С × n) × (1 – (Кф / Кп)), где (36) Σ (С × n) – фактическая сумма расходов больницы без суммы на питание больных и медикаменты. 3.7. Расчет экономии средств от сокращения сроков лечения в стационаре (Эл) проводится по формуле: Эл = Σ (С × n) / КДп × (Дп – Дф) × Чб, где (37) Эл – условная экономия бюджетных средств; Σ (С × n) – фактическая сумма расходов больницы; КДп – плановое количество койко-дней; Дп – плановая средняя длительность пребывания в стационаре (норматив); Дф – фактическая средняя длительность пребывания в стационаре; Чб – число больных, лечившихся в стационаре за год. МЕТОДЫ РАСЧЕТА ЭКОНОМИЧЕСКОГО ЭФФЕКТА И ЭКОНОМИЧЕСКОЙ ЭФФЕКТИВНОСТИ ОТ СНИЖЕНИЯ ЗАБОЛЕВАЕМОСТИ, ИНВАЛИДНОСТИ И ПРЕЖДЕВРЕМЕННОЙ СМЕРТНОСТИ НАСЕЛЕНИЯ 1. Методика определения экономической эффективности от снижения уровня заболеваемости с временной утратой трудоспособности (ЗВУТ) 1.1. Экономический эффект (Э) от снижения случаев ЗВУТ находится по формуле: Э = (З1 - З2) × У , где (38) Э - экономический эффект; З1 - число случаев заболевания до применения медицинской программы (профилактических мероприятий, вакцинации и др.); З2 - число случаев заболевания после применения медицинской программы; У - экономический ущерб от заболеваемости с ВУТ. 1.2. Экономический ущерб (У) от ЗВУТ рассчитывается раздельно для работающего и неработающего населения по формулам: 1) Для работающего населения: У = (Д + Бл) × Тр + Л × Тк 2) Для неработающего населения (в т.ч. для детей): У = Л × Тк , где (39) У - экономический ущерб; Д - чистая продукция, производимая за один рабочий день в расчете на одного работающего; Бл - среднедневной размер пособия по ВН на одного работника; Сл - стоимость лечения одного больного за один день; Тк - число сэкономленных календарных дней; Тр - число сэкономленных рабочих дней* *Для упрощения расчетов принимаем, что Тр = 0,75 × Тк; 1.3. Экономическая эффективность (Эф) от снижения уровня ЗВУТ рассчитывается по формуле: Эф = Э / С , где (40) С - экономические затраты, связанные с медицинской программой. 2. Методика расчета экономической эффективности в результате сокращений сроков пребывания в стационаре. 2.1. Экономический эффект в результате заболеваемости всего населения рассчитывается по формуле: Э = ((Д + Бл) × Тр + Сл × Тк) × Ч + Л × Тк × Б, где: (41) Э - экономический эффект; Д - чистая продукция, производимая за один рабочий день в расчете на одного работающего; Бл - среднедневной размер пособия по временной нетрудоспособности одного работника; Сл - стоимость лечения одного больного за один день; Тк - число сэкономленных календарных дней; Тр - число сэкономленных рабочих дней* *Для упрощения расчетов принимаем, что Тр = 0,75 × Тк; Чр - численность работающего населения; Чн - численность неработающего населения. 2.2. Расчет экономической эффективности по формуле (40). 3. Методика определения экономического ущерба от инвалидности и преждевременной смертности Экономический ущерб (У) вследствие инвалидности, можно рассчитать по формуле: У = (Д × Тр) + (Вп × Тк) + Сл + Л , где (42) Д × Тр - потери стоимости несозданной продукции вследствие инвалидности в течении срока до восстановления трудоспособности или до достижения возраста, дающего право на получение пенсии по старости (женщины – 55 лет, мужчины – 60 – лет), Вп × Тк – выплаты пенсии по инвалидности в течении срока до восстановления трудоспособности или до достижения возраста, дающего право на получение пенсии по старости, Сл – затраты на лечение, реабилитацию, санаторно-курортное лечение в течении срока до восстановления трудоспособности или пожизненно, Л – льготы и дополнительные компенсационные выплаты, предоставляемые государством в соответствии с группой инвалидности. По аналогичной методике определяется величина экономического ущерба в связи с преждевременной смертью, в расчеты не включаются выплаты пенсии, льгот и затраты на лечение. Экономическая эффективность здравоохранения определяется уменьшением этого ущерба в результате проведения комплекса лечебно-профилактических мероприятий, направленных на ликвидацию заболеваемости и смертности (внедрения новых методов диагностики и лечения, повышения квалификации врачей и т. д.). В этом случае говорят о предотвращенном экономическом ущербе, который складывается из снижения случаев и длительности временной и стойкой нетрудоспособности, смертности, а также уменьшения затрат на медицинскую помощь. |
