неспецифические воспалительные заболевания. 09 Неспецифические воспалительные заболевания мочеполовой систем. Неспецифические воспалительные заболевания мочеполовой системы пиелонефрит пиелонефрит
 Скачать 409 Kb. Скачать 409 Kb.
|
|
9.5. ЦИСТИТ Цистит - инфекционно-воспалительное заболевание стенки мочевого пузыря с преимущественным поражением его слизистой оболочки. Эпидемиология. Женщины болеют чаще мужчин, в соотношении 3 : 1, что обусловлено: ■ анатомо-физиологическими особенностями мочеполовой системы женщин (короткая и широкая уретра, близость половых путей и прямой кишки); ■ гинекологическими заболеваниями; ■ изменениями гормонального фона во время беременности, при приеме гормональных контрацептивов, в постклимактерическом периоде (нарушения микроциркуляции, приводящие к ослаблению местного иммунитета, атрофия слизистой влагалища, уменьшение образования слизи). У мужчин данное заболевание встречается гораздо реже и может быть обусловлено воспалительными процессами в предстательной железе, семенных пузырьках, придатках яичка и мочеиспускательном канале. Частой причиной развития вторичного цистита у мужчин является инфравезикальная обструкция с хронической задержкой мочеиспускания в результате стриктур уретры и опухолевых заболеваний предстательной железы. Этиология и патогенез. Наиболее частая причина цистита - бактериальная инфекция. Кроме того, возбудителями заболевания могут быть вирусы, микоплазмы, хламидии, грибы. Чаще всего у больных циститом в моче определяют кишечную палочку, стафилококк, энтеробактер, протей, синегнойную палочку, клебсиеллу. Ведущим микробным возбудителем при остром цистите является кишечная палочка (80-90 % наблюдений), что объясняется высокими патогенными и адаптивными возможностями данного микроорганизма (феномен адгезии, высокая скорость размножения, выработка аммиака, который ослабляет иммунитет и нарушает функцию гладкомышечных волокон мочевыводящих путей). Пути проникновения инфекции в мочевой пузырь следующие: ■ восходящий - самый частый вариант заноса инфекции из внешней среды по мочеиспускательному каналу; ■ нисходящий - попадание инфекции из верхних мочевых путей, почек при хроническом пиелонефрите; ■ гематогенный - встречается редко, может возникнуть при наличии отдаленного очага хронической инфекции, в том числе и в тазовых органах; ■ лимфогенный - наблюдается при заболеваниях половых органов: у женщин - это эндометрит, сальпингоофорит и др., у мужчин - везикулит, простатит и др.; ■ контактный - возможен при наличии гнойных заболеваний окружающих мочевой пузырь органов: параметрите, абсцессе предстательной железы и т. д. Прямое инфицирование мочевого пузыря может возникать при наличии мочевых свищей, быть следствием различных инструментальных манипуляций (катетеризация мочевого пузыря, цистоскопия и др.). Факторы риска развития цистита следующие: ■ снижение общей сопротивляемости организма вследствие гиповитаминозов, стрессов, переохлаждения, изменения гормонального фона; ■ нарушение оттока мочи из мочевого пузыря. У мужчин причинами этого являются доброкачественная гиперплазия предстательной железы, стриктуры мочеиспускательного канала, простатит. У женщин нарушение уродинамики может быть обусловлено стенозом (сужением) уретры, эктопией наружного отверстия мочеиспускательного канала, фиброзированием (разрастанием плотной соединительной ткани) в области уретры. Различные аномалии мочеполового аппарата также отрицательно влияют на процесс мочеиспускания и часто сопровождаются воспалительными заболеваниями как мочевого пузыря, так и верхних мочевых путей; ■ нарушение кровообращения в тазовых органах; ■ травматические повреждения слизистой мочевого пузыря во время эндоскопических исследований и операций; ■ эндокринные заболевания (сахарный диабет) и нарушение обмена веществ (например, гиперкальциурия); ■ наличие камней и новообразований в мочевом пузыре; ■ половая активность, особенно при наличии гипермобильности или эктопии уретры у женщин. Реже встречается неинфекционный (аллергический) цистит. В роли аллергенов могут выступать самые разнообразные вещества: пищевые продукты (бобовые, цитрусовые, орехи), медикаменты (нестероидные противовоспалительные средства), бытовые и парфюмерные химические вещества. Аллергические реакции также иногда наблюдаются после использования влагалищных тампонов и презервативов. Классификация. Цистит классифицируют по ряду признаков. По клиническому течению: ■ острый; ■ хронический; ■ интерстициальный. По вовлеченности мочевого пузыря в патологический процесс: ■ первичный; ■ вторичный, являющийся следствием какого-либо заболевания (инфравезикальная обструкция, травма, МКБ и др.). По причине развития заболевания: ■ инфекционный; ■ аллергический; ■ химический; ■ лучевой, или радиационный. По типу инфекционного возбудителя: ■ неспецифический, при котором причиной заболевания является собственная условно патогенная микрофлора; ■ специфический, когда выявляется определенный возбудитель (хламидии, микоплазмы, уреаплазмы, трихомонады, туберкулез, кандидоз). По этому же фактору цистит можно разделить: ■ на бактериальный; ■ вирусный; ■ вызванный грибковой инфекцией. По распространенности и локализации инфекционного процесса: ■ очаговый (шеечный, тригонит); ■ тотальный, или распространенный. Симптоматика и клиническое течение. Острый цистит характеризуется внезапным, бурным началом, вызванным каким-либо провоцирующим фактором (переохлаждение, эндоскопическое вмешательство, травма), и быстрой регрессией в случае своевременно назначенной терапии. Тяжесть проявления симптомов нарастает в течение первых двух суток. Больные жалуются на частое болезненное мочеиспускание, боли внизу живота и появление крови в конце мочеиспускания (терминальную гематурию, особенно характерную для шеечного цистита). Воспалительная реакция и отек стенки мочевого пузыря сопровождаются раздражением нервных окончаний. Даже незначительное скопление мочи вызывает сокращение мышечной стенки мочевого пузыря, и пациент ощущает очень сильный позыв к мочеиспусканию. Чем более выражен патологический процесс, тем меньше интервалы между мочеиспусканиями. В тяжелых случаях данный временной промежуток сокращается до 15- 20 мин, что чрезвычайно изнуряет больного. Характерным является ургентное недержание мочи, то есть императивный (повелительный) позыв к мочеиспусканию настолько силен, что больной теряет мочу, не успевая дойти до туалета. Цистит сопровождается болевыми ощущениями в области мочевого пузыря и промежности разной степени интенсивности. Для болевого синдрома свойственно постоянство, что нарушает привычную жизнедеятельность человека и его отдых, поскольку не прекращается и в ночные часы. Терминальная гематурия - также весьма характерный признак заболевания. Она появляется в конце мочеиспускания в виде отчетливо видимой примеси или даже капель крови. Моча при цистите теряет прозрачность из-за наличия большого количества микроорганизмов, форменных элементов крови, эпителиальных клеток и солей. Она становится мутной и приобретает неприятный запах. Повышения температуры при цистите не наблюдается, что обусловлено пониженной способностью стенки мочевого пузыря к абсорбции веществ, в том числе и воспалительных токсинов. В норме данный механизм препятствует проникновению в кровь продуктов азотистого обмена из концентрированной мочи. Крайне редко имеют место тяжелые формы острого цистита - флегмонозный, гангренозный, геморрагический, язвенный. Для них характерны выраженная интоксикация, высокая температура тела, олигурия. О рецидивирующем течении острого цистита говорят при появлении симптомов заболевания не реже двух раз за полгода либо трех раз в течение года. Причиной цистита в данном случае является реинфекция, то есть повторное инфицирование патогенной микрофлорой, источником которой служит как рядом расположенный очаг хронической инфекции, так и половой партнер. Также риск рецидивирования повышают прерванное лечение, бесконтрольный прием антибиотиков и несоблюдение правил личной гигиены. Хронический цистит, как правило, является следствием предшествующего воспалительного или предрасполагающего заболевания и носит вторичный характер. Воспаление мочевого пузыря развивается и поддерживается в результате: ■ инфравезикальной обструкции (склеротические изменения шейки мочевого пузыря, доброкачественная гиперплазия, рак предстательной железы, сужения мочеиспускательного канала, фимоз); ■ МКБ (камни мочевого пузыря); ■ новообразований мочевого пузыря; ■ дивертикулов мочевого пузыря. При отсутствии вышеуказанных патологических состояний и хроническом течении цистита, резистентном к проводимой терапии, необходимо исключить специфические заболевания, прежде всего мочеполовой туберкулез. Клинические симптомы хронического цистита повторяют таковые при острой форме. Разница заключается лишь в степени их выраженности. Течение заболевания характеризуется периодическими обострениями, которые по клинике очень схожи с острым циститом и лечатся таким же образом. Возможен также вариант стабильного течения хронического цистита с минимальным набором жалоб и постоянными лабораторными признаками, как, например, лейкоцитурия и бактериурия. Диагностика. Быстрое начало заболевания с характерной симптоматикой позволяют сразу заподозрить острый цистит. В клиническом и биохимическом анализах крови патологических изменений, как правило, не наблюдается. Моча мутная, с запахом. При исследовании ее реакция чаще щелочная, всегда определяется большое количество лейкоцитов и бактерий, могут присутствовать эритроциты, эпителий, цилиндры, отмечается ложная протеинурия, то есть обусловленная распадом большого количества форменных элементов крови. Бактериоскопия позволяет визуально (с помощью микроскопа) определить наличие инфекционного возбудителя. Более информативен посев мочи с определением бактериальной культуры и тестом на чувствительность к антибиотикам. Недостатком этого метода является длительность его выполнения, поэтому при клинически подтвержденном диагнозе цистита начинают антибактериальную терапию препаратами широкого спектра действия, не дожидаясь результатов посева. Важно отметить, что при остром цистите противопоказаны инвазивные методы диагностики, прежде всего цистоскопия. Во-первых, данная процедура не несет существенной информации, во-вторых, при наличии острого воспаления она крайне болезненна и, в-третьих, может привести к реинфицированию и/или усугубить течение инфекционного процесса. Цистоскопия возможна и показана при хроническом цистите, с ее помощью могут быть выявлены участки гиперемии, выраженный сосудистый рисунок (рис. 19, см. цв. вклейку), фибринозные наложения, язвы, лейкоплакия, камни и др. Дифференциальная диагностика. При остром цистите диагноз, как правило, не вызывает сомнений. Хронический цистит, особенно в случаях отсутствия характерной клинической симптоматики и неэффективности лечения, следует дифференцировать прежде всего с туберкулезом и новообразованиями мочевого пузыря. Отличительными признаками туберкулезного цистита являются кислая реакция мочи и отсутствие микробного роста при посевах ее на обычные среды. Необходимы неоднократная микроскопия осадка мочи на микобактерии туберкулеза и посев ее на специальные среды. Наиболее характерный признак новообразований мочевого пузыря - тотальная безболевая макрогематурия. Установить диагноз позволяют сонография, КТ и цистоскопия с биопсией стенки мочевого пузыря. Лечение. Лечебная тактика при остром цистите заключается в назначении антибактериальной терапии, рекомендуются покой, обильное питье, тепло на низ живота, из рациона исключаются острые и экстрактивные блюда. В настоящее время существует ряд эффективных схем антибиотикотерапии в зависимости от длительности приема: однократная доза, трехдневный и семидневный курсы. Доказана клиническая эффективность кратковременных курсов лечения женщин репродуктивного возраста. Наилучшим препаратом однократного применения является фосфомицин (монурал). Это антибиотик широкого спектра действия, эффективный в отношении кишечной палочки, стафилококка, протея, синегнойной палочки, клебсиеллы и др. Устойчивость микрофлоры к данному препарату незначительна. При лечении неосложненного цистита показан однократный прием 3 г фосфомицина, действие которого продолжается в течение 5 дней. Его применение обосновано при бактериурии беременных, а также в качестве профилактики перед инвазивными исследованиями (цистоскопия) и оперативными вмешательствами. Хороший эффект также оказывает однократный прием левофлоксацина в дозе 250 мг, излеченность после него достигала 95 % пациентов. Более длительный курс антибиотикотерапии показан при лечении цистита у пациентов с факторами риска рецидивирования и хронизации инфекции. К ним следует отнести: ■ острый цистит у мужчин; ■ цистит у женщин старше 65 лет; ■ сохранение клинической симптоматики более 7 дней; ■ беременность; ■ сахарный диабет и другие нарушения обмена веществ; ■ использование диафрагм и спермицидов. Этим больным наиболее целесообразно назначение фторхинолонов, цефалоспоринов 3-го и 4-го поколений и защищенных пенициллинов. С точки зрения сочетания таких качеств лекарственных средств, как эффективность, невысокая стоимость и низкая вероятность рецидивов, в настоящее время препаратами выбора являются фторхинолоны. Обладая широким спектром действия и достаточно длительно присутствуя на фармакологическом рынке, они по-прежнему характеризуются наименьшим уровнем резистентности микрофлоры. Из данной группы обычно назначают ципрофлоксацин, левофлоксацин, норфлоксацин и офлоксацин. Стандартный семидневный курс этих препаратов позволяет полностью снять симптоматику цистита и элиминировать возбудителя. Дозировка фторхинолонов при трехдневном курсе: левофлоксацин - по 500 мг 1 раз в день; ципрофлоксацин - по 250 мг 2 раза в день или по 500 мг 1 раз в день; норфлоксацин - по 400 мг 2 раза в день; офлоксацин - по 200 мг 2 раза в день. Цефалоспорины хорошо себя зарекомендовали в лечении инфекций мочевыводящих путей. Они обладают высокой эффективностью в отношении практически всех грамотрицательных (протей, клебсиелла, энтеробактер) бактерий, в том числе устойчивых ко многим антибиотикам внутрибольничных штаммов, и многих грамположительных (стафилококки, стрептококки) микроорганизмов. Среди последних поколений цефалоспоринов перорального применения следует отметить цефиксим (400 мг 1 раз в сутки или по 200 мг 2 раза в сутки) и цефтибутен (400 мг 1 раз в сутки). Полусинтетические пенициллины (аугментин, амоксиклав) содержат клавулановую кислоту, позволяющую нейтрализовать ферментативную защиту грамположительных бактерий. Рекомендуемая доза составляет 625 мг 2 раза в день для трехдневного курса лечения и по 375 мг 1 раз в день для семидневного. Кроме антибиотиков, следует отметить положительное влияние уроантисептиков. Представителями данной группы являются нитрофурантоин (фураднин) и фуразидин (фурагин). Эти препараты, всасываясь в желудочно-кишечном тракте, проходят через мочевыводящие пути в неизмененном виде, имеют низкий уровень резистентности к кишечной палочке (1 %), кроме того, они дешевы. Препаратами с малой эффективностью ввиду высокого уровня устойчивости микрофлоры являются ко-тримоксазол (бисептол), нитроксолин, налидиксовая кислота. Резистентность бактерий для данных препаратов достигает порой 90 %, но, тем не менее, они все еще популярны. Симптоматическая терапия. Болевые ощущения можно купировать назначением нестероидных противовоспалительных средств, которые обладают противовоспалительным и анальгезирующим действием (солпадеин, диклофенак, лорноксикам и др.). Из спазмолитиков применяются но-шпа, баралгин, цистенал, платифиллин и др. Критериями излеченности цистита являются полное отсутствие клинической симптоматики, отсутствие лейкоцитурии и роста бактериальных колоний при посеве мочи после окончания антибактериальной терапии. Следует взять контрольный общий анализ и посев мочи на микрофлору как минимум через неделю после отмены антибиотиков. Лечение хронического цистита более сложное и длительное. Терапия заключается в приеме антибиотиков в течение 7-14 дней, а иногда и нескольких недель. Особенно важно устранить причину хронического инфекционно-воспалительного процесса, провести санацию очагов хронической инфекции и коррекцию иммунодефицитного состояния. В профилактике цистита важную роль играют соблюдение правил личной гигиены, своевременное лечение воспалительных заболеваний и нарушений уродинамики, предупреждение переохлаждения, соблюдение асептики при эндовезикальных исследованиях и катетеризации мочевого пузыря. Прогноз при своевременном и правильном лечении острого цистита благоприятный. Цистит не является причиной летальных исходов, за исключением гангрены мочевого пузыря. Несвоевременное и нерациональное лечение острого цистита способствует его переходу в хроническую форму, при которой прогноз менее благоприятный. Интерстициальный цистит является особой формой хронического неспецифического воспаления мочевого пузыря с рубцовым перерождением его стенки и развитием микроцистиса. Для него характерны стерильные посевы мочи и отсутствие эффекта от антибактериальной терапии. Диагностика основана на УЗИ, при котором определяются малая емкость мочевого пузыря, деформация и утолщение его стенок, расширение дистальных отделов мочеточников (рис. 9.4). 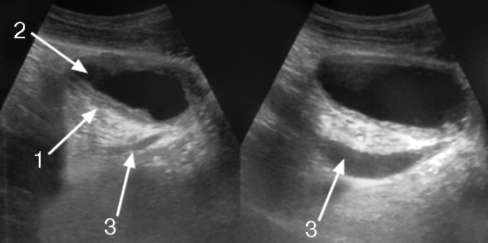 Рис. 9.4. Сонограмма. Интерстициальный цистит: деформация и утолщение стенки мочевого пузыря (1), уменьшение его емкости (2), расширение мочеточника в результате рубцового поражения устья (3) Существенное значение для диагностики имеют тест с калия хлоридом, комплексное уродинамическое исследование и цистоскопия с биопсией измененной стенки мочевого пузыря. Лечение заключается в назначении антигистаминных препаратов, антидепрессантов, инстилляций гепарина, диметилсульфоксида и гиалуроновой кислоты. При микроцистисе показано хирургическое лечение, заключающееся в иссечении рубцово-сморщенного мочевого пузыря с замещением его детубуляризированным участком кишки, - аугментационная цистопластика . Прогноз при интерстициальном цистите в плане сохранения мочевого пузыря неблагоприятный. Длительное течение интерстициального цистита приводит к микроцистису и требует оперативного лечения - замещение его участком подвздошной кишки на брыжейке. |
