Пат физ устно экзамен. патфиз устно. Общая патофизиология патофізіологія як наука та навчальна дисципліна. Методи патофізіології
 Скачать 1.7 Mb. Скачать 1.7 Mb.
|
|
20.17. Дайте определение понятия "сахарный диабет". Сахарный диабет - это болезнь, которая в нелеченном состоянии проявляется хроническим увеличением содержания глюкозы в крови - гипергликемией (определение ВОЗ, 1987). 20.18. Какие существуют экспериментальные модели сахарного диабета? 1. Панкреатический сахарный диабет- удаления у собак 9/10 поджелудочной железы (Меринг и Минковский, 1889). 2. алоксанового сахарным диабетом однократное введение животным аллоксана - вещества, избирательно повреждает Β-клетки островков поджелудочной железы. 3. стрептозотоцинового сахарный диабет: введение животным антибиотика - стреп-тозотоцину, избирательно повреждает) 3-клетки островков. 4. Дитизоновий сахарный диабет: введение животным дитизона - вещества, связывает цинк и таким образом нарушает депонирование и секрецию инсулина. 5. Иммунный сахарный диабет - введение животным антител против инсулина. 6. Метагипофизарний сахарный диабет - длительное введение животным гормонов адено- гипофиза - соматотропного гормона, АКТГ. 7. Метастероидиий сахарный диабет - длительное введение животным глюкокортикоидов. 8. Генетические модели сахарного диабета - выведение чистых линий мышей и других животных с наследственно обусловленной формой болезни. 20.19. Приведите патогенетическую классификацию сахарного диабета. 1. Спонтанный сахарный диабет (первичный) - представляет собой самостоятельную нозологическую единицу. На его долю приходится около 90% всех случаев сахарного диабета. Выделяют две разновидности спонтанного диабета: тип I, илиинсулинозалеоисний (юношеский), и тип II , или инсулинонезолежний (диабет взрослых). 2. Вторичный сахарный диабет - есть только признаком других заболеваний. Он, в частности, развивается при поражениях поджелудочной железы, эндокринных болезнях, сопровождающихся увеличением секреции контринсулярных гормонов, при сложных наследственно обусловленных синдромах (например, атаксия-телеангиэктазия). 20.20. Дайте сравнительную характеристику сахарного диабета 1 и II типов. Сахарный диабет I типа - инсулинозалежшй. Он характеризуется абсолютной инсулиновой недостаточностью, возникает в результате гибели β-клеток панкреатических островков. Развивается у лиц молодого возраста, обычно до 30 лет. Поэтому его еще называют ювенильным, или юношеским. Сопровождается кетозом - накоплением кетоновых тел. Необходимое лечение инсулином. Сахарный диабет II типа - инсулинонезолежний. Он характеризуется относительной недостаточностью инсулина или инсулинорезистентностью. Развивается у взрослых, чаще всего после 40 лет. Не сопровождается кетозом. В его лечении инсулин не применяют. 20.21. Каковы причины развития сахарного диабета I типа? Сахарный диабет I типа - заболевание с генетической предрасположенностью, в возникновении которого важную роль играют факторы внешней среды (рис. 63). Наследственная предрасположенность к диабету I типа обусловлена антигенасоцийованим характером этого заболевания. Так, доказана связь между возникновением сахарного диабета I типа и наличием определенных HLA-генов (В8, Bwl5, Dw3, Dw4) в главном комплексе гистосовместимости (МНС). Это наводит на мысль о значении аутоиммунных механизмов в развитии этой болезни. Среди факторов внешней среды, способных повреждать β-клетки панкреатических островков, большое значение имеют р-цитотропни вирусы (вирусы Коксаки, эпидемического паротита, кори) и fi -цитотропни химические агенты (например, аллоксаном, стрептозотоцин). 20.22. Какие механизмы лежат в основе развития абсолютной инсулиновой недостаточности при сахарном диабете и типа? Генетическая предрасположенность, связанная с генами МЧС, проявляется, с одной стороны, образованием аутоантител, способных избирательно повреждать Β-клетки островков поджелудочной железы, с другой - уменьшением резистентности клеток к действию экзогенных повреждающих факторов (Р-цитотропних вирусов и химических агентов) . Все это вместе приводит к повреждению инсулярного аппарата и гибели β-клеток (рис. 64). Образование инсулина прекращается. 20.26. Какие виды обмена веществ нарушаются при сахарном диабете? Сахарный диабет - это заболевание, при котором нарушаются все виды обмена веществ: углеводный, жировой, белковый, водно-электролитный обмен, кислотно-основное состояние. 20.27. Объясните механизмы развития гипергликемии при сахарном диабете. Абсолютная или относительная недостаточность инсулина при сахарном диабете вызывает развитие гипергликемии, в основе которой лежат такие механизмы. I. Увеличение поступления глюкозы в кровь из печени. Это объясняется тем, что снимается тормозящее влияние инсулина на ферменты гликогенолиза и глюконеогенеза, вследствие чего увеличивается интенсивность этих процессов в печени. II. Уменьшение использования глюкозы инсулинозалежшмы тканями. Это связано с тем, что при дефиците инсулина а) уменьшается проницаемость клеточных мембран для глюкозы в мышечной (при обоих типах сахарного диабета) и жировой (только при диабете I типа) ткани; б) уменьшается образование гликогена в печени и мышцах; в) падает активность пентозного цикла в печени и жировой ткани; г) уменьшается активность гликолиза во всех инсулинозависимых тканях; г) происходит угнетение ферментов цикла Кребса в печени и мышцах; д) нарушается превращение глюкозы в жиры в печени и жировой клетчатке. 20.28. Клинические признаки сахарного диабета обусловлены гипергликемией? Можно выделить три группы таких признаков. I. Гипергликемия, глюкозурия, полиурия, полидипсия (жажда). Глюкозурия возникает тогда, когда концентрация глюкозы в крови превышает так называемый "почечный порог", то есть 10 ммоль / л. Вследствие появления глюкозы во вторичной мочи в ней увеличивается осмотическое давление. Это вызывает осмотический диурез и полиурию. В результате полиурии развивается обезвоживание и жажда. II. Высокая гипергликемия (более ЗО ммоль / л) вызывает увеличение осмотического давления крови, вследствие чего развивается дегидратация тканей, особенно мозга. Это является причиной так называемой гиперосмолярной комы. III. При гипергликемии существенно возрастает скорость неферментпативного гликозиилювання белков (химического взаимодействия белков с глюкозой крови). Это служит причиной структурных и функциональных нарушений многих белков - как следствие, возникают различные изменения в организме, среди которых деформация и гемолиз эритроцитов, нарушения свертывания крови, повышение проницаемости сосудистой стенки, помутнение хрусталика и др. 20.29. Нарушения свидетельствуют о расстройствах жирового обмена при сахарном диа бы есть те? 1. Гиперлипацидемия - увеличение содержания в крови свободных жирных кислот. Связана с активацией липолиза и угнетением липогенеза в жировой ткани вследствие нарушения баланса между инсулином и контринсулярных гормонов (рис. 67). 2. Кетоз (гиперкетонемия и кетонурия). Увеличение содержания кетоновых тел в крови и появление их в моче связанные с гиперлипацидемиею (см. Разд. 21). 3. Гиперлипопротеинемия. Характеризуется увеличением содержания в крови липопротеи-дов очень низкой плотности (ЛПОНП) (см. Разд. 21). 4. Жировая инфильтрация печени. Как и гиперлипопротеинемия, она является следствием избыточного поступления в печень свободных жирных кислот. Последние выводятся из печени, превращаясь в триглицериды, с последующим втягиванием в формирование ЛПОНП, - развивается гиперлипопротеинемия. Если возможности гепатоцитов образовывать мицеллы ЛПОНП исчерпываются, избыток триглицеридов откладывается в печеночных клетках. 5. Похудение. При нелеченном сахарном диабете нарушается способность жировой ткани превращать свободные жировые кислоты плазмы крови в триглицериды. Это связано с торможением липогенеза при отсутствии инсулина и угнетением реакций гликолиза, которые необходимы для этого процесса (рис. 68). Усиление липолиза под действием контринсулярных гормонов также способствует уменьшению массы жировой клетчатки. 6. Атеросклероз (см. Запрос. 20.33). 20.30. Чем проявляют себя нарушения белкового обмена при сахарном диабете? 1. Аминоацидемиею - увеличением содержания аминокислот в плазме крови (рис. 69). В основе этого лежит уменьшение транспорта аминокислот в мышечные клетки (при отсутствии инсулина уменьшается проницаемость клеточных мембран для аминокислот) и усиление протеолиза в мышцах, вследствие чего высвободившиеся аминокислоты поступают в кровь. Избыток свободных аминокислот поглощается печенью, где усиливаются процессы их преобразования в глюкозу (глюконеогенез). Это, в конечном итоге, приводит к дальнейшему увеличению уровня гипергликемии. 2. Нарушениями биосинтеза белков. Это напрямую связано с выпадением анаболического действия Клинически угнетение билоксинтетичних процессов проявляется нарушениями физического и умственного развития детей, замедлением заживления ран, нарушениями образования антител, вследствие чего увеличивается чувствительность к инфекциям, часто развивается фурункулез. 20.31. Нарушения водно-электролитного обмена характерны для сахарного диабета? который их патогенез? 1. Обезвоживание (дегидратация). Является следствием полиурии. Усиливает дегидратацию рвота, которая часто сопровождает ацидоз, развивающийся у больных сахарным диабетом (рис. 70). 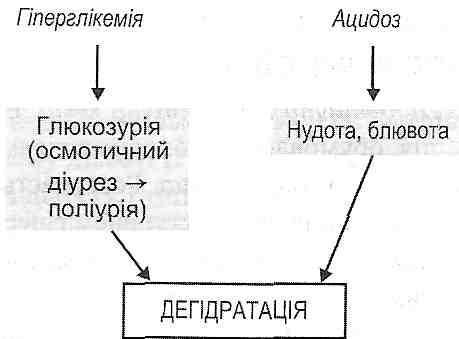 Рис. 70. Механизмы дегидратации при сахарном диабете 2. Гиперкалиемия. Является следствием активации внутриклеточного протеолиза. Происходит высвобождение связанного с белками калия, и его ионы выходят из клеток в тканевую жидкость и кровь. 3. Гипонатриемия. Если процессы ацидогене-зу в дистальных извитых канальцах почечных нефронов не обеспечивают полного видтитровування гидрокарбонатного буфера, то какая-то часть ионов натрия теряется с мочой вместе с анионами органических кислот (ацетоуксусной, р-оксимасля ной). 20.32. Нарушения кислотно-основного состояния развиваются при сахарном диабете? Для сахарного диабета характерен негазовый ацидоз. В зависимости от механизмов его развития выделяют: а) кетонемичний метаболический ацидоз - связан с накоплением кетоновых тел; б) лактацидемичний метаболический ацидоз - связан с накоплением молочной кислоты. Причиной образования последней является обезвоживание, что приводит к гипо- Волемия, сгущение крови (гемоконцентрация) и, как следствие, - к гипоксии (рис. 71). 66. Етіологія, патогенез цукрового діабету 2-го типу. Роль спадкових факторів та факторів середовища в його виникненні і розвитку. Варіанти відносної інсулінової недостатності при діабеті 2-го типу (секреторні порушення В-клітин, резистентність тканин - мішеней до інсуліну). Прояви та наслідки відносної інсулінової недостатності. Поняття про метаболічний синдром. 20.23. Каковы причины развития сахарного диабета // типа? 1. Наследственная предрасположенность. Она, однако, в отличие от диабета I типа, не связанная с генами главного комплекса гистосовместимости (МНС). 2. Ожирение. Его отмечают у 80% больных. Поэтому выделяют две формы сахарного диабета II типа: а) с ожирением; б) без ожирения. В отличие от диабета I типа факторы внешней среды не имеют особого значения в этиологии диабета II типа. 20.24. Опишите патогенез сахарного диабета II типа с ожирением. Условно выделяют два этапа патогенеза. И. Гиперинсулинемичний этап (рис. 65). Потребление большого количества пищи лицами с ожирением вызывает увеличение секреции инсулина (гиперинсулинемия). Эта реакция направлена на активацию процессов депонирования питательных веществ в жировой ткани. 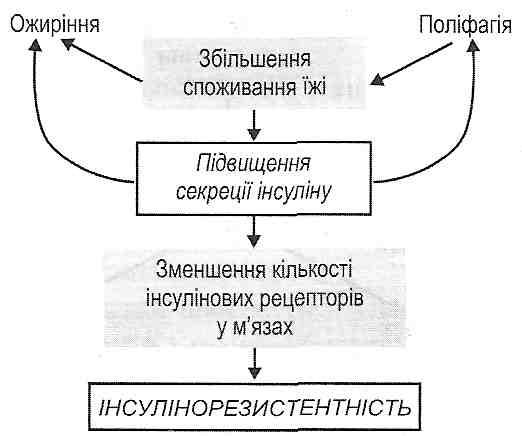 Мышцы же не нуждаются в действии инсулина. Поэтому они оберегают себя от избытка этого гормона уменьшением количества рецепторов на поверхности мышечных клеток. Развивающееся явление инсулинорезистентности мышечной ткани - ее чувствительность к действию инсулина падает. II. Гипоинсулинемичний этап (рис. 66). Повышенная нагрузка на инсулярного аппарата может привести к функциональному истощению β-клеток. Этому способствуют генетически обусловленные их дефекты и избыток в организме контринсулярных гормонов. Как следствие, секреция инсулина падает и развивается его относительная недостаточность. При этом действие инсулина на жировую ткань сохраняется (на жировых клетках много рецепторов к инсулину), а на мышечную ткань - уменьшается вследствие инсулинорезистентности. Клинически это проявляется развитием гипергликемии (нет действия инсулина на мышечную ткань) и отсутствием кетоза (сохраняется действие инсулина на жировую ткань). 20.25. Назовите возможные причины позапанкреатичнои недостаточности инсулина. Позапанкреатичну недостаточность инсулина могут вызвать следующие причины: а) нарушение превращения проинсулина в инсулин; б) образование аномального инсулина в) высокая активность печеночных инсулиназы; г) связывание инсулина сывороточными белками; г) образование антител против инсулина д 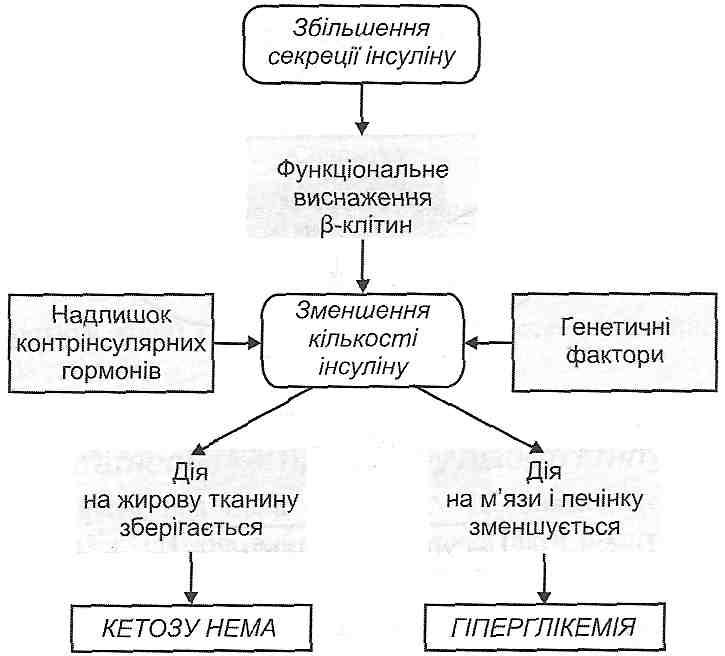 ) аномалии инсулиновых рецепторов на поверхности периферических клеток. ) аномалии инсулиновых рецепторов на поверхности периферических клеток.20.26. Какие виды обмена веществ нарушаются при сахарном диабете? Сахарный диабет - это заболевание, при котором нарушаются все виды обмена веществ: углеводный, жировой, белковый, водно-электролитный обмен, кислотно-основное состояние. 67. Ускладнення цукрового діабету. Синдром гіпо- та гіперглікемії: види, причини та механізми розвитку. Кома: різновиди, причини і механізми розвитку, прояви, принципи терапії. Віддалені ускладнення (макро-, мікроангіопатії, нейропатії, фетопатії та ін.), їх загальна характеристика. 20.33. Варианты коматозных состояний могут развиваться при сахарном диабете? 1. Диабетическая кетонемична кома. В основе ее развития лежат ацидоз и интоксикация, обусловленные кетоновыми телами. 2. Гиперосмолярная кома. Развивается вследствие дегидратации головного мозга, обусловленной высокой степенью гипергликемии (см. Запрос. 20.26). 3. Лактацидемична кома. Обусловлена накоплением молочной кислоты и связанным с этим ацидозом. 4. Гипогликемическая кома. Может развиваться в результате передозировки инсулина при лечении сахарного диабета. 20.34. Осложнения характерные для сахарного диабета? Макроангиопатии, микроангиопатии, нейропатии. 20.35. Какие механизмы могут лежать в основе развития макроангиопатий при сахарном диабете? Макроангиопшпии характеризуются ускоренным развитием атеросклероза в артериях больных сахарным диабетом. Чаще всего поражаются венечные артерии сердца, артерии головного мозга и нижних конечностей. Это может приводить к развитию таких осложнений, как инфаркт миокарда, инсульт, гангрена пальцев ног и всей стопы. Существуют две концепции, объясняющие патогенез макроангиопатий. I. Концепция нарушенного гомеостаза (собственно диабетическая). Главное значение в развитии атеросклероза при сахарном диабете предоставляется общим нарушением обмена веществ в организме, а именно: гипергликемии, гиперлипопротеинемий и ацидоза. Патогенетическое значение гипергликемии заключается в том, что она: 1) является причиной неферментативного гликозилирования липопротеидов плазмы крови, в результате чего существенно увеличивается их атерогенность; 2) вызывает неферментативное гликозилирования мембранных белков ендотелиаль-ных клеток и, как следствие, приводит к повышению проницаемости сосудистой стенки; 3) активирует сорбитоловый путь превращения глюкозы в гладких мышечных клетках сосудов. Последнее происходит, если концентрация глюкозы в крови превышает 20 ммоль / л. Результатом активации сорбитолоеого пути является образование в клетках фруктозы. , Поскольку плазматическая мембрана непроницаема для этого вещества, она накапливается в цитоплазме, повышая осмотическое давление внутриклеточной жидкости, вызывая отек и повреждение клеток. Гиперлипопротеинемия при сахарном диабете характеризуется увеличением содержания в крови липопротеидов очень низкой плотности (ЛПОНП) и появлением "модифицированных" липопротеидов (ЛП): гликозилированных и ацетоацетильованих Лих О значении этих нарушений в развитии атеросклероза см. разд. 28. С возникновением ацидоза связано повышение проницаемости сосудистой стенки и повреждения ее гладкомышечных и эндотелиальных клеток - факторы, способствующие атеросклероза. II. Инсулиновая концепция. ее сторонники считают, что ведущим звеном в патогенезе диабетических макроангиопатий являетсягиперинсулинемия. Увеличение содержания инсулина в крови может быть эндогенным, как при сахарном диабете II типа, и экзогенным, как результат передозировки инсулина при лечении диабета I типа. Инсулин в больших количествах, имея митогеном действие, вызывает пролиферацию гладкомышечных клеток артериальной стенки, что приводит к формированию фиброзных атеросклеротических бляшек. 20.36. Как объясняют развитие микроангиопатий при сахарном диабете? Чем они могут проявлять себя? Микроангиопатии- это поражение сосудов микроциркуляторного русла (артериол, капилляров), возникающих как осложнение сахарного диабета. Сущность этих поражений заключается в значительном увеличении толщины базальной мембраны микрососудов, что затрудняет обмен веществ между кровью и тканями. Среди механизмов развития микроангиопатий большое значение имеют увеличение синтеза гликопротеинов базальной мембраны и неферментативное гликозилирования ее компонентов. Микроангиопатии чаще всего проявляют себя поражением сосудов почек (диабетич- на нефропатия) и сетчатки глаз (диабетическая ретинопатия). Как следствие, могут развиваться хроническая почечная недостаточность, отслойка сетчатки. |
