Повышение температуры на каждый градус выше 37 приводит к учащению ЧД на 10 в минуту, учащению ЧСС на 10-15 сердечных сокращений в минуту у детей раннего возраста и на 8-10 сокращений у старших больных. (Пример: Ребенку 5 лет, температура тела 39оС. ЧД = 25 +10 х 2 = 45, ЧСС = 100 + 10 х 2 = 120).
Соотношение между ЧД и ЧСС:
у здоровых детей до 1 года - на 1 дыхание – 3 -3,5 сердцебиения;
у детей старше года – 1:4;
при пневмонии – 1:2, 1:3 (дыхание учащается в большей степени, чем пульс).
Нижние границы легких удетей
Линия
|
Сторона
|
Возраст ребенка
|
До 10 лет
|
Старше 10 лет
|
Среднеключичная
|
Правая
|
VI ребро
|
VI ребро
|
Левая
|
—
|
—
|
Среднеподмышечная
|
Правая
|
VII-VIII ребро
|
VIII ребро
|
Левая
|
IX ребро
|
VIII ребро
|
Лопаточная
|
Правая
|
IX-X ребро
|
X ребро
|
Левая
|
X ребро
|
X ребро
|
Аускультация легких у здоровых детей
У новорожденных и детей первых 3-6 месяцев – ослабленное везикулярное дыхание с некоторым преобладанием шума на вдохе.
С 6 месяцев до 5 - 7 лет - пуэрильное дыхание= усиленное везикулярное (весь вдох и весь выдох).
С 7 лет - везикулярное дыхание (весь вдох и часть выдоха, у старших выдох может не выслушиваться) – напоминает звук «Ф-ф».
Степени дыхательной недостаточности (ДН)
I степени
|
Симптомов нет в покое, при нагрузке появляются незначительные признаки (тахипное без участия вспомогательной мускулатуры, бледность). АД нормальное или умеренно повышено, может быть периоральный цианоз. ЧСС : ЧД = 3-2,5 : 1.
рО2 90-100%.
|
II степени
|
В покое ЧД повышено на 25-50% выше нормы, АД повышено, ЧСС : ЧД = (2-1,5):1. Участие вспомогательной мускулатуры в акте дыхания, периоральный цианоз в покое, акроцианоз на фоне бледности, вялость. Вялость. рО2 70-90%. При даче кислорода состояние улучшается.
|
III степени
|
ЧД более чем на 50% выше нормы, патологические типы дыхания, АД снижено, вспомогательная мускулатура либо вся участвует в акте дыхания, либо ее истощение. Общий цианоз с землистым оттенком, мраморность. Сознание подавлено, судороги, липкий пот. Соотношение ЧСС к ЧД разное. рО2 менее 70%.
|
ОЦЕНКА ФУНКЦИИ ВНЕШНЕГО ДЫХАНИЯ
Нормы
Жизненная емкость легких (ЖЕЛ, %) > 90 - рестриктивный показатель.
Форсированная ЖЕЛ (ФЖЕЛ, %) > 85 - обструктивный показатель.
ОФВ1 – объем форсированного выдоха за 1 с – состояние крупных дыхательных путей, в норме = 75% ЖЕЛ.
ОФВ1/ ФЖЕЛ – индекс Тиффно (ИТ) – в норме = или >70%, если меньше – обструкция мелких и средних бронхов.
Определение степени нарушения ФВД
|
Норма
|
Умеренные нарушения
|
Выраженные нарушения
|
Значительные нарушения
|
ЖЕЛ, %
|
>90
|
84-70
|
69-50
|
<50
|
ФЖЕЛ,%
|
>85
|
74-55
|
54-36
|
<35
|
Обструктивная вентиляционная недостаточность
|
Рестриктивная недостаточность
|
снижение ОФВ1, ИТ
ЖЕЛ норма или снижена
ЖЕЛ > ОФВ1 >= ИТ
ЖЕЛ = ОФВ1 > ИТ
|
снижение ЖЕЛ, ОФВ1
ИТ норма
ЖЕЛ < ОФВ1 <= ИТ
|
Выявление гиперреактивности бронхов
При нормальных показателях ФВД проводится ФВД с физической нагрузкой (6-минутный протокол бега) – появление признаков обструкции (снижение ИТ, ОФВ1 на 15% и более) свидетельствует о развитии патологического бронхоспазма в ответ на физическую нагрузку, т.е о гиперреактивности бронхов.
ФВД с лекарственной пробой (ингаляцией бронхолитика) проводится при наличии признаков обструкции на исходной ФВД, чтобы выявить ее обратимость. Увеличение ОФВ1, ИТ на 12% и более будет свидетельствовать в пользу обратимости бронхиальной обструкции (спазма бронхов).
Пикфлоуметрия
Методика проведения. В прибор пикфлоуметр больной старше 5 лет делает выдох. По показаниям бегунка на шкале прибора измеряют ПСВ – пиковую скорость выдоха в л/мин, имеющую корреляцию с ОФВ1. Показатели ПСВ сравнивают с нормативными данными – до 11 лет показатели зависят только от пола и роста, с 15 лет – от пола, роста и возраста.
Средние должные величины ПСВ (л/мин) у детей и подростков
-
Рост (см)
|
ПСВ (л/мин)
|
Рост (см)
|
ПСВ (л/мин)
|
109
|
147
|
140
|
307
|
112
|
160
|
142
|
320
|
114
|
173
|
145
|
334
|
117
|
187
|
147
|
347
|
119
|
200
|
150
|
360
|
122
|
214
|
152
|
373
|
124
|
227
|
155
|
387
|
127
|
240
|
158
|
400
|
130
|
254
|
160
|
413
|
132
|
267
|
163
|
427
|
135
|
280
|
165
|
440
|
137
|
293
|
168
|
454
|
В норме цифры обследованного должны быть не менее 80% от средненормативных («зеленый коридор»)
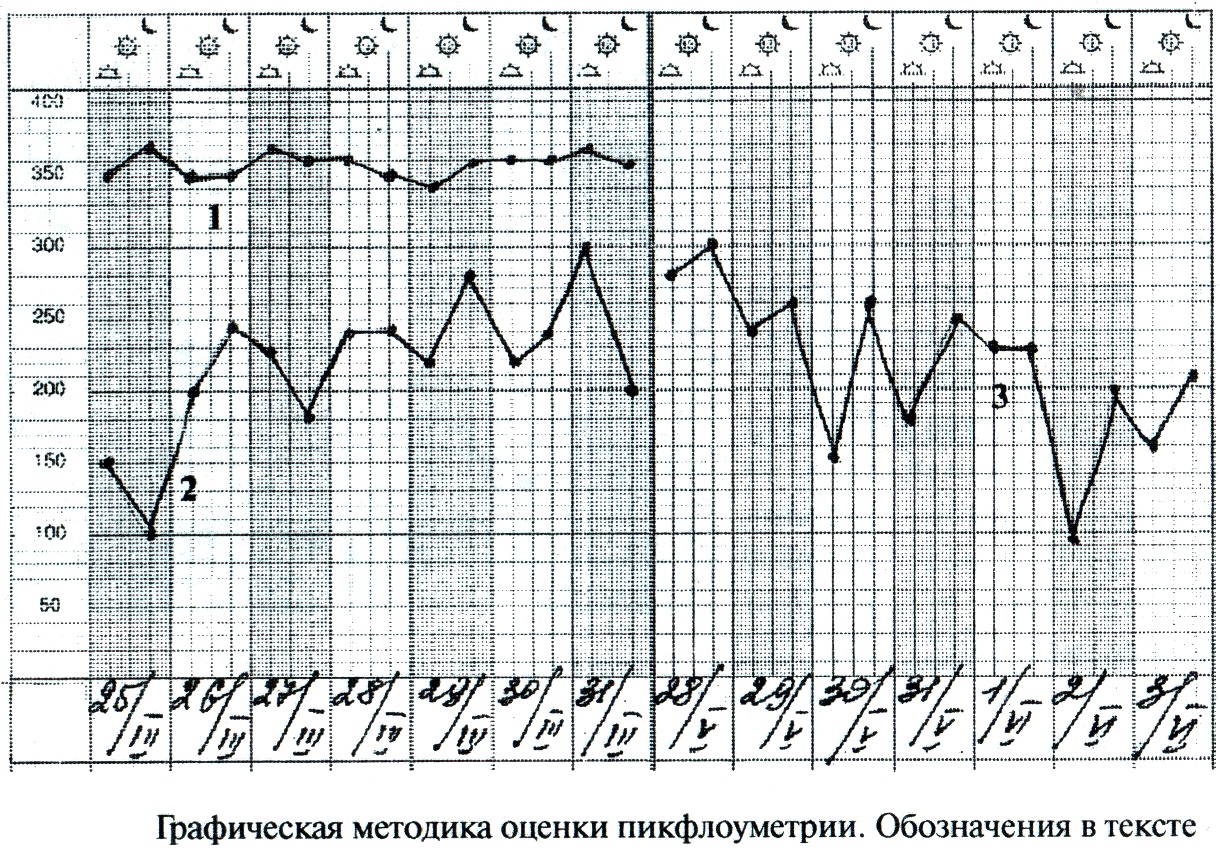
Сравнить утренние и вечерние данные ПСВ – вариабельность между ними не должна превышать 20% (рис. -1), изменение за день более 20% - суточное колебание (рис.-2).
Выяснить разницу между утренним показателем и вечерним накануне – если она больше 20% - признак гиперреактивности бронхов («утренний провал» - рис. -3).
Показатели пикфлоуметрии используются для контроля за адекватностью терапии – возрастание колебаний между утренними и вечерними значениями требует усиления терапии.
попадание показателей ПСВ в «желтый коридор» – 60-80% от средненормативных значений – указывает на возможное развитие приступа.
попадание показателей ПСВ в «красный коридор» - менее 60% от средненормативных значений свидетельствует о приступе астмы, требует неотложных лечебных мероприятий.
Исследование мокроты
Количество за сутки
Общий вид (серозный, слизистый, гнойный, кровянистый)
Микроскопическое исследование:
Кристаллы Шарко-Лейдена (продукты распада эозинофилов) – при бронхиальной астме.
Спирали Куршмана (слизистые слепки бронхов) – при при бронхиальной астме.
Эластические волокна – при туберкулезе, распаде легочной ткани (абсцесс).
Пробки Дитриха – гнойные пробки – при бронхоэктазах.
Линзы Коха – образования в виде рисовых зерен – туберкулез с распадом легочной ткани.
Клетки опухоли.
Паразиты, грибы.
Гемосидерофаги – признак гемосидероза легких, инфаркта легкого.
Бактериологическое исследование мокроты – посев на возбудителей туберкулеза, патогенную флору
Исследование плевральной жидкости
Воспалительной природы – экссудат
Удельный вес более 1015
Количество белка – более 2-3%
Положительная реакция Ривальта (в норме отрицательная)
Нейтрофилы – признак острого бактериального воспаления
Лимфоциты – при туберкулезе
Невоспалительной природы – транссудат
Белка менее 30 г/л
Лейкоцитов менее 2000 в 1 кубическом мм, преобладают мононуклеары.
Кардиология
Проекция верхушки сердца у новорожденного находится в 4 межреберье,
с 1,5 лет – в 5-м межреберье.
Верхушечный толчок - локализация:
До 1,5 лет в IV, затем в V межреберье (горизонтальная линия).
Вертикальная линия до 2 лет – на 1-2 см кнаружи от левой СКЛ.
2-7 лет – на 1 см кнаружи от СКЛ.
7-12 лет – по левой СКЛ.
Старше 12 лет – на 0,5 см кнутри от СКЛ.
Площадь - 1 х 1, у старших детей 2 х 2 см.
Левая граница ОСТ совпадает с верхушечным толчком.
Границы относительной сердечной тупости и поперечный размер сердца
Граница
|
Возраст ребенка
|
|
До 2 лет
|
2-7 лет
|
7- 12 лет
|
Старше 12 лет
|
Правая
|
Правая парастерналь-ная линия
|
Кнутри от правой парастерналь-ной линии
|
Посредине между правой пара-стернальной и правой стерналь-ной линиями
|
Посредине между правой парастернальной и правой стернальной линиями, ближе к последней, в дальнейшем - правая стернальная линия
|
Верхняя
|
II ребро
|
II межреберный промежуток
|
III ребро
|
III ребро
|
Левая
|
2 см кнаружи от левой средне-ключичной линии
|
1 см кнаружи от левой среднеключич-ной линии
|
По левой среднеключичной линии
|
Кнутри на 0,5-1 см от левой среднеключичной линии
|
Поперечный размер
|
6-9 см
|
8- 12 см
|
9- 14 см
|
9-14 см
| |
 Скачать 5.16 Mb.
Скачать 5.16 Mb.
