травма экз. Первая врачебная помощь при переломах. (алгоритм оказания врачебной помощи при повреждениях)
 Скачать 0.69 Mb. Скачать 0.69 Mb.
|
По времени возникновенияСогласно этой классификации, выделяют два вида: первичное и вторичное кровотечение: Первичные – начинаются сразу после повреждения сосуда. Вторичные – возникают спустя какое-то время после травмы. Они делятся еще на два вида: ранние (в течение трех суток с момента травмы, после выталкивания из поврежденного сосуда тромба) и поздние (спустя три дня после травмы, обычно в связи с развитием гнойных воспалительных процессов). По отношению к внешней среде Согласно этой классификации, кровотечения делятся на несколько видов: Наружные – кровь течет из язвы или раны, находящейся на поверхности тела, поэтому они без труда диагностируются. Внутренние – возникают в органах, их полостях, тканях. Они делятся на полосные (кровь изливается в суставную, плевральную, брюшную, перикардиальную полости) и внутритканевые (кровь изливается в толщу тканей и образует гематомы). Скопления крови, которая излилась в полость или ткань, называют в медицине кровоизлияниями. Различают несколько видов: петехия, экхимоз, кровоподтек, гематома, вибицес. Скрытые – не имеют выраженных признаков, по некоторым классификациям относятся к внутренним. По типу течения Различают два вида: Острые – кровь вытекает в течение короткого времени. Хронические – характеризуются длительностью кровотечения, при этом наблюдается постепенное выделение крови маленькими порциями. Длительность кровотечения характерна для таких заболеваний, как геморрой, язва желудка, злокачественная опухоль, фиброма матки и других. По степени тяжести Существует несколько классификаций по этому признаку. Чаще всего выделяют четыре степени тяжести: Легкая – кровопотеря составляет от 10 до 12 %, или от 500 до 700 мл. Средняя – от 16 до 20 %, или до 1400 мл. Тяжелая – от 20 до 30 %, или от 1500 до 2000 мл. Массивная – кровопотеря свыше 30%, или более 2000 мл. Эта классификация кровотечений очень важна. Оценка степени тяжести помогает определить характер нарушения кровообращения и опасность кровопотери для человека. Знать степень тяжести необходимо, чтобы правильно назначить лечение и выбрать тактику переливания крови. Сильное кровотечение может закончиться летальным исходом, и обычно смерть в этом случае обусловлена острой сердечно-сосудистой недостаточностью. Иногда причиной смерти может стать утрата кровью своих функций (перенос газов, питательных веществ, продуктов метаболизма). Исход кровотечения определяется скоростью и объемом кровопотери. Несовместимой с жизнью считается потеря более 40 %. При хронических процессах человек может терять крови не меньше и иметь низкий уровень эритроцитов, но при этом жить и работать. При оценке степени тяжести нужно учитывать: общее состояние больного (исходная анемия, наличие шока, сердечно-сосудистая недостаточность, истощение организма); его пол; возраст. СДР. (клиника лечение) ПАТОГЕНЕЗ. Ведущими патогенетическими факторами синдрома длительного сдавления (СДС) являются: травматическая токсемия, развивающаяся вследствие попадания в русло крови продуктов распада поврежденных клеток, запускающих внутрисосудистое свертывание крови; плазмопотеря в результате выраженного отека поврежденных конечностей; болевое раздражение, приводящее к дискоординации процесса возбуждения и торможения в центральной нервной системе. Результатом длительного сдавления конечностей является возникновение ишемии всей конечности или ее сегмента в сочетании с венозным застоем. Травмируются также нервные стволы. Происходит механическое разрушение ткани с образованием большого количества токсических продуктов метаболизма клеток, прежде всего миоглобина. Сочетание артериальной недостаточности и венозного застоя усугубляет тяжесть ишемии конечностей. Развивающийся метаболический ацидоз в сочетании с поступающим в русло циркуляции миоглобином приводит к блокаде канальцев почек, нарушая их реабсорбционную способность. Внутрисосудистое свертывание крови блокирует фильтрацию. Следовательно, миоглобинемия и миоглобинурия – основные факторы, определяющие тяжесть токсикоза у пострадавших. Существенно влияет на состояние больного гиперкалиемия, достигающая нередко 7-12 ммоль/л. Токсемию усугубляют также поступающие из поврежденных мышц гистамин, продукты распада белков, адениловая кислота, креатинин, фосфор и др. Уже в раннем периоде СДС наблюдается сгущение крови в результате плазмопотери, развивается массивный отек поврежденных тканей. В тяжелых случаях плазмопотеря достигает 1/3 объема циркулирующей крови. Самое тяжелое осложнение, наблюдаемое при СДС, - острая почечная недостаточность, по-разному проявляющая себя на этапах развития заболевания. КЛАССИФИКАЦИЯ. По виду компрессии: раздавливание, сдавление (прямое, позиционное). По локализации: изолированная (одна анатомическая область), множественная, сочетанная (с переломами, повреждениями сосудов, нервов, черепно-мозговой травмой). По степени тяжести: I ст. – легкая (сдавление до 4 часов), II ст. – средняя (сдавление до 6 часов), III ст. - тяжелая (сдавление до 8 часов), IV ст. - крайне тяжелая (сдавление обеих конечностей в течение 8 часов и более). I степень – незначительный индуративный отек мягких тканей. Кожа бледная, на границе поражения несколько выбухает над здоровой. Признаков нарушения кровообращения нет. II степень – умеренно выраженный индуративный отек мягких тканей и их напряжение. Кожа бледная, с участками незначительного цианоза. Через 24-36 часов могут образовываться пузыри с прозрачно-желтоватым содержимым, при удалении которых обнажается влажная нежно-розовая поверхность. Усиление отека в последующие дни свидетельствует о нарушении венозного кровообращения и лимфооттока, что может привести к прогрессированию нарушений микроциркуляции, микротромбозам, нарастанию отека и сдавлению мышечной ткани. III степень – выраженный индуративный отек и напряжение мягких тканей. Кожные покровы цианотичны или “мраморного” вида. Кожная температура заметно снижена. Через 12-24 часа появляются пузыри с геморрагическим содержимым. Под эпидермисом обнажается влажная поверхность темно-красного цвета. Индуративный отек, цианоз быстро нарастают, что свидетельствует о грубых нарушениях микроциркуляции, тромбозе вен, приводящих к некротическому процессу. IV степень – индуративный отек умеренно выражен, ткани резко напряжены. Кожные покровы синюшно-багрового цвета, холодные. Отдельные эпидермальные пузыри с геморрагическим содержимым. После удаления эпидермиса обнажается цианотично-черная сухая поверхность. В последующие дни отек практически не нарастает, что свидетельствует о глубоких нарушениях микроциркуляции, недостаточности артериального кровотока, распространенном тромбировании венозных сосудов. КЛИНИКА. I период – ранний (период шока) – до 48 часов после освобождения от сдавления. Этот период можно охарактеризовать как период локальных изменений и эндогенной интоксикации. В это время в клинике заболевания преобладают проявления травматического шока: выраженный болевой синдром, психо-эмоциональный стресс, нестабильность гемодинамики, гемоконцентрация, креатининемия; в моче – протеинурия и цилиндрурия. После стабилизации состояния больного в результате терапевтического и хирургического лечения наступает короткий светлый промежуток, после которого состояние больного ухудшается и развивается II период СДС – период острой почечной недостаточности. Длится от 3-4 до 8-12 дней. Нарастает отек конечностей, освобожденных от сдавления, на поврежденной коже обнаруживаются пузыри, кровоизлияния. Гемоконцентрация сменяется гемодилюцией, нарастает анемия, резко снижается диурез вплоть до анурии. Гиперкалиемия и гиперкреатининемия достигают наиболее высоких цифр. Летальность в этом периоде может достигать 35%, несмотря на интенсивную терапию. С 3-4-й недели заболевания начинается III период – восстановительный. Нормализуется функция почек, содержание белка и электролитов крови. На первый план выходят инфекционные осложнения. Высок риск развития сепсиса. В то же время опыт медицины катастроф показал, что наибольшее значение в определении тяжести клинических проявлений СДС имеют степень сдавления и площадь поражения, наличие сопутствующих повреждений внутренних органов костей, кровеносных сосудов. Сочетание даже небольшого по продолжительности сдавления конечностей с любой другой травмой (переломы костей, черепно-мозговая травма, разрывы внутренних органов) резко утяжеляет течение заболевания и ухудшают прогноз. ЛЕЧЕНИЕ. Объем лечебных мероприятий при СДС определяется степенью тяжести состояния пострадавшего. Одним из первых догоспитальных необходимых мероприятий должно быть наложение резинового жгута на сдавленную конечность, ее иммобилизация, введение наркотических анальгетиков (промедол, омнапон, морфин, морфилонг) для снятия шока и эмоционального стресса. I период. После освобождения от сдавления обязательно проведение инфузионной (противошоковой и дезинтоксикационной) терапии, включающей внутривенное введение свежезамороженной плазмы (до 1 литра в сутки), полиглюкина, реополиглюкина, введение солевых растворов (ацесолль, дисоль), дезинтоксикационных кровезаменителей – гемодез, неогемодез, неокомпенсан. Перорально применяется сорбент – энтеродез. Экстракорпоральная детоксикация в этот период представлена плазмоферезом с извлечением до 1,5 литров плазмы. II период. Инфузионно-трансфузионная терапия (объем не менее 2000 мл в сутки, в состав трансфузионных сред входит свежезамороженная плазма 500-700 мл, 5% глюкоза с витаминами С и группы В до 1000 мл, альбумин 5%-10% - 200 мл, 4% раствор гидрокарбоната натрия – 400 мл, глюкозо-новокаиновая смесь 400 мл). Состав трансфузионных сред, объем инфузий корригируется в зависимости от суточного диуреза, данных кислотно-щелочного равновесия, степени интоксикации, проведенного оперативного пособия. Строгий учет количества выделяемой мочи; при необходимости – катетеризация мочевого пузыря. Проведение плазмафереза показано всем больным, имеющим явные признаки интоксикации, длительность сдавления более 4 часов, выраженные локальные изменения поврежденной конечности (независимо от площади сдавления). Сеансы гипербарооксигенации – 1-2 раза в сутки с целью уменьшения степени гипоксии тканей. Медикаментозная терапия: стимуляция диуреза назначением лазикса до 80 мг в сутки и эуфиллина 2,4 % - 10 мл; гепарин по 2,5 тыс. под кожу живота 4 раза в сутки; курантил или трентал с целью дезагрегации; ретаболил по 1,0 1 раз в 4 дня с целью усиления белкового обмена; сердечно-сосудистые средства по показаниям; антибиотики. Выбор хирургической тактики - в зависимости от состояния и степени ишемии поврежденной конечности. Проведение остеосинтеза возможно только после восстановления нормальной микроциркуляции, т.е. должно быть отсроченным. Новокаиновые блокады мета закрытых переломов. Показания. Закрытые переломы длинных трубчатых костей. Обеспечивается надежная блокада нервных рецепторов в очаге перелома. Не применяется этот вид блокады при открытых и огнестрельных переломах, так как введенный анестетик изливается наружу через рану и обезболивающий эффект не достигается. Методика. Длинную иглу проводят через кожу до упора в кость. Если конец иглы попал в гематому в окружности перелома, то в шприц поступает кровь при оттягивании поршня или вытекает через иглу при отсоединении шприца. Если кровь не поступает, значит игла не в гематоме, и иглу надо продвинуть в другом направлении или провести заново. В гематому вводят 30—50 мл 1%-го раствора новокаина (рис. 3.8). Смешивание раствора новокаина с излившейся кровью в окружности сломанных костей способствует замедлению рассасывания новокаина и пролонгированию обезболивающего эффекта. 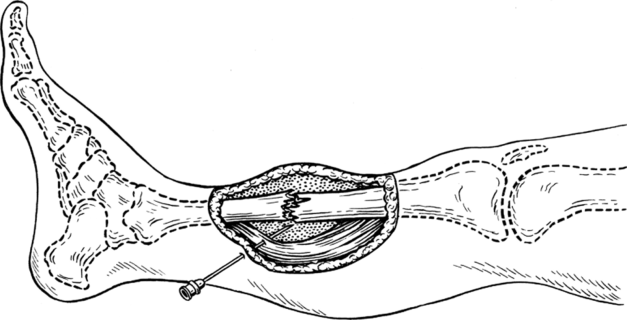 Рис. 3.8. Новокаиновая блокада места закрытого перелома |
