|
|
травма экз. Первая врачебная помощь при переломах. (алгоритм оказания врачебной помощи при повреждениях)
Обычно после 3-4 нед вывих считается застарелым.
Неполные застарелые вывихи, как правило, не вызывают нарушений функций; болей после 2 мес не отмечается. Косметические нарушения незначительны. Оперативного лечения не требуется.
Полные застарелые вывихи часто сопровождаются ослаблением силы в руке. Движения рукой не столь плавны, как обычно, и она быстро устает. Большинство больных отмечают боли при движении.
Отведение и поднимание руки обычно возможны в полном объеме. Ключица выступает, плечевой сустав смещен кпереди и книзу. Отмечается заметная борозда между акромиальным отростком и ключицей.
Если отсутствуют боли и функция конечности полная, некоторых больных не беспокоят косметические нарушения и они не хотят оперироваться, настаивать на этом не следует. При наличии болей и нарушении функции, а также при беспокойстве по поводу косметических нарушений показана операция. Даже в более поздние сроки (до 3 мес после травмы, а иногда и более) удается вправить вывих, применяя один из способов, используемых при свежих вывихах. В более поздние сроки после травмы иногда наблюдается обызвествление тканей под ключицей и операция становится весьма травматичной. У таких больных при болях в области акромиально-ключичного сочленения можно произвести резекцию акромиального конца ключицы. Операция эта имеет весьма ограниченные показания. Прежде чем производить ее, следует предупредить больного о сущности этого вмешательства.
Резекция акромиального конца ключицы. Операция производится под местным обезболиванием. Делают разрез длиной 8-10 см в области выступающего конца ключицы. Конец ключицы выделяют поднадкостнично. При помощи пилы Джильи резецируют 1,5-2 см акромиального конца ключицы. Удаляют поврежденный диск, отступя на 2 см от наружного конца ключицы просверливают канал, через который проводят капроновый или лавсановый шнур. Конец его проводят под клювовидный отросток. Таким образом создается клювовидно-ключичная связка. Над ключицей сшивают отслоенные трапециевидную и, дельтовидную мышцы. После зашивания кожной раны руку фиксируют на торакобрахиальной гипсовой повязке в течение 3-4 нед. В дальнейшем назначают лечебную гимнастику и физиотерапевтическое лечение.
Вывихи грудинного конца ключицы
Этот вывих происходит в результате непрямой травмы и встречается реже, чем вывих акромиального конца ключицы. Внутренний конец ключицы может сместиться вперед и вниз – предгрудинный вывих, вверх – надгрудинный вывих, кзади – загрудинный вывих. Чаще всего встречается предгрудинный вывих, значительно реже других – загрудинный. При смещении внутреннего конца ключицы за грудину отмечаются затруднения дыхания и кровоизлияния в переднее средостение. Вывихи грудинного конца бывают неполные и полные. При неполных вывихах происходит разрыв только грудиноключичных связок. При полных вывихах, помимо этого, разрывается реберно-ключичная связка. Внутрисуставной диск в одних случаях полностью отрывается от своего ложа в ключичной вырезке грудины и смещается вместе с ключицей, в других – диск складывается и ущемляется между артикулирующими поверхностями грудины и ключицы.
Симптомы и распознавание. В зависимости от вида вывиха определяется то или иное расположение внутреннего конца ключицы. Прощупывается суставная область грудины. Расстояние между акромиальным отростком и грудиной по сравнению с противоположной стороной укорочено. При передних и верхних вывихах соответственно внутреннему краю ключицы определяется подкожный выступ, а при загрудинных вывихах, наоборот, западение. Эта область при ощупывании болезненна. Функция плечевого сустава несколько ограничена.
При неполных вывихах симптомы выражены не так резко.
Вывихи грудинного конца ключицы травматического происхождения, особенно застарелые, необходимо дифференцировать от нередко наблюдающегося патологического вывиха внутреннего конца ключицы на почве артрозоартрита грудино-ключичного сочленения (синдром Титце). Обычно начало болезни медленное, нарастающее. В области грудино-ключичного сочленения возникают малоинтенсивная боль и небольшая припухлость, которая постепенно увеличивается. Достигнув определенного размера (диаметр 3-4 см) припухлость не увеличивается, а приобретает плотную костно-хрящевую консистенцию. Кожные покровы над припухлостью свободно подвижны, не изменены. В более поздних случаях на рентгенограмме определяется деформирующий грудиноключичный остеоартроз. Прогноз благоприятный. Обычней без каких-либо лечебных манипуляций боли успокаиваются, но припухлость остается навсегда.
Лечение. Грудинный конец ключицы вправляют под местным обезболиванием. В грудино-ключичное сочленение вводят 10 мл 1% раствора новокаина. Помощник оттягивает оба плечевых сустава назад и к средней линии. В это время при нагрудинном и предгрудинном вывихах хирург надавливает на вывихнутый грудинный конец ключицы, а при загрудинном вывихе конец ключицы выводит. Таким путем вывих легко вправляется. Труднее удержать вправленную ключицу. С этой целью можно применять 8-образную повязку. Хирург упирается коленом между лопатками и, оттягивая плечи больного назад, бинтует грудь. Для предупреждения повторного смещения вправленного вывиха Б. К. Бабич (1951) рекомендует накладывать на 3-4 нед отводящую гипсовую повязку, фиксирующую плечо в отведенном и отклоненном вперед на 30° положении.
На область грудино-ключичного сочленения накладывают фиксированный гипсовой повязкой ватно-марлевый пелот. Последующее лечение заключается в проведении с первых дней гимнастики. Однако после вправления и такой иммобилизации нередко отмечаются повторные полные и неполные вывихи. Для предупреждения смещения иногда пытаются закрытым способом произвести трансартикулярную фиксацию спицами. С этой целью после местной анестезии производят вправление вывиха. Способ опасен изза возможности повредить органы переднего средостения (в первую очередь сосуды) и, как правило, не должен применяться.
Оперативное лечение. Вправление конца ключицы с ущемлением диска, как правило, не удается. Во всех случаях, когда вправление не достигнуто, следует оперировать. Кроме того, нужно учесть, что часто при полном надгрудинном и предгрудинном вывихе удержать вправленный грудинный конец ключицы не удается, поэтому и в таких случаях целесообразно оперативное вмешательство. При полных вывихах операция должна производиться на 2-3-й день после травмы. При загрудинном вывихе ключицы, а также при симптомах сдавления дыхательных путей показана срочная операция.
Оперируют под общим или местным обезболиванием. Проводят лоскутный разрез с основанием к грудине. Обнажают грудино-ключичное сочленение и внутренний конец ключицы. Удаляют сгустки крови и обрывки мягких тканей. Ключицу и диск вправляют. Фиксация может быть осуществлена одним из описываемых ниже способов. Фиксировать можно через конец ключицы и суставную вырезку грудины, просверливая по одному или по два отверстия (рис. 35). Через эти отверстия проводят узкую полоску широкой фасции бедра или шелковую нить. После вправления вывиха свободные концы полоски фасции
или нити туго завязывают. Затем накладывают дополнительные швы на связочный аппарат.
Можно также провести фиксацию следующим образом. В ключице просверливают канал, через него проводят полоску свободной фасции или лавсановую ленту, а затем один конец ленты обводят вокруг I ребра. Оба конца ленты натягивают и сшивают (см. рис. 35). Параллельно этой ленте вокруг ключицы и I ребра можно провести еще одну ленту, концы которой также сшивают. При фиксации с помощью двух спиц их проводят через ключицу, грудино-ключичный сустав и грудину. Спицы вводят, отступя на 2 см от конца ключицы в косом направлении сверху, сзади и снаружи, косо вниз, кнутри и кпереди и так, чтобы концы спиц вышли на переднюю поверхность грудины (см. рис. 35). Проводить спицы нужно с большой осторожностью, чтобы они не проникали в переднее средостение. Концы проведенных спиц во избежание миграции загибают. Затем накладывают швы на мягкие ткани между ключицей и грудиной, ключицей и ребром. Зашивают кожу. Накладывают 8-образную повязку или (лучше) руку укладывают на отводящую шину в таком же положении, как и при переломах плеча.
Рис. 35. Операция при вывихе в грудино-ключичном сочленении. Объяснение в тексте.
Движения в пальцах и лучезапястном суставе начинают со 2-го дня после операции, в локтевом суставе - с 4-5-го дня, в плечевом – с 12-13-го дня. Трудоспособность восстанавливается через 6 нед после операции.
Застарелые вывихи грудинного конца ключицы. У многих больных с застарелыми вывихами боли отсутствуют и функция не страдает. При наличии болей, а также если косметические нарушения сильно беспокоят больных следует оперировать. В некоторых случаях при операции удается вправить вывих и применить фиксацию одним из описанных выше способов. Поврежденный и измененный диск удаляют. Если вправление невозможно, у молодых людей, не занимающихся физическим трудом, по профессиональным и косметическим соображениям производят, не освобождая ключицу
Определение площади и степени ожогов.
Методы временного и окончательного остановки наружного кровотечения.
Временной: Прямое давление на рану, Наложение давящей повязки, Пальцевое прижатие артерии, Максимальное сгибание конечности в суставе.
Окончательные: Мех (перевязка, шов, пластика), Физ (коаг, крио, лазер), хим (адреналин, кальций хлор), биол (тахокомб, викасол, вит К, фибр пленка)
Паравертебральная блокада (суть техники)
Показания
Переломы рёбер, выраженный болевой корешковый синдром, дегенеративно-дистрофические заболевания позвоночника.
Техника
На определённом уровне вводят иглу, отступя на 3 см в сторону от линии остистых отростков. Иглу продвигают перпендикулярно к коже до достижения поперечного отростка позвонка, затем конец иглы несколько смещают кверху, продвигают вглубь на 0,5 см и вводят 5- 10 мл 0,5% раствора прокаина.
Вывихи бедра (механизм, диагностика, клиника, лечение)
Классификация. В травматологии выделяют передние и задние вывихи бедра. Передние вывихи, в свою очередь, подразделяются на передневерхние (надлонные) и передненижние (запирательные), а задние – на задневерхние (подвздошные) и задненижние (седалищные).
Задние вывихи бедра встречаются примерно в 5 раз чаще передних. а – задневерхний вывих б – задненижний вывих в – передневерхний вывих г – передненижний вывих
Признаки. Для каждого вида вывиха характерно определенное положение конечности. При задних вывихах конечность согнута в тазобедренном суставе, бедро приведено и ротировано кнутри. Головка бедренной кости прощупывается кзади от вертлужной впадины, ниже или выше нее. Для передних вывихов характерно отведение поврежденной конечности с ротацией ее кнаружи. Это особенно резко выражено при нижних запирательных вывихах, конечность при этом согнута в тазобедренном суставе. Любые активные движения в тазобедренном суставе невозможны, а пассивные ограничены и сопровождаются пружинистым сопротивлением. При легкой ротации конечности удается легко обнаружить смещенную из суставной впадины головку бедренной кости. Относительное укорочение конечности наблюдается при любых вывихах. Смещение большого вертела относительно линии Розера — Нелатона дополняет клиническую картину вывиха.
Рентгенограммы тазобедренного сустава в прямой и аксиальной проекциях позволяют не только уточнить вид вывиха, но и распознать возможные сопутствующие повреждения вертлужной впадины и головки бедра.
Лечение. Первая помощь — введение анальгетиков, транспортная иммобилизация лестничными шинами, шиной Дитерихса, госпитализация. Вправление вывиха необходимо проводить обязательно под наркозом с применением препаратов, расслабляющих мускулатуру, чтобы избежать избыточного насилия и возможного при этом повреждения хрящевого покрова головки. Из многочисленных способов вправления вывихов в этом суставе наиболее распространены способы Джанелидзе и Кохера.
По способу Джанелидзе вправляют свежие задние вывихи бедра — подвздошный и седалищный,— а также передние или запирательные вывихи. Способ Кохера показан при свежих передневерхних или лобковых, а также при всех застарелых вывихах.
При способе Джанелидзебольного укладывают на стол лицом вниз, поврежденная нога при этом свешивается через край стола. Помощник хирурга удерживает больного, прижимая его таз к столу. В таком положении больной должен находиться в течение 10—15 мин, чтобы наступило полное расслабление мышц. Затем хирург сгибает поврежденную ногу в коленном суставе под прямым углом, одной рукой или коленом надавливает на область подколенной ямки вниз по оси бедра, другой рукой захватывает область голеностопного сустава и, пользуясь голенью как рычагом, вращает ее кнутри и кнаружи. Вправление происходит с характерным щелчком. Движения в поврежденном суставе сразу же становятся свободными.
Вправление по способу Кохерапроизводят при положении больного на спине. Помощник хирурга прочно удерживает таз больного, прижимая его к столу. Хирург сгибает поврежденную ногу под прямым углом в коленном и тазобедренном суставах и ротирует ее кнутри. Затем с силой производит вытяжение вверх по оси бедра с одновременной ротацией конечности кнаружи. Если вправление не произошло, то, продолжая вытяжение по оси бедра, хирург быстро разгибает ногу в коленном и тазобедренном суставах и ротирует ее кнутри.
Результат вправления обязательно контролируют по рентгенограммам. После вправления конечность укладывают на шину Бёлера и налаживают лейко-пластырное вытяжение за бедро и голень с грузом в 2—3 кг. Через 3—4 нед разрешают ходьбу с костылями и начинают активную реабилитацию, через 14—16 нед разрешают полную нагрузку на ногу.
Трудоспособность восстанавливается через Зх/2—4 мес.
В застарелых случаях, когда вывих не был своевременно вправлен, показано оперативное лечение.
Синдром длительного раздавливания (классификация, этиология).
Диагностика закрытых и открытых переломов костей.
деформация конечности в месте перелома;
невозможность движения конечности;
укорочение конечности;
похрустывание костных отломков под кожей;
боль при осевом поколачивании (вдоль кости);
при переломе костей таза - невозможность оторвать ногу от поверхности, на которой лежит пациент.
Остальное херня: рентген, КТ, бла бла.
Показания к гемотрансфузии.
Абсолютные: когда его нельзя заменить никакими другими методами лечения.
- острая кровопотеря.
- травматический шок.
- анемии различного происхождения
- ожоговая болезнь.
- острые и хронические гнойные процессы.
- истощение организма под влиянием длительного голодания, хронического заболевания;
- при геморрагических диатезах и авитаминозах.
Относительными: у которых переливание крови улучшает течение болезни, но оно может быть заменено другими методами лечения.
При заболеваниях сердца, легких, печени и почек, декомпенсации кровообращения переливание крови можно производить только по абсолютным показаниям. Дозы и темп вливания в этих случаях строго индивидуальны.
Методы переливания крови
Прямое переливание крови. Кровь непосредственно из вены донора переливают в вену реципиента.
Непрямое переливание крови. Кровь донора вначале собирают в специальные емкости, стабилизируют, консервируют и в дальнейшем по мере необходимости производят ее переливание.
Подготовка к гемотрансфузиологии:
Перед переливанием крови (гемотрансфузией) необходимо предусмотреть, чтобы кровь донора была совместима с кровью реципиента в серологическом отношении. Приступая к переливанию крови, врач обязан руководствоваться правилами, требующими определения:
1) групповой совместимости крови реципиента и крови донора;
2)индивидуальной совместимости крови реципиента и крови донора;
совместимости крови реципиента донора по резус-фактору;
биологической их совместимости.
У донора проводятся следующие обязательные исследования: 1) исследование крови: у женщин-доноров количество гемоглобина должно быть не ниже 120 г/л, эритроцитов - 4000000, лейкоцитов - 5000, СОЭ - 14 мм/ч; у мужчин - количество гемоглобина не выше 123 г/л; эритроцитов - 4200000, лейкоцитов - 5500-8000, СОЭ не выше 10 мм/ч; 2)анализ мочи; 3) исследование крови на плазмодии малярии, инфекционный гепатит; 4) определение реакции на сифилис, ВИЧ. Одноразовые взятия крови производят в количестве 250 мл, реже 450 мл. Повторное взятие крови разрешается через 8 недель. В среднем донор может в год сдать кровь не более 5 раз. (лейкоциты у мужчин и женщин 1-2 в поле зрения, эйзинофиллов не должно быть, СОЭ до 15).
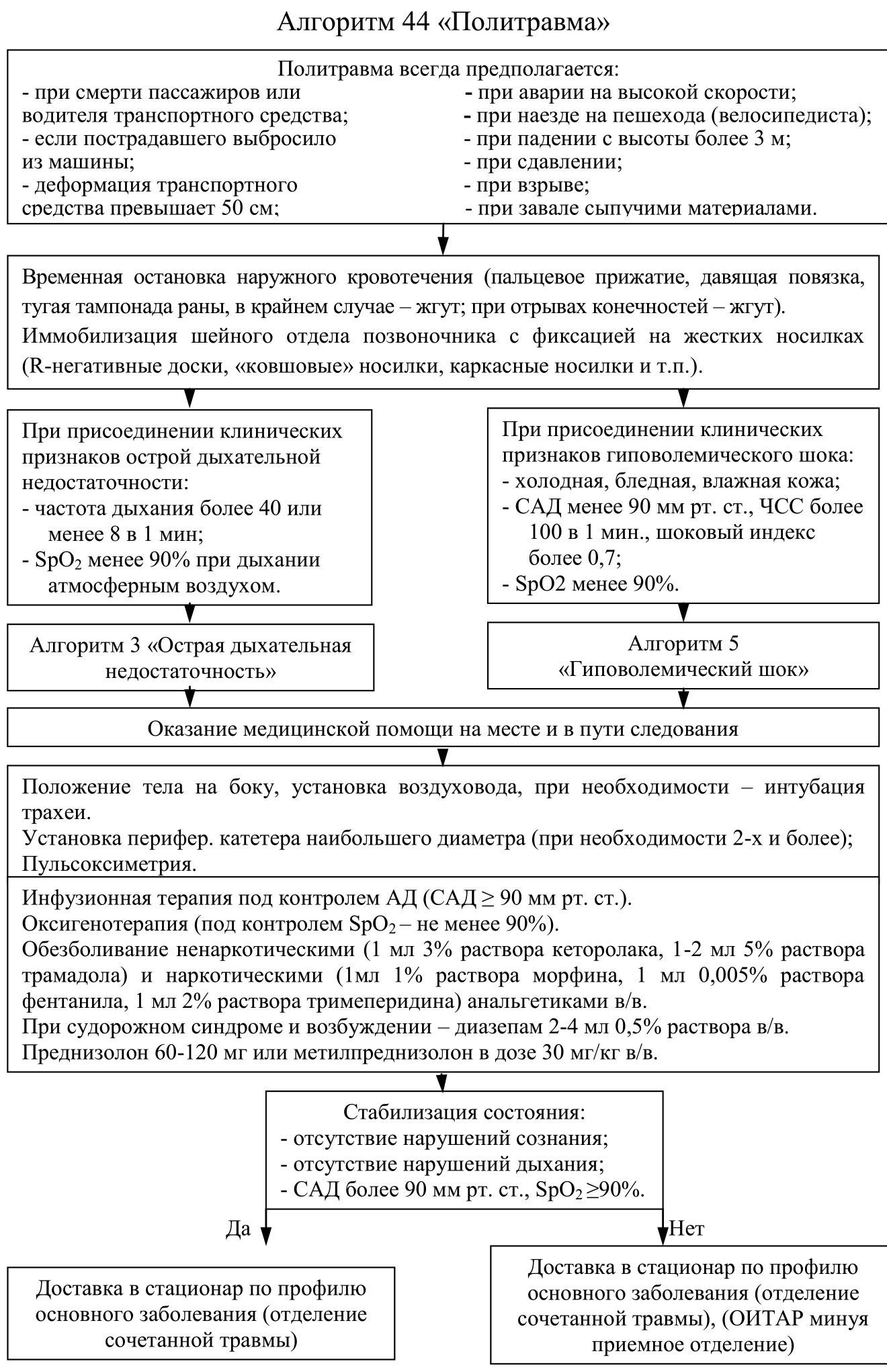
Политравмы (объем неотложной врачебной помощи на догоспитальном и госпитальном этапах).
Алгоритм лечения вывихов в суставах конечностей
1.Вправление свежих вывихов относится к экстренным мероприятиям и
выполняется сразу же после рентгенологического подтверждения
установленного диагноза.
2.Устранение вывиха должно выполняться под общим (внутривенным)
наркозом за исключением отдельных случаев, когда вправление
производят под местным обезболиванием или интубационным наркозом.
3.Вывихнутый сегмент конечности вправляют максимально щадящим
способом, без грубых усилий.
4.После вправления вывиха применяют иммобилизацию сустава
гипсовой повязкой или скелетным вытяжением.
5.По окончании иммобилизации необходимо проведение
реабилитационных мероприятий: лечебной гимнастики, физиопроцедур,
водолечения, механотерапии, направленных на снятие болевого
синдрома, нормализацию кровообращения, увеличение эластичности
мягких тканей
Ожоговая болезнь, стадии ожоговой болезни.
Кровотечения при повреждениях конечности (клиника)
Правила подготовки, определения, совмещения компонентов крови при гемотрансфузии.
При экстренной трансфузии (переливании) донорской крови и (или) ее компонентов необходимо использовать алгоритм согласно Приказу МЗ РФ N 183н. Правила клинического использования донорской крови и (или) ее компонентов от 02.04.2013.
Оформить бланк согласия пациента на операцию переливания компонентов крови;
Определить группу крови пациента по системе AB0 и его резус-принадлежность с помощью цоликлонов Анти-A, Анти-B и Анти-D. Занести данные в Журнал регистрации результатов определения группы крови и резус-фактора;
Определить группу крови донора в контейнере по системе ABО с помощью цоликлонов Анти-A и Анти-B (Rh-фактор устанавливается по обозначению на контейнере);
Провести пробу на индивидуальную совместимость: а) проба на плоскости при комнатной температуре; б) одной из трех проб: конглютинации с 33% полиглюкином или конглютинации с 10% желатином или непрямой реакцией Кумбса;
Провести биологическую пробу;
При отсутствии осложнений начать трансфузионную терапию. Осуществлять динамический кардиореспираторный мониторинг, контроль диуреза и температуры тела;
Заполнить бланк протокола трансфузии донорской крови и (или) ее компонентов, журнал учета температуры при транспортировке донорской крови и/или компонентов (СЗП) и журнал учета разморозки свежезамороженной плазмы;
После окончания трансфузии донорский контейнер с оставшейся донорской кровью и (или) ее компонентами ( 5 мл), а также пробирка с кровью пациента, использованная для проведения проб на индивидуальную совместимость, подлежат обязательному хранению в течение 48 часов при температуре 2–6 °C в холодильном оборудовании;
На следующий день после трансфузии (переливания) донорской крови и (или) ее компонентов обязательно назначить клинический анализ крови и анализ мочи.
Виды и методы обезболивания при травмах опорно – двигательного аппарата.
Периоды госпитального этапа (Политравмы)
I период – период острой реакции на травму; продолжается до 2 сут.
II период – период относительной стабилизации жизненно важных функций – 3-4-е сутки травматической болезни;
III период – период инфекционных осложнений; длится 2–3 нед;
IV период – период полной стабилизации жизненно важных функций организма. Этот период не имеет сроков, длительность его зависит от тяжести и локализации повреждений, тяжести и характера осложнений
Алгоритм оказания врачебной помощи при повреждениях.

СДР (патогенез, клиника, лечение)
Новокаиновые блокады места закрытых переломов (суть техника)
Алгоритм оказания врачебной помощи при открытых переломах.

Множественная, сочетанная, комбинированные травмы.
Внутритазовая новокаиновая блокада по Школьнику – Селиванову (суть техники).
Алгоритм оказания врачебной помощи при повреждениях, исследования с применением лучевых методов диагностики при патологии костно – суставной системы.
Отморожение (патогенез, клиника, лечение)
Объем неотложной врачебной помощи на догоспитальном и госпитальном этапах при политравмах.
Алгоритм проведения клинических, лабораторных инструментальных методов исследования при сочетанной травме, политравме в результате стихийных бедствий или техногенных катрастов.
Отморожения. Неотложная врачебная помощь.
1. Поместите пострадавшего в тепло.
2. Снимите с него промерзшую или мокрую одежду.
3. При легком обморожении разотрите повреждённые участки тела. В тяжёлых случаях (обморожение II-IV степени) растирание делать не следует.
Для растирания рекомендуется использовать масло или вазелин. Не растирайте пострадавшего снегом.
4. Укутайте отмороженный участок тела.
5. Дайте пострадавшему горячее сладкое питьё или горячую пищу.
Противошоковые мероприятия.
Ф ЗКГМУ 09-01-13. Перечень экзаменационных (зачетных) вопросов. Издание первое.
|
|
|
 Скачать 0.69 Mb.
Скачать 0.69 Mb.


