Вопрос. Программа медицинской подготовки подразделение специального назначения "витязь" москва, 1998
 Скачать 0.73 Mb. Скачать 0.73 Mb.
|
|
Тема № 5.ОГНЕСТРЕЛЬНЫЕ ПОВРЕЖДЕНИЯ и ПОВРЕЖДЕНИЯ ОСТРЫМИ ПРЕДМЕТАМИ Под огнестрельными повреждениями понимают такой вид механической травмы, который происходит в результате выстрела из огнестрельного оружия, взрыва снаряда, гранаты, запала или какого-либо взрывчатого вещества. Последствия выстрела или взрыва весьма разнообразны и зависят от вида и характера повреждающего фактора (пуля, дробь, осколок, пороховые газы, ударная волна) и условий, при которых произошло повреждение (расстояние тела от поражающего фактора, локализации повреждения и др.). Многообразие условий огнестрельной травмы и определяет различный характер их появлений. Ручное огнестрельное оружие по своему назначению подразделяется на следующие основные группы: 1. Боевое - винтовки, карабины, автоматы, пистолеты и револьверы. 2. Спортивное - малокалиберные винтовки, пистолеты и револьверы (калибра 5,6 мм), предназначенные для спортивных тренировок и соревнований. 3. Охотничье - гладкоствольные ружья для стрельбы дробью или картечью, нарезные (пулевые) охотничьи ружья, комбинированные ружья с гладкими и нарезными стволами. 4. Атипичное (самодельное) - разного рода обрезы, самопалы. 5. Специальное - ракетницы и стартовые пистолеты. Боевое и спортивное оружие бывает автоматическое и не автоматическое. Помимо огнестрельного снаряда (пули, дроби) к повреждающим факторам выстрела относятся также продукты сгорания пороха и капсульного состава: •пороховые газы; •воздух, выталкиваемый пулей в момент выстрела из предпулевого пространства канала ствола оружия; •копоть и мелкие частицы металла с поверхности пули, стенок канала ствола оружия, капсюля и гильзы, частицы обуглившихся и полусгоревших зерен пороха. В отличие от огнестрельного снаряда (пули) эти факторы выстрела оказывают повреждающие действия только в тех случаях, когда дульный срез канала ствола оружия в момент выстрела располагается в непосредственной близости к пораженному объекту. Помимо чисто механического действия пороховые газы, температура которых в момент вспышки у дульного среза оружия достигает 1500-3000° С, вместе со взвешенными в них частицами зерен пороха и металла могут оказывать на поражаемый объект также термическое и химическое воздействие. Исходя из изложенного, основными видами механических повреждений при огнестрельной травме являются: 1. Открытое повреждение тела (разрушение и отрывы частей тела), огнестрельные раны, (сквозные, слепые, касательные). 2. Закрытые повреждения (ушибы мягких покровов тела, подкожные переломы и разрывы внутренних органов). 3. Поверхностные нарушения кожных покровов (ссадины, внедрения в кожу частиц копоти и зерен пороха). 4. Комбинированные повреждения (комбинация механической и ожоговой травмы). Первая медицинская помощь на догоспитальном этапе предусматривает остановку кровотечения, обезболивание (профилактика травматического шока), наложение повязки на рану (раны) и при необходимости – транспортную иммобилизацию. Кожу вокруг раны смазывают растворами антисептиков, удаляют из раны свободно лежащие крупные предметы. Недопустимо исследование раны инструментом или пальцем из-за опасности повреждения нервов, сосудов, занесения инфекции в глубь раны. На рану накладывают стерильные салфетки или, пользуясь ИПП, укладывают ватно-марлевые подушечки и накладывают повязку. При венозном и капиллярном кровотечении накладывают давящую повязку. При открытом переломе костей, повреждении крупных сосудов, нервных стволов, обширном повреждении мягких тканей (рваные, ушибленные раны) производят транспортную иммобилизацию стандартными или импровизированными шинами. Больных транспортируют в хирургическое отделение. При проникающих огнестрельных ранениях грудной полости накладывают окклюзионную повязку. ПОВРЕЖДЕНИЯ ОСТРЫМИ ПРЕДМЕТАМИ К острым орудиям относят различные твердые предметы, имеющие острый край (или края) - лезвия и заостренный конец. В зависимости от их формы, характера повреждающего края - лезвия и заостренного конца, способа причинения повреждений, все острые орудия подразделяют на: режущие, колющие, колюще-режущие, рубящие и пилящие. Повреждения режущими предметами К режущим предметам относят ножи, бритвы, осколки стекол и т.п. Они характеризуются наличием острого режущего края - лезвия, которое при давлении и передвижении по поверхности тела разрезает мягкие ткани и проникает в их толщу. При этом возникают резаные раны, которые чаще всего располагаются на открытых частях тела: шее, лице, предплечьях, кистях рук. Вследствие эластичности кожи и сократимости мышц края раны расходятся, раны зияют и приобретают удлиненно-веретенообразную или полулунную форму. Для резаных ран типично преобладание длины над глубиной. При этом глубина, как правило, ограничивается мягкими тканями. Важнейший признак резаных ран - ровные, гладкие края и острые концы. Характерным является обильное наружное кровотечение из перерезанных сосудов. Повреждения колющими предметами К колющим предметам относят предметы, имеющие удлиненную форму и заостренный конец (шило, игла, штык, зубья вил, ножницы и др.). Колющий предмет внедряется вглубь тела путем расслаивания и раздвигания тканей. При этом, как правило, образуется маленькое входное отверстие, длинный раневой канал и, в редких случаях, выходное отверстие, которое по размерам обычно меньше входного. Характер входного отверстия зависит, прежде всего, от формы оружия и поперечного сечения. Повреждения колюще-режущими предметами К этой группе относятся повреждения, причиняемые орудиями, имеющими свойства колющих и режущих предметов. К колюще-режущим предметам относят ножи с заостренными клинками, кортики, кинжалы. Причиняемые этими предметами колото-резаные раны имеют линейно-щелевидную, веретенообразно-овальную, клиновидную форму. При ранении обоюдоострыми предметами колото-резаная рана имеет острые концы, ровные края и иногда сходна с резаной. Отличительным признаком колото-резаной раны от резаной служит значительное преобладание глубины колото-резаной раны над ее линейными размерами на коже. Расположение колотых и колото-резаных ран очень разнообразно. Чаще всего они находятся на спине, груди, шее и животе. Повреждения рубящими предметами Рубящими предметами являются относительно тяжелые орудия с острым лезвием, например топор, сабля, действие которых на тело осуществляется путем нанесения ударов. Образующиеся в результате таких ударов рубленые раны имеют обычно линейную форму, ровные края и острые концы. На мягких тканях эти раны внешне напоминают резаные, но отличаются от них большей глубиной и массивностью причиненных повреждений. Для рубленых ран в отличие от резаных характерны повреждения костей. Рубленые раны чаще всего располагаются на голове, задней поверхности шеи, на спине, груди, руках. Повреждения пилящими предметами Пила - многорезцовый инструмент, основной частью которого является полотно - обычно стальная пластинка с зубьями. Распиливание производится путем возвратно-поступательного движения полотна пилы. Пилами причиняются прямолинейные раны с несколько зазубренными и осадненными краями, перемычками тканей на дне, царапинами и насечками на концах ран. Помимо повреждения ручными пилами встречаются повреждения циркулярными пилами. Причиняемые ими повреждения типичны - края кожной раны относительно ровные, но не гладкие, с мелкими лоскутами, поверхность распила костей довольно ровная с характерными дугообразными следами от действия зубьев пилы. Оказание помощи при повреждениях острыми предметами предусматривает остановку кровотечения, наложение стерильной повязки, при необходимости – обезболивание и проведение транспортной иммобилизации. Тема № 6. ПЕРВАЯ МЕДИЦИНСКАЯ ПОМОЩЬ ПРИ ЗАКРЫТЫХ ПОВРЕЖДЕНИЯХ. К закрытым повреждениям относят ушибы мягких тканей, растяжения, разрывы, вывихи и переломы, сдавления. Закрытые повреждения могут наблюдаться не только в поверхностных тканях, но и в органах, расположенных в брюшной и грудной полостях, а также в полости черепа и суставов. Ушиб. Ушибом называется механическое повреждение мягких тканей или органов, не сопровождающееся нарушением целости кожных покровов. Ушиб возникает при ударе тупым предметом по какому-либо участку тела (чаще всего конечность, голова) или, наоборот, при падении на твердый предмет. Степень повреждения при ушибе определяется величиной и тяжестью травмирующего предмета, его консистенцией. Силой, с которой наносится повреждение, видом тканей, подвергшихся ушибу, и их состоянием. При ушибах могут повреждаться поверхностно расположенные ткани и внутренние органы. Признаками ушиба поверхностно расположенных мягких тканей являются боль, припухлость, кровоподтек, нарушение функции. Основной жалобой при ушибах является боль, поэтому при оказании первой доврачебной помощи проводятся мероприятия, направленные на уменьшение боли. Поскольку боль зависит от степени кровоизлияния и связанным с этим давлением на нервные окончания, необходимы меры, способствующие уменьшению кровотечения. С этой целью применяют холод на место ушиба в виде пузыря с холодной водой или льдом. Для уменьшения кровоподтека можно наложить давящую повязку, такая повязка показана при ушибах области суставов. Боли, как правило, усиливаются при движении, поэтому необходима иммобилизация, т.е. создание покоя, особенно при травмах верхних и нижних конечностей. Для быстрого рассасывания крови на 4-5 сутки после травмы рекомендуется применение тепловых процедур. Сильные ушибы груди или живота могут сопровождаться повреждением внутренних органов: легких, печени, селезенки, почек, болями и нередко внутренним кровотечением. Необходимо на место ушиба положить холод и срочно доставить пораженного в медицинское учреждение. Сильный удар в промежность вызывает резкую боль и может привести к травматическому шоку. Необходимо заставить пострадавшего наклониться вперед и помассировать нижнюю часть живота, что в легких случаях бывает достаточным для снятия боли. В более тяжелых случаях можно воспользоваться следующими способами: 1. Уложить больного на пол, положить себе на колено одну из его стоп так, чтобы нога его полностью была бы выпрямлена. Ребром ладони резко постучать по пяточной области для того, чтобы вызвать встряску тазовых органов пострадавшего. 2. Резко опустить пострадавшего на ягодицы. Для этого его следует усадить на пол, широко разведя ему ноги. Далее, приподнимая его за подмышечные впадины на высоту около 10 см от пола, опускать его, слегка ударяя ягодицами о пол. Для полного снятия боли рекомендуется массировать нижнюю часть живота там, где половой орган соединяется с телом. Растяжение. Под растяжением следует понимать чрезмерное перенапряжение тканей под влиянием внешней силы, действующей в виде тяги. В результате внешнего воздействия суставные поверхности временно расходятся за пределы физиологической нормы, при этом суставная сумка и укрепляющие ее связки и мышцы не повреждаются. Часто наблюдается растяжение связок голеностопного сустава. Например, при подвертывании стопы во время падения, особенно на скользком грунте. Растяжение и частичный разрыв связок и кровеносных сосудов сопровождается припухлостью в области сустава, возникающей в результате кровоизлияния и асептического воспаления. Кровоизлияние в первые дни может быть малозаметным и проявляется в более поздние сроки в виде темно-багровых пятен. Движения в суставе возможны, но болезненны и значительно ограничены. Нагрузка по оси конечности безболезненна. При растяжении, так же как и при ушибе, для уменьшения кровоизлияния в первые часы применяют холод, с 3-го дня – тепловые процедуры. Одновременно необходимо создание покоя, приподнятое положение конечности, наложение мягких давящих повязок. После проведения всех этих процедур все явления проходят примерно через 10 суток. Разрыв. Разрывом называется повреждение мягких тканей от воздействия быстродействующей силы в виде тяги, превышающей анатомическую сопротивляемость тканей. Наблюдаются разрывы связок, мышц, фасций, сухожилий и даже сосудов и нервных стволов. Чаще всего встречаются разрывы связочного аппарата голеностопного, коленного, лучезапястного суставов. Нередко одновременно с разрывом связочного аппарата возможно повреждение капсулы сустава. Разрывы связок могут наблюдаться как в местах их прикрепления, так и на протяжении. Если разрыв связок сопровождается повреждением суставной капсулы, то, как правило, кровь попадает в полость сустава и образуется гемартроз. Особенно это характерно для коленного сустава. На первый план при разрывах выступает резкая боль, свободное сгибание или разгибание в суставе становится невозможным, поврежденный сустав увеличивается в объеме. Другой вид закрытых повреждений – это разрывы мышц. Основными признаками разрыва мышцы являются внезапная боль в месте разрыва, появление видимого на глаз западения, ниже которого определяется выпячивание, припухлость, подкожное кровоизлияние, нарушение функции конечности. К закрытым повреждениям относятся также переломы и вывихи, о которых будет говориться в отдельной теме. При указанных закрытых повреждениях мягких тканей первая медицинская помощь заключается в иммобилизации с использованием мягких повязок или шин, обезболивании и применении холода на место повреждения. На конечность кладут пузырь со льдом, придают возвышенное положение, что позволяет уменьшить отек мягких тканей. Тема № 7. ОКАЗАНИЕ МЕДИЦИНСКОЙ ПОМОЩИ ПРИ ПЕРЕЛОМАХ, ВЫВИХАХ, СИНДРОМЕ ДЛИТЕЛЬНОГО РАЗДАВЛИВАНИЯ. ТРАНСПОРТНАЯ ИММОБИЛИЗАЦИЯ. Перелом - повреждение кости с нарушением ее целостности. Различают травматические и патологические переломы. Травматические переломы обычно возникают в результате внезапного воздействия значительной механической силы на здоровую кость (чаще всего при ДТП, падениях). Патологическими называют переломы измененной каким-нибудь предшествовавшим патологическим процессом кости при сравнительно незначительной травме или даже спонтанно. Обе части разъединившейся кости называют отломками, а более мелкие фрагменты поврежденной в зоне перелома кости - осколками. Травматические переломы, в зависимости от состояния покровов (кожи, слизистых оболочек) делятся на закрытые и открытые. При закрытых переломах целостность покровов не нарушается, либо имеются ссадины. При открытом переломе в его области образуется рана, через которую поврежденная кость или окружающие мягкие ткани могут инфицироваться. Различают переломы без смещения и со смещением костных отломков. Особую группу составляют огнестрельные переломы, которые относятся к наиболее тяжелым травмам. В зависимости от вида ранящего снаряда, различают пулевые и осколочные переломы, а по характеру ранения - сквозные, слепые и касательные. Переломы, при которых образуются только два отломка, называются единичными, переломы с образованием нескольких отломков — множественными. При авариях, катастрофах, землетрясениях и в очагах ядерного поражения могут быть множественные переломы нескольких костей. Наиболее тяжело протекают переломы, сочетающиеся с ожогами и радиационными поражениями. Выделяют неполные (дырчатые, краевые, поперечные, продольные, косые) и полные (вколоченные, крупнооскольчатые, мелкооскольчатые, раздробленные) огнестрельные переломы. Встречаются переломы костей с уцелевшей надкостницей, чаще у детей, которые обозначают как поднадкостничные (перелом “зеленой ветки”). Переломы с одновременным повреждением внутренних органов принято называть сочетанными (перелом таза с повреждением мочевого пузыря; перелом позвоночника с повреждением спинного мозга). Основные признаки переломов: боль, припухлость, кровоподтек, ненормальная подвижность в месте перелома, нарушение функции конечности. При открытых переломах в ране могут быть видны отломки костей. Переломы костей конечностей сопровождаются их укорочением и искривлением в месте перелома. Повреждение ребер может затруднять дыхание, при ощупывании в месте перелома слышен хруст (крепитация) отломков ребра. Переломы костей таза и позвоночника часто сопровождаются расстройствами мочеиспускания и нарушением движений в нижних конечностях. При переломах костей черепа нередко бывает кровотечение из ушей. В понятие перелом входит не только нарушение целостности кости, но и одновременное повреждение окружающих мягких тканей, обусловленное травмой и воздействием сместившихся отломков. Степень и характер этих повреждений могут быть разнообразными. Чаще всего имеют место небольшие разрывы мышц и мелких кровеносных сосудов, в результате которых в зоне перелома образуется гематома. Нередко органы, располагающиеся вблизи от поврежденной кости или находящиеся внутри костных пространств травмируются костными отломками, что может быть опаснее самого перелома (например, повреждение мочевого пузыря и мочеиспускательного канала при переломе костей таза; головного или спинного мозга при переломе черепа или позвоночника и др.). Сместившиеся отломки могут повредить крупные сосуды или нервы, а также кожу или слизистую оболочку, тогда закрытый перелом превращается в открытый. Это наблюдается чаще всего при переломе костей предплечья и голени, а также нижней челюсти. При смещении отломков возможно ущемление между ними мышц, сосудов, нервов (интерпозиция тканей). Несвоевременное их высвобождение может послужить причиной несращения отломков, нарушения кровообращения конечности, пареза или паралича. Общее состояние пострадавших при большинстве переломов бывает удовлетворительное или среднетяжелое, реже тяжелое. Однако при множественных переломах, особенно при наличии открытых или сочетанных повреждений, как правило, быстро развивается тяжелое состояние, а иногда и травматический шок. Тяжесть состояния пораженного при сочетанных повреждениях определяется не столько повреждением скелета, сколько характером повреждения внутренних органов. Пострадавший должен быть отправлен в лечебное учреждение в кратчайшие сроки. Транспортируют пострадавшего лежа, при необходимости на щите. Безусловным признаком перелома является деформация конечности в сочетании с ненормальной подвижностью на месте перелома, крепитацией отломков и укорочением конечности. В области перелома отмечается боль, припухлость, деформация, невозможность пользоваться конечностью. Осложнения зависят от локализации перелома: при переломе костей черепа - травма головного мозга; при переломе позвоночника - повреждение спинного мозга; при переломе таза - травма мочевого пузыря или мочеиспускательного канала; при переломах конечностей - повреждение крупных сосудов и нервов. Переломы, опасные для жизни: перелом свода черепа и его основания (часто бессознательное состояние, кровотечение из носа и ушей); перелом шейных позвонков с повреждением спинного мозга (нарушение дыхания, обездвиживание конечностей); множественные переломы ребер (нарушение дыхания, гипоксия, шок, повреждение органов дыхания и кровообращения); множественные переломы таза (кровотечение, шок). При переломах конечностей у пораженного необходимо проверить наличие пульса ниже уровня перелома. Первая медицинская помощь Медицинская помощь должна начинаться на месте происшествия. Основными задачами первой медицинской помощи при переломе является борьба с шоком, болью, кровотечением, предупреждение бактериального загрязнения раны, иммобилизация поврежденной конечности с помощью транспортных шин или подручных средств. При открытом переломе, на месте происшествия рану закрывают стерильной повязкой. Если отломки костей выступают наружу, вправлять их не следует. Все мероприятия по оказанию первой медицинской помощи проводить после обезболивания имеющимися лекарственными средствами. Пострадавший должен быть отправлен в лечебное учреждение в кратчайшие сроки. Транспортируют пострадавшего лежа, при необходимости на щите. Переломы не всегда легко распознать, поэтому в сомнительных случаях первую медицинскую помощь оказывают так же, как при переломах. Основное правило оказания первой медицинской помощи при переломах — выполнение в первую очередь тех приемов, от которых зависит сохранение жизни пораженного: остановка артериального кровотечения; предупреждение травматического шока, а затем наложение стерильной повязки на рану и проведение иммобилизации табельными или подручными средствами. Вывихом называют смещение суставных концов костей, частично или полностью нарушающее их взаимное соприкосновение (до 3% всех повреждений опорно-двигательного аппарата). Вывихи возникают при смещении суставных поверхностей костей. При этом нарушается целостность суставной сумки, иногда разрываются связки. Основные признаки вывихов в суставах конечностей: боль в суставе, нарушение движений в нем, изменение формы сустава, укорочение конечности и вынужденное ее положение. Вывихи могут быть также в нижнечелюстных и межпозвонковых суставах. При вывихах в межпозвонковых суставах происходит смещение позвонков, в результате чего может наступить сдавление спинного мозга, приводящее к частичному или полному нарушению функций нижних конечностей и органов таза. Травматические вывихи суставов относят к повреждениям, требующим немедленного медицинского вмешательства. Своевременно вправленный вывих при правильном последующем лечении не сопровождается нарушением функции конечности. При застарелом вывихе, т. е. невправленном своевременно, в области поврежденного сустава развиваются рубцовые изменения мягких тканей. Кроме общих симптомов, каждый вывих характеризуется особенностями деформации в суставе и положением конечности. Вывих ключицы может быть как со стороны акромиального (наружного), так и стернального (внутреннего) конца. При полном вывихе акромиального конца видно нарушение конфигурации ключицы в виде выбухания в области акромиально-ключичного сочленения. При надавливании на область выбухания акромиальный конец ключицы опускается, а по мере прекращения надавливания вновь поднимается (“Симптом клавиша”). Вправления вывиха не требуется, поскольку удержать вправленную ключицу на месте без операции не удается. Для уменьшения болей накладывают повязку Дезо. Вывихи плеча. Основным признаком является деформация плечевого сустава, а именно: отсутствие головки плеча на обычном месте, которая прощупывается под клювовидным отростком лопатки (подключичный вывих) или в подмышечной впадине (подмышечный вывих). После вправления вывиха руку фиксируют гипсовой лонгетой в плечевом суставе на 3 нед. Вывих предплечья. Характерные признаки— выступание локтевого отростка кзади, увеличение объема сустава. Предплечье согнуто под углом 120—140°, и больной обычно поддерживает предплечье здоровой рукой. После вправления вывиха накладывают гипсовую лонгету на 3—5 дней до стихания болей. Более длительная фиксация нежелательна, так как может развиться тугоподвижность. Вывих бедра сопровождается сильной болью и характерной деформацией ноги, в зависимости от смещения головки различают передний и задний вывих: при переднем—бедро согнуто в тазобедренном суставе и отведено кнаружи с наружной ротацией; при заднем—бедро согнуто в тазобедренном суставе и приведено кнутри. Вывих голени бывает передним или задним. Он может сочетаться с одновременным смещением костей кнаружи или кнутри. Диагноз нетруден, так как видна характерная деформация. Вывих стопы в голеностопном суставе обычно сочетается с переломами лодыжек. Голеностопный сустав припухший и деформирован. При внутреннем вывихе стопа сдвинута кнутри; наружная лодыжка резко выступает, а внутренняя при пальпации не определяется; стопа находится в небольшом подошвенном сгибании. При наружном вывихе деформация противоположна описанной. Такие вывихи требуют срочного вправления с целью профилактики перфорации кожи. Оказывая первую медицинскую помощь при вывихе, не следует пытаться его вправлять — это обязанность врача. При вывихах в суставах создают покой конечности путем ее иммобилизации. При вывихах в крупных суставах — тазобедренном, коленном, плечевом, а также в межпозвонковых суставах — наряду с этим рекомендуется ввести пострадавшему противоболевое средство. При вывихе в нижнечелюстных суставах накладывают повязку, фиксирующую нижнюю челюсть. В очагах ядерного поражения, при крупных катастрофах и землетрясениях люди могут оказаться в завалах. При длительном сдавливании мягких тканей отдельных частей тела, нижних или верхних конечностей может развиться очень тяжелое поражение, получившее название синдрома длительного сдавления (раздавливания) конечностей или травматического токсикоза. Оно обусловлено всасыванием в кровь токсических веществ, являющихся продуктами распада размозженных мягких тканей. Пораженные с травматическим токсикозом жалуются на боли в поврежденной части тела, тошноту, головную боль, жажду. На поврежденной части тела видны ссадины и вмятины, повторяющие очертания выступающих частей давивших предметов. Кожа бледная, местами синюшная, холодная на ощупь. Поврежденная конечность через 30—40 мин после освобождения ее начинает быстро отекать. В течении травматического токсикоза различают три периода: ранний, промежуточный и поздний. В раннем периоде сразу же после травмы и в течение 2 ч пораженный возбужден, сознание сохранено, он пытается освободиться из завала, просит о помощи. После пребывания в завале в течение 2 ч наступает промежуточный период. В организме нарастают токсические явления. Возбуждение проходит, пораженный становится относительно спокойным, подает о себе сигналы, отвечает на вопросы, периодически может впадать в дремотное состояние, отмечается сухость во рту, жажда, общая слабость. В поздний период общее состояние пострадавшего резко ухудшается: появляется возбуждение, неадекватная реакция на окружающее, сознание нарушается, возникает бред, озноб, рвота, зрачки сначала сильно суживаются, а затем расширяются, пульс слабый и частый. В тяжелых случаях наступает смерть. Обнаружив человека в завале, прежде всего надо осмотреть это место и принять меры к освобождению пострадавшего. Завал разбирают осторожно: он может обрушиться. Из завала можно извлекать человека только после полного его освобождения от сдавления. При оказании первой медицинской помощи на раны и ссадины накладывают стерильную повязку. Если у пораженного холодные, синюшного цвета, сильно поврежденные конечности, на них накладывают выше места сдавления жгут. Это приостановит всасывание токсических веществ из раздавленных мягких тканей в кровеносное русло. Жгут надо накладывать не очень туго, чтобы полностью не нарушить притока крови к поврежденным конечностям. В случаях, когда конечности теплые на ощупь и повреждены не сильно, на них накладывают тугую бинтовую повязку. После наложения жгута или тугой бинтовой повязки вводят противоболевое средство, а при его отсутствии дают внутрь 50 г водки. Поврежденные конечности, даже при отсутствии переломов, иммобилизуют шинами или с помощью подручных средств. С первых же минут оказания первой медицинской помощи пораженному показаны горячий чай, кофе, обильное питье с добавлением питьевой соды по 2—4 г на прием (до 20—40 г в сутки). Сода способствует восстановлению кислотно-щелочного равновесия внутренней среды организма, а обильное питье — выведению токсических веществ с мочой. Пораженных с травматическим токсикозом как можно быстрее и бережнее на носилках доставляют в медицинское учреждение. ТРАНСПОРТНАЯ ИММОБИЛИЗАЦИЯ Очень важным моментом при закрытых и открытых переломах и других повреждениях является создание неподвижности костных отломков путем иммобилизации. Слово “иммобилизация" происходит от латинского "неподвижный". Под иммобилизацией понимают создание неподвижности поврежденной части тела для обеспечения ее покоя. Иммобилизация применяется при переломах костей, повреждениях суставов, нервов, обширных повреждениях мягких тканей, ранении крупных сосудов и обширных ожогах. Иммобилизация бывает двух видов: транспортная и лечебная. Транспортная иммобилизация, или иммобилизация на время доставки больного в стационар, имеет большое значение как для жизни пострадавшего, так и для дальнейшего течения и исхода повреждения. Осуществляется транспортная иммобилизация посредством специальных шин или изготовленных из подручных материалов и путем наложения повязок. Транспортные шины делятся на шины фиксирующие и шины, сочетающие фиксацию с вытяжением.
На месте происшествия не всегда оказываются шины для транспортной иммобилизации. Поэтому приходится пользоваться импровизированными шинами. Можно использовать палки, дощечки, куски фанеры, картона, зонтики, лыжи, плотно скатанную одежду и другие предметы. Можно также прибинтовать верхнюю конечность к туловищу, а нижнюю—к здоровой ноге (аутоиммобилизация) (рис. 40,41). Основные принципы транспортной иммобилизации следующие: — шина обязательно должна захватывать два сустава (выше и ниже перелома), а иногда и три сустава (при переломах бедра, плеча); — при иммобилизации конечности необходимо по возможности придать ей физиологическое положение, а если это невозможно, то такое положение, при котором конечность меньше всего травмируется; — при открытых переломах вправление отломков не производят, накладывают стерильную повязку и конечность фиксируют в том положении, в каком она находится в момент повреждения; --- при закрытых переломах снимать одежду с пострадавшего не нужно. При открытых переломах на рану необходимо наложить стерильную повязку; — нельзя накладывать жесткую шину прямо на тело, необходимо подложить мягкую прокладку (вата, полотенце и т.д.); — во время перекладывания больного с носилок поврежденную конечность должен держать помощник; — надо помнить, что неправильно выполненная иммобилизация может принести вред в результате дополнительной травматизации. Так, недостаточная иммобилизация закрытого перелома может превратить его в открытый и тем самым утяжелить травму и ухудшить исход. Транспортная иммобилизация при повреждениях головы, лицевого скелета. Переломы костей черепа нередко сопровождаются повреждением головного мозга. Пораженный может находиться в бессознательном состоянии. При оказании первой медицинской помощи требуется большая осторожность. После осмотра пораженного укладывают на носилки животом вниз, под голову (лицо) подкладывают мягкую подстилку с углублением или используют ватно-марлевый круг, либо голову помещают на ватно-марлевый круг так, чтобы затылок находился в углублении, после чего привязывают пострадавшего к носилкам, чтобы избежать движений во время транспортировки.
Транспортная иммобилизация при повреждениях позвоночника. Цель иммобилизации при подозрении на повреждение позвоночника состоит прежде всего в устранении возможности смещения позвонков, разгрузке позвоночника. Пострадавшего осторожно, избегая сгибания позвоночного столба, укладывают на носилки со стандартным или импровизированным щитом. В перекладывании пострадавшего участвует не менее 3 человек.
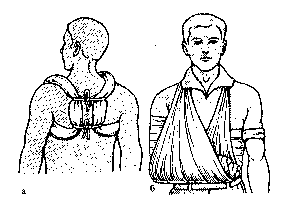
Иммобилизация шейного отдела позвоночника производится с помощью ватно-марлевой повязки, ватно-марлевого воротника типа Шанца (рис. 45), если у пострадавшего нет рвоты и затрудненного дыхания. Вокруг шеи прибинтовывают 3-4 слоя ваты, чтобы образовавшийся воротник верхним концом упирался в затылок и сосцевидные отростки, а нижним – в грудную клетку. Изготовление и использование самодельной шины для иммобилизации шейного отдела позвоночника показано на рис. 46. Иммобилизацию головы и шеи можно обеспечить наложением лестничных шин, предварительно изогнутых по контуру головы. При переломе позвоночника в грудном и поясничном отделах транспортировку осуществляют на носилках со щитом в положении пострадавшего на спине с небольшим валиком под коленями. Пострадавшего привязывают к носилкам. При необходимости транспортировать пострадавшего на мягких носилках его укладывают на живот с валиком под грудью. При переломе шейного и верхнегрудного отделов позвоночника транспортировку осуществляют на носилках в положении пострадавшего на спине, под шею подкладывают валик. При переломах позвоночника, таза, тяжелых множественных травмах применяют транспортную иммобилизацию с помощью носилок иммобилизирующих вакуумных. При переломе ключицы, лопатки для иммобилизации пользуются повязкой Дезо, или косыночной повязкой с валиком, уложенным в подмышечную впадину, или восьмиобразной повязкой. При переломах ключицы на область надплечий накладывают два ватно-марлевых кольца, которые связывают на спине. Руку подвешивают на косынке. Также фиксацию при переломах ключицы осуществляют крестообразной повязкой, предварительно отведя оба плеча кзади. Транспортная иммобилизация при повреждениях верхних конечностей. При переломах плечевой кости в верхней трети иммобилизация осуществляется следующим образом. Руку сгибают в локтевом суставе под острым углом так, чтобы кисть легла на сосок противоположной стороны. Просят наклонить туловище в сторону поврежденной конечности, в подмышечную ямку на стороне поврежденной конечности кладут ватно-марлевый валик и прибинтовывают его к грудной клетке. Предплечье подвешивают на косынке, а плечо фиксируют к туловищу бинтом.
Иммобилизация лестничной шиной производится при переломах диафиза плечевой кости (рис. 52). Лестничную шину для иммобилизации обертывают ватой и моделируют по неповрежденной конечности больного или здорового человека того же роста, что и больной. Шина должна фиксировать два сустава – плечевой и локтевой. Для моделирования шины на расстоянии, равном длине предплечья пострадавшего, шину изгибают под прямым углом, а другой рукой захватывают второй конец шины и пригибают его к спине. В подмышечную впадину на стороне поврежденной конечности кладут ватно-марлевый валик. Бинтами шину фиксируют к конечности и к туловищу. Иногда руку подвешивают на косынке. При локализации перелома в области локтевого сустава шина должна охватывать плечо и доходить до пястно-фаланговых суставов. При иммобилизации подручными средствами (палки, ветки, дощечки, пучки соломы и др.) необходимо соблюдать определенные условия: верхний конец шины с внутренней стороны верхней конечности должен доходить до подмышечной впадины, верхний конец с наружной стороны должен выступать за плечевой сустав, а нижние концы внутренней и наружной шин – за локоть (рис. 53). После наложения шин их привязывают ниже и выше места перелома к плечевой кости, а предплечье подвешивают на косынке.
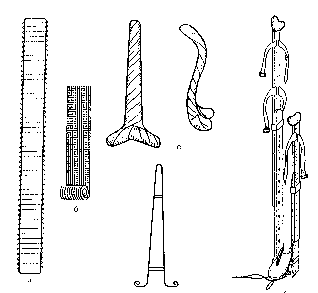
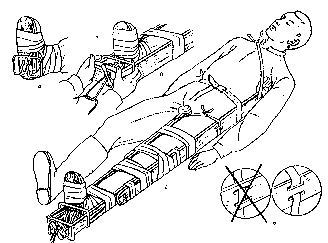
Иммобилизация при повреждениях грудной клетки. При повреждениях ребер и ушибах грудной клетки накладывается лейкопластырный тейп, а также используется тугое бинтование, косыночные повязки и повязки по Маштафарову. Тейп: на грудную клетку и живот по парастернальной линии накладывается "якорь", такой же "якорь" – на спину. Затем, в фазе максимального выдоха, сзади-наперед по ходу ребер от "якоря" до "якоря" накладываем 5-6 полосок лейкопластыря. Следующие туры идут сзади наперед и снизу вверх. Повязка заканчивается круговым бинтованием грудной клетки эластичным бинтом. Необходимо помнить, что ограничение экскурсии грудной клетки может привести к застойным явлениям в легких и развитию воспалительных заболеваний дыхательной системы. Транспортная иммобилизация при повреждениях нижних конечностей. Правильной иммобилизацией при повреждении бедра нужно считать такую, которая захватывает все суставы нижней конечности (коленный, голеностопный, тазобедренный). Шина Дитерихса сочетает необходимые условия для правильной иммобилизации при переломе бедренной кости – фиксацию и одновременное вытяжение. Пригодна шина для всех уровней перелома бедра и сустава. Шина состоит из двух деревянных раздвижных планок различной длины (1,71 м и 1,46 м) и шириной 8 см, деревянной подставки под стопу для вытяжения и палочки-закрутки со шнуром. Длинную планку накладывают на наружную поверхность бедра от подмышечной впадины, а вторую – на внутреннюю поверхность. Обе планки имеют вверху для упора поперечные распорки. Поскольку планки раздвижные, им можно придать любую длину
Импровизированное шинирование при переломах бедра производится различными подручными приспособлениями (доски, лыжи, палки, картон и т.д.). В случае их отсутствия можно прибинтовать поврежденную ногу к здоровой, либо с вытяжением перекрестить поврежденную ногу поверх здоровой.
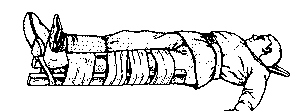
Для правильного наложения шины при переломах костей голени нужно, чтобы помощник поднял ногу за пятку, и, как будто снимая сапог, начал плавно тянуть ее. Затем шины прибинтовывают с наружной и внутренней сторон голени с расчетом захождения их вверху за коленный сустав, а внизу – за голеностопный. На рис. показана правильная (1) и неправильная (2) иммобилизация костей голени. На рис. Также показани иммобилизация при переломе костей голени. При переломах костей стопы и повреждении голеностопного сустава для иммобилизации используют лестничную шину или подручные средства. Шину сначала сгибают таким образом, чтобы ее можно было положить на подошву стопы и заднюю поверхность голени до ее верхней трети. Для пятки делают углубление, в которое кладут вату, чтобы не было давления на пяточную кость. Затем шину прикладывают к конечности и закрепляют, начиная восьмиобразными ходами бинта через нижнюю треть голени и стопу, заканчивают круговыми ходами бинта на голени в ее верхней трети. Стопа должна быть зафиксирована под прямым углом к голени. При отсутствии шин можно использовать тугое бинтование. Транспортная иммобилизация при повреждениях таза. Иммобилизация костных повреждений таза – задача трудная, так как даже непроизвольные движения нижних конечностей могут вызвать смещение отломков. Для иммобилизации при повреждении таза пострадавшего укладывают на жесткие носилки, придав ему положение с полусогнутыми и слегка разведенными конечностями, что позволяет расслабить мышцы и уменьшает боли. Под коленные суставы подкладывают валик (одеяло, одежда, свернутая подушка т.п.) – "положение лягушки". При переломах костей таза пораженный всегда находится в тяжелом состоянии..
Можно переносить пораженного на спине с помощью рук, при этом носильщик сажает пораженного на возвышенное место, становится к нему спиной, между его ног и опускается на одно колено. Пострадавший обхватывает носильщика за плечи, а носильщик берет его обеими руками под бедра и встает. На сравнительно большие расстояния удобнее всего переносить пораженного на плече. Его укладывают на правое плечо носильщика головой назад. Носильщик правой рукой обхватывает ноги пострадавшего и одновременно держит его за правое
спину, а другую – под поясницу, 2-ой носильщик подсовывает свои руки под бедра и голени пострадавшего, который обхватывает руками шею первого носильщика. При переноске тремя носильщиками все становятся со здоровой стороны пострадавшего и опускаются на одно колено. 1-ый носильщик подводит руки под голову и лопатки, 2-ой – под поясницу и крестец, 3-й – под бедра и голени. При переноске пострадавшего двумя носильщиками на небольшое расстояние используют различные подручные средства для образования сиденья: полотенца, палки, поясные ремни, стулья и др. Можно переносить пострадавших с помощью шеста, простыни и лямки (веревки), одеяла. Пострадавшим следует обеспечить спокойное и удобное положение, особенно пострадавшей части тела. Норматив “Иммобилизация плеча, предплечья, бедра, голени подручными средствами при переломах”. Условия выполнения нормативов. Статист при иммобилизации верхней конечности сидит, при иммобилизации нижней конечности лежит. Подручные средства иммобилизации: полоски фанеры, рейки и др. длиной 30-50 см, 70-150 см, а также бинты, косынки и вата -- в нужном количестве лежат на столе. Подбирают и подгоняют подручные средства иммобилизации сами учащиеся в соответствии с заданием. Время на их подготовку не учитывается. Иммобилизация при переломах проводится без наложения повязки и поверх одежды. Возможные ошибки, снижающие оценку на 1 балл. Плохо подогнаны подручные средства иммобилизации; неправильное положение, приданное конечности; имеется подвижность в двух близлежащих к перелому суставах (при переломах бедра неподвижными должны быть тазобедренный, коленный и голеностопный суставы); при иммобилизации плеча и предплечья рука не подвешена на косынке. Время выполнения нормативов. Иммобилизация при переломе плеча: отлично – 4 мин, хорошо – 4.30, удовлетворительно – 5 мин. Иммобилизация при переломе предплечья: отлично – 2.40, хорошо – 3.10, удовлетворительно – 3.40. Иммобилизация при переломе бедра: отлично – 4.45, хорошо – 5.30, удовлетворительно – 6 мин. Иммобилизация при переломе голени: отлично – 4 мин, хорошо – 5 мин, удовлетворительно – 6 мин. | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||