Вопрос. Программа медицинской подготовки подразделение специального назначения "витязь" москва, 1998
 Скачать 0.73 Mb. Скачать 0.73 Mb.
|
|
Тема № 8. ЧЕРЕПНО-МОЗГОВАЯ ТРАВМА Черепно-мозговая травма - повреждение черепа и головного мозга в результате механического воздействия. Возникает при прямом ударе, сдавлении. Различают закрытые и открытые черепно-мозговые травмы. Закрытой называется такая травма головного мозга, при которой мягкие ткани и кости черепа остаются целыми или повреждаются частично (ранение мягких тканей, трещины кости). Любую закрытую травму головного мозга следует рассматривать как серьезную. Переломы черепа, не сопровождающиеся ранением мягких тканей, также являются закрытыми повреждениями. При открытых повреждениях имеются переломы костей свода черепа с ранением прилежащих тканей либо перелома основания черепа, сопровождающиеся кровотечением или ликвореей (из носа или уха), а также раны мягких покровов головы. При целости твердой мозговой оболочки черепно-мозговая травма является не проникающей, а при нарушении ее целости - проникающей. Повреждения головного мозга чаще соответствуют зоне перелома; ранние признаки их появляются сразу, непосредственно после травмы. Различают следующие клинические формы черепно-мозговых травм: сотрясение головного мозга, ушиб головного мозга, сдавление головного мозга. Правилами соревнований в единоборствах разрешается наносить удары в голову. Нокауты и нокдауны вызывают не только физическую, но и нервно-психическую травму. Нокаут (англ. Knock out) – “удар, сшибающий с ног” (от knock – ударять, поражать и out – вне, вон – невозможность для боксера продолжать бой). Нокдаун (knock down) – “сокрушительный удар”. Нокдаун стоя – так называемое состояние “грогги”, от названия английского напитка “грог”, т.е. полуопьяненное состояние с выпадением сознания на доли секунды и потеря пространственной ориентировки. Открытые повреждения черепа и мозга также представляют опасность для жизни больного в случае присоединения инфекционных осложнений (менингит, менинго-энцефалит, абсцесс мозга и др.). Переломы основания черепа с истечением ликвора следует относить к проникающим открытым повреждениям. При различных формах ЧМТ часто наблюдаются расстройства дыхания и сердечной деятельности. Нарушения дыхания при ЧМТ могут быть 3 типов: центральными, периферическими и смешанными. Нарушения центрального типа обусловлены поражением дыхательного центра. В клинической картине выявляются тахи- и брадипноэ (учащение и урежение дыхания), волнообразное дыхание, патологические типы дыхания и др. Расстройства периферического дыхания отмечаются при нарушении проходимости трахеобронхиального дерева вследствие аспирации рвотных масс, слизи, крови, попадания инородных тел, а также в результате отека или повреждения легких, переломов ребер, гемо- или пневмоторакса. Однако чаще всего эти два типа нарушения дыхания сочетаются, в данных случаях расстройства дыхания относят к смешанному типу. Изменения со стороны сердечно-сосудистой системы при ЧМТ обусловлены рядом причин: развитием шока (в 2—4% при изолированной ЧМТ), кровопотерей, множественными повреждениями. Можно выделить 2 варианта течения шока: 1. После кратковременной потери сознания в момент травмы сознание восстанавливается, но больной заторможен, вял. Кожные покровы бледные, покрыты холодным потом. Пульс слабого наполнения, частый, систолическое артериальное давление снижено до 90—70 мм рт. ст. 2. Больной без сознания, бледен, покрыт холодным потом. Пульс редкий, артериальное давление снижено. При этом отсутствуют симптомы поражения стволовых структур мозга, что позволяет расценивать артериальную гипотонию как проявление шока. Сотрясение головного мозга Основным клиническим признаком является потеря сознания, чаще длящаяся от нескольких секунд и нескольких минут до 20-30 минут. 10-15 % всех легких сотрясений головного мозга проходят без потери сознания. Часто наблюдается тошнота, рвота. После восстановления сознания пострадавшие обычно жалуются на головную боль, головокружение, общую слабость, ощущение шума в ушах, потливость, приливы крови к лицу. Нередко отмечается амнезия - пострадавший не помнит ни обстоятельств травмы, ни короткого периода событий до и после нее. Наблюдаются боли при движении глаз, двоение предметов и шрифта при попытке чтения. Повреждения костей черепа чаще отсутствуют. Не менее опасны отдаленные последствия повторных травматизаций головного мозга, кумулятивное действие ударов по голове, т.е. накопление последствий систематических несильных ударов в голову, которые боксеры получают на тренировках и особенно на соревнованиях. Ушиб головного мозга Ушиб головного мозга является следствием непосредственной травмы головного мозга о внутреннюю поверхность костей черепа по механизму удара и противоудара. Ушиб головного мозга - более тяжелая форма его повреждения, отличающаяся от сотрясения наличием участков повреждения вещества мозга, а в ряде случаях и переломов костей свода и основания черепа. Ушиб головного мозга характеризуется потерей сознания на срок от нескольких минут до нескольких часов. После восстановления сознания пострадавшие обычно жалуются на головную боль, головокружение, тошноту и др. Наблюдается выраженная амнезия, иногда наблюдается нарушение психики. Возможны многократная рвота, приходящие расстройства жизненно важных функций, зрачковые и глазодвигательные нарушения, расстройства чувствительности, речи и др. Иногда отмечаются судороги, расстройства функций тазовых органов, нарушения речи. Сдавление головного мозга. Это одна из наиболее опасных форм закрытой черепно-мозговой травмы, вызывается кровотечением при повреждении артериальных сосудов мозговых оболочек, вен и венозных сосудов. Среди причин сдавления головного мозга на первом месте стоят внутричерепные гематомы, затем вдавленные переломы костей черепа, очаги размозжения мозга. Сдавление головного мозга характеризуется следующими симптомами: усилением головной боли, многократной рвоты, психомоторным возбуждением, односторонним расширением зрачка, эпилептическими припадками, повышением артериального давления, ограничением взора вверх, углублением нарушения сознания до комы. Первая медицинская помощь Прежде всего необходимо определить характер ЧМТ (закрытая, открытая) и состояние пострадавшего, затем в первую очередь—степень расстройства сознания, наличие кровотечения и нарушения внешнего дыхания. При кровотечении на рану накладывают асептическую давящую повязку. При нарушениях дыхания—после восстановления проходимости верхних дыхательных путей осуществляют искусственное дыхание. У лиц в бессознательном состоянии следует фиксировать язык, который при западении может вызвать непроходимость дыхательных путей. В целях предупреждения попадания крови, рвотных масс в дыхательные пути голову раненого поворачивают на бок (если нет повреждений шейного отдела позвоночника). До уточнения характера повреждения черепа и мозга, исключения внутричерепной гематомы или другого объемного образования противопоказано введение наркотических средств, так как на их фоне маскируется неврологическая симптоматика, что может привести к запоздалой диагностике. сдавления мозга и гибели больного. Срочная госпитализация. Меры профилактики черепно-мозговых травм и их последствий. Профилактика ЧМТ строится на научно-обоснованной системе тренировочного процесса, строгом соблюдении правил тренировок и соревнований и дисциплины их участников, хорошем гигиеническом и материально-техническом обеспечении мест тренировок и соревнований. Следует запретить тренировки без защитных шлемов, а также форсированную сгонку веса, так как после сгонки веса боксеры чаще получают удары в голову (статистика). При нокаутах спортсмены обязательно подлежат госпитализации для клинического обследования и лечения. При сотрясении головного мозга срок госпитализации составляет около 3-4 недель, тяжелого сотрясения – не менее 2 месяцев. Постельный режим при этом при легких сотрясениях – в среднем 15 суток, при тяжелых – 30 суток. При легких сотрясениях сотрясениях допуск к тренировкам возможен не ранее, чем через 4-5 недель после выписки из стационара. При тяжелых сотрясениях головного мозга вопрос о продолжении занятий можно решать не раньше 3-х месячного срока после выписки из стационара. Для боксеров все указанные сроки значительно удлиняются. Боксер, получивший нокаут, должен не допускаться к соревнованиям в течение года со дня получения нокаута; боксер, получивший – в течение 2-х лет подряд, а 3 нокаута в период занятий боксом – к соревнованиям не допускается совсем. При нарушении этих требований можно ожидать отдаленные последствия черепно-мозговых травм в той или иной степени. Лица, перенесшие закрытые черепно-мозговые травмы, вместе с врачом вырабатывают реабилитационную программу, оздоровительную систему, которая позволит не допустить последствий этих травм в будущем. В эту систему должны быть включены: рациональное и специализированное питание, элементы разгрузочно-диетической терапии, дыхательные упражнения, режим труда и отдыха, температурные воздействия, рефлексопрофилактика, нервно-психическая саморегуляция, физические нагрузки в адекватном оздоравливающем режиме и другие компоненты. Тема № 9. ТРАВМАТИЧЕСКИЕ ПОВРЕЖДЕНИЯ ГРУДНОЙ КЛЕТКИ И БРЮШНОЙ ПОЛОСТИ. Повреждения грудной клетки бывают открытыми и закрытыми. К закрытым повреждениям грудной клетки относятся ушибы, сжатия, сдавления (в шахтах, при обвалах, ДТП), сотрясения. Все они могут сопровождаться нарушениями целости костного каркаса груди - переломами ребер, грудины, позвоночника. Ушиб грудной клетки вызывается воздействием прямой травмы (удары, падения). При ушибах в месте повреждения могут возникнуть кровоизлияния в подкожную клетчатку и межреберные мышцы, что проявляется местной припухлостью и сопровождается болевыми ощущениями. Боль усиливается при ощупывании места кровоизлияния, а также во время вдоха и выдоха. Болевые ощущения примерно в течение недели постепенно уменьшаются, а затем бесследно проходят. При оказании первой медицинской помощи рекомендуется в первые часы для уменьшения кровоподтека и боли применить холод (пузырь со льдом) и опрыскивание места ушиба хлорэтилом. Назначают болеутоляющие средства: анальгин, аспирин. Для быстрейшего рассасывания излившейся в мягкие ткани крови применяют грелки, полуспиртовые согревающие компрессы и физиотерапию. Сдавление грудной клетки является более тяжелым видом травмы и возникает при воздействии на грудную клетку двух встречных сил (сжатие между двумя твердыми телами). Эти повреждения могут наблюдаться при обвалах, у составителей поездов, при выполнении сельскохозяйственных работ. В момент сдавления грудной клетки происходит сжатие воздуха, находящегося в легких, что часто приводит к разрыву легочной ткани, кровеносных сосудов и бронхов. В момент сдавления повышается давление в венах шеи и головы, мелкие сосуды разрываются и появляются точечные кровоизлияния на слизистых оболочках, конъюнктиве, на коже лица и на верхней части туловища. При сильном сдавлении грудной клетки в результате внезапного повышения внутригрудного давления развивается травматическая асфиксия. Клинически сдавление грудной клетки проявляется одышкой, учащением пульса, синюшным окрашиванием кожи лица и шеи с наличием точечных кровоизлияний. Наружных повреждений может не быть. После извлечения пострадавший испытывает постоянную сильную боль, одышку. Ему необходимо дать покой, ввести обезболивающее средство внутримышечно. При нарастании дыхательной недостаточности показана ингаляция кислорода. Переломы ребер и грудины возникают при воздействии прямой травмы большой силы. Различают неосложненные осложненные переломы ребер. При неосложненных переломах плевра и легкое не повреждаются. При осложненных переломах ребер происходит повреждение межреберных сосудов, плевры и ткани легкого. При неосложненных переломах ребер в отличие от ушиба груди болевой синдром резко выражен при движениях грудной клетки на вдохе, выдохе, а также при кашле, чиханье; отмечается отставание поврежденной половины грудной клетки при дыхании. При множественных переломах ребер дыхание поверхностное, до 20-22 в 1 минуту. Дифференцируют перелом от ушиба по усилению боли в месте перелома при встречной нагрузке на неповрежденные отделы грудной клетки. Первая медицинская помощь должна быть направлена на создание покоя путем придания удобного положения. При неосложненных переломах ребер иммобилизация может не применяться, так как она затрудняет дыхание, или применяться на короткие сроки. Обезболивание используется при выраженном болевом синдроме. Осложненные переломы ребер возможны при более тяжелых травмах, когда отломок ребра, смещаясь кнутри, повреждает межреберные сосуды, плевру, ткань легкого. В норме в плевральной полости давление ниже атмосферного. Это способствует нормальному кровообращению: облегчает приток крови к сердцу, а также расправлению ткани легкого даже при поверхностном дыхании. Общими признаками являются вынужденное положение больного: он старается сесть и уменьшить экскурсию поврежденной половины грудной клетки. Кроме болей в месте перелома, отмечается чувство нехватки воздуха. Кожные покровы бледные. Число дыханий превышает 22-24 в минуту, дыхание поверхностное. У пострадавших отмечается кровохарканье – примесь крови в мокроте от прожилок до сплошного кровяного сгустка. Пульс достигает 100-110 в минуту. При осторожном ощупывании можно определить “Хруст снега” – подкожную эмфизему на стороне перелома. Как правило, подкожная эмфизема свидетельствует о наличии закрытого пневмоторакса. Изолированные переломы грудины возникают, как правило, вследствие прямого удара или давления на грудину в передне-заднем направлении. Перелом грудины сопровождается резкой болью, усиливающейся при вдохе и пальпации, затруднением дыхания. Наиболее характерно переднезаднее смещение отломков, определяющееся в первые минуты при пальпации. В последующем образуется большая подкожная гематома и отломки прощупать не удается. При подозрении на перелом грудины пострадавшего укладывают на носилки со щитом в положении на спине. Перед транспортировкой целесообразно дать пострадавшему анальгетики и сердечные средства (валидол под язык) ввиду опасности ушиба органов средостения. Проникающие ранения груди часто сопровождаются повреждением легких, что вызывает кровохарканье, кровотечение в полость плевры и подкожную эмфизему. Среди проникающих ранений груди различают ранения с закрытым, открытым и клапанным пневмотораксом: воздух при ранении проникает в плевральную полость через рану грудной стенки, из бронха или легкого. Пневмоторакс – патологическое состояние, при котором воздух скапливается между внутренним и наружным листками плевры. Выделяют травматический и спонтанный (самопроизвольный) пневмоторакс. При травматических пневмотораксах воздух в плевральную полость проникает из поврежденной ткани легкого или через ткани поврежденной грудной клетки. Нередко вхождение воздуха в полость плевры, начавшееся в момент ранения, сразу же прекращается вследствие смещения мягких тканей по ходу раневого канала. Так возникает закрытый пневмоторакс. При попадании небольшого количества воздуха в плевральную полость происходит быстрое его рассасывание. Закрытый пневмоторакс чаще наблюдается при осложненных переломах ребер. Изолированный закрытый пневмоторакс встречается редко. Как правило, имеет место вневмогемоторакс, при котором в плевральной полости, кроме воздуха, скапливается кровь. Пострадавший жалуется на боли в поврежденной половине грудной клетки, чувство нехватки воздуха, головокружение. Положение вынужденное – полусидячее с ограничением объема движений грудной клетки. Кожные покровы бледные, “холодный” пот, слизистые оболочки губ синюшны. В покое число дыханий 24 и более в минут, пульс 100-120 в минуту, ритмичный.
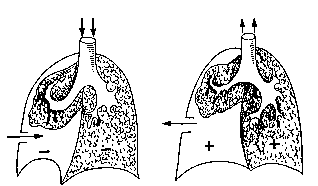
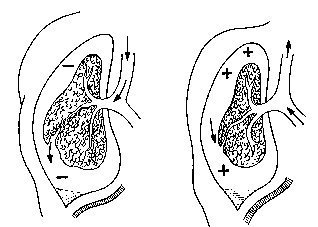
Наиболее опасными для жизни являются так называемые окончатые переломы ребер рис. (60). Чаще всего они возникают при прямом механизме травмы большой силы. При таком механизме травмы возникают двойные переломы (по 2 на каждое из ребер). Тяжесть состояния пострадавших обусловлена не только обширностью повреждений тканей, в первую очередь плевры и легких, но и тем, что в момент вдоха эти участки ребер смещаются кнутри, усиливая травматизацию жизненно важных органов, плевры, и препятствуют расправлению легких. На выдохе грудная клетка уменьшается в объеме, а свободно смещающиеся отломки ребер (“реберный клапан”) перемещаются кнаружи. При каждом вдохе “реберный клапан” вызывает дополнительную травму паренхимы легких, способствуя развитию плевропульмонального шока. Внешний вид таких больных меняется с течением времени. В первые минуты больной возбужден, его беспокоит резкая боль при попытке вдоха. Затем на первый план выступают удушье и “боязнь последующего вдоха”. Больной резко бледен, постепенно нарастает синюшность. Число дыхании превышает 24-26 в минуту, отмечается инспираторная одышка – вдох длится дольше выдоха. Заметно набухание шейных вен. Интенсивное кровохарканье – сгусток мокроты все более наполняется кровью. Быстро нарастает подкожная эмфизема. Если в первые минуты она локализуется в зоне повреждения, то через 30-40 минут распространяется на шею, лицо, затем на область живота, мошонку, бедро. Наиболее опасно распространение эмфиземы в средостение, т.к. в результате этого может произойти остановка сердца. После снятия одежды в первые минуты можно на глаз определить смещение “реберного клапана” при дыхании. Первая медицинская помощь заключается в скорейшем освобождении груди от сдавления, обезболивании, ингаляции кислорода. При транспортировке создают возвышенное положение туловища. При выявлении симптомов парадоксального дыхания (флотация грудной стенки) ни в коем случае нельзя накладывать давящую повязку, так как это резко затрудняет дыхательные экскурсии грудной клетки. В мирное время открытый пневмоторакс (рис. 61) встречается очень редко, вследствие ранения крупными металлическими предметами, обладающими большой кинетической энергией. Проникающие ранения груди с открытым пневмотораксом характеризуются тем, что воздух при входе всасывается через рану в плевральную полость, а при выдохе выходит из нее наружу. У раненных в грудь с открытым пневмотораксом обычно возникают явления дыхательной и сердечно-сосудистой недостаточности, резкой гипоксии (кислородного голодания). Удушье, кашель и боли в груди утяжеляют состояние пострадавшего. В момент вдоха поврежденное легкое спадается и отработанный воздух перекачивается в здоровое легкое. Во время выдоха часть воздуха из здорового легкого попадает в поврежденное, при этом развиваются колебательные движения средостения, что приводит к кардиопульмональному шоку и усугубляет состояние пострадавших. Число дыханий достигает 26 и более, дыхание поверхностное. Пульс 120-140 в минуту. В области раны слышны хлюпающие, чмокающие звуки, возникающие как при вдохе, так и при выдохе. На выдохе из раны усиливается кровотечение, кровь пенистая. Первая медицинская помощь включает герметизацию плевральной полости, обезболивание, придание полусидячего положения, ингаляции кислорода. Повязка при открытом пневмотораксе. Открытый пневмоторакс представляет серьезную опасность для пострадавшего. Первостепенное значение при оказании помощи такому пострадавшему имеет возможно раннее и надежное наложение так называемой окклюзионной, т. е. герметичной, повязки (рис. 4), прекращающей сообщение плевральной полости с внешней средой. С этой целью на рану сначала накладывают оболочку индивидуального пакета внутренней ее стороной, а затем ватно-марлевую подушечку и всю повязку плотно прибинтовывают. Если под рукой нет индивидуального пакета, могут быть использованы целлофан, клеенка или другой не пропускающий воздух материал, который также следует плотно прибинтовывать к ране. Такую повязку рекомендуется дополнительно укрепить вторым бинтом или косынкой. Необходимую герметизацию раны груди можно создать и с помощью лейкопластыря. Края раны сближают и заклеивают черепицеобразно полосками лейкопластыря, поверх которого накладывают обычную ватно-марлевую повязку. На этапе первой врачебной помощи в качестве надежной окклюзионной повязки может служить простая ватно-марлевая повязка, густо смазанная стерильным вазелином или другой не раздражающей раны мазью. Такая повязка, будучи плотно прибинтованной, также не пропускает воздух. Наиболее опасным является клапанный пневмоторакс (рис. 62), под которым подразумевается прогрессирующее накопление воздуха в плевральной полости вследствие образования клапана из поврежденной ткани легкого, который закрывает разорванный бронх при выдохе; при этом воздух при входе всасывается в плевральную полость, а при выдохе из нее не выходит. Воздух в плевральную полость может поступать через рану грудной стенки — это состояние называется наружным пневмотораксом — или через рану бронха — это состояние называется внутренним пневмотораксом. Воздух, поступивший в плевральную полость через рану в грудной стенке, может проникать в подкожную клетчатку, вызывая образование подкожной эмфиземы. В мирное время клапанный пневмоторакс встречается очень редко и часто приводит к смерти пострадавших. Поступающий в плевральную полость атмосферный воздух с каждым вдохом повышает внутриплевральное давление, все более поджимает ткань легкого, а затем смещает средостение в здоровую сторону. Поэтому клапанный пневмоторакс принято называть напряженным. Резко нарушается деятельность сердца. Состояние пострадавших очень тяжелое. Кожные покровы быстро становятся синюшными, резкая инспираторная одышка: число дыханий более 26 в минуту, вдох резко замедлен в результате удушья, “боязнь последующего вдоха”. Быстро распространяется подкожная эмфизема. Над раной в проекции груди прослушиваются звуки вхождения воздуха в плевральную полость только на вдохе. При выдохе никаких шумовых явлений нет. С каждым последующим вдохом ухудшается состояние. Первая медицинская помощь заключается в наложении окклюзионной повязки, даче кислорода, обезболивании, транспортировка – с приподнятым головным концом носилок. Ранения сердца по частоте занимают третье место после повреждения кровеносных сосудов грудной клетки и легкого. Различают непроникающие и проникающие ранения в полость сердца. Проникающие раны могут быть обширными (в этих случаях быстро наступает смерть вследствие массивного кровотечения) и небольшими—чаще при воздействии колюще-режущего оружия. При этом обычно бывает массивный гемоторакс, реже тампонада сердца. Чаще всего входное отверстие располагается на передней поверхности грудной клетки в пределах следующих границ: сверху—II ребро, снизу—левое подреберье и подложечная область; слева—средняя подмышечная линия и справа—парастернальная линия. Возможно ранение сердца и при локализации входного отверстия на задней стенке грудной клетки или у основания шеи. Массивное кровотечение при ранении сердца редко бывает наружным, кровотечение же в плевральную полость может достигать 2—3 л. При повреждении перикарда кровь скапливается в околосердечной сорочке и наступает тампонада сердца. При ударах в область сердца может произойти остановка сердечной деятельности. В этом случае необходимо проводить весь комплекс реанимационных мероприятий. Ранения шеи и надключичной области встречаются относительно редко, но их относят также к категории тяжелых повреждений, так как возможны ранения крупных кровеносных сосудов шеи, плечевого сплетения, спинного мозга, трахеи, глотки, пищевода, а также легких и сердца. Основные мероприятия—борьба с кровотечением, острой закупоркой дыхательных путей в результате кровотечения в трахеобронхиальное дерево или сдавления трахеи обширной гематомой, при которых может развиться угрожающий гемоторакс и напряженный пневмоторакс. При оказании медицинской помощи нужно немедленно затампонировать рану стерильным тампоном, а при развивающейся асфиксии показана срочная интубация трахеи для аспирации крови из трахеобронхиального дерева и проведения искусственной вентиляции легких. ЗАКРЫТЫЕ И ОТКРЫТЫЕ ТРАВМЫ ЖИВОТА Травмы живота очень опасны и нередко требуют неотложной хирургической помощи. По данным некоторых авторов, число умерших в военное время на поле боя от ранения в живот составляло 34,5%, причем большая часть пострадавших погибала от внутреннего кровотечения. Закрытые повреждения живота Закрытые повреждения живота (тупая травма) возникают в результате действия взрывной воздушной или водной волны, при ударе в живот тупым предметом, сдавление живота автомобилем, буферами вагонов, песком или землей при завалах и т.д. В зависимости от силы и направления удара наполнения органов брюшной полости возможны как легкие травмы только передней брюшной стенки, так и тяжелые повреждения паренхиматозных и полых органов живота. Распространенной травмой является ушиб передней брюшной стенки, который в более тяжелом случае сопровождается разрывом мышц живота. При этом отмечается болезненность в месте травмы, кровоизлияние в подкожную клетчатку, полное или частичное расхождение краев разорванных мышц. Могут наблюдаться симптомы раздражения брюшины рефлекторного характера, временный парез кишечника, задержка газов и мочи. Пострадавшему показан покой и холод на живот. Повреждение внутренних органов брюшной полости относится к тяжелой травме, угрожающей жизни пострадавшего, в первую очередь за счет острого внутреннего кровотечения, развития тяжелого травматического шока и перитонита. Чаще отмечаются не изолированные, а сочетанные повреждения нескольких органов, что осложняет диагностику оказания помощи и лечения, ухудшает прогноз. Наиболее опасно внутреннее кровотечение при ранении кровеносных сосудов, разрыве брыжейки и паренхиматозных органов (печень, селезенка, почки). Основными признаками интенсивной потери крови, приводящей к острому малокровию, являются: - появление и нарастание слабости и головокружения; - бледность кожных покровов и видимых слизистых оболочек; - учащение пульса и дыхания; - снижение артериального давления; - тошнота, рвота; - обморок, потеря сознания и судорога. В первой (эректильной) фазе шока, развивающейся вслед за травмой, являющейся обычно кратковременной, пострадавший находится в сознании, возбужден, требует помощи, плачет. Во второй (торпидной) фазе больные заторможены за счет резкого угнетения жизненно важных функций организма, в первую очередь ЦНС. Основные признаки травматического шока: - крайне тяжелое общее состояние; - холодная на ощупь кожа; - обильный холодный пот; - затуманено или отсутствует сознание; - частый пульс, частое поверхностное дыхание; - резкое падение АД; - отсутствие рефлексов. Очень серьезным осложнением является развитие перитонита, протекающего по типу острого живота. Основные признаки перитонита: - острые резкие боли в области живота различного характера (приступе- и схваткообразные, режущие, колющие, жгучие); - тошнота, рвота, иногда носящие упорный характер; - выраженная напряженность низа живота; - вздутие живота; - сухость во рту; - сухой и обложенный язык; - слабый и частый пульс; - холодный и липкий пот; - вынужденное положение и страдальческое выражение лица. Быстро развивается разлитой перитонит при разрыве полых органов (желудка, кишечника, мочевого пузыря), при излиянии желчи и панкреатического сока в брюшную полость. Открытые повреждения живота (ранения) Открытые повреждения живота возникают от воздействия огнестрельного оружия - пули, осколка, дроби, и холодного -ножа, штыка и пр. Они могут быть сквозными, слепыми, касательными, одиночными, множественными, сочетанными, проникающими и непроникающими. Непроникающие ранения составляют 20% от всех ранений в живот и относятся к более легкой травме, хотя и при ней возможно повреждение внутренних органов. Состояние пострадавшего обычно удовлетворительное - он активен, язык чистый и влажный, симптом острого живота отсутствуют. Окончательный диагноз может быть поставлен в лечебном учреждении при первичной хирургической обработке раны. Проникающее ранение живота встречается часто и относится к тяжелой травме, сопровождающейся внутренним кровотечением и шоком, что является основной причиной гибели пострадавших в ранние сроки после травмы. Тяжелый травматический шок отмечается в 80% случаев. В дальнейшем возникает опасность возникновения перитонита. В этом отношении особенно опасны огнестрельные ранения, характеризующиеся множественными и сочетанными повреждениями органов брюшной полости. Установить локальный диагноз ранения живота при оказании первой доврачебной помощи бывает очень трудно, а порой и невозможно. Достоверными признаками являются: - сквозное ранение (наличие входного и выходного отверстия); - выпадение через рану внутренних органов (петли кишечника, участка сальника); - истечение из раны содержимого кишечника, желудка, желчного или мочевого пузыря. Наличие только раны, даже незначительной, не дает основания отвергать проникающие ранения. Местные и общие симптомы, особенно боль, могут быть завуалированы тяжелым шоком, бессознательным состоянием, алкогольным/наркотическим опьянением, действием обезболивающих средств, ранением черепа и позвоночника и пр. К числу других наиболее характерных симптомов проникающего ранения относится постоянная боль, которая самостоятельно не исчезает, а нарастает с течением времени, приобретая разлитой характер, что заставляет пострадавшего неподвижно лежать на спине. Примесь крови в рвотных массах, позволяет заподозрить ранение желудка. Постоянное ощущение жажды и сухости во рту приводит к настойчивой просьбе пострадавшего дать ему попить, ЧЕГО ДЕЛАТЬ НЕЛЬЗЯ. Характерно учащенное дыхание, причем брюшная стенка в нем не участвует. Частота пульса нарастает, особенно с развитием перитонита и продолжающимся кровотечением, АД падает. Большую опасность представляют торакоабдоминальные ранения, сопровождающиеся обязательным нарушением целостности диафрагмы, а также сочетанные ранения органов брюшной и тазовой полостей. Исход повреждений внутренних органов живота во многом зависит от срока и полноты оказания медицинской помощи. Так, по опыту Великой Отечественной войны, 90% таких раненых получали помощь на поле боя в течение одного часа, что позволяло резко снизить летальность и улучшить исходы. Первая медицинская помощь Объем первой и доврачебной помощи при закрытых повреждениях живота ограничен: показан строгий покой, холод на живот, в холодное время года согревание пострадавшего (профилактика шока), быстрая и щадящая эвакуация пострадавшего в мед. учреждение. При открытой травме необходимо наложить асептическую повязку, лучше с использованием индивидуального перевязочного пакета, имеющего ватно-марлевые подушечки. ЗАПРЕЩАЕТСЯ ДАВАТЬ ЛЕКАРСТВА ЧЕРЕЗ РОТ, КОРМИТЬ И ПОИТЬ БОЛЬНОГО, ВПРАВЛЯТЬ ВЫПАВШИЕ В РАНУ ВНУТРЕННИЕ ОРГАНЫ; их следует обернуть перевязочным материалом и прибинтовать. Недопустимо применять наркотики и антибиотики, которые могут изменить истинную клиническую картину, затруднить постановку окончательного диагноза врачом и задержать оказание хирургической помощи. В обоих случаях эвакуировать пострадавшего необходимо на носилках в положении лежа на спине с согнутыми в тазобедренных и коленных суставах ногами для уменьшения напряжения брюшной стенки. |