практичні навички 22 педіатрія ОСКІ fin. Протокол від 2022 декан проф. Болдіжар О. О. Виконання кожної задачі 10хв. Оцінювання
 Скачать 42.88 Kb. Скачать 42.88 Kb.
|
|
Затверджено на засіданні Методичної комісії медичного факультету ДВНЗ «УжНУ» протокол №_від „__”________ 2022 декан_____________проф. Болдіжар О.О. Виконання кожної задачі -10хв. Оцінювання: А.клінічні задачі та задачі по вигодовуванню 5 балів(1,0,5,2,1,0,5); Б. задачі про невідкладні стани -5 балів(1,0,5,2,1,0,5 ) Практичні навички з педіатрії ОСКІ 2022р(перелік) ЗАДАЧА 1 Вас викликають в пологову залу. Акушерський діагноз: Пологи перші, передчасні, на терміні 31 т. Гестоз. Ризик ВУІ. Народжується дитина, дівчинка, маса тіла при народженні 1270 г, довжина 41 см. Оцінка за шкалою Апгар 5/7 балів. ЧСС 128 уд / хв Частота дихання до 76 в 1 хвилину При народженні стан дитини важкий за рахунок дихальної недостатності і неврологічної симптоматики у вигляді синдрому пригнічення ЦНС. ЗАВДАННЯ 1.Сформулюйте поперденій діагноз та основні клінічні синдроми 2.Об'єктивний статус новонародженого 3.Продемонструйте етапи первинних реанімаційних заходів. 4.Призначте план лікування згідно клінічних протоколів МОЗ України 5.Обгрунтуйте показання для введення сурфактанту. ЗАДАЧА 2 Дитина 4 міс. (дівчинка) народилася з масою 3200 г, довжиною тіла 50 см, окружністю голови 35 см, окружністю грудної клітки – 33 см. В даний час маса 6230 г, довжина 61 см, ОГ – 41 см , ОГК – 41 см. За перший місяць збільшення маси склало 800 г, за другий - 850 г, за третій - 750 г, за четвертий – 600 г. Велике тім’ячко розмірами 1,5x1,5 см, краї щільні.Перебуває на грудному вигодовуванні Під час контрольного годування виявилося, що дитина висмоктує 400 мл молока за добу. ЗАВДАННЯ 1. Оцініть показники фізичного розвитку на ланий момент. 2. Оцініть психомоторний розвиток дитини. 3. Складіть орієнтовне меню дитини. 4. Перерахуйте молочні суміші для використання, відповідно до віку 5. Вкажіть об’єм суміші на одне годування ЗАДАЧА 3 У зв'язку із захворюванням матері дитину необхідно терміново перевести на штучне вигодовування. Дитина народилася масою 3100 г. На тепер їй 3 міс. Маса 5400 г. Грудне вигодовування 7 разів на добу. ЗАВДАННЯ 1. Оцініть фізичний розвиток дитини та відповідність фізіологічним параметрам 2.Яка потреба в білку, жирі і вуглеводах на кг маси дитини залежно від віку 3. Розрахуйте необхідний обсяг їжі на добу за об′ємним методом. 4. Перерахуйте молочні суміші для використання,відповідно до віку 5. Вкажіть об’єм суміші на одне годування ЗАДАЧА 4 Дитина народилася від ІІ–ї вагітності, що перебігала з анемією і загрозою переривання в 20 тиж., від ІІ передчасних пологів в терміні вагітності 32 тиж. з масою —1600,0 г, довжиною тіла —38 см, Дихання з моменту народження спонтанне, проте неритмічне з періодичними апноетичними паузами по 5–6 сек. Стійкий акроціаноз. Частота дихання 70–80 за 1 хв з втягуванням міжреберних проміжків і грудини, роздування крил носа. При перкусії грудної клітки перкуторний звук укорочений в міжлопатковій ділянці і в нижніх відділах легень. Аускультативно - дихання ослаблене, в нижніх відділах легенів не прослуховується. ЗАВДАННЯ 1.Сформулюйте поперденій діагноз та основні клінічні синдроми Пневмонія вроджена 2.Продемонструйте об’єктивне обстеження дитини. 3. Призначте інструментальне дообстеження для верифікації діагноза 4. Призначте план лікування згідно клінічних протоколів МОЗ України оксигенотерапія, антибактеріальна терапія., муколітики. 5. Тактика спостереження після виписки із пологового будинку ЗАДАЧА 5 Хлопчик народився від IІІ вагітності, що перебігала з гестозом першої половини, 2-х пологів, в термін, з оцінкою за шкалою Апгар 7/8 балів, масою 3200 г, довжиною 51 см, у матері резус-негативна кров А (П) групи. Від перших пологів дитина здорова. Через 12 годин стан дитини важкий: жовтяничне забарвлення шкіри, склер, млявість, відрижки, зниження фізіологічних рефлексів і м'язового тонусу, приглушені тони серця. Печінка виступає з-під краю реберної дуги на 4 см, селезінка - на 2 см, сеча темного кольору. Кров дитини резус-позитивна, група А (II). Аналіз крові: еритроцити - 4х1012 /л, Нв - 140 г/л, ретикулоцити -10%, кол. пок. - 1,0, лейкоцити - 26x109 /л, е - 0%, 6-0%, м - 1%, п - 14%, з - 50%, л - 25%, м - 8%, ШОЕ - 12 мм/год. Рівень непрямого білірубіну - 310 мкмоль/л, загальний білірубін - 330 мкмоль/л. ЗАВДАННЯ 1.Сформулюйте поперденій діагноз та основні клінічні синдроми Гемолітична хвороба новонароджених. 2.Проаналізуйте поданий загальний аналіз крові 3. Призначте план дообстеження для верифікації діагноза 4. Перерахуйте захворювання, з якими необхідно провести диференційний діагноз? 5. Призначте план лікування згідно клінічних протоколів МОЗ України ЗАДАЧА 6 Дитина від 1-ї вагітності у першопороділлі віком 40 р., 1-х стрімких на 37-38 тижні пологів, народилась із масою 3100 г, зростом 50 см. Під час оцінки неврологічного статусу визначається зниження м’язового тонусу в правій руці, праве плече повернуте всередину, лікоть розігнутий , спостерігається пронація передпліччя, кисть зігнута-симптом ляльки. Рефлекс Моро не викликається. Рухи в пальцях збережені, хапальний рефлекс позитивний. ЗАВДАННЯ 1.Сформулюйте поперденій діагноз та основні клінічні синдроми 2.Продемонтсруйте обстеження неврологічного статусу на манекені 3 Визначити чинники, які сприяли розвитку патологічного стану дитини. 4. Диференційний діагноз 5. Призначте план лікування згідно клінічних протоколів МОЗ України ЗАДАЧА 7 Дівчинка від 1-ї вагітності (39-40 т.г.), 1-х затяжних пологів та тлі перидуральної анестезії з масою 4400 г, зростом 55 см. Під час огляду відмічається обмеження самостійних рухів дистальних відділів лівої кінцівки: рухів у пальцях, згинання кисті, розгинання передпліччя. Відсутні хапальний та долонно-ротовий рефлекси зліва. Відмічається блідість та помірний набряк кисті. ЗАВДАННЯ 1. Сформулюйте поперденій діагноз та основні клінічні синдроми 2. Визначити чинники, які сприяли розвитку патологічного стану дитини. 3.Об'єктивне обстеження. 4.Диференційний діагноз 5.Призначте план лікування згідно клінічних протоколів МОЗ України ЗАДАЧА 8 У дитини 8 місяців на фоні повного здоров’я під час гри з дрібними іграшками раптово розвинувся приступ сухого кашлю, з’явилася задишка з утрудненим вдихом, ціаноз на обличчі. Перкуторно спостерігається ясний легеневий звук, аускультативно – ослаблене везикулярне дихання. ЗАВДАННЯ: 1.Сформулюйте поперденій діагноз та основні клінічні синдроми 2.Продемонструйте об'єктивне обстеження на манекені 3.Призначте план дообстеження 4.Про яку патологію органів дихання можна думати в даному випадку? 5.Тактика надання невідкладної допомоги. ЗАДАЧА 9 Новонароджена дитина, народилася від 2 вагітності, що протікала з нефропатією 2-ї половини. Пологи термінові, навколоплідні води світлі. Маса при народженні 3400 р, довжина 51 см. При народженні ЧСС 110 в хв., брадіпное, нерегулярне дихання. При перевірці рефлекторної збудливості - гримаса, легке згинання рук і ніг, колір шкірних покривів - рожевий, ціаноз рук і ніг. ЗАВДАННЯ 1. Оцініть стан дитини при народженні. 2. Дайте оцінку новонародженого за шкалою Апгар. 3. Об’єктивний огляд 4. Які заходи необхідно провести дитині в пологовому залі? 5. План проспективного спостереження за новонародженим 1. Гостра асфіксія новонародженого. 2. Оцінка за шкалою Апгар 6 балів. 3. Помістити дитину під джерело променевого тепла. Відсмоктати вміст спочатку з рота, потім з носових ходів, провести тактильну стимуляцію. При неефективності цих заходів розпочати допоміжну вентиляцію легень 90-100% киснем через мішок і маску. 4. Синдром пригнічення ЦНС, більш характерний при нормальних показниках протицитомегаловірусних і протигерпетичних Ім. ; 5. Судинні, проти набрякові (глюкокортикостероїди, лазикс. ЗАДАЧА 10 У новонародженої дитини з перших годин після народження з'явилися пінисті виділення з рота і носа. Дитина від 2-ї вагітності, що протікала на тлі гестозу і багатоводдя. Жінці 32 роки. Пологи другі (перші пологи - 3 роки тому), в термін. Народився хлопчик масою 3100 г, довжиною 50 см, оцінка за шкалою Апгар 4/6 балів. Загальний стан важкий. Млявий, при неспокої наростає ціаноз. ЧД - 58 в 1 хв. При аускультації над усією поверхнею легень жорстке дихання, в легенях праворуч вислуховуються вологі хрипи. Межі серця в межах вікової норми. ЧСС 164-170 уд/хв. Епігастральна ділянка роздута. Живіт м'який, доступний глибокій пальпації, безболісний.. Меконій відходить. На оглядовій рентгенограмі грудної та черевної порожнини посилення легеневого малюнка з обох сторін, середостіння розташовано правильно, великий газовий міхур шлунка. ЗАВДАННЯ Сформулюйте поперденій діагноз та основні клінічні синдроми Продемонструвати об’єктивний огляд новонародженого. 3. Тактика надання невідкладної допомоги. 4. Призначення (з обґрунтуванням) необхідного хворому лікування. 5. Можливі ускладнення. ЗАДАЧА 11 Хлопчик, 11 місяців, поступив в стаціонар зі скаргами матері на відставання в фізичному розвитку (маса тіла 7,0 кг), появу задишки і періорального ціанозу при фізичному або емоційному напруженні. З анамнезу відомо, що недостатній приріст маси тіла відмічається з 2-місячного віку. Під час годування відмічалася швидка втомлюваність , відмова від грудного вигодовування. Ділянка серця візуально не змінена, межі відносної серцевої тупості: права – по правій парастернальній лінії, ліва – по лівій серединно-ключичній лінії. Тони серця гучні, ЧСС – 146 уд./хв., ЧД – 40 /хв. Вздовж лівого краю груднини вислуховується інтенсивний систолічний шум, який проводиться на спину, II тон ослаблений в 2 міжребер’ї зліва. В легенях пуерильне дихання, хрипи відсутні. Живіт м’який , печінка, селезінка не збільшені. Периферичні набряки відсутні. ЗАВДАННЯ 1. Сформулюйте поперденій діагноз та основні клінічні синдроми 2.Продемонструвати визначення границі серця, перкусія 3. Продемонструвати проведення аускультації тонів серця 4.Сформулювати план дообстеження для ідентифікації діагнозу 5. Тактика педіатра по спостереженню та лікуванню ЗАДАЧА 12 Дівчинка 6 років, поступила в стаціонар зі скаргами на болі, порушення рухів, припухлість лівого колінного і гомілково-ступневого суглобів. 2 тижні тому дитина перенесла ГРВІ, яка перебігала з кон’юнктивітом. Сьогодні вранці не змогла стати на ліву ногу. При огляді стан дитини середньої важкості. Дитина щадить ліву ногу, кульгає. Шкіра блідо-рожева, катаральні явища відсутні. Помірне збільшення передньо- і задньошийних лімфатичних вузлів. В легенях дихання везикулярне, хрипи відсутні. Границі серця: права – по правому краю груднини, верхня – по III ребру, ліва – по лівій середньо-ключичній лінії. Тони серця ритмічні, звучні, шуми відсутні, ЧСС 92 /хв. Живіт м’який , печінка, селезінка не збільшені. Підвищення місцевої температури, збільшення в об’ємі, болючість, значне обмеження рухів в лівому колінному і гомілково-ступневому суглобах. ЗАВДАННЯ 1. Сформулюйте поперденій діагноз та основні клінічні синдроми 2. Продемонструвати обстеження опорно рухової системи 3.Призначте інструментальне дообстеження для верифікації діагноза 4.Провести диференційну діагностику. 5. Призначте план лікування згідно клінічних протоколів МОЗ України ЗАДАЧА 13 Хлопчик 12 років, поступив в стаціонар зі скаргами на слабкість, втомлюваність, субфебрильну температуру. Анамнез захворювання: 2 роки тому переніс ревматичну атаку з поліартритом, ураженням мітрального клапана, формування недостатності мітрального клапана II ст. Погіршення стану настало внаслідок переохолодження. Шкіра бліда. Задишка, ЧД до 26/хв. в стані спокою. В легенях дихання везикулярне, хрипи відсутні. При пальпації: верхівковий поштовх розлитий і посилений, розміщений в IV-V міжребер’ї на 2 см назовні від лівої середньо-ключичної лінії. Границі серця при перкусії: права – по правому краю груднини, ліва – на 2 см назовні від середньо-ключичної лінії. При аускультації на верхівці серця вислуховується дуючий систолічний шум, зв’язаний з I тоном, який займає 2/3 систоли. Шум проводиться в аксілярну ділянку і на спину, зберігається в стоячому положенні і посилюється в положенні на лівому боці. В точці Боткіна – інтенсивний мезодіастолічний шум. ЧСС – 100/хв. АТ – 105/50 мм. рт. ст. Живіт м’який, печінка, селезінка не збільшені. ЕКГ: синусова тахікардія 112 /хв, відхилення електричної осі серця вліво, ознаки перевантаження лівого шлуночка і лівого передсердя. Ознаки субендокардіальної ішемії міокарда лівого шлуночка. ЗАВДАННЯ 1. Сформулюйте попередній діагноз та основні клінічні синдроми 2. Продемонструвати методику виконання аускультації серця. 3. Проведіть інтерпретацію ЕКГ 4. Провести диференційну діагностику. 5. Призначте план лікування згідно клінічних протоколів МОЗ України ЗАДАЧА 14 Хлопчик 11 років, поступив до приймального відділення стаціонару. З анамнезу відомо, що 2,5 місяці тому переніс скарлатину. Отримував антибактеріальну терапію амоксициліном протягом 5 днів. Після перенесеного захворювання з’явилися зміни почерку, хлопчик став непосидючим, плаксивим, знизилася успішність в школі. Стан при поступленні важкий. Хлопчик плаксивий, роздратований, швидко втомлюється, мова скандована, неточне виконання координаційних проб, м’язова гіпотонія, гримаси на обличчі. В легенях дихання везикулярне, хрипи відсутні. Границі серця: права – по правому краю грудини, верхня – по III ребру, ліва – на 1 см досередини від середньо-ключичної лінії. Тони серця помірно приглушені, легкий систолічний шум на верхівці, який не проводиться за межі області серця, в ортостатичному положенні його інтенсивність зменшується. Живіт м’який , печінка, селезінка не збільшені. ЗАВДАННЯ 1. Сформулюйте поперденій діагноз та основні клінічні синдроми 2. Продемонструвати план об′єктивного обстеження дитини 3. Призначити лабораторне ті інструментальне дообстеження 4. Призначте план лікування згідно клінічних протоколів МОЗ України 5. Можливі ускладнення. ЗАДАЧА 15 Доношена дитина, народжена в асфіксії. Після початкового періоду штучної вентиляції легень мішком і маскою, ЧСС становить 50/хв. У дитини тотальний ціаноз і відсутність самостійного дихання. ЗАВДАННЯ 1.Огляд новонародженого 2.Скласти план реанімаційних заходів. 3.Продемонструйте методику штучної вентиляції легень 4. Скласти план медикаментозного лікування 5. Призначте план лікування згідно клінічних протоколів МОЗ України ЗАДАЧА 16 Дитині 8 років. Скарги на температуру тіла 39,3 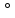 с, головний біль, блювання. 1-ий день захворювання. Шкіра чиста. Зів гіперемований. Язик обкладений, кон’юнктивіт, склерит. Слабко виражена ригідність потиличних м’язів. Позитивний симптом Керніга справа. Ліквор: цитоз – 340 /мкл, лімфацити – 87%, нейтрофіли – 13%, білок – 140 мг/л. с, головний біль, блювання. 1-ий день захворювання. Шкіра чиста. Зів гіперемований. Язик обкладений, кон’юнктивіт, склерит. Слабко виражена ригідність потиличних м’язів. Позитивний симптом Керніга справа. Ліквор: цитоз – 340 /мкл, лімфацити – 87%, нейтрофіли – 13%, білок – 140 мг/л. ЗАВДАННЯ Сформулюйте поперденій діагноз та основні клінічні синдроми Серозний менінгіт Відобразити на манекені визначення вказаних неврологічних рефлексів. Диференційна діагностика Призначте необхідне лабораторне та інструментальне дообстеження Тактика ведення дитини ( режим, медикаментозне лікування) згідно стандартизованих протоколів МОЗ України. ЗАДАЧА 17 З метою планового огляду до педіатра звернулася мати з 4 –місячною дитиною. 1.Оцінка фізичного розвитку дитини 2. Провести пальпаторне дослідження лімфовузлів 3.Провести на манекені визначення рефлексів, які відповідають віку дитини. 4. Оцінити відповідність грудного вигодовування 5. При потребі призначте режим вигодовування, згідно клінічних протоколів МОЗ України ЗАДАЧА 18 У дівчинки 4-х років під час обіду на тлі повного здоров'я з'явився сухий, нав'язливий кашель, позиви на блювоту і вперше в житті задишка, в зв'язку з чим, була викликана бригада «швидкої допомоги». Меню включало арахіс. При огляді: стан дитини середньої тяжкості, в свідомості, неспокійна, вдих різко утруднений. Шкірні покриви блідо-рожеві, періоральний ціаноз, слизові оболонки чисті, рожеві. Над легенями перкуторний звук не змінений. Дихання поверхневе, рівномірно проводиться з обох сторін, ослаблене. Тони серця звучні, ритмічні, ЧСС - 100 за хвилину, АТ - 95/55 мм рт. ст. Живіт м'який, безболісний. Печінка у краю реберної дуги. Раптово під час огляду стан дівчинки різко погіршився, вдих став переривчастим, судорожним, швидко наростає ціаноз. При огляді ротоглотки стороннього тіла не видно. ЗАВДАННЯ 1. Сформулюйте поперденій діагноз та основні клінічні синдроми 2.Якими симптомами підтверджується діагноз? 3.Оцініть тип гострої дихальної недостатності в даному випадку. 4.Які невідкладні заходи показані? 5.Призначте план лікування згідно клінічних протоколів МОЗ України ЗАДАЧА 19. Дiвчинка 1,5 рокiв захворiла гостро з пiдвищенням температури тiла до 38,3º С, появи нежитi. До кiнця 1-го дня захворювання з’явився частий сухий «гавкаючий» кашель, осиплість голос. Вночі у дитини раптово виникла задишка, посилився кашель, у зв̕язку з чим була викликана «Швидка допомога». Щеплена за календарем. У матерi – атопiчний дерматит. Об’єктивно: дитина у свiдомостi. Вiдзначається iнспiраторна задишка з втягуванням яремної западини. Грубий сухий «гавкаючий» кашель, дитина плаче майже беззвучно через сильну осиплiсть голосу. Температура тiла 38,1ºС. Вiдзначається гiперемiя слизової оболонки ротоглотки, мигдалики дещо збiльшенi, гiперемованi, без нальотiв. Носове дихання не утруднене, вiдзначається видiлення невеликої кiлькостi слизу з носа. ЧД– 46 за 1 хв. Над легенями жорстке дихання, перкуторний звук не змiнений. ЧСС 124 за 1 хв. Тони серця гучнi, ритмiчнi. ЗАВДАННЯ 1. Сформулюйте поперденій діагноз та основні клінічні синдроми 2. Яка етiологiя захворювання? 3. Який невiдкладний стан розвинувся у дитини? 4. Проведіть диференційну діагностику 5. Призначте план лікування згідно клінічних протоколів МОЗ України ЗАДАЧА 20 Дівчинка, 5 років, від другої вагітності, що протікала з токсикозом в першому триместрі та нефропатією в третьому триместрі. Маса при народженні 3800 г, довжина тіла 52 см. Перебувала на грудному вигодовуванні до 2-х міс. Перенесла краснуху, гепатит А. ГРВІ – поодинокі випадки. Скарги на блювоту, рідкі випорожнення, субфебрильної температури. На наступний день з'явилися різкий біль у ділянці нирок, озноб, підвищення температури тіла 39 ° C, дворазова блювота, жовтушність шкіри, сеча темного кольору, стан важкий, у свідомості. Шкірні покриви бліді, з жовтяничним відтінком, загальна пастозність. Аускультативно: везикулярне дихання, хрипів немає. Межі серця: права - по правому краю грудини, ліва - по лівій середньо-ключичній лінії. Тони серця приглушені, ритмічні. ЧСС - 100 уд. / Хв. Живіт м'який, неболючий. Печінка +4 см з-під краю реберної дуги. Селезінка не пальпується. Симптом Пастернацького позитивний з обох сторін. Стілець рідкий, з прожилками крові. Олігурія. На наступний день - анурія. ЗАВДАННЯ 1 Сформулюйте поперденій діагноз та основні клінічні синдроми 2. Призначте лабораторне та інструментальне дообстеження 3. З яким захворюванням слід провести диференційний діагноз? 4. Яка причина жовтяничного синдрому? 5.Призначте план лікування згідно клінічних протоколів МОЗ України ЗАДАЧА 21 Хворий 7 років, поступив в клініку на 3-й день захворювання із скаргами на головний біль, набряклість обличчя, гомілок, появу сечі у вигляді„ «ясних помиїв». Дитина від першої вагітності, з токсикозом першої половини, перших термінових пологів.Маса при народженні 3150 г., довжина 50 см. Оцінка за шкалою Апгар 8/8 балів. Ранній розвиток без особливостей. На грудному вигодовуванні до 7 міс., щеплений згідно віку. З 5 років перебуває на диспансерному обліку у зв’язку з хронічним тонзилітом, частими ГРВІ. УЗД органів черевної порожнини: печінка, жовчний міхур, підшлункова залоза, селезінка без патологій. Нирки розташовані звичайно, розміри не збільшені, паренхіма не змінена. ЧМС система має звичайну будову. ЗАВДАННЯ Сформулюйте поперденій діагноз та основні клінічні синдроми Призначте лабораторне дообстеження Огляд лікарів суміжних спеціальностей Проведіть диференційну діагностику Призначте план лікування згідно клінічних протоколів МОЗ України 1. Гострий гломерулонефрит з нефритичним синдромом, період розгорнутих клінічних проявів, ниркова недостатність гострого періоду. Хронічний тонзиліт. 2.-Ліжковий режим не менше 2 тижнів -дієта: стіл №7а-7, водний режим -антибактеріальна терапія 2-4 тижні (цефуроксим 75 мг/кг/добу, цефуроксим аксетил 30 мг/кг/добу, амоксицилін 30 мг/кг/добу) -кларитин 10 мг х 1р №10-14 -фуросемід 2 мг/кг/добу №3-5 +-дибазол 0,005 х 2р/добу №10-14 -ентеросгель 1 дес. ложка х 3р/добу №7-10 -в подальшому санація хронічних вогнищ інфекції ЗАДАЧА 22 Дівчинка, 10 міс., Доставлена в педіатричне відділення на 1-й день захворювання зі скаргами на сухий нав'язливий кашель, підвищення температури до 37,4 ºС. Захворіла після контакту з хворим на ГРВІ старшим братом, 5 років. Проводилась інгаляція беридуала, без вираженого ефекту. Сімейний та особистий аллергоанамнез не обтяжений. При огляді: стан середньої тяжкості. Кашель, частий, малопродуктивний. Шкірні покриви бліді, чисті. Носове дихання помірно утруднене, незначні виділення з носу. Зів дещо гіперемований, чистий. Перкуторний звук з коробковим відтінком. При аускультації легень - дихання жорстке, сухі свистячі хрипи по всіх легеневих полях, більше на видиху, поодинокі хрипи. При диханні відзначається втягнення міжреберних проміжків. ЧД - 40 в хвилину. Серцеві тони гучні, ритмічні. ЧСС - до 120 в хвилину. Живіт м'який, безболісний при пальпації. Печінка, селезінка не збільшені. Фізіологічні відправлення в нормі. ЗАВДАННЯ Сформулюйте поперденій діагноз та основні клінічні синдроми Гострий обструктивний бронхіт 2.Який патогенез даного захворювання? 3.Які фактори, що привертають даного захворювання ви знаєте? 4.З якими захворюваннями необхідно провести диференціальну діагностику. Чи потребує дитина в додатковому обстеженні? Якщо так, то який план? 5. Призначте план лікування згідно клінічних протоколів МОЗ України ЗАДАЧА 23 Хлопчик 13 років, поступив з приступом важкої задишки, що не купірується інгаляціями сальбутамола. Другий день хворий на гостру респіраторну інфекцію (ГРВІ). Анамнез даного захворювання: 2 дні тому захворів на ГРВІ: температура тіла 38,3ºС, нежить, чхання, кашель. На 2-й день виникли часті напади задухи, приблизно кожні 3-4 години, з приводу чого брав еуфілін - по 0,5 табл. 3 рази на день, інгаляції з сальбутамолом - до 15-20 разів на день. Анамнез хвороби: страждає на бронхіальну астму з 5 років, загострення 2-3 рази на рік. Сімейний анамнез: у матері дитини - бронхіальна астма, у батька - поліноз. При огляді: стан тяжкий, положення вимушене - сидить, виражена експіраторна задишка, кашель сухий, непродуктивний. Грудна клітка бочкоподібної форми. Шкіра з сіруватим відтінком, холодна, акроціаноз. Відзначається втягнення міжреберних проміжків, яремної ямки, епігастрію. Задишка до 60 в 1 хвилину. Перкуторно над легенями коробковий звук, при аускультації дихання ослаблене, сухі свистячі хрипи в невеликій кількості. Межі серця не визначаються, тони приглушені, тахікардія, ЧСС 140 уд / хв. АТ 120/80 мм.рт.ст. Живіт м'який, селезінка та печінка не збільшені; олігурія ЗАВДАННЯ 1. Сформулюйте поперденій діагноз та основні клінічні синдроми 2. Які причини призвели до погіршення стану дитини. 3. Призначте лабораторне та інструментальне дообстеження 4. Призначте невідкладну терапію на даний період хвороби. 5. Основні напрямки базисної терапії в період між нападами. Контроль ефективності терапії. ЗАДАЧА 24 Дитині 2 дні. Маса тіла при народженні 4300 г. Пологи патологічні. Після народження голівки плода потуги припинилися, виникла загроза асфіксії. У цій критичній ситуації акушерка не знайшла іншого рішення проблеми, як виконати тракцію за голівку при фіксованих плечиках. Після народження дитини виявлено відсутність активних рухів правої руки. Спостерігали короткочасне порушення дихання. Об"єктивно: права рука нерухома, активні рухи відсутні. Пасивні — можливі, але викликають різке занепокоєння дитини. При поколюванні руки голкою дитина не реагує. Звужена щілина правого ока, звужена зіниця. Сухожильні рефлекси з правої верхньої кінцівки відсутні. В латеральній ділянці шиї й ключиці набряк тканин, пальпація болюча. ЗАВДАННЯ 1. Сформулюйте поперденій діагноз та основні клінічні синдроми 2. Які додаткові дослідження треба зробити? 3. Яке ортопедичне лікування буде застосовано? 4. Який прогноз можна зробити і коли? 5. Призначте план лікування згідно клінічних протоколів МОЗ України ЗАДАЧА 25 Хворий Володя М., 6 років, поступив в стаціонар зі скаргами на головний біль, набряки на обличчі, зміну кольору сечі («м'ясні помиї»). Хворіє протягом 3 днів. За 2 тижні до появи перерахованих симптомів переніс скарлатину. Хлопчик від першої вагітності, народився в строк масою 3600 р. Ріст і розвиток згідно віку. В анаменезі часті ангіни, ГРВІ, хворів на вітряну віспу. Об'єктивно: стан при поступленні важкий. Шкіра та видимі слизові оболонки бліді, чисті. Набряки на обличчя, попереку, нижніх кінцівок, гомілок та стоп. Температура тіла 37,5 ° C. Зів помірно гіперемований, мигдалики збільшені до II ступеня, пухкі. Межі серця - варіант норми. Тони серця ритмічні, акцентовані. АТ - 140/90 мм рт. ст. Живіт при пальпації м'який. Права частка печінки виступає з-під краю реберної дуги на 3,5 см. Селезінка не збільшена. Нирки не пальпуються, симптом Пастернацького - негативний з обох сторін. Об'єм виділеної сечі за добу - 300 мл, сечовипускання рідке, сеча червоного кольору. ЗАВДАННЯ 1. Сформулюйте поперденій діагноз та основні клінічні синдроми 2. Рекомендовані лабораторні та інструментальні дослідження 3. Диференційна діагностика 4. Можливі ускладнення. 5.Призначте план лікування згідно клінічних протоколів МОЗ України ЗАДАЧА 26 Хлопчик, 3,5 років, поступив до стаціонару з симптомами захворювання: затримка моторного (не стоїть, не ходить) і фізичного розвитку (відстає в рості та масі тіла, полідипсія і поліурія, вальгусна деформація нижніх кінцівок). Дитина від першої вагітності, доношена, пологи в строк, фізіологічні. За 1,5 року до настання вагітності і в перші 4 місяці вагітності мама мала контакт з аніліновими барвниками. Маса при народженні 3000 г, довжина 50 см. Грудне вигодовування до 1 року 3-х місяців. прикорм введений своєчасно. Дитина відставала в фізичному розвитку, перші зуби прорізалися у віці 1 р. Стан дитини важкий. Виражений інтоксикаційний синдром. Маса 8 кг, довжина 73 см. Шкірні покриви, губи, слизова оболонка порожнини рота сухі. Виражена полідипсія, п'є з жадібністю великими ковтками; плаче, тягнеться до води, соку; просить жестами. Вимовляє окремі слова. Тургор тканин знижений. Периферичні лімфовузли не збільшені. Лобові, тім'яні горби збільшені, пальпуються реберні «чотки», виражена Гаррісонова борозна. Дихання везикулярне. Межі серця в нормі. Тони серця ясні, скорочення ритмічні. АТ - 85/40 мм рт. ст. Живіт збільшений в об'ємі, печінка виступає з-під краю реберної дуги до 3,5 см. Пальпується край селезінки. УЗД нирок: відсутність правої нирки. Ліва нирка 5,4x2,5x0,8 см. Відсутність диференціювання коркового і мозкового шарів. Підвищена щільність тканин. ЗАВДАННЯ 1. Сформулюйте поперденій діагноз та основні клінічні синдроми 2. Ваш план дообстеження. 3. Диференціальний діагноз. 4. Призначте план лікування згідно клінічних протоколів МОЗ України 5. Прогноз. ЗАДАЧА 27 Дитині 6 років. Поступила у реанімаційне відділення з підозрою на інородне тіло дихальних шляхів. При огляді слизової оболонки зіву наступила зупинка дихання 1.Сформулюйте поперденій діагноз та основні клінічні синдроми 2. Провести об’єктивний обгляд дитини. 3. Визначитися з тактикою надання реанімаційних міроприємств 4. Провести реанімаційні маніпуляції на манекені. 5. Можливі ускладнення ЗАДАЧА 28 У породіллі 42 роки в терміні гестаці 32 тижні передчасні пологи. Новонароджений самостійно не дихає, наявні ознаки дистрес синдрому. Маса дитини при народженні 2000г, амнвіотичні води прозорі. Розпочаті реанімаційні заходи. 1. Сформулюйте поперденій діагноз та основні клінічні синдроми 2.Визначити реанімаційний статус, який потребує заходів. 3. Який медикаментозний та інструментальний супровід при здійсненні реанімаційного заходу згідно клінічних протоколів МОЗ України 4. Провести реанімаційні покрокові заходи на манекені. 5. Можливі ускладнення ЗАДАЧА 29 Новонароджена дитині від передчасних пологів (32 тижні). Маса при народженні 2400г, оцінка по шкалі Апгар на 1 хвилині -2 бали, на 5 хвилині 4 бали. Самостійне дихання відсутнє. Розпочато первинні реанімаційні заходи. Сформулюйте поперденій діагноз та основні клінічні синдроми Визначитися з тактикою надання реанімаційних міроприємств 3.Провести первинні реанімаційні маніпуляції на манекені 4.Спостереженні та тактика ведення новонародженого згідно клінічних протоколів МОЗ України 5. Можливі ускладнення ЗАДАЧА 30 Дівчинка 5 р. госпіталізована зі скаргами на задишку, надсадний кашель, дистанційні свистячі хрипи, субфебрильну температуру впродовж 3 діб. Подібні напади у дівчинки відзначались неоднаразово і зазвичай знімалися двома дозами інгаляції сальбутамолу. Теперішній напад продовжується 14 годин. Стан у динаміці різко погіршився. З анамнезу можна відмітити часті алергічні реакції, такі як кропив'янка, атопічний дерматит, алергічний риніт. Об’єктивний статус. Загальний стан важкий. Дитина різко збуджена. Задишка виражена, дихання шумне. Шкіра та видимі слизові бліді, з ціанотичним відтінком. Над легенями аускультативно вислуховується дифузні свистячі хрипи, в нижніх відділах послаблене дихання, ЧД = 45 за хв., ЧСС=130 уд. за хв. Сатурація О2=82%, пікова об'ємна швидкість видиху не реєструється. ЗАВДАННЯ: 1.Оцінити стан пацієнта та сформулювати попередній діагноз. 2.Визначитися з основними принципами невідкладної терапії. 3.Які реанімаційні маніпуляції показані. Продемонструйте виконання. 4. Призначте план лікування згідно клінічних протоколів МОЗ України 5. Можливі ускладнення |
