рентгенодиагностика в урологии - пытель. Рентгеноанатомия почек и мочевых путей, их уродинамика
 Скачать 4.31 Mb. Скачать 4.31 Mb.
|
|
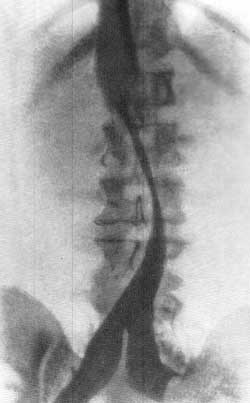
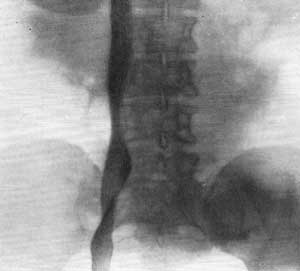
ПОЧЕЧНАЯ АНГИОГРАФИЯ Почечная ангиография, широко известная под названием транслюмбальной или трансфеморальной аортографии, была предложена Dos Santos в 1929 г. С 1942 г. этот метод исследования стал постепенно внедряться в урологическую практику. Особенно широко почечная ангиография стала применяться за последние 15 лет. Этому благоприятствуют высокое развитие техники, усовершенствование рентгеновской аппаратуры и специальных приспособлений, облегчающих исследование, а также наличие малотоксичных контрастных веществ, пригодных для ангиографии. Наряду с этим большая диагностическая ценность данного метода расширяет показания к его применению и увеличивает количество сторонников почечной ангиографии. В нашей стране почечная ангиография была внедрена в практику урологической клиникой II Московского медицинского института с февраля 1955 г. (А. Я. Пытель и Н. А. Лопаткин, 1956). Благодаря применению портативной приставки-кассеты для серийной почечной ангиографии, предложенной Н. А. Лопаткиным и А. П. Жирновым, этот метод сделался легко доступным и находит все большее и большее применение в практике урологических учреждений Советского Союза. В зависимости от способа введения в аорт контрастного вещества различаюттранслюмбальную аортографию (Dos Santos, 1929), когда заполнение рентгеноконтрастным веществом аорты и ее ветвей осуществляется путем пункции аорты со стороны поясницы (рис. 67), и ретроградную (трансфеморальную) аортографию (Ichikawa, 1938; Seldinger, 1953), при которой контрастное вещество вводят в аорту путем пункции бедренной артерии с проведением по ней катетера до уровня отхождения от аорты почечных артерий (середина тела I поясничного позвонка) (рис. 68). Эти два метода почечной ангиографии в настоящее время применяются чаще всего. 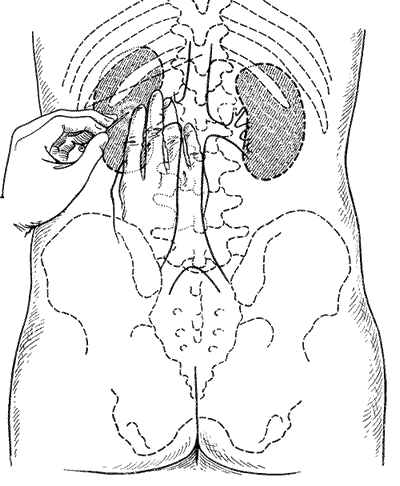 Рис. 67. Схема транслюмбальной почечной ангиографии. 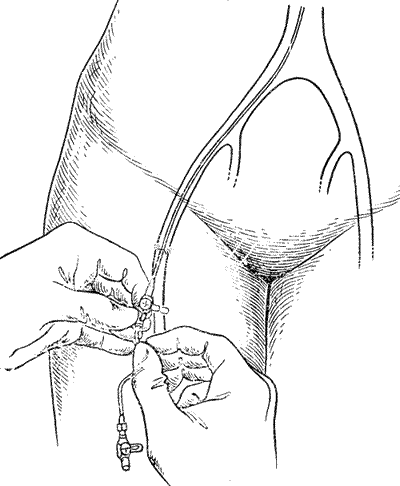 Рис. 68. Схема трансфеморальной почечной ангиографии по Сельдингеру. Почечная ангиография является ценным функциональным и морфологическим методом диагностики. Помимо выявления особенностей ангиоархитектоники, она позволяет определить функциональную способность почек в тех случаях, когда другими методами исследования сделать это не удается. Ее следует применять тогда, когда другие методы рентгенодиагностики не в состоянии установить характер заболевания. Почечная ангиография не исключает диагностических возможностей ретроградной пиелографии или экскреторной урографии; она дополняет их либо приходит им на смену там, где они оказываются несостоятельными. Показания. Почечная ангиография показана:
Противопоказания. Транслюмбальная пункция аорты противопоказана при резко выраженном атеросклерозе ее. Повышенная чувствительность организма к йоду и резко выраженный тиреотоксикоз, прогрессирующая тяжелая почечная недостаточность, тяжелая степень недостаточности печени, активный туберкулез легких и тяжелая степень сердечно-сосудистой недостаточности являются противопоказанием к почечной ангиографии. С целью выявления возможной идиосинкразии к йоду обязательно предварительное проведение пробы на скрытую повышенную чувствительность каждого больного к йоду. Техника транслюмбальной аортографии. За 30 минут до исследования больному делают инъекцию 1 мл 1 % раствора морфина и непосредственно перед исследованием 1 мл 1% раствора омнопона. Больного укладывают вниз животом на горизонтально расположенный рентгеновский стол с вытянутой вдоль туловища левой рукой и отведенной в сторону правой рукой, на которой регистрируют артериальное давление и пульс. Исследование производят под местной анестезией. Для почечной ангиографии не требуется какого-либо сложного технического оснащения. Она с успехом может быть выполнена при наличии рентгеновского аппарата типа УРДД-110 отечественного производства и простым кассетным приспособлением Н. А. Лопаткина и А. П. Жирнова, позволяющим произвести серийные снимки с очень короткими интервалами времени (3 снимка в 2 секунды). Первые две рентгенограммы производят в течение первых 2 секунд, т. е. во время введения в аорту контрастной жидкости, третью рентгенограмму — тут же после введения всего количества контрастной жидкости, четвертую — спустя 3—5 минут после первой. В качестве контрастного вещества применяют наши отечественные препараты — трийотраст (70%), кардиотраст (70%) и зарубежные — диодон (70%), гипак (70%), урокон (70%), диатризоат натрия (70%), дийодраст (70%) и др. Для получения четкого изображения сосудов почек вполне достаточно ввести в аорту 20—25 мл контрастной жидкости со скоростью 10 мл в секунду. Пункцию аорты производят иглой, имеющей длину 15 см и диаметр 1,8 мм. Пунктируют аорту со стороны поясницы, отступая влево на 8—9 см от остистых отростков позвонков и на 2—4 см от нижнего края XII ребра. Острие иглы должно направляться к телу I поясничного позвонка. На пути следования игла может встретить два костных препятствия. Первое препятствие на глубине 4—5 см обусловлено поперечным отростком позвонка; в этом случае иглу направляют более отвесно на 1 см, а затем придают ей прежнее направление к телу позвонка. Второе костное препятствие, обусловленное телом позвонка, может встретиться на глубине 8—9 см. В таком случае иглу оттягивают на 1—2 см назад и придают ей более отвесное направление, чтобы острие ее отошло в латеральную сторону и скользнуло по телу позвонка. При дальнейшем продвижении иглы на глубине 11 —15 см часто удается ощутить пульсацию аорты. После дополнительной анестезии раствором новокаина парааортальной клетчатки пунктируют аорту. Доказательством пункции аорты является ощущение провала, подобно проколу твердой мозговой оболочки при спинномозговой пункции. Тут же из иглы выбрасывается кровь пульсирующей струей. Во избежание тромбирования иглы и тромборбразования в сосудах вводят в аорту раствор гепарина (в разведении 10 000 единиц на 2 л физиологического раствора) в течение всего периода исследования. Этот раствор поступает в аорту по каплям из банки, подвешенной на высоте 1,5 м. Перед введением в аорту контрастной жидкости уровень стояния иглы контролируют тут же произведенной рентгенограммой. Затем,в аорту вводят 5 мл 0,5% раствора новокаина. Это предупреждает спазм аорты и ее ветвей, который может возникнуть в ответ как на пункцию аорты, так и на введение в нее контрастной жидкости. Только убедившись в соответствии избранной экспозиции данному больному и в правильном положении иглы по контрольной рентгенограмме можно вводить контрастную жидкость в аорту. Перед самым введением контрастной жидкости больному приказывают не дышать. Рентгенография начинается после того, как в аорту введено 10 мл контрастной жидкости. Вторую рентгенограмму производят немедленно в конце введения всего количества контрастной жидкости, третью — тут же вслед за второй. Последующие рентгенограммы производят через 1—5 минут, в зависимости от показаний. Иглу удаляют в два приема и только тогда, когда рентгенограммы проявлены и качество их отвечает нужным требованиям. В случае необходимости можно повторить введение контрастной жидкости в аорту, однако общее количество препарата не должно превышать 1 мл на 1 кг веса больного. Техника трансфеморальной аортографии. Этот вид почечной ангиографии может быть осуществлен либо путем обнажения и пункции бедренной артерии, либо путем чрескожной пункции ее (метод Seldinger). Мы пользуемся обоими вариантами, т. е. обнажением бедренной артерии в скарповском треугольнике и пункцией ее на глаз, либо чрескожной пункцией артерии с последующим введением в аорту сосудистого зонда и по нему контрастного вещества. Линейным разрезом в скарповском треугольнике рассекают кожу, подкожную клетчатку и фасцию бедра. Мышцы тупо раздвигают, благодаря чему обнажают бедренную артерию и вену. Бедренную артерию не следует мобилизовать циркулярно, а достаточно выделить переднюю ее стенку на протяжении 1,5—2 см. Артерию пунктируют сосудистым троакаром конструкции НИИЭХАИ. По троакару вводят в артерию полый зонд соответствующего диаметра, после чего троакар удаляют, а зонд постепенно продвигают вверх в аорту до уровня отхождения почечных артерий. Производят контрольную рентгенографию с целью определения уровня стояния верхнего конца сосудистого зонда в аорте. Затем по зонду вводят 5 мл раствора новокаина и вслед за ним рентгеноконтрастное вещество. Рентгенография должна начинаться с момента введения 7 мл контрастной жидкости. Последнюю вводят с максимальной быстротой. Периоды производства рентгенограмм те же, что и при транслюмбальной аортографии: в момент введения жидкости — 2 рентгенограммы, а третья в конце введения. Пункционная рана артерии обычно имеет маленький диаметр и требует наложения только одного шва на адвентицию с целью остановки кровотечения. Описанная методика значительно упрощает технику зондирования аорты, и делает ее легко доступной для врача и безопасной для больного. Метод Сельдингера (Seldinger, 1953), заключается в чрескожной пункции бедренной артерии специальной иглой и введении по ней проводника для продвижения по нему полого зонда в брюшную аорту. У больных артериальной гипертонией после удаления из сосуда катетера, несмотря на длительное прижатие места пункции, иногда наблюдаются межфасциальные и подкожные гематомы. После транслюмбальной аортографии, в зависимости от самочувствия больного, ему разрешают ходить на 2-е сутки, а после трансфеморальной аортографии — на 4-е сутки. На протяжении ближайших 3—5 дней следует производить больным обычные анализы мочи и крови. В результате серийной почечной ангиографии представляется возможность судить о четырех фазах циркуляции контрастной жидкости в почке и мочевых путях. Вначале получаем изображение почечных артерий и их ветвей — артериограмму(рис. 69), затем — изображение почечной паренхимы в виде плотной тени —нефрограмму(рис. 70), далее удается зафиксировать момент оттока по венам контрастной жидкости — венограммуи, наконец, экскреторную урограмму. Изучение всех стадий циркуляции контрастной жидкости в почке имеет большое диагностическое значение (рис. 71, 72, а, б). 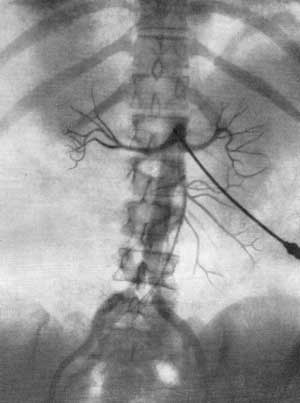 Рис. 69. Почечная ангиография (транслюмбальный метод). Мужчина 39 лет. Артериографическая фаза. Нормальные почечные артерии и их ветви. 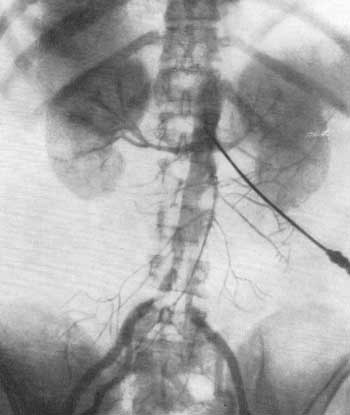 Рис. 70. Почечная ангиография (транслюмбальный метод). Мужчина 39 лет. Нефрографическая фаза. Нормальная функция почек. 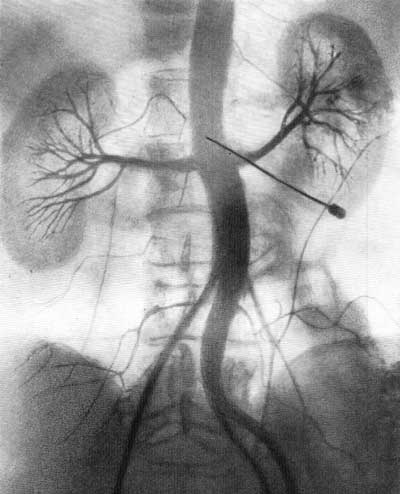 Рис. 71. Транслюмбальная почечная ангиография. Женщина 36 лет. Артериографическая фаза. 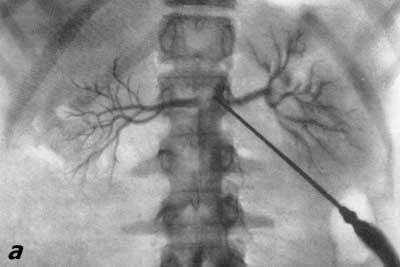 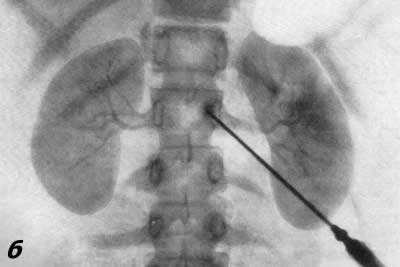 Рис. 72. Транслюмбальная почечная ангиография. Мужчина 34 лет. а — артериографическая фаза, нормальная; б — нефрографическая фаза, нормальная. Помимо приведенных двух видов почечной ангиографии, иногда прибегают к операционной почечной вазографии [ангиография на обнаженной во время операции почке по Alken и Sommer (1950)], но значительно чаще к селективной почечной ангиографии. При последней путем трансфеморального или трансбрахиального зондирования аорты и одной какой-либо почечной артерии с последующим введением в нее контрастного вещества удается получить избирательную ангиограмму одной почки (рис. 73). Этот метод ангиографии часто применяется в итальянских клиниках (Chiaudano, 1955; Malchiodi et al., 1957; Morino, 1960; Meinardi и Bubbio, 1962). Рис. 73. Селективная почечная ангиография (брахиально-аортальный метод). Нормальная ангиограмма (Meinardi, Bubbio, 1962). 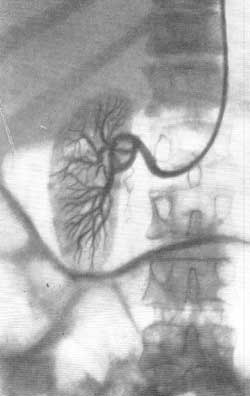 Удовлетворительными ангиограммами, на основании которых могут быть сделаны правильные диагностические заключения, являются такие, на которых видно равномерное заполнение контрастной жидкостью аорты и почечных артерий. При изолированном заполнении артерии той почки, в которой предполагается патологический процесс, исследование может считаться полноценным, если известно функционально-морфологическое состояние другой, противоположной почки на основании данных хромоцистоскопии, ретроградной пиелографии, экскреторной урографии. Заполнение контрастной жидкостью артерии только здоровой почки при незаполнении или неравномерном заполнении соответствующего отрезка аорты является показанием к повторному исследованию. Ангиографические признаки нормальной почки. Артериальное кровоснабжение почечной паренхимы состоит как бы из двух зон: передней, более обширной, и задней, менее обширной. Диаметр артериальных сосудов постепенно равномерно суживается от центра к периферии, при этом калибр сосудов в одноименных зонах почки одинаков. Наибольшая изменчивость сосудистой архитектоники отмечается на полюсах почки, с чем следует считаться при интерпретации ангиограмм, равно как и при резекции почки. Так, например, одна из основных ветвей почечной артерии может у ворот почки делиться на 2—3 сосуда, из которых каждый направляется к соответствующему отделу почки. Распределение артерий не всегда строго соответствует дольчатости, выраженной иногда у некоторых больных. Артерии в почке могут распределяться по магистральному и рассыпному типу. У одного индивидуума может наблюдаться тот и другой вид распределения артерий в почках. При почечной ангиографии, как и при всяком другом методе контрастной рентгенодиагностики в урологии, возможны те или иные осложнения. При надлежащей подготовке больного к ангиографии, правильной технике проводимого исследования, соответствующем выборе контрастного вещества и строгом соблюдении установленных показаний и противопоказаний к применению аортографии можно избежать тяжелых осложнений и летальных исходов. В этом убеждает наш личный опыт, а также анализ случаев грозных осложнений и летальных исходов, описанных в литературе. Как наблюдения урологической клиники II Московского медицинского института, так и данные литературы (Morino, 1960; Beall, Morris et al., 1961; Hartmann, 1962, и др.) показывают, что новейшие рентгеноконтрастные препараты, хорошо растворимые в воде и содержащие в молекуле не 2, а 3 атома йода, не оказывают пагубного воздействия на функцию почек, даже если функция их до аортографии была пониженной. Почечная ангиография — метод весьма ценный в тех случаях, когда другими общепринятыми способами рентгенодиагностики нельзя определить характер заболевания. При помощи аортографии удается весьма точно определить наличие добавочных почечных сосудов, их локализацию и распределение в почечной паренхиме. На ангиограммах возможно установить зону кровоснабжения отдельными сосудами, что важно при решении вопроса о геминефрэктомии или резекции почки при туберкулезе и камнях, а также при резекции добавочного сосуда по поводу гидронефроза. Так как аортография позволяет судить не только о почечной ангиоархитектонике, но одновременно и о функциональной способности почек, этот метод представляет гораздо больше возможностей, чем пневморетроперитонеум и др., чтобы установить точный диагноз многих почечных заболеваний. Опыт урологической клиники II Московского медицинского института показывает, что этот метод позволяет поставить диагноз, когда на основании других способов сделать это невозможно. У 30,3% обследованных больных диагноз был установлен только благодаря ангиографии, а у 13,2% на основании данных почечной ангиографии предварительный диагноз был отвергнут. Согласно данным Maluf и Cornelia (1955), диагностические ошибки при заболеваниях почек до применения аортографии составляли 17%, а при применении аортографии количество их снизилось до 6,4%. Согласно новейшим данным, этот процент снизился до 2,1—3 (Vogler к Herbst, 1958; Olsson, 1962; Beall et al., 1961). По нашим данным, общий процент диагностических ошибок при аортографии равен 2,8. Многие заболевания почек ангиографически характеризуются весьма специфическими признаками. Так, например, длягидронефрозахарактерно резкое сужение артерий и уменьшение их количества; изменения эти тем сильнее выражены, чем значительнее гидронефротическая трансформация.Опухоль(гипернефроидный рак) характеризуется грубым нарушением правильного распределения артерии в паренхиме почки, обрывом одной или нескольких ветвей магистральной почечной артерии, увеличением ее диаметра и беспорядочным скоплением контрастной жидкости в области опухоли в виде так называемых пятен-озер. Для более “молодых” новообразований почек характерна повышенная плотность тени на артериограммах соответственно локализации опухоли. Прикисте почкиимеет место как бы раздвигание ветвей почечной артерии с образованием бессосудистого участка. Аналогичная картина наблюдается и при поликистозных почках. Однако при них бессосудистых участков в почечной паренхиме имеется больше в зависимости от стадии патологического процесса. Соответствующие изменения ангиоархитектоники имеют место при почечных аномалиях, опухолях надпочечника и новообразованиях забрюшинного пространства. Аортография является методом, дающим самый низкий процент ошибок в диагностике опухолей почек и кист. Изучение почечной ангиоархитектоники чрезвычайно важно не только для диагностики почечных заболеваний, но и для правильного выбора оперативного пособия органосохраняющего характера. Так, на основании данных ангиографии получают представление о положении и направлении почечной артерии, о степени отклонения или сдавления аорты, о состоянии почечной вены и т. д., что позволяет выбрать лучший доступ к почечной ножке, например, при операции по поводу опухоли почки. Исключительно велика ценность ангиографии в установлении вида и локализации стеноза почечной артерии, ее облитерации, аневризматического расширения сосудов и т. д., что предрешает выбор соответствующего оперативного пособия при нефрогенной гипертонии. Аортография фактически предопределила развитие пластических операций на почечных сосудах и аорте, и мы являемся свидетелями блестящих успехов в лечении больных гипертонией, обусловленной стенозом почечной артерии. Аортография в сочетании с пневморетроперитонеумом позволяет диагностировать забрюшинные опухоли, особенно при применении стереоскопических снимков в комбинации с томографией. Аортография все чаще находит применение и у детей, в том числе у новорожденных. Чаще всего аортография детям производится при подозрении на аномалии почек и верхних мочевых путей, опухоли надпочечников. Техника исследования у них мало отличается от техники, применяемой у взрослых. Аортографию у детей предпочтительнее производить под наркозом. Walter и Goodwin (1953) рекомендуют комбинировать аортографию с пневморетроперитонеумом. Абдоминальная аортография — весьма ценный метод диагностики и заслуживает того, чтобы он значительно шире применялся в практике урологических учреждений. Внутривенная аортография. Этот вид аортографии заключается во введении полиэтиленового катетера в срединную локтевую вену и продвижении его на 8—10 см в направлении плеча. По катетеру быстро вводят 50 мл диатризоата натрия, меченного J131 (ренографин), затем 2 мл 76% стойкого раствора диатризоата натрия и 75 мл физиологического раствора. Время циркуляции контрастного вещества, содержащего меченый йод, от плечевой вены до брюшной аорты определяют при помощи сцинтилляционного скоростного счетчика. После этого с максимальной скоростью вводят по катетеру в вену контрастное вещество в количестве от 65 до 100 мл. Снимки брюшной полости производят через интервал, равный ранее определенному времени циркуляции контрастного вещества от плечевой вены до брюшной аорты (Bernstein, 1958; Steinberg, 1961). При помощи такой техники Greenspan et. al. (1959) произвели 158 абдоминальных аортографии. Более чем у 90% больных были получены достаточные для диагностики данные (при различных заболеваниях почек, аневризмах аорты, стенозе и облитерации аорты). Осложнения были отмечены у 2 больных в виде кратковременной тошноты, у 2 — головной боли и у 3 — флебита (в области плеча, где катетер находился длительное время). Сложность техники внутривенной аортографии и необходимость введения больному весьма больших количеств контрастного вещества при ней не сделали этот вид исследования распространенным в урологии. Венокавография и почечная флебография Венокавография представляет собой рентгенографическое исследование нижней полой вены, наполненной контрастным веществом. Помимо изображения основного ствола нижней полой вены в случае сдавления ее опухолью или при наличии тромбоза, могут быть выявлены почечные вены и коллатеральные венозные сосуды. Венокавография впервые была выполнена в 1935 г. R. Dos Santos, который с целью установления у больного проходимости нижней полой вены после ее ранения во время нефрэктомии и наложения сосудистого шва ввел в v. cava inf. в послеоперационном периоде торотраст через большую подкожную вену бедра. Однако внедрение венокавографйи в клиническую практику и дальнейшее ее совершенствование наступило 12 лет спустя и связано с именами Farinas (1947), O'Loughlin (1947), Oliver (1951), Kaufman et al. (1956), Lockhard с сотр. (1960) и др. В нашей стране Венокавография впервые стала применяться в урологической клинике II Московского медицинского института (А. Я. Пытель, 1959), а затем в урологической клинике I Московского ордена Ленина медицинского института (В. М. Вертепова и А. В. Иванов, 1963). Для получения изображения нижней полой вены применяют либо двустороннюю пункцию обнаженных оперативным путем бедренных вен, либо поясничную пункцию полой вены или чрескожную катетеризацию бедренных вен с введением в них по 15—20 мл двух- или трехатомных рентгеноконтрастных веществ. Наиболее простым способом венокавограммы является пункция обнаженной большой подкожной вены бедра с введением по ней сосудистого катетера в общую подвздошную вену. Этим способом мы пользуемся в клинике. Техника венокавографии. Венокавографию производят больному в положении на спине. Под местной новокаиновой анестезией обнажают в скарповском треугольнике v. saphena magna в области впадения ее в бедренную вену. На дистальный сегмент большой подкожной вены бедра накладывают кетгутовую лигатуру, выше которой вену вскрывают ножницами и вводят в нее полихлорвиниловый сосудистый катетер. Катетер медленно и осторожно продвигают вверх по бедренной, затем по наружной подвздошной вене в общую подвздошную вену, на высоту 15 см. По сосудистому катетеру вводят капельным путем физиологический раствор с растворенным в нем гепарином (5000 единиц гепарина на 1 л физиологического раствора) для предупреждения тромбообразования. Затем по катетеру впрыскивают в нижнюю полую вену 30 мл 50% раствора диодона или трийотраста. В этот момент больного просят глубоко вдохнуть и, натужившись, задержать дыхание на весь период производства трех снимков, т. е. в течение 3—4 секунд (феномен Вальсальвы). Снимки производят при помощи приставки Лопаткина — Жирнова. Если имеется необходимость получить при этом заполнение контрастной жидкостью и почечной вены, то слегка поворачивают туловище больного в правую или в левую сторону и несколько приподнимают головной конец. Такое положение больного облегчает заполнение соответствующей почечной вены рентгеноконтрастной жидкостью, имеющей весьма высокий удельный вес и распространяющейся в силу этого в более низко расположенные сегменты нижней полой вены. По окончании исследования извлекают из вены катетер и накладывают на нее, проксимальнее места пункции, кетгутовую лигатуру. На подкожную клетчатку и кожу накладывают швы. Помимо описанного метода венокавографии, применяют и другие методы. В тех случаях, когда необходимо получить изображение главным образом почечных вен, вводят сосудистый катетер в нижнюю полую вену высоко, до уровня впадения в нее почечных вен. Известен способ флебокавографии, когда катетер вводят в плечевую вену и затем через правое предсердие в нижнюю полую вену. Некоторые клиницисты применяют селективную катетеризацию почечной вены и селективную почечную флебографию (Dalla-Palma, Servello, 1956; Olsson, 1962). При селективной катетеризации вводят в почечную вену 10 —15 мл контрастного вещества. В результате этого получают хорошее ретроградное заполнение как основного ствола почечной вены, так и ее ветвей. На почечных флебограммах удается выявить изменения, характерные для того или иного почечного заболевания: туберкулеза почки, гидронефроза, поликистоза и др. Gospodinow и Topalow (1959) предложили почечную флебографию при помощи катетеризации левой семенной вены. Этот метод не получил широкого распространения из-за значительной трудности его выполнения и ограниченной диагностической ценности. Описан особый вид почечной флебографии, когда случайно при попытке произвести спленопортографию контрастное вещество оказалось введенным в почечную паренхиму. В результате этого на снимках отчетливо выявились изображения интерлобарных, аркадных и интерлобулярных вен, а также основного ствола почечной вены. Два таких наблюдения были описаны Leger, Proux и Duranteau (1957) и Olsson (1962). Хорошее изображение подвздошных вен и нижнего сегмента нижней полой вены можно получить при внутрикостной тазовой флебографии. Нормальная флебокавограмма. Тень нижней полой вены проецируется на правую часть позвоночника. Она имеет ровные контуры диаметром 1,5— 3 см. Нижняя полая вена широко анастомозирует со спинальными и другими венами забрюшинного пространства — редуктами кардинальной системы. Эти вены на рентгенограммах отчетливо выявляются в случае опухолевой компрессии или тромбоза нижней полой вены. При феномене Вальсальвы контрастное вещество из нижней полой вены легко проникает ретроградно в почечную вену и это может быть зафиксировано на рентгенограмме. Помимо тени нижней полой вены, бывают видны тени подвздошных вен. При сдавлении нижней полой вены опухолью почки или надпочечника либо конгломератом увеличенных лимфатических узлов (например, метастазами злокачественной опухоли яичка) на венокавограмме выявляются округлые или овальные дефекты наполнения полой вены, деформация или смещение ее (рис. 74,75). Вено-кавография хорошо выявляет коллатеральное кровообращение, развивающееся, например, в результате тромбоза нижней полой вены или закупорки ее опухолевыми узлами, растущими из почки или соседних с ней органов. Нижняя полая вена может быть оттеснена в противоположную от опухоли сторону и сдавлена новообразованием. В случае препятствия к оттоку крови по нижней полой вене контрастное вещество из одной подвздошной вены затекает в другую подвздошную вену — рефлюкс в подвздошную вену противоположной стороны.
Помимо этого, в случае сдавления общей подвздошной вены лимфатическими узлами, содержащими метастазы, например семиномы, на рентгенограмме может быть выявлен симптом “наконечника флейты”, обусловленный дефектами наполнения и деформацией вены. Показаниями к венокавографии являются:
Следует иметь в виду, что полная закупорка нижней полой вены ниже уровня почечных вен обычно легко переносится больными. Часто она дает лишь незначительные болезненные симптомы благодаря наличию обширных глубоких венозных коллатералей. Поэтому венокавография в таких случаях может во многом содействовать постановке правильного диагноза. Радикальные операции при почечных опухолях могут иногда потребовать удаления участка полой вены или удаления из нее опухолевых тромбов. Венокавография и здесь может дать ценные для планирования оперативного вмешательства данные. Обнаружение ретроперитонеальных метастазов опухолей мочеполового тракта посредством венокавографии может серьезно изменить прогноз или предотвратить неэффективное оперативное вмешательство. Венокавография находит применение и в гинекологической практике для диагностики опухолей матки и новообразований таза и забрюшинного пространства (Helander, Lindbom, 1959). Противопоказаниями к кавографии и почечной флебографии являются повышенная чувствительность к органическим йодистым препаратам, наличие острого тромбофлебита таза или нижних конечностей, глубокие нарушения функций печени и почек. При строгом соблюдении противопоказаний к кавографии и почечной флебографии обычно не приходится наблюдать никаких осложнений, за исключением небольших болей при экстравазации контрастного вещества в месте пункции бедренной вены. ТАЗОВАЯ ФЛЕБОГРАФИЯ И АРТЕРИОГРАФИЯ
Тазовая флебография Тазовая флебография внедрена в клиническую практику в 1946— 1950 гг. de la Pena, Amselem, Guilhem et Baux и др. В основу ее методики были положены классические венографические исследования анатома Batson, опубликованные в 1940 г. Batson показал, что контрастная жидкость, будучи введена в глубокую тыльную вену полового члена, быстро и легко выполняет венозные сплетения таза. Первая опубликованная работа о клиническом применении тазовой флебографии принадлежит Estella (1947). В отечественной литературе первое сообщение о тазовой флебографии было сделано в 1960 г. Г. И. Мгалоблишвили, представившим анализ тазовых флебограмм, произведенных в урологической клинике II Московского медицинского института. К настоящему времени в этой клинике произведено 212 внутрикостных флебографии таза. За последнее десятилетие тазовая флебография находит частое применение не только в урологической, но и в гинекологической практике, особенно для распознавания новообразований мочевого пузыря и внутренних гениталий (Г. И. Мгалоблишвили, 1960, 1963; Oliver, 1951; Zeman, 1955; Kucera, 1956, 1957; Fischer, Dalali, 1954; Diaz Bruzual, 1961; Л. А. Рознерица, 1963; И. М. Грязнова с соавт., 1964). Основными путями введения рентгеноконтрастной жидкости для тазовой флебографии являются интравенозный и внутрикостный. К интравенозным путям относятся бедренные вены, глубокая и поверхностная тыльные вены полового члена или клитора и венозные сосуды кавернозных тел члена. К внутрикостным путям относятся вены костного мозга тазовых костей (лобковых, седалищных, подвздошных и крестца) и вертелов бедра. Так как при введении контрастной жидкости в поверхностную тыльную вену полового члена не удается в достаточной степени заполнить венозные сплетения таза, в том числе венозные сплетения вокруг пузыря, предпочитают вводить контрастное вещество в глубокую тыльную вену полового члена. Перед производством флебографии необходимо провести пробу на чувствительность больного к йодистым препаратам, чтобы избежать возможной аллергической реакции (накануне исследования внутривенно вводят 1 мл рентгеноконтрастного препарата, того самого, который предназначается для флебографии). Введение контрастной жидкости в глубокую тыльную вену полового члена. По наполнении мочевого пузыря 200 мл кислорода производят под местной новокаиновой анестезией небольшой разрез кожи и клетчатки посередине тыльной поверхности полового члена, отступая приблизительно на 1,5—2 см от корня его. Найдя v. dorsalis penis profundae, вводят в нее вначале 10 мл 0,5% раствора новокаина, а затем 20 мл 50—70% трийотраста или кардиотраста. Первый снимок производят в момент введения контрастного вещества, второй— тут же после введения его, третий — через 3—5 секунд, четвертый — через 10 секунд. Введение контрастной жидкости в кавернозные тела полового члена — кавернозография. Под местной новокаиновой анестезией пунктируют кавернозные тела полового члена и медленно вводят в них физиологический раствор поваренной соли. Если физиологический раствор проходит в кавернозные тела свободно, то через ту же иглу вводят 15—20 мл 50% раствора трехатомного рентгеноконтрастного вещества, под конец вливания которого производят три рентгенограммы. Этот метод тазовой флебографии для распознавания заболеваний вен таза применяется весьма редко. Он находит применение преимущественно для уточнения локализации участков фибропластической индурации полового члена (Hirtl, 1962), а также перед пластическими операциями на половом члене по поводу так называемого перелома члена, травм его. Введение контрастной жидкости в костный мозг горизонтальной ветви лобковых костей. За последние 7 лет мы пользуемся исключительно этим методом, так как для распознавания бластоматозных поражений мочевого пузыря, простаты и магистральных вен таза он является наилучшим. Такого же мнения придерживаются многие урологи и хирурги (Salzman, Weise, 1960; Diaz Bruzual, 1961; Olsson, 1962, и др.). По наполнении мочевого пузыря кислородом (200 мл) вводят в обе лобковые •кости под местной новокаиновой анестезией иглы Дюфо с мандреном при помощи молоточка, либо спицу при помощи дриля Киршнера. По удалении мандрена отсасывают шприцем из костного мозга немного крови, что служит доказательством нахождения иглы в костном мозгу. В костный мозг вводят сначала 0,25% раствор новокаина с гепарином, а затем контрастное вещество. Наиболее целесообразно для тазовой флебографии пунктировать костный мозг лобковых костей при помощи специального аппарата — импульсного соленоида (Г. И. Мгалоблишвили, Л. П. Панин и Г. И. Карвацкий, 1960). Преимущество этого аппарата заключается в том, что иглы безболезненно и мгновенно вводятся в кость на необходимую глубину. Отступя на 2 см кнаружи от середины симфиза, нащупывают наиболее выступающую часть лобковой кости с каждой стороны и в этой области анестезируют кожу, клетчатку и надкостницу 0,25% раствором новокаина. Затем в строго перпендикулярном направлении .при помощи указанного выше импульсного соленоида вводят иглы, содержащие боковые отверстия, на глубину 2,5—3 см. Установив путем аспирации наличие в шприце крови, что указывает на нахождение игл в губчатом веществе, вводят по ним медленно в костный мозг с каждой стороны по 15 мл 0,5% раствора новокаина, а затем по 10 мл раствора гепарина (1:1000). Этим предупреждается свертывание крови и спазм сосудов. Затем быстро вводят в лобковые кости с каждой стороны по 15 мл 70% трийотраста или кардиотраста и производят снимки. Во время введения контрастного вещества больному предлагают сделать 2 раза глубокий вдох и, вдохнув, задержать дыхание и натужиться. Благодаря этому повышается давление в системе нижней полой вены и облегчается проникновение рентгеноконтрастного раствора в венозные сплетения таза. Первый снимок производят тотчас по введении контрастного вещества в губчатое вещество лобковых костей, второй — через одну секунду и третий — через 3 секунды. Если необходимо иметь экскреторную урограмму, то делают снимок через 5 минут после внутрикостного введения контрастного вещества, а при необходимости нисходящей цистограммы — снимок через 15—20 минут. По извлечении игл кладут на 2 часа мешочек со льдом на область лобковых, костей. Преимущество внутрикостного метода флебографии перед внутривенным заключается в следующем:
Помимо этого, у женщин внутрикостный метод флебографии является почти единственным, если не считать возможность введения у них контрастного вещества в пещеристые тела клитора. Показания к тазовой флебографии. Флебографию производят для определения степени прорастания мочевого пузыря злокачественной опухолью, а также инфильтрации ею околопузырной клетчатки и соседних органов. Это необходимо для решения вопроса о возможности выполнения той или иной операции, например расширенной резекции мочевого пузыря с уретероцистонеостомией, цистэктомии (Г. И. Мгалоблишвили, 1960; Guilhem et Baux, 1954; Zeman, 1955; Garlsson с сотр. 1961). To же относится и к раку предстательной железы. Благодаря флебографии удается определить наличие или отсутствие метастатических лимфатических узлов в области крупных венозных сосудов таза, а также выявить рецидив злокачественной опухоли пузыря и его распространение. Флебография позволяет установить причину венозного стаза в тазовой области и нижних конечностях, распознать тромб, его локализацию и протяженность в крупных тазовых венах (Kahr, 1953; Salzman u. Weise, 1960; Diaz Bruzual, 1961) На флебограммах, особенно выполненных внутрикостным методом, удается получить хорошее изображение висцеральных и париетальных вен таза: запирательных венозных сплетений, системы надлобковых и позадилобковых вен, вен санториниева сплетения, основных стволов подчревных вен, общих подвздошных вен, нижнего сегмента полой вены, системы крестцовых вен, подвздошно-поясничной вены. Помимо этого, иногда удается получить на рентгенограмме изображение внутренних срамных вен, седалищных и ягодичных вен, а также проксимальных отрезков бедренных вен. При интерпретации тазовых флебограмм в зависимости от путей введения рентгеноконтрастного вещества необходимо учитывать:
При тазовой внутрикостной флебографии контрастное вещество с самого начала выполняет венозные запирательные сплетения, пузырное сплетение (plexus Santorini) с венами, окружающими шейку пузыря и находящимися в связи с plexus prostaticus и plexus pudendalis, которые отливают кровь во внутренние подвздошные вены. В результате наполнения мочевого пузыря кислородом достигается хорошее расширение вен околопузырного венозного сплетения. При сравнении правой половины венозных сосудов таза с левой половиной выявляется более сложный венозный отток с левой стороны. Справа венозный отток более простой; помимо наполнения контрастной жидкостью vv. obturatoria, hypogastrica, plexus Santorini, v. iliaca ext., v. cava inferioris, иногда на рентгенограмме выявляется изображение пресакральных вен. Слева, помимо аналогичных, только что перечисленных вен, оказываются заполненными контрастной жидкостью пресакральные анастомозы, функционирующие слева направо. Это обстоятельство имеет значение в диагностике тромбоза вен и в распознавании далеко зашедшей раковой инфильтрации стенок пузыря. На рис. 76, 77, 78, 79 представлены нормальные тазовые флебограммы при различных видах введения рентгеноконтрастного вещества. 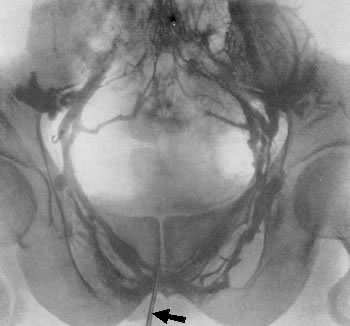 Рис. 76. Тазовая флебограмма. Нормальная архитектоника тазовых вен. Контрастное вещество введено в глубокую тыльную вену полового члена (показано стрелкой). 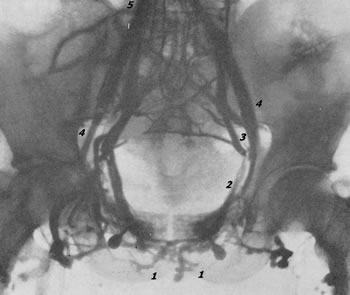 Рис. 77. Нормальная тазовая флебограмма. Контрастное вещество в количестве 60 мл введено в обе лобковые кости. 1 — plexus Santorini; 2 — v. obturatoria; 3 — v. hypogastrica; 4 — v. iliaca externa; 5 — v. iliaca communis. 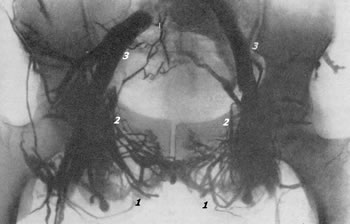 Рис. 78. Нормальная тазовая флебограмма. Контрастное вещество в количестве 60 мл введено в оба седалищных бугра. 1 — plexus Santormi; 2 — v. obturatoria; з — v. iliaca communis. 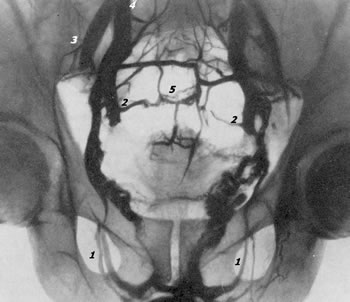 Рис. 79. Нормальная тазовая флебограмма. Контрастное вещество в количестве 30 мл введено в кавернозное тело полового члена. 7 — v. obturatoria; 2 — v. hypogastrica; 3 — v. iliaca externa; 4 — v, iliaca communis; 5 — plexus presacralis. Необходимо отметить, что даже в норме часто не удается на флебограммах получить четкого изображения таких висцеральных сплетений таза, как заднепузырное и крестцовое. Зато всегда получается отчетливое изображение санториниева сплетения, особенно его переднего отдела, и париетальных сплетений таза. На флебограммах в случае опухоли мочевого пузыря, инфильтрирующей его стенки, удается видеть слабое наполнение венозной сети соответственно области опухоли, сдавление вен и развитие в окружности опухоли мелкой венозной сети. При сравнении одной стороны с другой обнаруживается значительно выраженная асимметрия венозной архитектоники. Однако флебографии не в состоянии выявить степень прорастания пузыря опухолью при локализации ее на передней стенке и в области верхушки пузыря. Как известно, наибольшие затруднения в установлении показаний к радикальному оперативному лечению по поводу злокачественных новообразований мочевого пузыря приходится испытывать в тех случаях, когда опухоль располагается на дне пузыря, в области мочеточниковых устий, вовлекая их в бластоматозный процесс. В таких затруднительных случаях решить эту задачу помогает тазовая флебография, и в этом ее большое преимущество перед другими рентгенодиагностическими методами. Тазовая флебография может оказаться полезной и при назначении больным раком мочевого пузыря и других тазовых органов лучевой терапии в тех случаях, когда необходимо определить точное месторасположение пораженных местастазами лимфатических узлов. Для изучения взаимоотношений лимфатической и венозной сосудистой системы таза и паховых областей Battezzati, Belardi, Donini и Becchi (1963) предложили сочетанную лимфофлебографию по следующей методике. В лимфатические коллекторы стопы и тыла полового члена вводят 8—10 мл маслянистого рентгеноконтрастного вещества. Инъекцию производят под давлением со скоростью 0,3 мл в минуту. К концу инъекции производят 2 рентгеновских снимка таза в прямой и косой проекции. Затем приступают к тазовой флебографии: под местной новокаиновой анестезией по игле, введенной в лобковую кость на 1 см ниже верхнего края и 1 см латеральнее симфиза, вводят водорастворимое контрастное вещество в количестве 15—20 мл в течение 10—15 секунд. К концу инъекции производят 2 снимка в течение 15 секунд. Рентгенографическое исследование левой семенной вены при варикоцеле Gosfay (1959) и Vassilev (1962) предложили флебографию v. spermatica interna для распознавания заболеваний левой почечной вены у больных, страдающих так называемым идиопатическим варикоцеле. Этот метод с успехом может быть использован также для местной гепаринизации венозного спленоренального анастомоза и для изучения его функции. До исследования необходимо провести пробу на чувствительность Организма к йодистым рентгеноконтрастным препаратам. Под местной новокаиновой анестезией у наружного отверстия пахового канала обнажают небольшим разрезом v. spermatica interna, затем ее пунктируют и вводят по ней 50 % раствор йодурона или 50 % раствор диодона в количестве 10—15 мл. Контрастное вещество заполняет систему v. spermatica interna и венозные сплетения, анастомозирующие с ней. Различают следующие 5 рентгенологических симптомов, указывающих на различные степени застоя в левой почечно-семенной венозной системе:
Vassilev показал, что левая семенная вена в области пахового канала бедна коллатералями. Флебография семенной вены - ценный метод, облегчающий дифференциацию идиопатического и симптоматического (опухоль почки, забрюшинного пространства и др.) варикоцеле и содействующий выбору надлежащего метода оперативного лечения. Тазовая артериография За последние годы тазовая артериография находит применение в урологической, но много чаще в акушерско-гинекологической практике для распознавания новообразований органов малого таза, патологии плаценты и др. (Macarini, Scursatone, Zinicola, 1959; Solish, Masterson, Hellman, 1961 j Lang, 1963). Методика тазовой артериографии аналогична чрескожной трансфеморальной аортографии по Сельдингеру. В зависимости от показаний применяют одно- и двустороннюю пункцию бедренных артерий с введением в них рентгеноконтрастных веществ. При злокачественных новообразованиях мочевого пузыря этот метод позволяет точно установить не только локализацию опухоли, но и степень инфильтрации ею стенки пузыря и окружающих тканей. В гинекологической практике тазовая артериография позволяет в трудных для распознавания случаях дифференцировать доброкачественные новообразования от злокачественных опухолей матки, яичников и соседних с ними органов. |