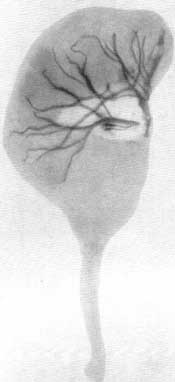
рентгенодиагностика в урологии - пытель. Рентгеноанатомия почек и мочевых путей, их уродинамика
 Скачать 4.31 Mb. Скачать 4.31 Mb.
|
|
НЕСПЕЦИФИЧЕСКИЕ ВОСПАЛИТЕЛЬНЫЕ ЗАБОЛЕВАНИЯ ПОЧЕК И ВЕРХНИХ МОЧЕВЫХ ПУТЕЙ Неспецифические воспалительные заболевания почек и верхних мочевых путей встречаются весьма часто. В их распознавании рентгенодиагностическим методам принадлежит одно из основных мест. В группу неспецифических воспалительных заболеваний почек и верхних мочевых путей входят:
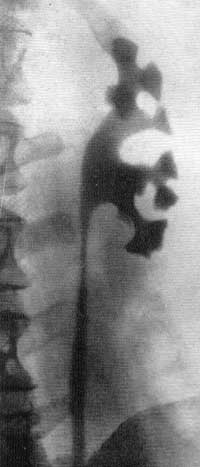
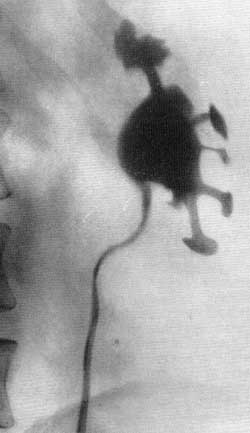
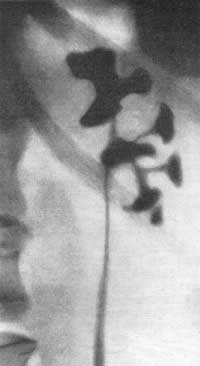
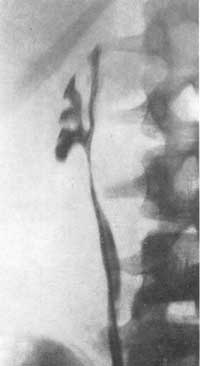
Смотри также: Наличие газа в мочевых путях ОСТРЫЙ ПИЕЛОНЕФРИТ У больных острым пиелонефритом на обзорном снимке одна из почек оказывается несколько увеличенной в объеме: в среднем на 1,5 см в длину и в ширину. Тень почки кажется как бы разбухшей. Экскреторная урография позволяет получить дополнительные данные относительно состояния почек и мочевых путей. При остром пиелонефрите функция пораженной почки часто оказывается нарушенной. По наблюдениям Olsson (1962), у большинства больных острым пиелонефритом в начальных периодах заболевания весьма незначительно нарушается функция пораженной почки. Согласно нашим наблюдениям, у большинства больных на урограмме отсутствует тень мочевыводящих путей с пораженной стороны или же выполнение их контрастным веществом наступает позже, чем на здоровой стороне. Обзорная рентгенограмма устанавливает нечеткость или отсутствие контура поясничной мышцы, иногда диффузное затемнение на месте почки, пораженной острым воспалительным процессом, часто —“ореол разрежения” вокруг пораженной почки вследствие отека околопочечной клетчатки, а также небольшой сколиоз в сторону поражения. На ретроградной пиелограмме и экскреторной урограмме отмечается подчеркнутая резкость контуров почечной лоханки и малых чашечек, что является свидетельством фиксации почки в отечной и воспалительной околопочечной клетчатке. Как при паранефрите, так и при остром пиелонефрите, протекающем с воспалительным отеком околопочечной клетчатки и почечного синуса, на ретроградной пиелограмме или экскреторной урограмме отмечается резкое ограничение движений либо полная неподвижность почки при дыхании больного. Особенно рельефно этот признак выявляется на двусторонней ретроградной пиелограмме, сделанной при дыхании, в то время как на здоровой стороне отмечается удвоение теней лоханки и чашечек при диапазоне их смещения на 2,5—4 см, на больной стороне тени лоханки и чашечек как при глубоком вдохе, так и выдохе не смещаются и остаются на одном и том же месте либо смещение теней весьма незначительное — на 0,5—1 см (рис. 152). Для определения этого феномена — подвижности, сменяемости почек — следует производить два снимка на одной пленке во время глубокого вдоха и выдоха. Рис. 152. Двусторонняя ретроградная пиелограмма. Мужчина 39 лет. Правосторонний острый пиелонефрит. Снимок сделан на одной пленке при вдохе и выдохе. Справа подвижность почки резко ограничена, слева — удвоение теней лоханки и чашечек, указывающее на нормальную подвижность почки. 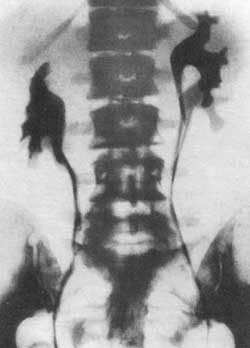 КАРБУНКУЛ ПОЧКИ Если перинефритические изменения являются умеренными, то карбункул почки на обзорном снимке может быть виден как очаговое выпячивание контура почки или как увеличение размеров ее. Выпячивание контура почки, обусловленное карбункулом, может комбинироваться с изменениями в параренальной клетчатке. Изменения на обзорной рентгенограмме могут в таком случае быть подобны тем, которые наблюдаются при опухолях, инфильтрирующих околопочечную клетчатку. Пиелография и урография могут дать ценные сведения о распространении воспалительного процесса в почке. Карбункул почки пиелографически выявляется феноменом сдавления чашечки и лоханки либо ампутацией одной или нескольких чашечек подобно опухоли почки; иногда отмечается смещение почки (рис. 153, а). 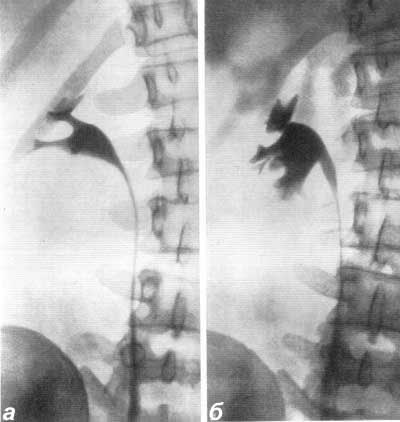 Рис. 153. Ретроградная пиелограмма. Женщина 28 лет. Карбункул правой почки, а — до лечения антибиотиками большой воспалительный инфильтрат сдавил лоханку и отодвинул кверху нижнюю чашечку; б — спустя 11 дней от начала лечения; инфильтрат рассосался. Урография и пиелография могут показать не только симптомы экспансивного процесса в почке, но и признаки дискинеза лоханки и мочеточника (сильные сокращения с быстрым опорожнением верхних мочевых путей), которые не наблюдаются при невоспалительных процессах. Если карбункул, абсцедируясь, вскроется в лоханку или чашечку, на пиелограмме за пределами чашечно-лоханочной системы можно обнаружить дополнительные тени в результате заполнения полости распавшегося карбункула контрастной жидкостью. Если же произойдет рассасывание воспалительного инфильтрата в почке, вызванного карбункулом, то на пиелограмме это будет выявляться восстановлением морфологического вида чашечно-лоханочной системы (рис. 153, б). По мнению Olsson (1962;, полезной для диагностики может оказаться почечная ангиография. Автор наблюдал у больных с большим почечным абсцессом на ангиограмме в артериальной фазе смещение сосудов, а на нефрограмме дефект наполнения, напоминающий кисту или туберкулезную каверну. Карбункул почки может выявляться на ангиограмме гиперваскулярным очагом в почечной тени, наподобие того, какой иногда приходится наблюдать в отдельных частях почки при пиелонефрите. Гиперваскулярная зона карбункула может локализоваться в большой хорошо отграниченной части почки. Сосуды в гиперваскулярной зоне нормальны и совершенно не напоминают сосудов, встречаемых в узлах злокачественной опухоли. При остром и подостром пиелонефрите весьма часто на пиелограммах чашечки, лоханка и верхняя часть мочеточника оказываются вытянутыми и равномерно суженными в результате воспалительной инфильтрации почечной паренхимы, почечного синуса и стенок мочеточника. ПАРАНЕФРИТ Паранефритический процесс может распространиться вокруг почки, но в большинстве случаев он локализуется по задней поверхности ее и в нижней части. Эта особенность обусловлена анатомическим строением жировой капсулы почки, которая по задней стороне почки много массивнее, а также тем, что больные обычно долгое время лежат на спине. Рентгенологические данные значительно варьируют в зависимости от патологоанатомических особенностей процесса и стадии болезни. Течение болезни можно проследить динамически, периодически проводимыми рентгенологическими исследованиями. У больных паранефритом при рентгеноскопии грудной клетки обнаруживают ограниченную подвижность или полную неподвижность диафрагмы на стороне поражения, а иногда выпот в плевральном синусе. Обзорная рентгенограмма устанавливает неясность контура или полное отсутствие контура поясничной мышцы, иногда диффузное затемнение в области почки, значительный метеоризм. Довольно часто имеет место искривление поясничного отдела позвоночника в сторону поражения в результате мышечной контрактуры. Иногда в области гнойника на рентгенограмме виден газ вследствие деятельности гнилостной флоры. Чаще всего это наблюдается у больных, страдающих диабетом. Если гной в абсцессе густой, то таз виден в виде маленьких пузырьков. Иногда в зоне абсцесса бывает видна тень камня, который мигрировал за пределы почки или мочеточника. Если абсцесс вызван металлическим осколком или пулей, то они могут располагаться в центре гнойника. Поскольку паранефритический очаг чаще всего локализуется по задней поверхности почки, то целесообразно производить снимки и в боковой проекции. При ретроградной пиелографии обнаруживают смещение почки и верхней части мочеточника кнаружи и книзу, подчеркнутую резкость контуров почечной лоханки и малых чашечек вследствие фиксации почки воспалительным околопочечным инфильтратом. Пиелография, произведенная во время дыхания, показывает или полное отсутствие, или резкое ограничение подвижности почки. Следует помнить, что указанные симптомы могут наблюдаться и при других патологических процессах в почке и в околопочечной клетчатке, однако признак резкого ограничения подвижности почки при соответствующей клинической картине патогномоничен для паранефрита и перинефрита; он наблюдается уже в ранйие периоды болезни. Этот признак используют с 1938 г., когда он был предложен Hilgenfeldt. Иногда при наличии паранефрита рентгенографически может быть выявлен деструктивный процесс в костной системе в виде спондилита, остеомиелита ребра или поперечных отростков позвонков. Такой остеит может быть причиной образования параренального абсцесса. Однако Изменения в костном скелете могут быть вторичными — вызванными самим гнойником околопочечной клетчатки. ХРОНИЧЕСКИЙ ПИЕЛОНЕФРИТ Рентгенологические методы исследования играют большую роль в распознавании хронического пиелонефрита, который может быть одно- и двусторонним. На экскреторных урограммах в начальных стадиях пиелонефрита можно отметить уменьшение концентрационной способности почки и замедленное выделение ею контрастного вещества, как следствие нарушенного тонуса лоханки, чашечек и мочеточника. На серийных урограммах и ретроградных пиелограммах удается в начальных стадиях пиелонефрита обнаружить у 20% больных локальные спазмы чашечно-лоханочной системы. Эти спазмы чаще всего наблюдаются в области верхних чашечек; они соответствуют месторасположению сфинктера Диссе в области шейки малых чашечек и могут продолжаться 20 и более секунд. Olsson (1962) указывает, что вследствие частых спазмов чашечек бывает трудно получить четкий снимок чашечно-лоханочной системы. Такой гиперкинез почечных чашечек отчетливо выявляется урокимографией. В ранних стадиях хронического пиелонефрита часто приходится наблюдать пиелоренальный рефлюкс (тубулярного вида) и не только при ретроградной пиелографии, но и при экскреторной урографии с компрессией (А. Я. Пытель, 1959). Далее обнаруживается нежная деформация чашечек и лоханки в виде небольших дефектов наполнения, обусловленных отеком и инфильтратом их стенок. С течением времени спастическая стадия переходит в гипотоническую и затем атоническую стадию, поскольку снижение нервно-мышечного тонуса мочевых путей прогрессирует. Это приводит к расширению чашечно-лоханочной системы и мочеточника. Такая гипотония с замедленным сокращением верхних мочевых путей наблюдается у 72% больных хроническим пиелонефритом. В этой фазе болезни на экскреторной урограмме можно наблюдать краевой симптом псоаса. Постепенно начальные отделы чашечек становятся округленными, форниксы деформируются, конусы сосочков исчезают и концы чашечек принимают грибовидную округленную форму (рис. 154, 155, 156). Иногда вследствие большого деструктивного процесса в почечной паренхиме чашечки, удлиняясь и вытягиваясь, достигают поверхности почки. Изменения со стороны паренхимы почки рентгенологически обычно обнаруживаются только в развившейся фазе болезни, когда интерстициальная ткань почки оказывается пораженной на значительном протяжении. Инфильтративная стадия характеризуется картиной далеко отодвинутых друг от друга атонических чашечек и увеличением почечной ткани (см. рис. 155). Раздвигание чашечек особенно заметно в области их шеек при наличии одновременно шаровидно расширенных форникальных их отделов и атрофии сосочков (см. рис. 156). По мере прогрессирования пиелонефритического процесса малые чашечки постепенно сближаются, происходит как бы сжатие их и лоханки в результате склероза, атрофии почечной ткани и почечного синуса. Взаимное приближение чашечек и вертикальное положение почки указывают на начинающееся сморщивание почки (рис. 157, 158). Пиелографически эту фазу пиелонефрита иногда трудно отличить от гипоплазии почки, особенно если такая почка вторично инфицирована. Лишь с течением времени, когда возникнут очаги деструкции в сосочках и резкое сужение чашечек со значительной деформацией лоханки, рентгенологически диагноз пиелонефрита не вызывает сомнений (рис. 159). К сожалению, это позднее распознавание.
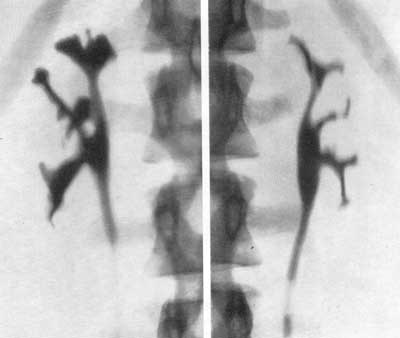 Рис. 159. Ретроградная пиелограмма. Женщина 20 лет. Двусторонний хронический пиелонефрит с исходом в сморщивание (больше поражена левая почка). Конечная стадия хронического пиелонефрита характеризуется картиной сморщенной почки. Длина такой почки обычно достигает 4—6 см, а ширина до 3 см. Поверхность почки неровная; иногда в склерозированной почечной паренхиме обнаруживаются кальцификаты. В этой стадии выделение контрастного вещества при экскреторной урографии либо резко замедлено, либо отсутствует. Ретроградная пиелограмма сморщенной почки может напоминать нормальную чашечно-лоханочную систему, но значительно уменьшенную, т. е. картину гипоплазированной почки. Узкая кайма паренхимы вокруг небольшой лоханки будет говорить в пользу сморщенной, а не гипоплазированной почки. Olsson (1962), действительно, прав, говоря, что при современных знаниях о рентгенологических признаках пиелонефрита понятие гипоплазии почки нуждается в пересмотре. Приведенные рентгенологические признаки хронического пиелонефрита в основном выявляются при ретроградной пиелографии. Признаки, наблюдаемые в начальных стадиях болезни и указывающие на кинетические нарушения чашечно-лоханочной системы, позволяют только заподозрить пиелонефрит. Убедительные признаки, патогномоничные для пиелонефрита, выявляются пиелографически лишь тогда, когда патологический процесс уже вызвал значительное поражение чашечек, лоханки и почечной паренхимы (рис. 160, 161). 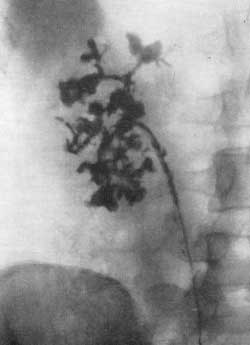 Рис. 160. Ретроградная пиелограмма. Женщина 32 лет. Туберкулез почки в сочетании с неспецифическим пиелонефритом. Рис. 161. Ретроградная двусторонняя пиелограмма. Мужчина 42 лет. Хронический пиелонефрит. Тазовая дистопия левой почки. 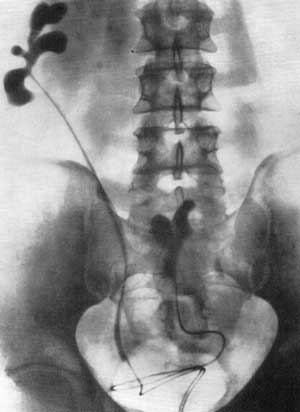 Значительно выраженный склеротический процесс в почке при пиелонефрите может быть выявлен на основании признака, описанного Hodson (1959). Если провести на пиелограмме нормальной почки линию, соединяющую верхушки всех чашечек, то эта линия окажется параллельной поверхности почки, овально-выпуклой, без западений и лишь только на полюсах почки несколько варьирует. При пиелонефрите взаимоотношение этих линий значительно нарушается, что обусловлено очаговыми изменениями почечной паренхимы, приводящими к сморщиванию. В таких случаях булавовидно расширенная чашечка как бы приближается к поверхности почки соответственно очагу рубцового втяжения. Для установления этого феномена необходима хорошая подготовка кишечника с тем, чтобы на рентгенограмме можно было отчетливо определить наружную поверхность почки. Этот признак наблюдается у 68% больных пиелонефритом (рис. 162). По мнению Mombaerts (1956), пиелограмма пиелонефритической сморщенной почки, приводящей к артериальной гипертонии, весьма напоминает картину “вянущего цветка”. 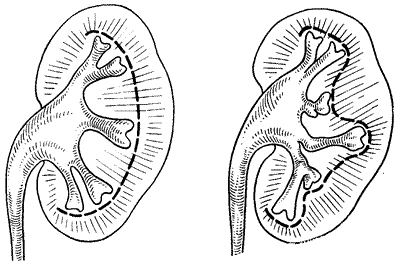 Рис. 162. Феномен Hodson. Экскреторная урография в диагностике пиелонефрита дает немного, поскольку при этом заболевании весьма рано поражается тубулярный аппарат почки, что препятствует получению нужной плотности теней экскреторных путей. Данные экскреторной урографии дозволяют чаще всего лишь заподозрить пиелонефрит. Снимки же с компрессией мочеточ ников также мало содействуют раннему распознаванию болезни, а иногда получаемые при них результаты могут привести к неправильной интерпретации (рефлюкс). Пресакральный пневморетроперитонеум и томография позволяют лишь установить уменьшенный размер почки, но ответить на вопрос, обусловлено ли уменьшение размеров почки гипоплазией или сморщиванием, эти методы не могут. Начальные стадии пиелонефрита не могут быть распознаны ни пресакральным пневморетроперитонеумом, ни при помощи томографии. Приведенные выше ограниченные возможности ретроградной пиелографии и в еще большей степени экскреторной урографии, томографии и пневморетроперитонеума в деле раннего распознавания хронического пиелонефрита заставляют все чаще прибегать к почечной ангиографии. Почечная ангиография необходима, например, для решения вопроса о нефрогенной природе гипертонии, о стенозе почечной артерии и т. д., и в этом отношении она является непревзойденной. Хронический пиелонефрит ангиографически проявляется следующими признаками нарушения сосудистой архитектоники, весьма специфичными для данного патологического процесса. Почечная артерия на стороне пиелонефрита имеет более мелкий калибр, чем артерия противоположной, здоровой почки, а также более тонкие и редкие разветвления сосудов в паренхиме. Для пиелонефрита характерна деформация почечных артерий, нарушение симметричности в ангиоархитектонике почки, облитерация мелких сосудов коркового вещества ее, а также более слабый нефрографический эффект по сравнению со здоровой почкой. Выделение контрастного вещества пораженной почкой либо отсутствует, либо имеет место в ничтожной концентрации. Тень пиелонефритической почки заметно уменьшена и деформирована. |