рентгенодиагностика в урологии - пытель. Рентгеноанатомия почек и мочевых путей, их уродинамика
 Скачать 4.31 Mb. Скачать 4.31 Mb.
|
|
ТУБУЛЯРНЫЙ РЕФЛЮКС Этот рефлюкс возникает чаще всего тогда, когда сосочки уплощены и форникальная зона чашечек патологически изменена, когда имеет место форникальный и субфорникальный фиброз чашечек с расширением форникальных ниш со склерозом их подслизистой ткани. Это обстоятельство и не позволяет при введении контрастной жидкости в лоханку даже под большим давлением получить форникальный рефлюкс. В таких случаях содержимое лоханки может только проникнуть в канальцы почечных сосочков. В них происходит как бы впрыскивание контрастной жидкости на значительном протяжении канальцевой системы. Жидкость из канальцев может в дальнейшем уйти одним из следующих путей:
На пиелограммах тубулярный рефлюкс выявляется и виде тени пучка, метелки или клина. Эта тень иногда выглядит как широкий веерообразный участок, а иногда как узкие клинья (рис.237,238). Такие тени, в противоположность форникалыюму рефлюксу, исходят из середины чашечки со стороны сосочка, а не из боковой стороны ее и распространяются по направлению к корковому слою соответственно ходу мочевых канальцев. В зависимости от степени заполнения почечного вещества контрастной жидкостью возникают различные варианты пиело-тубулярного рефлюкса. Так, в одних случаях распространение веерообразной тени в виде кустика или пучка достигает своим основанием кортико-медуллярной границы, тогда как в других случаях тубулярная инфильтрация доходит до самой поверхности почки, захватывая и корковый ее слой (рис.239). 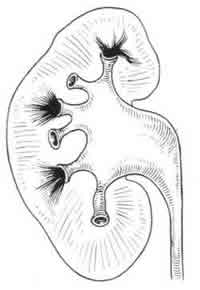 Рис. 237. Пиело-тубулярный рефлюкс. 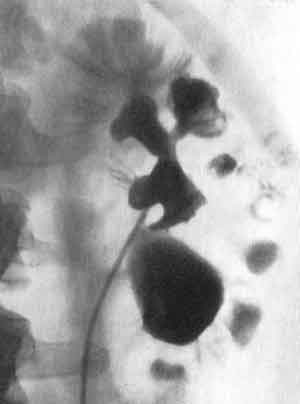 Рис. 238. Ретроградная пиелограмма. Диффузный тубулярный рефлюкс в верхнем полюсе почки. Калькулезный пиелонефрит. 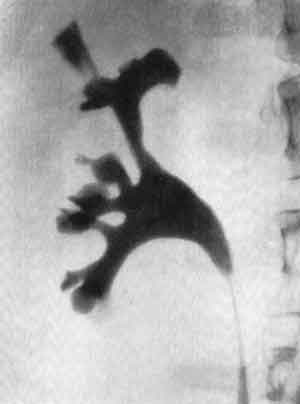 Рис. 239. Ретроградная пиелограмма. Тубулярный рефлюкс, исходящий из верхней чашечки. Хронический пиелонефрит. Таким образом, при сильной степени тубулярного проникновения содержимого лоханки на рентгенограмме могут быть представлены типичные контуры целых почечных долек — ренкулюсов—в виде треугольных теней, основание которых располагается в латеральной зоне коркового слоя почки, а вершина — в области чашечки. В случаях, когда тубулярный рефлюкс ограничивается только участком мозгового слоя почки, на рентгенограмме нередко выявляется так называемая свободная зона — отсутствие теней контура в области основания сосочка (рис. 240). Это зависит от сокращения форникального сфинктера, сдавливающего собирательные канальцы в области основания сосочка и тем самым изгоняющего из него контрастную среду. Границы этой “свободной зоны” обычно ровные, резко очерченные. Эта “свободная зона” характерна для тубулярного рефлюкса и позволяет отличать от него диффузную инфильтрацию контрастной жидкостью почечного синуса в области форникальной зоны. Эти же пучкообразные тени могут представить диагностические трудности, так как они подобны нерегулярным синусным экстравазатам при папиллярном туберкулезном процессе или неспецифическом папиллите. В таких случаях только повторные пиелографические исследования позволяют окончательно установить диагноз. Тени контрастной жидкости в канальцевой системе при пиело-тубулярном рефлюксе остаются на пиелограмме 5—15 минут после прекращения введения ее в лоханку.  Рис. 240. Ретроградная пиелограмма. Множественный тубулярный рефлюкс. В верхнелатеральной чашечке видна “свободная зона” и спазм чашечного сфинктера. Калькулезный пиелонефрит. Приведенные выше варианты двух основных видов рефлюксов — форникального и тубулярного — достаточно демонстративно выявляются на пиелограммах; они имеют определенную картину, позволяющую отличить один вариант или вид рефлюкса от другого. Отдельные формы двух основных видов почечных рефлюксов представлены в нижеследующей классификации. КЛАССИФИКАЦИЯ ЛОХАНОЧНО-ПОЧЕЧНЫХ РЕФЛЮКСОВ
Обнаружение на пиелограмме форникального рефлюкса в различных его видах указывает в большинстве случаев на то, что в чашечно-лоханочной системе было повышенное давление. Появление тубулярного рефлюкса говорит о наличии склеротических изменений в форникальных зонах чашечек, указывает на облитерацию или воспалительную инфильтрацию форникального аппарата и, следовательно, характеризует давность болезненного процесса. Следовательно, как форникальный, так и тубулярный рефлюкс имеет известное диагностическое и прогностическое значение. Если при очень осторожном выполнении пиелографии появляется рефлюкс, то это указывает на существование функциональных или морфологических изменений со стороны почки и верхних мочевых путей. Наличие в лоханке или чашечке конкремента или небольшого деструктивного очага, даже не нарушающего оттока мочи, способствует возникновению рефлюксов. Весьма легко возникают форникальные рефлюксы при пиелографии единственной почки (когда вторая почка удалена в связи с заболеванием или травмой ее). Большая легкость появления рефлюксов вообще характерна для компенсаторно гипертрофированной почки. При правильно производимой пиелографии возникновение рефлюкса — явление патологическое. Предшествовавшая почечная колика чаще всего выявляется на пиелограмме форникальным рефлюксом. Рефлюксы могут возникнуть и при экскреторной урографии в случаях острой задержки мочи в лоханке или в большой чашечке, например в первые часы почечной колики, при окклюзии мочеточника конкрементом и т. д. Наиболее частыми осложнениями и побочными реакциями, в основе которых лежат лоханочно-почечные рефлюксы, являются: боль в области почки, гематурия, повышение температуры в день выполнения пиелографии, тошнота, рвота и икота, редко коллапс и распространение инфекции. Клинические наблюдения показывают, что ряд патологических процессов и болезненных состояний, наблюдаемых со стороны почек и верхних мочевых путей, может быть объяснен явлениями лоханочно-почечных рефлюксов. Несомненно, что лоханочно-почечные рефлюксы, особенно их форникальные виды, часто сопровождаются повышением температуры, общим недомоганием, даже при отсутствии инфекции в мочевых путях. Наличие лоханочно-почечных рефлюксов опасно для больного чаще всего при инфицированной моче. В этих случаях инфекция из лоханки вследствие рефлюкса легко проникает в ткань почки и из нее столь же быстро — в общий круг кровообращения (особенно при пиело-венозном рефлюксе), давая клиническую картину уросептического состояния и одновременно приводя к приступам пиелонефрита. Признавая, что в возникновении рефлюксов весьма большую роль играет чрезмерное и быстрое наполнение лоханки контрастной жидкостью, особое значение в этом процессе следует придавать также нарушениям нервно-мышечного тонуса верхних мочевых путей. Эти нарушения могут приводить к несогласованной ритмической деятельности, сфинктеров чашечек и лоханки, различным дискинезам, спазмам мочевых путей. Все это Проявляется расстройствами кровообращения, лимфообращения и другими процессами в почке, создавая условия, способствующие возникновению рефлюксов. Что же касается экскреторной урографии, то она позволяет выявить рефлюксы в тех случаях, в которых имеет место острое нарушение пассажа мочи по верхним мочевым путям, например в момент почечной колики или вскоре после нее. Усиление рефлюксов возможно при компрессионной урографии, поэтому последнюю при указанных процессах следует применять лишь по строгим показаниям. При правильном и осторожном выполнении пиелографического исследования появление лоханочно-почечного рефлюкса в любой форме говорит о нарушении функциональной деятельности почки о ее заболевании, либо первичном, либо сопутствующем. Однако возникновение рефлюкса еще не имеет абсолютно патогномоничного значения для какой-либо определенной болезни, кроме некоторых видов форникального кровотечения. Наличие тубулярного рефлюкса указывает на заболевание форникального аппарата, а множественные тубулярные рефлюксы характеризуют далеко зашедший патологический процесс в почке. При интерпретации пиелограмм, на которых выявляется диффузное распространение контрастного вещества в почечную паренхиму, необходимо дифференцировать рефлюкс от перфорации катетером лоханки или почечной паренхимы. Наряду с этим при интерпретации рефлюксов следует иметь в виду такие заболевания, как некротический папиллит, хронический пиелонефрит, туберкулез сосочка, инфаркт почки и др. (Интересующихся более подробно проблемой почечных рефлюксов отсылаем к монографии А. Я. Пытеля “Лоханочно-почечные рефлюксы и их клиническое значение” (М., 1959). В ней, помимо анализа собственных наблюдений, дан критический очерк огромной литературы, посвященной почечным рефлюксам.) СОСУДИСТЫЕ ЗАБОЛЕВАНИЯ ПОЧЕК За последнее десятилетие достижения урологии и нефрологии характеризуются успешным развитием методов лечения нефрогенной гипертонии. Последняя часто является следствием либо заболевания магистральных сосудов почечных артерий, либо пиелонефритического процесса. Среди методов лечения этих больных большую роль приобретают оперативные вмешательства, направленные на нормализацию почечного кровотока. Установление вида терапии и способа оперативного вмешательства немыслимо без абсолютно точного знания причины, приведшей к нефрогенной гипертонии. И здесь распознавание ее возможно только при помощи аортографии. Аортография позволяет точно установить локализацию стеноза или облитерацию почечной артерии и аорты, аневризматическое расширение сосудов, односторонность или двусторонность поражения и т. д., а также определить возможность радикального оперативного вмешательства и его характер. Среди больных артериальной гипертонией в 10% случаев последняя обусловлена первичными заболеваниями почечных артерий. К настоящему времени известно 22 вида патологических изменений почечной артерии, которые могут привести к артериальной гипертонии. Стеноз и обструкция почечной артерии вызываются как внутренними (атеросклероз артерии, фибромышечная гиперплазия артерии, эмболия артерии, тромбоз артерии, аневризма артерии, врожденный стеноз или коарктация), так и внешними (патологически подвижная почка с натяжением или торзией сосудистой ее ножки, опухоль почки или киста, сдавливающая сосудистую ножку, экстраренальная посттравматическая организовавшаяся гематома, ретроперитонеалный фиброз, аневризма брюшной аорты) причинами. Наряду с этим весьма часто причиной артериальной гипертонии является односторонний хронический пиелонефрит. Изменения почечной ангиоархитектоники при нем изложены в главе “Воспалительные неспецифические заболевания почек”. На рис. 241 схематически представлены три основных патогенетических вида стеноза почечной артерии, приводящих к артериальной гипертонии. 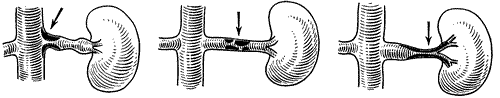 Рис. 241. Схема трех основных патогенетических видов стенозирующих поражений почечной артерии, приводящих к артериальной гипертонии. Больные молодого и среднего возраста с тяжелой формой гипертонии, особенно с высоким диастолическим давлением, наличием шума в верхней части живота, изменениями в сетчатке, должны быть всесторонне обследованы в отношении возможного у них поражения почечных артерий как причины гипертонии. И в этом отношении известное значение имеют экскреторная урография, показатели функционального состояния каждой почки в отдельности, радиоизотопная ренография. Окончательное суждение о виде реноваскулярной гипертонии и локализации стенозирующего поражения почечной артерии обеспечивает только почечная ангиография. Экскреторная урография. При экскреторной урографии у больных реноваскулярной гипертонией нередко отмечается отсутствие функции почки, тогда как при ретроградной пиелографии верхние мочевые пути нормальны. Чаще всего такое несоответствие указывает на тромбоз почечной артерии и почечную ишемию. Значительное снижение концентрации контрастного вещества одной из почек или отсутствие тени контрастного вещества на одной стороне наблюдается при заболеваниях почечной артерии. Однако у некоторых больных пораженная почка выделяет гиперконцентрированную мочу; иначе говоря, в то время, как концентрация рентгеноконтрастного вещества непораженной почкой нормальная, концентрация его почкой, основная артерия которой стенозирована, резко повышена. У 20% больных с односторонним сосудистым заболеванием почки экскреторная урограмма показывает ухудшение концентрации контрастного вещества, тогда как у 30% больных отмечается более высокая концентрационная способность пораженной почки. Известное диагностическое значение имеет различная величина почек у больных реноваскулярной гипертонией. У 56% больных гипертонией, обусловленной односторонним заболеванием почечной артерии, почка оказывается уменьшенной на 1,5—2 см по сравнению с почкой на другой стороне. Наряду с этим у 30% больных почки имеют одинаковую величину. Следовательно экскреторная урограмма может быть нормальной у больных артериальной гипертонией, обусловленной поражением почечной артерии. У 2/3 больных все же удается отметить некоторые отклонения от нормы, позволяющие заподозрить реноваскулярную гипертонию. В этом отношении ценными являются следующие признаки:
Помимо этого, иногда обнаруживается атрофия только части почки вследствие окклюзирующего заболевания одной из ветвей почечной артерии или добавочного сосуда. В таких случаях контур почки изменен с истончением коркового слоя в атрофичной зоне; чашечки в этой зоне тонкие, узкие но сравнению с широкими и более четко выраженными чашечками в нормальной части почки. За последнее время стали придавать особое значение новому урографическому признаку, помогающему в диагностике почечной гипертонии. Этот признак наблюдается при стенозе почечной артерии и носит название “зубчатого мочеточника”. На экскреторной урограмме в верхней части мочеточника видны зазубренные, гребешкообразные дефекты, возникающие в результате сдавления его гипертрофированной, расширенной и удлиненной мочеточниковой артерией. Степень расширения и удлинения мочеточниковой артерии, обычно отходящей от art. renalis, находится в пропорциональной зависимости от степени стеноза почечной артерии. “Зубчатый мочеточник” впервые был описан в 1961 г. Thomas и Levin, а затем Halpern и Evans (1962), Berlin и Waldman (1964). Почечная ангиография. Поскольку чаще всего гипертония возникает в связи с нарушением проходимости ствола или основных ветвей почечной артерии, целесообразнее применять трансфеморальную ретроградную аортографию, проводя верхний конец сосудистого катетера не более чем на 2 см выше устьев почечных артерий. Опыт нашей клиники свидетельствует о целесообразности одномоментного двустороннего исследования. Селективную почечную ангиографию при нефрогенной гипертонии применять нежелательно, так как зонд, направленный в просвет почечной артерии, может привести к извращенному изображению диаметра артерии, места сужения ее и т. д.. Интерпретация ангиограмм должна начинаться уже в процессе исследования. Предварительная расшифровка ангиограмм позволяет определить их техническое совершенство: правильность уровня расположения пункционной иглы или зонда, равномерность заполнения контрастным веществом аорты и ее ветвей и пр. Особое внимание должно быть обращено на расположение зонда в аорте. Крайне желательно, чтобы он занимал осевое положение в аорте. В случае пристеночного расположения зонда не исключается возможность перекрытия соответствующего устья почечной артерии, что может дать ложную картину окклюзии устья артерии соответствующей стороны. При пристеночном расположении зонда следует добиться его перемещения к оси аорты или, при крайней необходимости, к противоположной стороне. Во всех этих случаях необходимо произвести повторное введение в аорту контрастного вещества и серийную ангиографию. .Лишь при идентичности обеих серий ангиограмм качество их может быть признано годным для окончательной интерпретации. Окклюзирующие заболевания почечной артерии могут выявляться на ангиограмме либо как суженный сегмент различной длины, либо как тонкое диафрагмоподобное очаговое сужение, либо как расширенный сегмент сосуда. Ниже мы опишем морфологические особенности и ангиографические признаки различных стенозирующих и окклюзирующих поражений почечной артерии, вызывающих гипертонию, на основании изучения их у 48 больных. 1. Среди поражений почечной артерии, приводящих к гипертонии, наиболее “простым” и наглядным примером является нефроптоз. На ангиограммах у больных нефроптозом почечная артерия резко вытянута; она отходит от аорты под острым углом, диаметр ее сужен. Удлиненные и располагающиеся в форме метлы ветви ее указывают на то, что имеет место значительная торзия не только артериальных, но и венозных сосудов. Почечная вена патологически мобильной почки оказывается весьма контрастной и имеет косое направление снизу вверх. Такое натяжение и ротация почечных сосудов приводят к резким гемодинамическим расстройствам, причем в большей степени венозного, нежели артериального характера. У больных нефрогенной гипертонией, обусловленной таким нефроптозом, произведенная нефропексия приводит к нормализации артериального давления. Почечная ангиография содействует более правильному установлению показаний для нефропексии, а также выяснению патогенеза гипертонии при нефроптозе. 2. Выраженный локализованный стеноз артерии в результате интрамурального фиброзас постстриктурной дилятацией ее является тяжелым поражением почечной артерии, вызывающим глубокое нарушение почечной васкуляризации. Роль таких стенозов в происхождении артериальной гипертонии несомненна. Картина стеноза почечной артерии на ангиограмме настолько типична, что не требует подробного описания (рис. 242, 243). Обычно начальные отделы почечной артерии с двух сторон имеют одинаковый диаметр. На расстоянии примерно 1 см от аортального устья в средней части одной из почечных артерий отмечается симметричное сужение, а тотчас за сужением— расширение — постстриктурная дилятация артерии. Конечные артериальные ветви коркового слоя заполняются контрастной жидкостью неравномерно. Размеры такой почки несколько уменьшены. Нефрограмма ничем не отличается от нормальной. 3. Атеросклеротический стенозпочечной артерии, приводящий к ее деформации, обусловлен атероматозной бляшкой с тромбозом или без него и располагается чаще всего вблизи аортального отверстия артерии. Такой стеноз может сочетаться с постстенотической дилятацией артерии или без таковой. На ангиограмме этот вид стеноза выявляется дефектом в аорте, туго наполненной контрастной жидкостью; дефект обусловлен бляшкой, располагающейся вблизи устья почечной артерии. Часто на ангиограмме атеросклеротический стеноз артерии сочетается с другими признаками атеросклероза аорты и прочих ее ветвей. При интерпретации почечных ангиограмм у людей пожилого возраста следует иметь в виду, что у них резко измененные извитые и широкие сосудистые ветви (артериосклероз) могут вызывать давление на стенки почечной лоханки, симулируя этим опухолевый процесс. 4. Фибромышечный стенозпочечной артерии, обусловленный гиперплазией срединного ее слоя, локализуется в средней и дистальной трети основной артерии или ее главных ветвей. Такой же стеноз может поражать и добавочные почечные артерии. Это заболевание отличается от ограниченного стеноза средней трети артерии и от атеросклеротического стеноза; оно характеризуется неравномерными очагами гиперплазии фиброзных или фибромышечных элементов артериальной стенки и встречается чаще всего у людей молодого возраста. Ангиографически фибромышечный стеноз выявляется в виде многоочагового концентрического сужения артерии, создавая четкообразную картину пораженной части сосуда. У большинства больных стеноз располагается на 2 см дистальнее места отхождения артерии от аорты. Нередко фибромышечный стеноз обнаруживается и в первичных разветвлениях почечной артерии (рис. 244). Первичное сужение почечной артерии на всем ее протяжении характерно для узелкового периартериита. 5. Для тромбоза (эмболии)почечной артерии и ее ветвейхарактерны острое начало заболевания, острая боль в поясничной области и гематурия. В зависимости от диаметра тромбированной ветви артерии различна степень нарушения функции почки. У больных с острой окклюзией почечной артерии на экскреторной урограмме отмечается “немая почка” обычных .размеров, при этом ретроградная пиелограмма совершенно нормальна. При инфаркте почки, обусловленном венозным тромбозом, рентгенологическая картина аналогичная, но объем почки значительно увеличен. При ретроградной пиелографии наблюдается или неполное заполнение чашечек, или проникновение местами контрастного вещества в почечную ткань в зоне инфаркта. Спустя некоторое время по миновании острого периода болезни рентгеновская картина напоминает маленькую сморщенную почку с отсутствием контрастного вещества в экскреторных путях. При ретроградной пиелографии определяется значительное уменьшение в размерах лоханки и чашечек. При частичном инфаркте имеет место некоторая деформация отдельных чашечек. С внедрением в клиническую практику почечной ангиографии представилась возможность своевременно и точно диагностировать это заболевание. Ангиографическим симптомом тромбоза является наличие на начальной ангиограмме слепого окончания ствола почечной артерии или одной из ее основных ветвей. Нефрограмма характеризуется сегментарным выпадением тени части почечной паренхимы при эмболии или тромбозе одной из ветвей артерии, а при тромбозе основного ствола артерии нефрограмма отсутствует. Если острый тромбоз почечной артерии или эмболия ее полностью окклюзирует просвет сосуда, то почка быстро погибает. Артериальная гипертония появляется только тогда, когда возникает частичный инфаркт почки. 6. Сравнительно редким заболеванием, приводящим к гипертонии, являетсяаневризма почечной артерииили ее ветвей. До аортографии это заболевание прижизненно диагностировалось очень редко. Аневризма имеет мешкообразный или веретенообразный вид и чаще всего атеросклеротическую этиологию. Стенки аневризмы почечной артерии часто кальцинируются, и обусловленная этим тень бывает хорошо видна на рентгенограмме, что содействует распознаванию аневризмы. Разновидностью аневризмы почечной артерии является так называемая расслаивающая аневризма. При ней на артериограмме видно мешкообразное расширение с двойным просветом в центре его и по периферии. Только благодаря ангиографии удается определить размеры аневризмы, локализацию ее и взаимоотношение с почкой, ее сосудами и тем самым определить характер и масштаб оперативного пособия. 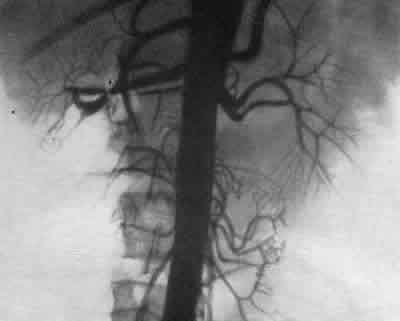 Рис. 242. Трансфеморальная почечная ангиограмма.. Девочка 15 лет. Стеноз правой почечной артерии. Постстенотическая дилятация. Нефрогенная гипертония 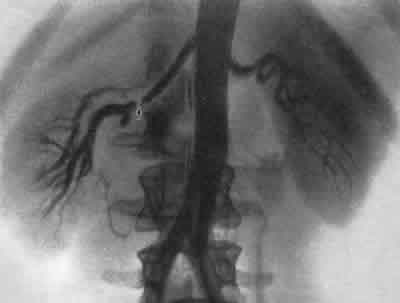 Рис. 243. Трансфеморальная почечная ангиограмма. Женщина 20 лет. Стеноз, обусловленный интрамуральным фиброзом с постстриктурнои дилятацией правой почечной артерии. Резекция почечной артерии с анастомозом конец в конец. Выздоровление. 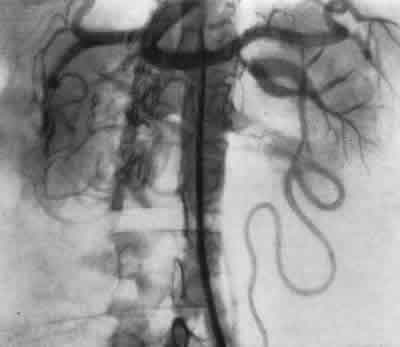 Рис. 244. Трансфеморальная почечная ангиограмма. Женщина 21 года. Стеноз, обусловленный интрамуральным фиброзом артерии единственной ночки. Нефрогенная гипертония. Сплено-ренальный артериальный анастомоз. Выздоровление. У больных, страдающих артериальной гипертонией, далеко не всегда удается получить отчетливые изображения почечных сосудов на ангиограмме вследствие чрезвычайно быстрой циркуляции крови. В таких случаях использование арфонада позволяет, применяя в 2 раза меньшее количество контрастного вещества, получить более четкое изображение сосудов на рентгеновском снимке. Ганглиоблокирующие свойства арфонада позволяют снять возможные рефлекторные сосудистые реакции, заключающиеся в спазме и нередко наблюдаемые у больных нефрогенной или другого рода гипертонией. Одновременным поворотом больного на сторону, где располагается почка, пораженная патологическим процессом, удается получить еще лучшее изображение сосудов почки. Механизм улучшенного изображения почечных сосудов может быть объяснен сосудорасширяющим действием арфонада и некоторым стазом в них контрастного вещества. Методика. Арфонад в 0,05—0,1% растворе медленно капельным способом вводят внутривенно до желаемого снижения артериального давления. Достигнув соответствующего уровня сниженного давления, вводят больному в аорту рентгеноконтрастное вещество. При введении арфонада необходима ингаляция кислорода через маску (лучше всего при помощи наркозного аппарата). Аналогичная методика применения арфонада резко улучшает качество экскреторных урограмм у больных артериальной гипертонией. Показаниями к почечной ангиографии является:
На рис.245и246представлена почечная ангиограмма и ретроградная пиелограмма больной А., 16 лет, страдавшей артериальной гипертонией, обусловленной хроническим пиелонефритом левой половины подковообразной почки. Пиелограмма показывает наличие гидронефроза, а ангиограмма — резкую деформацию сосудов, характерную для пиелонефрита левой половины подковообразной почки с исходом в сморщивание. 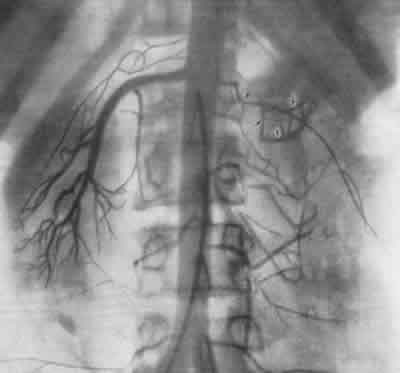 Рис. 245. Трансфеморальная почечная ангиограмма, артериографическая фаза. Девочка 16 лет. Пиелонефрит левой половины подковообразной почки, приведший к гипертонии. Слева стрелки показывают на резко деформированные ветви левой почечной артерии. Артериальная гипертония. Геминефрэктомия. Выздоровление. 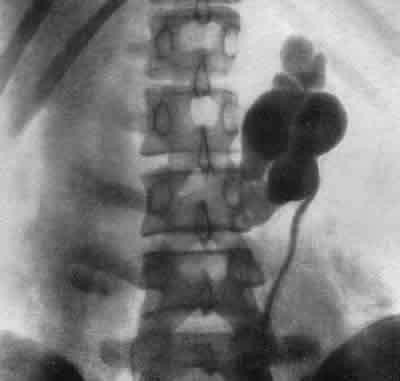 Рис. 246. Левосторонняя ретроградная пиелограмма той же больной (см. рис. 245). Гидронефроз левой половины подковообразной почки. После произведенной нами геминефрэктомии артериальное давление нормализовалось, и девочка выздоровела. К сосудистым заболеваниям почек следует отнести те виды почечных кровотечений, в основе которых лежат интермиттирующие повреждения форникальных венозных сплетений с образованием форникально-чашечного канала. Это особая нозологическая единица сосудистых заболеваний почки встречается нередко. Рентгенодиагностика и радикальное оперативное лечение форникально-венозно-чашечного канала, разработанные А. Я. Пытелем в 1956 г., нашли подтверждение в ряде работ как в нашей стране, так и за рубежом. Основным диагностическим методом этого заболевания является обычная ретроградная пиелография и пиелография по Клами (рис. 247, 248). 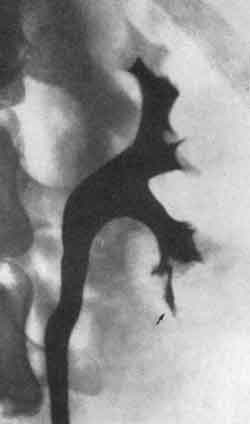 Рис. 247. Ретроградная пиелограмма. Женщина 30 лет. От нижней медиальной чашечки отходит книзу отросток) в виде продольной тени — соединительный канал между чашечкой и форникальным венозным сплетением. Рис. 248. Гистологический срез чашечки и сосочка почки, удаленной по поводу форникального кровотечения. В области слияния чашечки с сосочком хорошо виден капал, указанный стрелкой, сообщающийся с просветом вены и просветом чашечки. Увеличение X 10.  НЕКОТОРЫЕ ГЕНЕРАЛИЗОВАННЫЕ ПОРАЖЕНИЯ ПОЧЕЧНОЙ ПАРЕНХИМЫ В эту группу отнесены такие заболевания, как острая почечная недостаточность,тубулярный некротический нефроз, кортикальный билатеральный некроз,гломерулонефрит и др., протекающие с симптомами уремии. Рентгенологически все эти заболевания имеют много общего. ОСТРАЯ ПОЧЕЧНАЯ НЕДОСТАТОЧНОСТЬ Если тень почек на рентгенограмме четко контурируется, то могут быть определены их размеры и, следовательно, составлено представление о количестве функционирующей почечной паренхимы. Размеры почек имеют прогностическое значение. Так, при наличии малых сморщенных почек прогноз плохой, при больших почках, обусловленных обструкционным процессом,— прогноз лучший. Как известно, определение состояния водного баланса во время острой почечной недостаточности — фактор решающего значения для диагностики и выбора метода лечения. В этом отношении весьма большая роль принадлежит рентгенологическому исследованию легких. Даже при большом отеке легких физикальное исследование часто не устанавливает в них изменений, тогда как это удается выявить рентгенологическими методами. На обзорной рентгенограмме при отеке легких изменения обычно двусторонние. Они захватывают большую часть легких. Периферические отделы легких, их края свободны от поражения. Изменения в виде больших плотных теней локализуются в центральных частях каждого легкого и в каждой его доле. Эти тени являются выражением повышенной проницаемости расширенных альвеолярных капилляров, приводящей к своеобразному отеку легких, названному Alwall (I960) “fluid lung” — водяное легкое. Этот вид отека легких у больных острой почечной недостаточностью, согласно нашим наблюдениям (А. Ф. Даренков, 1964), имеет место в 38%. Рентгенологически для “fluid-lung” характерен “отек бабочкой”: наличие очагов затемнения в центральных отделах легких, окруженных свободной зоной нормальной паренхимы (рис. 249 и 250). Помимо изменений в легких, у больных острой почечной недостаточностью в 35% наблюдается выпот в плевральных полостях. Эти рентгенологические признаки, как правило, являются более ранними, нежели периферические отеки. Легочные осложнения при своевременном проведении соответствующей терапии (гемодиализа при помощи “искусственной почки” и др.) подвергаются обратному развитию у 65% больных. 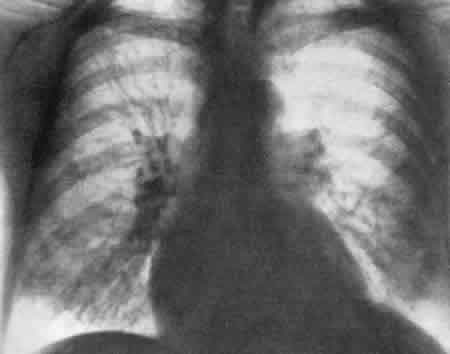 Рис. 249. Рентгенограмма легких больной С. с острой почечной недостаточностью “fluid lung” (II стадия по Alwall, 1960). 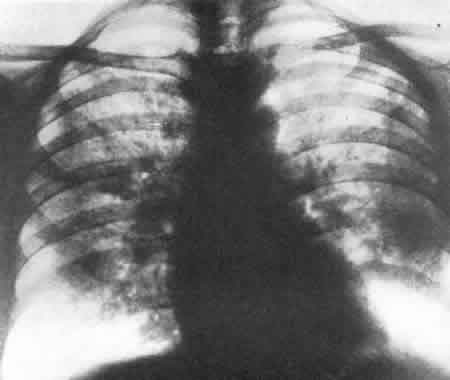 Рис. 250. Рентгенограмма легких больной К. с острой почечной недостаточностью “fluid lung” (III стадия по Alwall, I960). Наряду с отеком легких на обзорной рентгенограмме часто выявляется отек клетчатки забрюшинного пространства, а также значительно увеличенные тени почек в результате их диффузного отека. Ретроперитонеальный отек обширен, с заметным увеличением плотности забрюшинного пространства. В результате такого большого отека невозможно бывает в самых начальных стадиях острой почечной недостаточности выявить отчетливо тени поясничной мышцы и почек. Благодаря соответствующему лечению наблюдается регрессия отека и как следствие этого отчетливо становятся видны контуры поясничной мышцы и почек. Если тени почек оказываются увеличенными, то это может быть обусловлено не только мочевым стазом, но и обширными изменениями в их паренхиме. При остром и подостром гломерулонефрите, тубулярном некротическом нефрозе и кортикальном некрозетень почек на рентгенограмме бывает увеличенной в размерах и иногда значительно. Обе почки увеличиваются одинаково, за исключением пиелонефрита, при котором поражаться может одна почка или только часть ее. Почки оказываются как бы разбухшими, но поверхность их гладкая. Иногда почки не контурируются вследствие отека окружающей их жировой капсулы. Для определения размеров почек оказывается полезной томография. Повторное контрольное исследование по поводу дальнейших изменений в размерах почек предпочтительнее делать с промежутками в 2 недели, а затем с более длительными интервалами. Хронический гломерулонефрит и пиелонефрит, так же как и поздние стадии тубулярного некротического нефроза, кортикального некроза, могут сопровождаться выраженным сморщиванием почек. При пиелонефрите изменения на одной стороне обычно более выражены, чем на другой. При односторонней маленькой почке следует иметь в виду пиелонефрит и гипоплазию. У больных острым гломерулонефритомпочки часто нормальных размеров, но иногда оказываются значительно увеличенными. При хроническом гломерулонефрите почки уменьшены в размерах, особенно если заболевание протекает с признаками почечной недостаточности. Тубулярный некротический нефроз Пациенты с этим заболеванием обычно подвергаются рентгенологическому обследованию в стадии острой почечной недостаточности. В начальной стадии на обзорной рентгенограмме отмечается одинаковое увеличение обеих почек, тени которых рельефны; четкость теней почек и поясничных мышц зависит от степени интенсивности ретроперитонеального отека. В олиго-анурической стадии целью исследования является установление отека легких. В диуретической стадии на рентгенограммах определяется возвращение почек к нормальным размерам либо их сморщивание. Обычно размеры почек приходят к норме в течение одного или нескольких месяцев. Редко обнаруживаются в корковой зоне почек маленькие очаги обызвествлений. Двусторонний кортикальный почечный некроз В ранней стадии болезни размеры почек заметно увеличены. Рубцевание коркового слоя наступает быстро, в силу чего контуры почек становятся неровными. Спустя месяца 2 от начала заболевания появляются очаги кальцификации в местах кортикального некроза. | ||||||||||
