рентгенодиагностика в урологии - пытель. Рентгеноанатомия почек и мочевых путей, их уродинамика
 Скачать 4.31 Mb. Скачать 4.31 Mb.
|
ЗАБОЛЕВАНИЯ НАДПОЧЕЧНИКОВРентгенологическое исследование надпочечников чаще всего производится по поводу новообразований (аденома и рак коркового вещества, феохромоцитома) и гиперплазии их. Сущность рентгенодиагностики опухолей надпочечников сводится к определению формы и их размеров. Опухоль надпочечника в результате своего роста приводит к увеличению и деформации органа, смещению почки и деформации чашечно-лоханочной системы. Существует много вариаций размеров надпочечников в норме, что может иногда привести к неправильной диагностике, когда нормальный надпочечник принимают за опухоль его или за гиперплазию. Надпочечники задерживают рентгеновы лучи меньше, чем почки и поясничные мышцы, поэтому тени их обычно не видны на обзорных рентгенограммах. Весьма редко удается видеть на обзорном снимке тень хромаффинной опухоли надпочечника или параганглия, кальцифицированную тень надпочечника (рис. 254). 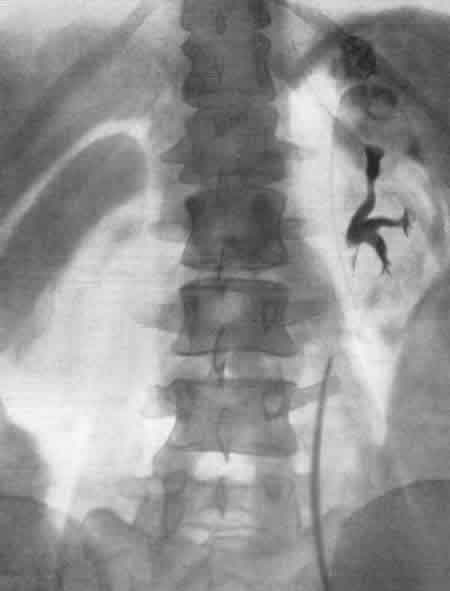 Рис. 254. Пресакральный пневморетроперитонеум. Левосторонняя ретроградная пиелограмма. Женщина 31 года. Обызвествление левого надпочечника. Феохромоцитома, помимо мозгового вещества надпочечника, может развиться в одном из параганглиев хромаффинной ткани вне надпочечников: в параганглиях у ворот почек, в органе Цукеркандля на уровне бифуркации аорты, в клетчатке, расположенной вдоль аорты и нижней полой вены, вблизи мочевого пузыря, в широкой маточной связке и др. Феохромоцитома может быть величиной от горошины до головки новорожденного. Как экскреторная урография, так и ретроградная пиелография в комбинации с пневморетроперитонеумом позволяет заподозрить и иногда установить опухоль надпочечника. К косвенным диагностическим признакам относится смещение почки книзу и кнаружи. Иногда при больших размерах опухоли возможна деформация верхних чашечек и лоханки за счет сдавления их новообразованием надпочечника (или параганглия) (рис. 255). Следует иметь в виду, что аналогичная картина может наблюдаться и при кисте верхнего полюса почки (Л. Н. Погожева, 1958). 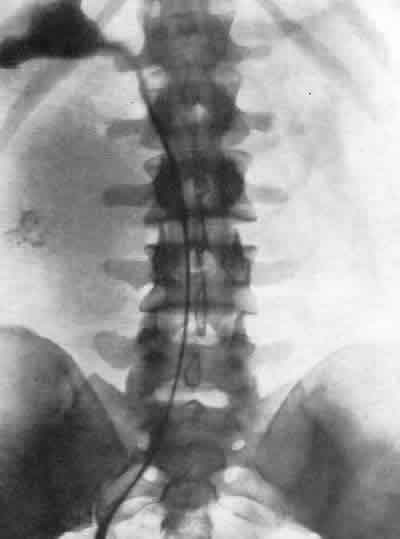 Рис. 255. Ретроградная пиелоуретерограмма. Мужчина 23 лет. Феохромобластома параганглия в правой забрюшинной клетчатке с очагами обызвествления. Опухоль сместила в медиальную сторону мочеточник и кверху почку. Среди рентгенологических методов наибольшее значение в диагностике опухолей надпочечника и забрюшинных параганглиев имеет пресакральный пневморетроперитонеум (рис. 256), особенно в сочетании с томографией и ретроградной пиелографией. Пневморетроперитонеум позволяет определить форму и размеры надпочечников, наличие опухоли не только в них, но и в параганглиях забрюшинного пространства, как это, например, наблюдалось в одном из наших наблюдений (Е. А. Недачин, 1958) (рис. 257). Следует иметь в виду, что правый надпочечник контурируется на рентгенограмме несколько хуже, нежели левый, возможно, из-за наслоения на него тени желчного пузыря. 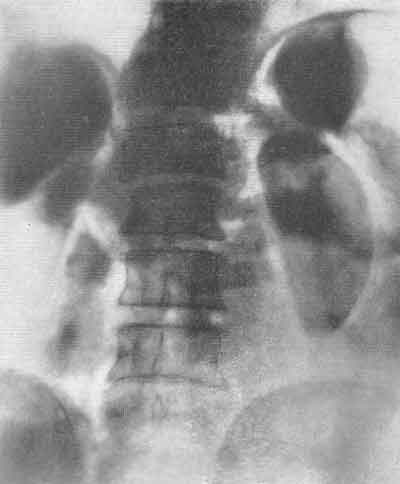 Рис. 256. Пресакральный пневморетроперитонеум. Женщина 30 лет. Феохромоцитома левого надпочечника. Рис. 257. Пресакральнный пневморетроперитонеум. Мужчина 26 лет. В течение последних 1 1/2 лет — пароксизмальная гипертония (220/140 мм рт. ст.), кровоизлияния в сетчатку обоих глаз. На рентгенограмме над правой почкой округлая тень опухоли — феохромоцитома. Эпинефрэктомия. Выздоровление. 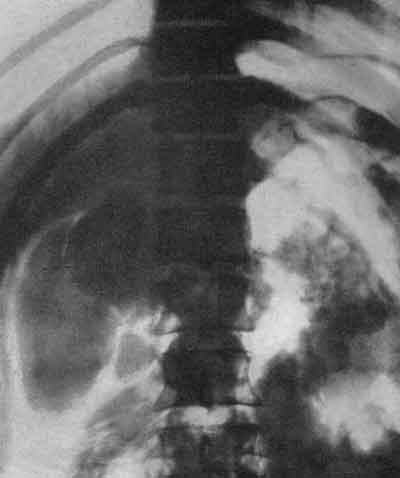 На рентгенограммах после пневморетроперитонеума тень феохромоцитомы имеет обычно круглую форму, она гомогенна и хорошо отграничена. Как уже говорилось, за тень опухоли левого надпочечника может быть принята ложная тень дна спавшегося желудка. Как показали Н. И. Рыбакова, В. М. Перельман и А. Л. Шабад (1962), для получения четких контуров надпочечников необходимо сочетать пневморетроперитонеум с томографией. Пневморетроперитонеум позволяет получить четкое представление об опухоли надпочечника лишь при не очень больших ее размерах и оказывается несостоятельным при склеротических процессах в забрюшинной и околопочечной клетчатке. Помимо этого, пневморетроперитонеум не всегда дает возможность различить на снимках нормальный и гиперплазированный надпочечник. В силу этого особый практический интерес приобретает ангиография. На аортограмме должны быть видны аорта и ее ветви на уровне между диафрагмой и почечными артериями. Исходя из этих условий, ретроградное заполнение аорты контрастной жидкостью через бедренную артерию следует признать более удобным, чем транслюмбальное поддиафрагмальное заполнение аорты. Следует иметь в виду, что артерии надпочечника имеют разное происхождение, встречаются частые вариации различных отхождений этих артерий, а средняя надпочечниковая артерия у 10% людей вовсе отсутствует. Часто калибр надпочечниковых артерий менее 1 мм; они могут быть распознаны благодаря заметному ветвлению при входе их в надпочечник. От каждого надпочечника отходит большей частью по одной крупной вене, и это обстоятельство при интерпретации ангиограмм в венозной фазе имеет определенное диагностическое значение. Наличие изменений в надпочечниковых сосудах как на протяжении их, так и в отношении их формы и калибра, а также изменений в размерах самого надпочечника указывает на существование в нем патологического процесса. Гистоструктура и ангиоархитектоника феохромоцитом и феохромобластом весьма сходны со строением гипернефроидного рака почки. В силу этого характерными признаками феохромоцитомы на ангиограммах являются скопления контрастной жидкости в виде бесформенных, разнопетлистых сеток, напоминающих обрывки сосудов, располагающихся вне тени почки, над ней. Часто при этом удается видеть тень надпочечниковой артерии, архитектоника которой оказывается неизмененной. Все эти признаки обычно выявляются во второй фазе циркуляции контрастной жидкости, т. е. на нефрограмме. В первой фазе, артериографической, удается видеть надпочечниковую артерию. При отсутствии изменений в надпочечнике его артерия на аортограмме часто оказывается незаполненной контрастной жидкостью, тогда как при поражении надпочечника опухолью артерия увеличивается в диаметре и становится видимой на ангиограмме (рис. 258). 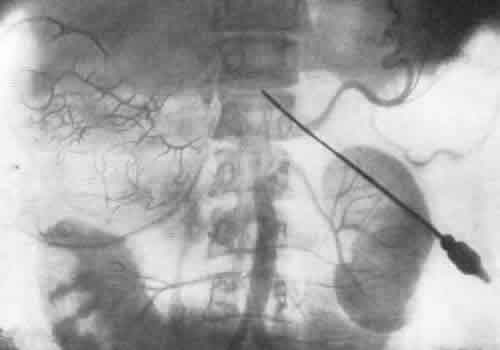 Рис. 258. Транслюмбальная аортограмма (артериографическая фаза). Женщина 42 лет. В течение 3 лет страдает гипертонией. В правом подреберье прощупывается опухоль, выходящая из подреберья на 10 см. При пневморетроперитонеуме кислород не проник в правое забрюшинное пространство. На аортограмме—от правой почечной артерии отходит длинная тонкая надпочечниковая артерия. Над правой почкой — большая шарообразная дополнительная тень, на фоне которой имеется крупнопетлистое беспорядочное скопление пятен за счет контрастной жидкости. Феохромоцитома. Опухоль весом 1200 г оперативно удалена. С каждым годом приходится все больше убеждаться в большой диагностической ценности аортографии для распознавания новообразований надпочечников. Сравнивая результаты диагностики опухолей надпочечников посредством пневморетроперитонеума в сочетании с томографией и пиелографией, определением в крови и в моче прессорных аминов с результатами распознавания этих опухолей при помощи аортографии, мы должны признать, что последняя при хромаффинных новообразованиях имеет гораздо большее диагностическое значение. Так, из 13 наблюдавшихся нами больных с подозрением на опухоль надпочечника у 7 опухоль была диагностирована, а у 6 исключена только благодаря аортографии. Данные нашей клиники показывают, что при помощи аортографии можно определить два наиболее часто встречающихся вида опухолей надпочечника — феохромоцитому и феохромобластому. Эти опухоли имеют аналогичные ангиографические признаки. Вместе с тем благодаря аортографии удается распознать хромаффинные опухоли, исходящие из параганглиев. Весьма демонстративные изображения опухолей надпочечника можно наблюдать при комбинированном исследовании больных при помощи пресакрального пневморетроперитонеума и аортографии. В литературе описаны случаи, когда распознавание феохромоцитомы и феохромобластомы было успешно осуществлено благодаря венокавографии (Pendergrass et al., 1962). Итак, рентгене диагностическое исследование нужно начинать с экскреторной урографии с томографией, а затем производить пресакральный пневморетроперитонеум. При безрезультатности их показана аортография. РЕНТГЕНОДИАГНОСТИКА ЗАБОЛЕВАНИЙ МОЧЕВОГО ПУЗЫРЯ Основным методом диагностики заболеваний мочевого пузыря является цистоскопия, однако при помощи ее не всегда удается распознать болезненный процесс. Помимо этого, иногда по тем или иным причинам цистоскопия не может быть произведена и приходится прибегать к рентгенологическим методам исследования, чаще всего — к цистографии (рис. 259, 260). 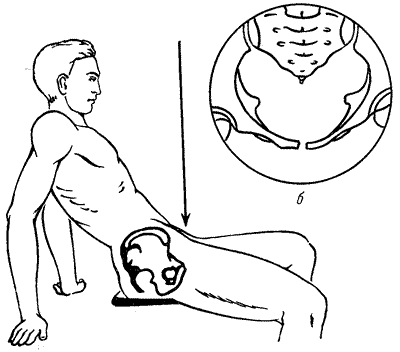 Рис. 259. а — положение больного для снимка мочевого пузыря в аксиальной проекции; б— схема рентгенограммы, произведенной в аксиальной проекции при этом положении больного. Рис. 260. Цистограмма. Мужчина 47 лет. Нормальный мочевой пузырь. Камни предстательной железы. 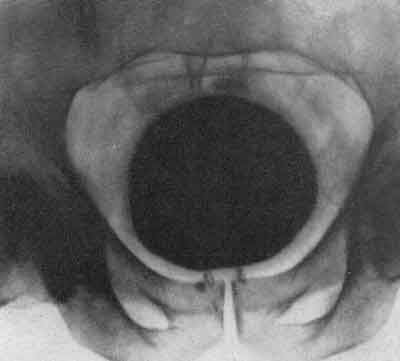 Рентгенологические методы дополняют и уточняют данные цистоскопии, а совокупность тех и других обеспечивает более точный диагноз. За последние годы в урологическую практику внедрены такие методы исследования, как тазовая внутрикостная флебография, тазовая артериография, различные модификации цисто- и перицистографии, цистокимография, позволяющие определить стадию бластоматозного поражения пузыря, степень инфильтрации как самого пузыря, так и окружающих его тканей и в итоге избрать наиболее показанный вид лечения. На обзорном снимке области таза могут быть хорошо видны контуры мочевого пузыря при условии, что он содержит насыщенную мочу, т.е. при наличии удовлетворительной функции почек. Это исследование может быть использовано для определения признака так называемой остаточной мочи. Сравнительно часто приходится видеть на обзорном снимке тени камней мочевого пузыря, реже — простаты и исключительно редко — тени кальцификатов семенных пузырьков. Почти у половины больных, у которых показано рентгенологическое исследование нижних мочевых путей, требуется экскреторная урография. Выполняя ее, удается одновременно получить нисходящую цистографию, а если есть необходимость, то и уретрографию в момент мочеиспускания. Следует иметь в виду, что при восходящей уретроцистографии, которая является наиболее частым и весьма важным методом исследования нижних мочевых путей, возможны осложнения как во время введения в уретру или пузырь контрастных растворов, так и вследствие травматических повреждений мочевых путей инструментами (уретровенозный — кавернозный — рефлюкс, газовая эмболия, коллапс и др.). Цистография и различные ее модификации позволяют:
|
