Роль медицинской сестры в профилактике обострения и прогрессиров. Роль медицинской сестры в профилактике обострения и прогрессирования хобл
 Скачать 452.32 Kb. Скачать 452.32 Kb.
|
|
Министерство здравоохранения Республики Дагестан Государственное бюджетное профессиональное образовательное учреждение Республики Дагестан «Дербентский медицинский колледж имени Г.А.Илизарова» КУРСОВАЯ РАБОТА На тему: «Роль медицинской сестры в профилактике обострения и прогрессирования ХОБЛ» Специальность 34.02.01 Сестринское дело Квалификация: Медицинская сестра Выполнила: Студентка 379 М курса Алиева Зарина Руководитель: _______________________________________ Дербент 2022 г ОглавлениеВведение 2 5 Глава 1. Хроническая обструктивная болезнь легких 5 1.1.Этиология и патогенез 5 1.2.Клиническая картина 7 1.3.Формы ХОБЛ 9 1.4.Классификация ХОБЛ 10 1.5.Осложнения ХОБЛ 11 1.6.Диагностика ХОБЛ 11 1.7.Лечение ХОБЛ 12 1.8.Прогноз и профилактика ХОБЛ 16 Глава 2. Роль медицинской сестры в профилактике обострения и прогрессирования ХОБЛ 16 Заключение 21 Используемая литература 23 Приложения 25 Введение Хронический обструктивный бронхит легких (ХОБЛ) - одна из важнейших причин нарушения здоровья и смертности по всему миру. Годами многие люди болеют ХОБЛ, преждевременно умирая от нее или от ее осложнений. ХОБЛ является четвертой причиной в структуре смертности в мире. И, как предсказывается, в ближайшие десятилетия будет наблюдаться увеличение ее распространенности и смертности от нее. ХОБЛ остается одной из важнейших проблем здравоохранения. Она стоит на четвертом месте по уровню болезненности и смертности, и предполагается, что она выйдет на пятое место в 2020 г. по ущербу, наносимому болезнями в глобальном масштабе, как вытекает из данных опубликованных Всемирным банком и Всемирной организацией здравоохранения (ВОЗ). Более того, хотя в последние годы ХОБЛ привлекает всё больше внимание со стороны медицинского сообщества, это заболевание остается относительно неизвестным или малозначимым для широких слоев населения, а также официальных представителей органов здравоохранения и правительственных структур. Курение табака остается основной причиной ХОБЛ, а равно и многих других заболеваний. Повсеместное снижение курения приведет к значительному улучшению здоровья и снижению распространенности ХОБЛ и других болезней, связанных с курением. Неотложной задачей является разработка более эффективных программ, направленных на снижение потребления табака. Однако курение табака не является единственной причиной ХОБЛ и, возможно, не самой главной в некоторых частях света. Более того, не все курильщики демонстрируют клинически значимую ХОБЛ, что предполагает наличие других факторов, имеющих отношение к индивидуальной чувствительности. Поэтому изучение факторов риска ХОБЛ и путей снижения их воздействия, молекулярных и клеточных механизмов патогенеза ХОБЛ остается важной областью научных исследований, направленных на разработку более эффективных методов лечения, которое затормозят или остановят развитие болезни. ХОБЛ - заболевание, которое можно предотвратить лечить, характеризующееся существенными внелегочными проявлениями, способными дополнительно отягощать течение болезни у отдельных пациентов. Ее легочная составляющая характеризуется ограничением скорости воздушного потока, которое обратимо не полностью. Ограничение скорости воздушного потока обычно прогрессирует и связано с патологическим воспалительным ответом легких на действие ингалируемых патогенных частиц или газов. ХОБЛ имеет различное течение заболевания, и у разных людей оно неодинаково. Однако общим является прогрессирование ХОБЛ, особенно если продолжается воздействие на пациента патогенных агентов. Воздействие ХОБЛ на каждого пациента зависит от степени тяжести симптомов (особенно одышки и снижения переносимости физической нагрузки), системных эффектов и наличия любых сопутствующих заболеваний, а не только от выраженности ограничения скорости воздушного потока. Хроническая обструктивная болезнь легких (ХОБЛ) характеризуется хроническим ограничением скорости воздушного потока и разнообразными патологическими изменениями в легких, существенными внелегочными проявлениями и серьезными сопутствующими заболеваниями, которые могут дополнительно отягощать течение ХОБЛ у отдельных пациентов. Таким образом, ХОБЛ следует считать заболеваниями легких, но для более точного определения ее степени тяжести и правильного выбора терапии следует также учитывать указанные серьезные сопутствующие заболевания. ХОБЛ имеет различное течение заболевания, и у разных людей оно неодинаково. Однако общим является прогрессирование ХОБЛ, особенно если продолжается воздействие на пациента патогенных агентов. Прекращение влияния этих агентов, даже если имеется значительное ограничение скорости воздушного потока, может привести к некоторому улучшению функции легких и, безусловно, замедлит или даже остановит прогрессирование болезни. Однако развившуюся ХОБЛ и связанные с ней сопутствующие заболевания нельзя полностью устранить, и, следовательно, они требуют постоянной терапии. Лечение ХОБЛ может уменьшить выраженность симптомов, улучшить качество жизни, уменьшить частоту обострений и, возможно, снизить смертность. В область проблем, не входит всестороннее обсуждение течения заболеваний, сопутствующих ХОБЛ; в первую очередь, на хроническом ограничении скорости воздушного потока, вызванном воздействием ингалируемых частиц или газов, наиболее частым примером которых повсеместно является сигаретный дым. Однако хроническое ограничение скорости воздушного потока может также развиваться у некурящих, проявляется сходными с ХОБЛ симптомами и может быть связано с другими заболеваниями, например Бронхиальной астмой, застойной сердечной недостаточностью, раком легких, облитерирующих бронхиолитом и интерстициальными болезнями легких. Плохо обратимое ограничение скорости воздушного потока, связанное с перечисленными состояниями. Цель исследования – изучить методы диагностики ХОБЛ и роль медицинской сестры в осуществлении лечебно - диагностических вмешательствах. Задачи исследования: 1. изучить теоретические аспекты развития ХОБЛ; 2. изучить литературу по данной патологии; 3.изучить методы диагностики ХОБЛ Глава 1. Хроническая обструктивная болезнь легких Этиология и патогенез Главный фактор риска ХОБЛ в 80-90 процентов случаев – курение. У курильщиков максимальные показатели смертности от ХОБЛ, у них быстрее развиваются необратимые обструктивные изменения функции дыхания, нарастают одышка и другие проявления болезни. тем не менее и среди некурящих нередки случаи возникновения и прогрессирования ХОБЛ . Среди основных факторов риска профессиональной природы, значение которых установлено, наиболее вредоносными являются пыли, содержащие кадмий и кремний. Профессии с повышенным риском развития ХОБЛ - шахтеры; строители, работа которых предполагает контакт с цементом; рабочие металлургической промышленности (горячая обработка металлов); железнодорожники; рабочие, занятые переработкой зерна, хлопка и производством бумаги. Но на первом месте стоит горнодобывающая промышленность. Существенную роль в возникновении ХОБЛ играет генетическая предрасположенность. На это указывает тот факт, что не все длительно курящие становятся больными ХОБЛ. В настоящее время единственной хорошо изученной генетической патологией, ведущей к ХОБЛ, является дефицит a1-антитрипсина (ААТ). Tем не менее начало болезни ускоряется курением. Одышка появляется к 40-летнему возрасту у курильщиков, и на 13-15 лет позже - у некурящих. В стандартах Европейского Респираторного Общества приводится классификация факторов риска, рассматриваемых как этиологические, в зависимости от доказанной их значимости. Описано появление респираторных симптомов, связанное с нарушением экологии жилища, повышением уровня диоксида азота и высокой влажностью в жилых помещениях. Использование некоторых видов топлива без адекватной вентиляции нередко ведет к загрязнению воздуха в жилых помещениях и к формированию ХОБЛ. Известно, что гипериммуноглобулинемия Е и бронхиальная гиперреактивность более характерны для лиц, страдающих БА. тем не менее сочетание курения с бронхиальной гиперреактивностью и гипериммуноглобулинемией Е ускоряет формирование ХОБЛ. Сочетанное влияние факторов риска окружающей среды и генетической предрасположенности ведут к развитию хронического воспалительного процесса, который распространяется на проксимальный и дистальный отделы дыхательный путей. При преимущественном поражении мелких бронхов некоторые авторы выделяют самостоятельную нозологическую форму – болезнь мелких бронхов‖. Выделение ХОБ в нозологическую форму имеет принципиальное значение с позиций ранней диагностики и лечения на стадии обратимого компонента бронхиальной обструкции, т.е. тогда, когда болезнь еще не утратила свою индивидуальность и существует реальная возможность затормозить ее прогрессирование путем воздействия на обратимый компонент бронхиальной обструкции. Клиническая картина Клиническая картина ХОБЛ характеризуется однотипными клинически- ми проявлениями - кашлем и одышкой, несмотря на неоднородность недугов, ее составляющих. Степень их выраженности зависит от стадии заболевания, скорости прогрессирования болезни и преимущественного уровня поражения бронхиального дерева. Скорость прогрессирования и выраженность симптомов ХОБЛ зависит от интенсивности воздействия этиологических факторов и их суммации. Так, в стандартах Американского торакального общества подчеркивается, что появлению первых клинических симптомов у больных ХОБЛ обычно предшествует курение, по крайней мере, 20 сигарет в день на протяжении 20 и более лет. Первыми признаками, с которыми пациенты обычно обращаются к врачу, являются кашель и одышка, иногда сопровождающиеся свистящим дыханием с выделением мокроты. Эти симптомы более выражены по утрам. Наиболее ранним симптомом, появляющимся к 40-50 годам, является кашель. К этому же времени в холодные сезоны начинают возникать эпизоды респираторной инфекции, не связываемые вначале в одно заболевание. Одышка, ощущаемая при физической нагрузке, возникает в среднем на 10 лет позже появления кашля. тем не менее в ряде случаев возможен дебют заболевания с одышки. Мокрота выделяется в небольшом количестве (редко более 60 мл/сутки) утром, имеет слизистый характер. Обострения инфекционной природы проявляются усугублением всех признаков заболевания, появлением гнойной мокроты и увеличением ее количества. Следует подчеркнуть, что бронхолегочная инфекция, хотя и частая, но не единственная причина развития обострения. Наряду с этим возможны обострения заболевания, связанные с повышенным действием экзогенных повреждающих факторов или с неадекватной физической на- грузкой. В этих случаях признаки инфекционного поражения респираторной системы бывают минимальными. По мере прогрессирования ХОБЛ промежутки между обострениями становятся короче. Одышка может варьировать в очень широких пределах: от ощущения не- хватки воздуха при обычных физических нагрузках до тяжелой дыхательной недостаточности. Клиническая оценка тяжести Клиническая картина Кашель — наиболее ранний симптом болезни. Он часто недооценивается пациентами, будучи ожидаемым при курении и воздействии поллютантов. На первых стадиях заболевания он появляется эпизодически, но позже возникает ежедневно, изредка — появляется только по ночам. Вне обострения кашель, как правило, не сопровождается отделением мокроты. Иногда кашель отсутствует при наличии спирометрических подтверждений бронхиальной обструкции. Мокрота — относительно ранний симптом заболевания. В начальных стадиях она выделяется в небольшом количестве, как правило, по утрам, и имеет слизистый характер. Гнойная, обильная мокрота — признак обострения заболевания. Одышка возникает примерно на 10 лет позже кашля и отмечается вначале только при значительной и интенсивной физической нагрузке, усиливаясь при респираторных инфекциях. Одышка чаще смешанного типа, реже встречается экспираторная. На более поздних стадиях одышка варьирует от ощущения нехватки воздуха при обычных физических нагрузках до тяжелой дыхательной недостаточности, и со временем становится более выраженной. Она является частой причиной обращения к врачу. Формы ХОБЛ На ранних стадиях хроническая обструктивная болезнь легких протекает скрытно и не всегда выявляется вовремя. Характерная клиника разворачивается, начиная со среднетяжелой стадии ХОБЛ. Течение ХОБЛ характеризуется кашлем с мокротой и одышкой. На ранних стадиях беспокоит эпизодический кашель с выделением слизистой мокроты (до 60 мл в сутки) и одышка при интенсивных нагрузках; по мере прогрессирования тяжести заболевания кашель становится постоянным, одышка ощущается в покое. С присоединением инфекции течение ХОБЛ обостряется, характер мокроты становится гнойным, ее количество увеличивается. Течение ХОБЛ может развиваться по двум типам клинических форм: бронхитическому типу эмфизематозному типу У пациенты с бронхитическим типом ХОБЛ преобладающими проявлениями служат гнойные воспалительные процессы в бронхах, сопровождающиеся интоксикацией, кашлем, обильным отделением мокроты. Бронхиальная обструкция выражена значительно, легочная эмфизема - слабо. Эту группу пациентов условно именуют «синими отечниками» ввиду диффузно-синего цианоза кожных покровов. Развитие осложнений и терминальная стадия наступают в молодом возрасте. При развитии ХОБЛ по эмфизематозному типу на первый план в симптоматике выходит экспираторная одышка (с затрудненным выдохом). Эмфизема легких преобладает над бронхиальной обструкцией. По характерному внешнему виду пациентов (розово-серый цвет кожных покровов, бочкообразная грудная клетка, кахексия) их называют «розовыми пыхтельщиками». Имеет более доброкачественное течение, пациенты, как правило, доживают до пожилого возраста. Классификация ХОБЛ Международными экспертами в развитии хронической обструктивной болезни легких выделяется 4 стадии. Критерием, положенным в основу классификации ХОБЛ, является уменьшение отношения ОФВ (объема форсированного выдоха) к ФЖЕЛ (форсированной жизненной емкости легких) < 70 %, регистрируемое после приема бронходилататоров. Стадия 0 (предболезнь). Характеризуется повышенным риском развития ХОБЛ, но не всегда в нее трансформируется. Проявляется постоянным кашлем и секрецией мокроты при неизмененной функции легких. Стадия I (легкого течения ХОБЛ). Выявляются незначительные обструктивные нарушения (объем форсированного выдоха за 1 сек. - ОФВ1 > 80% от нормы), хронический кашель и продукция мокроты. Стадия II (среднетяжелого течения ХОБЛ). Прогрессируют обструктивные нарушения (50 % < ОФВ1 < 80 % от нормы). Наблюдаются одышка и клинические симптомы, усиливающиеся при нагрузке. Стадия III (тяжелого течения ХОБЛ). Нарастает ограничение воздушного потока при выдохе (30 % < ОФВ, < 50 % от нормы), усиливается одышка, учащаются обострения. Стадия IV (крайне тяжелого течения ХОБЛ). Проявляется тяжелой формой бронхиальной обструкции, угрожающей для жизни (ОФВ, < 30 % от нормы), дыхательной недостаточностью, развитием легочного сердца. Осложнения ХОБЛ Прогрессирующее течение хронической обструктивной болезни легких может осложняться пневмонией, острой или хронической дыхательной недостаточностью, спонтанным пневмотораксом, пневмосклерозом, вторичнойполицитемией (эритроцитозом), застойной сердечной недостаточностью и т. д. В тяжелой и крайне тяжелой степени ХОБЛ у пациентов развиваются легочная гипертензия и легочное сердце. Прогрессирующее течение ХОБЛ ведет к изменениям бытовой активности пациентов и снижению качества их жизни. Диагностика ХОБЛ Медленное и прогрессирующее течение хронической обструктивной болезни легких ставит вопрос о своевременной диагностике заболевания, способствующей улучшению качества и увеличению продолжительности жизни. При сборе анамнестических данных необходимо обратить внимание на наличие вредных привычек (табакокурения) и производственных факторов. Важнейшим методом функциональной диагностики служит спирометрия, выявляющая первые признаки ХОБЛ. Обязательным является измерение скоростных и объемных показателей: жизненной емкости легких (ЖЕЛ), форсированной жизненной емкости легких (ФЖЕЛ), объема форсированного выдоха за 1 сек. (ОФВ1) и др. в постбронходилатационной пробе. Суммирование и соотношение этих показателей позволяет диагностировать ХОБЛ. Цитологическое исследование мокроты у пациентов с ХОБЛ позволяет оценить характер и выраженность воспаления бронхов, исключить онконастороженность. Вне обострения характер мокроты слизистый с преобладанием макрофагов. В фазу обострения ХОБЛ мокрота становится вязкой, гнойной. Клиническое исследование крови при ХОБЛ выявляет полицетемию (увеличение количества эритроцитов, гематокрита, гемоглобина, вязкости крови) как следствие развития гипоксемии при бронхитическом типе заболевания. У пациентов с выраженными явлениями дыхательной недостаточности исследуют газовый состав крови. При рентгенографии легких исключаются другие заболевания со сходными клиническими проявлениями. У пациентов с ХОБЛ на рентгенограмме определяется уплотнение и деформация бронхиальных стенок, эмфизематозные изменения легочной ткани. Изменения, определяемые при на ЭКГ, характеризуются гипертрофией правых отделов сердца, свидетельствующих о развитии легочной гипертензии. Диагностическая бронхоскопия при ХОБЛ показана для дифференциальной диагностики, осмотра слизистой бронхов и оценки ее состояния, забора на анализ бронхиального секрета. Лечение ХОБЛ Целями терапии хронической обструктивной болезни легких являются замедление прогрессирования бронхообструкции и дыхательной недостаточности, снижение периодичности и тяжести обострений, улучшение качества и увеличение продолжительности жизни пациентов. Необходимым элементом комплексной терапии является устранение причины заболевания (прежде всего курения). Лечение ХОБЛ проводится пульмонологом и складывается из следующих компонентов: обучения пациента пользованию ингаляторами, спейсерами, небулайзерами, критериям оценки своего состояния и навыкам самостоятельного оказания помощи; назначения бронходилататоров (препаратов, расширяющих просвет бронхов); назначения муколитиков (препаратов, разжижающих мокроту и облегчающих ее отхождение); назначения ингаляционных глюкокортикостероидов; антибиотикотерапии во время обострений; оксигенации организма и легочной реабилитации. В случае комплексного, методичного и адекватно подобранного лечения ХОБЛ возможно снижение темпов развития дыхательной недостаточности, сокращение числа обострений и продление жизни. Медикаментозная терапия. Вакцинация – пневмококковой, гриппозной вакцинами. Оптимальное время вакцинации: октябрь – середина ноября. В дальнейшем эффективность вакцинации значительно уменьшается, поскольку резко возрастает вероятность того, что организм уже проконтактировал с активизирующимися в это время вирусами и бактериями, а следовательно, не сможет обеспечить достаточный иммунный ответ даже после прививки. Терапия, направленная на расширение суженного бронха и поддержание его в нормальном состоянии за счет устранения спазма и повышенной выработки слизи: М-холинолитики; бета-2-агонисты; теофиллины. Существует 2 группы данных препаратов: короткодействующие (эффект длится 4-6 часов) и длительнодействующие, способные поддерживать бронх в нормальном состоянии в течение 12 или 24 часов. Короткодействующие препараты или их комбинация назначаются на первой стадии ХОБЛ и на последующих стадиях « по потребности», то есть для быстрого устранения возникших симптомов. Если они не способны контролировать симптомы, добавляются длительнодействующие средства. Противовоспалительная терапия (направлена на устранение воспаления в бронхиальном дереве) – добавляется при недостаточной эффективности вышеуказанных средств. Глюкокортикостероидные гормоны. Основной способ доставки препарата – ингаляционный. Гормональные средства в таблетированной форме используются только в обострение коротким курсом или при тяжелом, далеко зашедшем течении ХОБЛ. Многие пациенты опасаются принимать гормональные препараты, поскольку бытует мнение о большом количестве их побочных эффектов. Серьезные побочные эффекты (сахарный диабет, повышение артериального давления, остеопороз (снижение массы кости и нарушение структуры костной ткани, приводящее к увеличению хрупкости кости и риску возникновения перелома)) могут вызывать гормоны, вводимые в организм в виде таблеток или инъекционно. Ингаляционные формы гормонов в средних назначаемых дозах лишены этих побочных эффектов, поскольку действуют на точке приложения – в бронхиальном дереве. Так как при ХОБЛ воспаление хроническое, эти препараты требуют длительного, постоянного приема. Оценить полное действие данных препаратов можно только после 3 месяцев их применения. Отказ от их приема может перевести заболевание в более тяжелое течение. Из побочных эффектов ингаляционных форм гормонов можно назвать охриплость голоса и кандидоз полости рта, которые легко предотвратить полосканием рта после каждой ингаляции. Антиоксидантная терапия – витамины Е, С, А. Селективные ингибиторы фосфодиэстеразы – 4 (более специфичны к воспалению при ХОБЛ, могут применяться в комбинации с вышеперечисленными препаратами). Муколитические средства – способствуют разжижению вязкой мокроты и ее лучшему отхождению. Антибиотикотерапия – только в обострение (в период обострения). Кислородотерапия. Искусственная вентиляция легких – в тяжелых случаях. Заместительная терапия альфа-1-антитрипсином в случае, если причиной заболевания является генетический дефект, выражающийся в его дефиците. Хирургическое лечение: удаление измененных, функционально неполноценных участков легких; трансплантация легких – в случае тяжелого течения ХОБЛ. Прогноз и профилактика ХОБЛ Относительно полного выздоровления прогноз неблагоприятен. Неуклонное прогрессирование ХОБЛ приводит к инвалидизации. К прогностическим критериям ХОБЛ относятся: возможность исключения провоцирующего фактора, соблюдение пациентом рекомендаций и лечебных мероприятий, социальный и экономический статус пациента. Неблагоприятное течение ХОБЛ наблюдается при тяжелых сопутствующих заболеваниях, сердечной и дыхательной недостаточности, пожилом возрасте пациентов, бронхитическом типе заболевания. Четверть пациентов с тяжелыми формами обострений погибают в течение года. Мерами предупреждения ХОБЛ служат исключение вредных факторов (отказ от табакокурения, соблюдение требований охраны труда при наличии профвредностей), профилактика обострений и других бронхолегочных инфекций. Глава 2. Роль медицинской сестры в профилактике обострения и прогрессирования ХОБЛ Цель данного исследования - определение роли медсестры в осуществлении первичной профилактики хронических бронхитов. В достижении цели нам поможет изучение первичной профилактики хронических бронхитов. Чтобы изучить первичную профилактику хронических бронхитов необходимо сначала ознакомиться с особенностями сестринского процесса при остром бронхите. Так как если мы разберем, как эффективнее поспособствовать выздоровлению пациента при остром бронхите, следовательно, не произойдет такого осложнения как хронический бронхит. Так же важно определить объем профилактических мероприятий, проводимых медсестрой в отношении профилактики хронического бронхита. Методы исследования: научно-теоретический анализ медицинской литературы по данной теме; эмпирический - наблюдение, дополнительные методы исследования; биографические (анализ анамнестических сведений, изучение медицинской документации); Во время острого бронхита традиционно рекомендуют обильное питьё. Для взрослого человека - суточный объем потребляемой жидкости должен быть не менее 3 - 3,5 литров. Обычно хорошо переносятся щелочной морс, горячее молоко с боржоми в соотношении 1:1. Суточный рацион питания должен содержать достаточное количество белков и витаминов. На фоне высокой температуры и общей интоксикации можно немного поголодать, но в целом какие-либо ограничивающие диеты таким пациентам противопоказаны. Высокую эффективность показывает использование ингаляций. В качестве раствора для ингаляций можно использовать минеральную воду, раствор Рингера или обычный физиологический раствор. Процедуры проводят 2-3 раза в день на протяжении 5-10 дней. Данные манипуляции способствуют отхождению мокроты, облегчают дренаж бронхиального дерева, уменьшают воспаление. Необходима коррекция образа жизни с целью устранения факторов риска развития инфекционных заболеваний верхних дыхательных путей. В первую очередь это касается курения и различного рода профессиональных вредностей (пыльное производство, работа с лакокрасочными материалами, частые переохлаждения и т.д.). Отличное эффект при хронических заболеваниях легких имеет применение дыхательной гимнастики. Вне обострения бронхита можно проводить мероприятия по закаливанию. Особенности сестринского процесса: Формирование мотивации к выздоровлению у пациента. Устраните факторы способствующие возникновению заболевания, такие как переохлаждение, курение, злоупотребление алкоголем и пр. Регулярно проводите проветривание в комнате, где находится больной. Избегайте появления в помещении резких запахов (косметики, дезодорирующих средств и т.д.), чтобы не спровоцировать приступ кашля. Регулярно проводите комплексы дыхательной гимнастики (приложение 2), несколько раз в сутки с надуванием воздушных шариков, делайте массаж грудной клетки, меняйте положение тела в кровати. Обращайте внимание на мокроту, ее количество, цвет, запах, изменение в ее характере, например, наличие крови, чтобы вовремя поставить в известность врача. Учитывая эпидемический характер распространения туберкулеза в настоящее время, обращайте внимание на незначительные жалобы, как ночная потливость, немотивированный подъём температуры до субфебрильных цифр, чаще в первой половине дня, похудание, слабость, плохой аппетит. Лечебное питание способствует дезинтоксикаци организма, более быстрому лечению воспаления, повышает иммунитет, поддерживает работоспособность сердца и сосудов, а также разгружает пищеварительную систему(приложение 3). Манипуляции, выполняемые медицинской сестрой: применение лекарственных средств ингаляционным способом через рот; Цель: Обучить пациента технике ингаляции с помощью ингаляционного баллончика. Оснащение: 1. Ингалятор с лекарственным веществом. 2. Ингалятор без лекарственного вещества. Возможные проблемы пациента: 1. Страх, перед применением ингалятора или лекарственного вещества. 2. Снижение интеллектуальных возможностей и др. 3. Затрудненный вдох при введении лекарственного вещества через рот. Последовательность действий м/с: 1. Информируйте пациента о пользовании ингалятора. 2. Информируйте пациента о лекарственном средстве. 3. Проверьте название и срок годности лекарственного вещества. 4. Вымойте руки. 5. Продемонстрируйте пациенту выполнение процедуры, используя ингаляционный баллончик без лекарственных веществ. 6. Усадите пациента. 7. Снимите с мундштука баллончика защитный колпачок. 8. Поверните баллончик с аэрозолем вверх дном. 9. Встряхните баллончик, 10. Сделайте глубокий выдох. 11. Возьмите мундштук баллончика в рот, плотно обхватив его губами. 12. Сделайте глубокий вдох через рот и одновременно нажмите на дно баллончика. 13. Задержите дыхание на 5-10 сек. 14. Извлеките мундштук изо рта. 15. Сделайте спокойный выдох. 16. Продезинфицируйте мундштук. 17. Предложите пациенту самостоятельно выполнить процедуру с ингалятором, наполненным лекарственным веществом. 18. Закройте ингалятор защитным колпачком. 19. Вымойте руки. Оценка результатов: пациент правильно продемонстрировал технику ингаляции с помощью ингаляционного баллончика. сбор мокроты на общий анализ. Цель: Собрать мокроту в количестве 3-5 мл в стеклянную чистую посуду. Оснащение: 1. Чистая сухая стеклянная банка. 2. Бланк-направление в клиническую лабораторию. 3. Аптечная резинка. 4. Перчатки. Последовательность действий м/с: 1. Информируйте пациента о предстоящей манипуляции и ходе ее выполнения. 2. Подготовьте лабораторную посуду. 3. Оформите направление, прикрепите к посуде с помощью аптечной резинки. 4. Утром натощак покажите пациента прополоскать рот питьевой водой. 5. Надеть перчатки, взять банку. 6. Предложите пациенту глубоко подышать, откашляться и сплюнуть мокроту в банку, не касаясь краев, всего 3-5 мл. 7. Доставьте посуду с собранной мокротой в клиническую лабораторию для исследования. 8. Полученный результат подклейте в историю болезни. Оценка достигнутых результатов: Мокрота собрана в количестве 3-5 мл и доставлена в лабораторию. ЗаключениеВоздействие провоцирующих факторов (вдыхание сигаретного дыма, вредных факторов производства и окружающей среды) приводит к развитию воспалительного процесса в бронхах и легочной ткани. Увеличивается образование слизи в дыхательных путях, бронх становится отечным, спазмированным, что в целом значительно сужает его просвет и нарушает прохождение воздуха по дыхательным путям. Хроническое воспаление с течением времени приводит к утолщению стенки бронха и необратимому сужению его просвета со значительным затруднением движения воздуха, его задержкой в нижних отделах дыхательных путей, с формированием так называемых « воздушных ловушек». Наряду с этим воспаление в легочной ткани ведет к разрушению межальвеолярных перегородок, вследствие чего легкие теряют свою эластичность и не могут в достаточной мере расправляться при вдохе. Совокупность этих изменений обусловливает недостаточное удаление воздуха из легких во время выдоха и неполноценность газообмена, что выражается в низком насыщении крови кислородом. « Кислородное голодание» организма обусловливает тот факт, что ХОБЛ является системным заболеванием, поражающим не только легкие, но и многие системы и органы. Прогноз в отношении выздоровления неблагоприятен. Болезнь характеризуется неуклонно прогрессирующим течением, приводящим к развитию ранней инвалидизации и снижению продолжительности предстоящей жизни. Осложнениями ХОБЛ являются острая или хроническая дыхательная недостаточность, вторичная полицитемия, хроническое легочное сердце, застойная сердечная недостаточность, пневмония, спонтанный пневмоторакс, пневмомедиастинум. Для оценки прогноза определяющую роль играют следующие параметры: возможность устранения провоцирующих факторов, приверженность больного к лечению, социально-экономические условия. Неблагоприятными прогностическими признаками являются тяжелые сопутствующие заболевания при ХОБЛ, развитие сердечной и дыхательной недостаточности, пожилой возраст больных. Используемая литератураАвдеев С.Н. Антихолинергические препараты при обструктивных заболеваниях легких. // Атмосфера. 2002. №1(4). - С. 20 - 23. Авдеев С.Н., Чучалин А.Г. Роль бактериальной инфекции и выбор антибиотиков при обострении хронического бронхита. // Consilium medicum. 2000. - Т. 2. - №10. - С. 418 - 425. Антонов Н.С. Хронические обструктивные заболевания легких: распространенность, диагностика, лечение и профилактика. / НИИ Пульмонологии МЗ Российской Федерации. // Автореф. дисс. д-ра мед. наук. М. - 2002. - С. 46. А. Р. Татарский, С. Л. Бабак, А. В. Кирюхин, А. В. Баскаков Хроническая обструктивная болезнь легких // CONSILIUM MEDICUM. — 2004. — Т. 6. — № 4. С. 3. Ильницкий А.Н. Программы и эффективность реабилитации пациентов с обструктивной болезнью легких. // Медицинские новости. 2002. - №8. - С. 9 - 13. Лакоценина О. Ю. Сравнительная эффективность патогенетических методов лечения хронического обструктивного бронхита в амбулаторных условиях / Амур. гос. мед. акад. // Автореф. дисс.канд. Мед. наук. Благовещенск. - 1999. - С. 23. Лещенко И. В., Овчаренко С. И. Современные проблемы диагностики хронической обструктивной болезни легких // РМЖ. — 2003. — Т. 4. — № 11. Коровина О.В. Руководство по пульмонологии под редакцией Н.В. Путова и Г.Б. Федосеева. Ленинград: Медицина. 1984. 140-142. Оптимальная оценка и лечение хронической обструктивной болезни легких. Согласование заявления Европейского респираторного o6njecTBa(ERS). // Русский медицинский журнал, приложение. 1998. - № 3. Медицинский научно-практический журнал «Consilium medicum» 2009 №6 - Диагностика и лечение ХОБЛ. С.Н.Авдеев, НИИ пульмонологии Минздрава РФ, Москва С.32 Приказ МЗ РФ №300 от 09.10.98. «Стандарты (протоколы) диагностики и лечения больных с неспецифическими заболеваниями легких (взрослое население)». М.; 1999. Сукманская Е.О., Осипова Д-М. Распространенность и эффективность лечения ХОБЛ на промышленном предприятии. // Атмосфера. 2003. - №1 (8). - С. 30 - 32. Харазишвили Г.И. Влияние некоторых социально-гигиенических и физических факторов внешней среды на распространенность и течение бронхиальной астмы в условиях крупного промышленного города. // Дисс. .канд. мед. наук. Тбилиси. - 1998. - С. 160. Хроническая обструктивная болезнь легких. Федеральная программа. // М., 1999.С.67-98 Хроническая обструктивная болезнь легких. Федеральная программа/ Под ред. акад. РАМН, профессора А. Г. Чучалина. -- 2-е изд., перераб. и доп. -- М., 2004. С.56-73 Чучалин А.Г. Клинические рекомендации по лечению больных хронической обструктивной болезнью легких. // М. 2001. - 66 с. Чучалин А. Г., Сахарова Г. М., Новиков Ю. К. Практическое руководство по лечению табачной зависимости. -- М., 2001. -- 14 с. Приложения Приложение 1 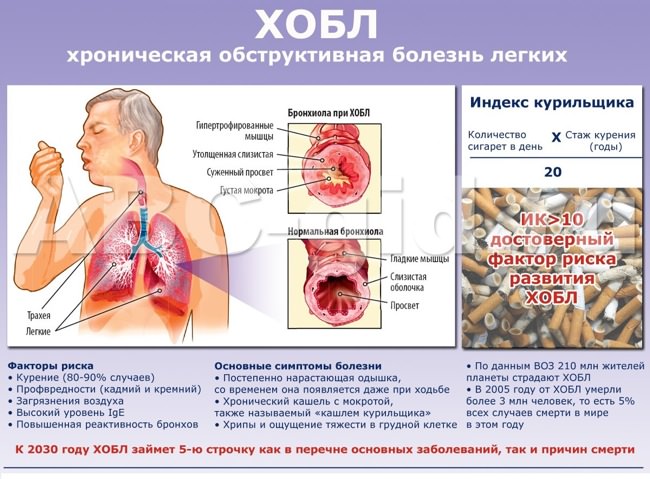 Приложение 2  Приложение 3 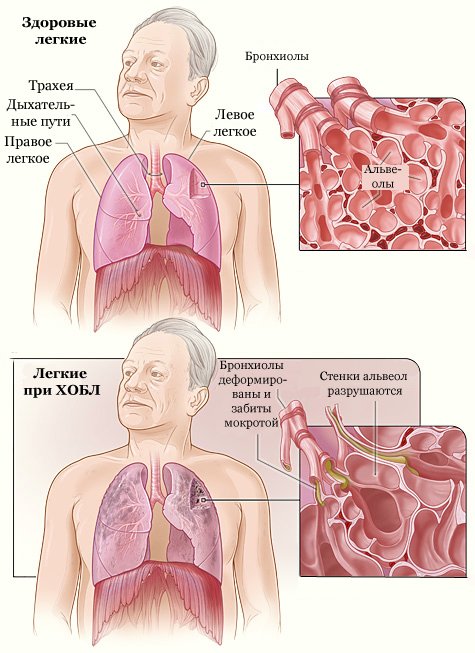 Приложение 4  |
