5
Консульта
ция врача
Парентеральное введение литической смеси и противосудорожных препаратов
Алгоритм сестринской помощи при повышении температуры
2
Физические методы охлаждения
Нет
Нет
Нет
Нет
Температура
37,5 -380 С
Температура
38-38,50 С
Возраст ребенка
от 0 до 3мессяцев
ДА
Прием жаропонижающих средств
Физические методы охлаждения
3
ДА
Фебрильные судороги в анамнезе
ДА
ДА
Имеются тяжелые заболевания сердца и легких
Беспокоит сильная головная боль и/или
мышечная ломота
ДА
Температура
39 0 С и выше
Парентеральное введение литической смеси
4
ДА
ДА
Гипертермический синдром,
«бледная лихорадка»
Фебрильные судороги
Постельный или полупостельный режим
Повторное измерение температуры
Обильное питье из расчета при температуре свыше 37 0 С на каждый градус требуется дополнительно жидкости 10 мл на кг массы тела.
Температура
37-37,50 С
1
ДА
АЛГОРИТМ ДЕЙСТВИЯ
ПРИ ЛИХОРАДКЕ
№
|
Шаги
|
Алгоритм действия
|
1
|
Установить контакт с пациентом (родственниками).
|
Поздороваться с пациентом/родственниками, представиться (имя, отчество, должность, согласно ситуационной задаче), идентифицировать пациента, сообщить о цели визита.
|
2
|
Определить показания к помощи.
|
Спросить о существующей проблеме, осмотреть ребенка, определить вид лихорадки.
|
3
|
Провести термометрию.
|
Определить показатели температуры путем ее измерения в паховой/подмышечной областях или другими способами доступной термометрии.
|
4
|
Задокументировать результаты термометрии.
|
Зафиксировать температуру в температурном листе, Ф-112.
|
5
|
Определить группу риска.
|
Выяснить были ли фебрильные судороги в анамнезе, сердечная декомпенсация, неврологическая патология, расстройства обмена.
|
6
|
Облегчить экскурсию легких.
|
Расстегнуть стесняющую одежду.
|
7
|
Добиться постепенного снижения температуры тела, не более 10 С в час.
Дать рeros парацетамол в сиропе 5 мл. (120 мг) – 1 ч.л. или ¼ таблетки (500 мг.)
|
Провести мероприятия в зависимости от показателей температуры:
а) 37,0 – 37,50 С – назначить обильное питье;
б) 37,5 – 38,00 С - провести физическое охлаждение при лихорадке розового типа:
- раскрыть ребенка,
- сделать обдувание, обтирание тела губкой, смоченной водой Т 30-320 С, в течении 5 минут, каждые 30 минут или обвертывание во влажную простыню;
в) 38,0 – 38,50 С – энтерально ввести жаропонижающие средства (парацетамол, ибупрофен). Разовая доза парацетамола 10-15 мг/кг, ибупрофена 5-20 мг/кг 2-4 раза в день с интервалом 4-6 часов.
При лихорадке розового типа – прохладное витаминизированное дробное питье,
при лихорадке белого типа– провести согревающие мероприятия - дать теплое питье, укрыть;
г) 38,50 С и выше в/м или в/в ввести литическую смесь
-анальгин 0,1 мл/г
-димедрол 0,1 мл/г
-папверин 0,1 мл/г.
|
8
|
Обильно поить ребенка.
|
Дать теплое питье из расчета при температуре свыше 37 0 С на каждый градус требуется дополнительно жидкости 10 мл на кг массы тела.
Масса тела ребенка к 9 месяцев приблизительно составляет 9,5кг., соответственно количество дополнительной жидкости - 90 мл.
|
9
|
Снизить интоксикацию.
|
В течение 20-30 минут от начала проведения мероприятий постараться вызвать мочеиспускание у ребенка.
|
10
|
Контроль эффективности проведенных мероприятий.
|
Через 20-30тиминут повторить термометрию.
|
11
|
Через 20-30 минут температура должна снизиться на 0,2-0,3 0 С.
|
Провести коррекцию проводимых мероприятий с учетом показателей повторной термометрии.
|
12
|
Оценка достигнутого результата.
|
Оценить:
- состояние улучшилось, ребенок успокоился, уснул, температура снижается на 0,5 0 С в течение 30 минут – рекомендован вызов участкового врача.
-состояние ухудшилось – ребенка госпитализировать.
|
13
|
Похвалить маму.
|
Похвалить за то, что она делает.
|
14
|
Обучить маму в случае «когда вернуться немедленно»
|
Показать памятку для матери, чтобы помочь ей запомнить «когда вернуться немедленно».
|
15
|
Завершить визит.
|
Попрощаться.
|
АЛГОРИТМ ДЕЙСТВИЯ
ПРИ ИНОРОДНОМ ТЕЛЕ ВЕРХНИХ ДЫХАТЕЛЬНЫХ ПУТЕЙ РЕБЕНКУ
ДО 1 ГОДА ЖИЗНИ.
№
|
Шаги
|
Алгоритм действия
|
1
|
Установить контакт с пациентом (родственниками).
|
Поздороваться, идентифицировать пациента.
|
2
|
Определить показания к помощи.
|
Спросить о существующей проблеме, осмотреть ребенка, определить:
- затрудненное дыхание, возникшее внезапно, после вдыхания, попадание в рот мелкого инородного тела
(игрушка, кусочек пищи, пуговица и т.д.);
- затрудненный вдох, втяжение податливых месть;
- страх, бледность;
- приступообразный кашель.
|
3
|
Правильно расположить ребенка.
|
Положить ребенка на руку или на бедро, опустить его голову вниз (рисунок 1)..
|
4
|
Провести 5 ударов в межлопаточной области.
|
Ударить 5 раз по спине ребенка (рисунок 1) основанием ладони (скользящие поколачивания между лопатками).
|
5
|
Провести 5 толчкообразных надавливаний на грудную клетку.
|
Если препятствие остается, перевернуть ребенка и надавить 5 раз толчкообразным движением двух пальцев на грудную клетку ребенка по средней линии, в точке на ширину пальца, ниже уровня соска (рисунок 2).
|
6
|
Проверить на присутствие инородного тела в ротовой полости.
|
Если препятствие остается, проверить, нет ли инородного тела в ротовой полости.
|
7
|
Контроль состояния пациента.
|
Убедиться, что инородное тело извлечено.
При необходимости, повторить последовательно всю процедуру, начиная с похлопывания по спине.
|
8
|
Оценка достигнутого.
|
Оценить состояние и проверить проходимость дыхательных путей:
- инородное тело извлечено, дыхание свободное, цианоз исчез;
|
9
|
Принять решение.
|
- при отсутствии эффекта – помощь повторить;
- при отсутствии дыхания приступить к сердечно-легочной реанимации (активной ИВЛ);
- экстренно госпитализировать.
|
АЛГОРИТМ ДЕЙСТВИЯ
ПРИ ИНОРОДНОМ ТЕЛЕ ВЕРХНИХ ДЫХАТЕЛЬНЫХ ПУТЕЙ РЕБЕНКУ СТАРШЕ 1 ГОДА ЖИЗНИ.
№
|
Шаги
|
Алгоритм действия
|
1
|
Установить контакт с пациентом (родственниками).
|
Поздороваться, идентифицировать пациента.
|
2
|
Определить показания к помощи.
|
Спросить о существующей проблеме, осмотреть ребенка, определить:
- затрудненное дыхание, возникшее внезапно, после вдыхания, попадание в рот мелкого инородного тела
(игрушка, кусочек пищи, пуговица и т.д.);
- затрудненный вдох, втяжение податливых месть;
- страх, бледность;
- приступообразный кашель.
|
3
|
Правильно расположить ребенка.
|
Уложить ребенка животом на бедро, опустить его голову вниз (рисунок 3).
|
4
|
Провести 5 ударов в межлопаточной области.
|
Похлопайте ребенка по спине основанием ладони 5 раз в положении сидя, на коленях и лежа (рисунок 3.1).
|
5
|
Провести прием Геймлиха.
|
Если препятствие остается, встать позади ребенка и обхватить руками его туловище; сжать одну руку в кулак и установить сразу ниже грудины ребенка; нажать на живот в направлении косо вверх, повторить этот прием 5 раз (рисунок 4).
|
6
|
Проверить на присутствие инородного тела в ротовой полости.
|
Если препятствие остается, проверить, нет ли инородного тела в ротовой полости.
|
7
|
Контроль состояния пациента.
|
Убедиться, что инородное тело извлечено.
При необходимости, повторить последовательно всю процедуру, начиная с похлопывания по спине.
|
8
|
Оценка достигнутого резкультата.
|
Оценить состояние и проверить проходимость дыхательных путей:
- инородное тело извлечено, дыхание свободное, цианоз исчез;
|
9
|
Принять решение.
|
- при отсутствии эффекта – помощь повторить;
- при отсутствии дыхания приступить к сердечно-легочной реанимации (активной ИВЛ);
- экстренно госпитализировать.
|

Рис. 2
Рис. 1
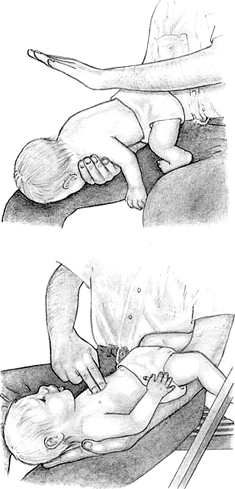 
Рис.3.1
Рис. 3
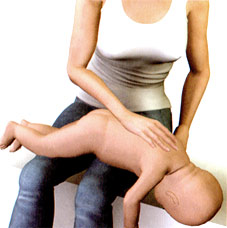 
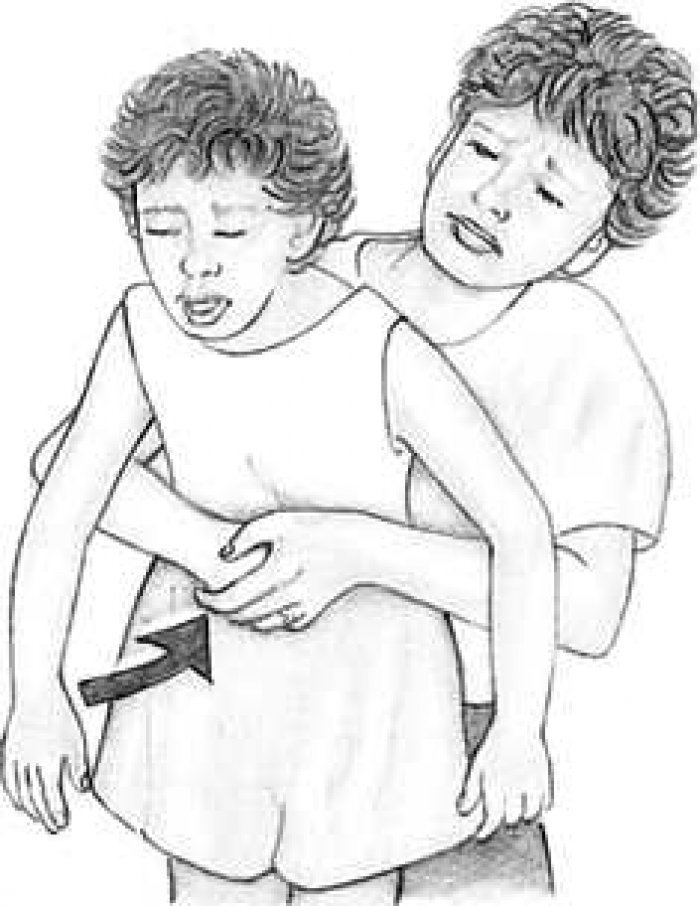
Рис. 4
 
Приложение № 1.
Форма пищевого дневника.
Дата
время
|
Меню
(блюда, продукты, количество)
|
Симптомы
|
Лекарственные препараты
|
Примечания
(предложения)
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Литература
Пропедевтика детских болезней, под редакцией Н.А. Геппе, Н.С. Подчерняевой, Москва «ГЭОТАР - Медиа» 2009г.
Учебник А.М.Запрудного «Педиатрия с детскими инфекциями» «ГЭОТАР-Медиа» 2013 год;
Приказ Министра здравоохранения Республики Казахстан от 31 марта 2011 года № 164. Зарегистрирован в Министерстве юстиции Республики Казахстан 25 апреля 2011 года № 6897
Приказ МЗ РК № 145 от 16 марта 2011 года О внесении изменений в приказ и.о.Министра здравоохранения Республики Казахстан от 10 ноября 2009 года № 685 «Об утверждении Правил проведения профилактических медицинских осмотров целевых групп населения»
Общий уход за детьми: учебное пособие. Запруднов А.М., Григорьев К.И. – 4-е изд., перераб. И доп. – М., 2009. – 416 с.
Учебник/СД акд. РАМН А.А. Баранова «Детские болезни» «ГЭОТАР-Медиа» 2009 год;
«Сборник клинических протоколов по профилю педиатрия, разработанных в 2014 году», 1-2 том, Республиканский центр развития здравоохранения Министерства здравоохранения и социального развития Республики Казахстан г. Астана 2015 год.
Физическое и психосоциальное развитие детей раннего возраста (0-5 лет) (учебно-методическое пособие).
Карманный справочник ИВБДВ, приказ Министерства здравоохранения Республики Казахстан от 31 марта 2011 г. №172.
Буклет-схема ИКАТ/ИВБДВ, приказ Министерства здравоохранения Республики Казахстан от 23 ноября 2010 г. № 907 .
Форма №112 нового образца, приказ Министерства здравоохранения Республики Казахстан от 23 ноября 2010 г. №907.
Совместная декларация ВОЗ / ЮНИСЕФ. – Женева; 1989.
Педиатрия. Ежова Н.В., - Минск, «Высшая школа», 2004.
Детская эндокринология. Н. Жуковский. – М.; 1995.
Инфекционные болезни удетей. Н.И. Нисевич., В.Ф. Учайкин.-М.; 1990.
Неонатология. В 2 томах. Н.П.Шабалов, - С.-Петербург; 2002.
Неотложная педиатрия в алгоритмах. Э.К. Цыбулькин. – М.; 2007. – 160 с.
Руководство по детским инфекциям. В.Ф. Учайкин. – М.; 2000.
Сайт Всемирной организации здравоохранения www.who.int/childgrowth.
Грудное вскармливание в Многофокусном исследовании ВОЗ Эталонов Роста/Группа ВОЗ по Многофокусному Исследованию Эталонов Роста. Acta paediatrica, 2006; приложение 450:16– 26.
Грудное вскармливание. Пособие для среднего медицинского персонала. Тажибаев Ш.С., Долматова О.В., Ергалиева А.А. Алматы-Астана 2012 г.
Питание матери и дитя. Шарманов Т., Айджанов М., Алматы 2011г.
Пакет материалов ВОЗ/ЮНИСЕФ «Забота о развитии ребенка»: Пособие для участника – Карточки советов – Заметки модератора – Руководство по клинической практике – Система мониторинга и оценки – Плакат – CD-ROM с курсовыми материалами, презентациями, обзорами и видео, 2012.
«Индивидуальная карточка роста и развития ребенка. Для детей в возрасте от 0 до 5 лет», Астана 2014 г. – 104 стр.
Реанимация новорожденных, Учебник, 5 издание, ААП/АКА, 2007 г.
ВОЗ. Исследование развития моторики. Отчет на совещании экспертов. Женева: Всемирная Организация Здравоохранения; 2004.
Внедрение эффективных технологий в практику ухода и медицинской помощи новорожденным детям, учебное пособие Алматы 2009г.
Уход за детьми раннего возраста в семье.детский фонд Организации Объединенных Наций (ЮНИСЕФ) в Республике Казахстан, 2012г.
Сестринский уход за новорожденным в амбулаторно-поликлинических условиях. Зелинская Д.И., Кешиняня Е.С., Терлецкая Р.Н., Никовская М.И., Сарычева С.Я.Издательская группа «ГЕОТАР - Медиа» 2013 г.
Педиатрия:Рабочая тетрадь. Тарасова И.В., Назирбекова И.Н., Ушакова Ф.И. Издательская группа «ГЕОТАР - Медиа» 2013 г.
Сестринское дело в педиатрии. Качаровская Е.В., Лютиков О.К. Издательская группа «ГЕОТАР - Медиа» 2013 г.
«Анализ положения детей и женщин в Республике Казахстан». ЮНИСЕФ Детский фонд ООН в Казахстане
www.unicef.kz
«Анализ положения детей с инвалидностью: развитие инклюзивного общества в Республике Казахвтан», -Астана, 2014, - 108 стр.
«Факты в защиту жизни» пособие, Астана 2014. – 174 с.
Безопасное обращение с вакцинами, холодовая цепь и иммунизация. Пособие для стран СНГ, ЮНИСЕФ/БЭЙСИКС/ЮСАИД 1998г.
|
 Скачать 1.11 Mb.
Скачать 1.11 Mb.







