01 Болезни органов дыхания. Сокращения и условные обозначения
 Скачать 2.33 Mb. Скачать 2.33 Mb.
|
|
Астматический статус. Его развитие практически всегда служит результатом неправильного лечения: • бесконтрольный прием симпатомиметических средств и глюкокортикоидов; • резкое прерывание длительно проводимого лечения глюкокортикоидами; • обострение хронического или возникновение неэффективно леченного острого воспалительного процесса в бронхолегочной системе; • неудачно проведенная специфическая гипосенсибилизация; • злоупотребление снотворными и седативными средствами. Критерии астматического (метаболического) статуса: • прогрессирующее нарушение дренажной функции бронхов; • развернутая клиническая картина удушья, которая может осложняться легочной обструкцией, гипоксемической комой и острым легочным сердцем; • резистентность к симпатомиметическим и бронхолитическим препаратам; • гиперкапния; • гипоксия тканей. Классификация астматического статуса: • I стадия - затянувшийся приступ удушья, сформировавшаяся резистентность к симпатомиметикам; • II стадия - нарастание дыхательной недостаточности по обструктивному типу; • III стадия - гипоксемическая, гиперкапническая кома. Стадия I клинически характеризуется затянувшимся приступом удушья, вынужденным положением больного, учащенным дыханием, приступообразным кашлем со скудной, трудноотделяемой мокротой, тахикардией, часто - повышением АД. Из физических симптомов отмечают несоответствие между интенсивностью дыхательных шумов, выслушиваемых дистанционно, и данными непосредственной аускультации легких (скудность хрипов, участки ослабленного дыхания). Стадия I характеризуется умеренной артериальной гипоксемией (РаО2 составляет 60-70 мм рт.ст.) и нормоили гипокапнией (показатели РаСО2 нормальные или уменьшены в результате гипервентиляции и составляют менее 35 мм рт.ст.). Для II стадии характерно очень тяжелое состояние больного: бледно-серый влажный кожный покров, учащенное поверхностное дыхание, при аускультации - «немое легкое» (хрипы почти не слышны), частый пульс малого наполнения, аритмия и снижение АД. Периоды безразличия у больного сменяются возбуждением. II стадия характеризуется более выраженной гипоксемией (РаО2 50- 60 мм рт.ст.) и нарастающей гиперкапнией вследствие снижения эффективной (альвеолярной) вентиляции (РаСО2 50-70 мм рт.ст. и даже несколько выше). В III стадии сознание отсутствует, отмечают тахипноэ, часто - разлитой «красный» цианоз и коллапс. Летальность на высоте астматического статуса достигает 5-20%. Наиболее частые причины смерти - асфиксия вследствие позднего проведения реанимационных мероприятий и невозможность восстановления эффективной вентиляции легких. III стадия характеризуется тяжелой артериальной гипоксемией (РаО2 40- 55 мм рт.ст.) и резко выраженной гиперкапнией (РаСО2 около 80-90 мм рт.ст. и выше) с некомпенсированным респираторным ацидозом. При своевременно начатом интенсивном лечении прогноз астматического статуса может быть благоприятным. Все вышеизложенное касалось так называемого метаболического (медленно развивающегося) астматического статуса. Кроме этого существует немедленно развивающийся (анафилактический) астматический статус, обусловленный развитием гиперергической анафилактической реакции немедленного типа с мгновенным высвобождением медиаторов аллергии и воспаления, что приводит к тотальному бронхоспазму и асфиксии в момент контакта с аллергеном. Диагностика Диагностику БА осуществляют на основании обнаружения определенных признаков . Основные признаки • Существование приступов удушья или их эквивалентов. • Генерализованная обратимая бронхиальная обструкция. • Обнаружение эозинофилов в мокроте. • Отсутствие заболеваний, сопровождающихся бронхоспастическим или бронхообструктивным синдромом (один из симптомов болезни). Дополнительные признаки • Клинико-аллергологический анамнез. • Результаты аллергологического тестирования: - для определения аллергена - кожные пробы (аппликационные, внутрикожные, скарификационные); - для уточнения специфичности аллергена - назальные, ингаляционные, конъюнктивальные пробы (проводят в стадии стойкой ремиссии) и радиоаллергосорбентный тест; - провокационные пробы (с метахолином) - при сомнительном диагнозе. • Повышение содержания IgE в крови. • Эозинофилия. Формулировка развернутого клинического диагноза БА должна учитывать : • основной клинико-патогенетический вариант БА (наиболее распространен атопический и инфекционно зависимый); • тяжесть течения (легкое, среднетяжелое, тяжелое); • уровень контроля (контролируемая, частично контролируемая, неконтролируемая); • фазу течения (обострение, стихающее обострение, ремиссия); • осложнения (дыхательная недостаточность (степень), сердечная недостаточность (степень), астматический статус (стадия), другие осложнения). Примечание. При инфекционно зависимой БА рекомендуют указывать: • характер хронического поражения легких, на фоне которого развилась БА или которому она сопутствует; • характер инфекционной зависимости - инфекционный возбудитель, играющий роль аллергена, способствующий манифестации атопических реакций или же формирующий первично измененную реактивность бронхов; • уровень контроля (в качестве оценки эффективности проводимого лечения). Лечение Основные цели ведения больных БА эксперты ВОЗ сформулировали следующим образом: • достижение и поддержание контроля за симптомами болезни; • предотвращение обострений БА; • поддержание функции легких, близких к нормальным величинам (по возможности); • поддержание нормальной активности (в том числе физической); • исключение побочных эффектов противоастматических лекарственных препаратов; • предотвращение развития необратимой бронхиальной обструкции; • предотвращение смерти, связанной с БА. Основные направления лечения больных БА для достижения поставленных целей можно представить в виде пяти взаимосвязанных компонентов: • развитие сотрудничества между пациентом и врачом; • определение факторов риска и уменьшение их воздействия; • оценка состояния лечения и мониторинг течения БА; • лечение обострений; • соблюдение пациентом рекомендаций врача (личный вклад больного в достижение и поддержание контроля БА). Содержание этих компонентов представлено ниже. Цель сотрудничества больного с врачом - дать возможность пациенту с БА приобретать знания, навыки и уверенность в его личном участии в лечении заболевания. Реализации этой цели можно добиться посредством обучения пациентов (занятия в астма-школе, чтение журнала для больных «Астма и аллергия», разработка индивидуальных планов медикаментозного лечения для длительного ведения больных и др.). Уменьшение воздействия на пациента факторов риска некоторых категорий позволяет улучшить контроль за БА и снизить потребность в принимаемых лекарственных препаратах. Устранение воздействия известного аллергена позволяет избежать обострения заболевания. Лекарственные препараты для лечения БА делят на средства, контролирующие течение БА (поддерживающее лечение), и средства неотложной помощи (облегчающее течение). Препараты для поддерживающего лечения принимают ежедневно и длительно, так как благодаря противовоспалительному действию они обеспечивают контроль за БА. Средства для облегчения симптомов принимают по потребности. Эти лекарственные препараты действуют быстро, устраняя бронхоспазм и купируя связанные с ним нарушения. Если у больного развивается приступ БА, то проводят неотложное лечение, а при развитии астматического статуса - интенсивную терапию. Лечение приступа БА проводят с учетом возраста пациента и тяжести приступа. Легкий приступ больные, как правило, могут купировать самостоятельно. Используют лекарственные вещества в таблетках (аминофиллин) или ингаляторах (сальбутамол, фенотерол - Р2-адреностимуляторы; ипратропия бромид + фенотерол, сочетающий Р2-адреностимулирующий и холинолитический эффект). При отсутствии ингаляторов приступ купируют подкожным введением 5% раствора эфедрина (в дозе 0,5 мл) в сочетании с 2% раствором папаверина (в дозе 1 мл) и антигистаминного препарата (дифенгидрамин или хлоропирамин в дозе 1 мл). Приступы средней тяжести у молодых пациентов с недлительным анамнезом купируют ингаляционным введением симпатомиметических средств. При отсутствии эффекта внутривенно вводят аминофиллин. Возможно введение растворов бронхолитических средств через небулайзер. Иногда приступ прекращается только после внутривенного введения преднизолона в дозе 60 мг. Пожилым больным среднетяжелый и тяжелый приступ (особенно при длительном анамнезе) купируют с помощью введения бронхолитических средств через небулайзер (прибор, позволяющий распылять лекарственные вещества до мельчайших частиц, - 1-5 мкм, которые проникают в дыхательные пути). При отсутствии эффекта внутривенно вводят преднизолон. При тяжелых приступах, помимо внутривенного введения преднизолона и его приема внутрь (в дозе 40-50 мг), возможной альтернативой может быть небулайзерная терапия бронхолитическими средствами с последующим (через 30 мин) введением глюкокортикоидов (суспензия будесонида в дозе 2 мг). При отсутствии небулайзера прибегают к повторному введению преднизолона. При тяжелом приступе рекомендована бронхолитическая терапия в сочетании с мукорегуляторами (амброксол, ацетилцистеин). Существенное значение имеет выравнивание измененного кислотно-основного состояния, в связи с чем проводят инфузионную терапию натрия гидрокарбонатом и изотоническим раствором хлорида натрия (особенно в тех случаях, когда приступ затягивается и мокрота отходит очень плохо). Больного в обязательном порядке госпитализируют. Обычно для быстрейшего купирования приступа назначают кислородотерапию. Чтобы достичь сатурации крови кислородом более 90%, вдыхание кислорода следует проводить через интраназальный зонд (канюлю) или маску. Для поддержания удовлетворительной сатурации кислородотерапию следует титровать с помощью пульсоксиметрии. При затянувшихся тяжелых приступах БА резко возрастает угроза развития астматического статуса. Лечение астматического статуса заключается в проведении интенсивной терапии, которую необходимо начинать в максимально ранние сроки. Она включает следующие мероприятия. • Оксигенотерапия в виде непрерывной подачи кислородно-воздушной смеси с относительно небольшим содержанием кислорода (35-40%). • Инфузионная терапия, при которой внутривенно вводят декстраны, дектрозу, препарата инсулина, гепарин натрия в дозе 20 тыс. ЕД, натрия гидрокарбонат (под контролем показателей кислотно-основного состояния). Общий объем инфузии должен быть не менее 3-3,5 л в первые сутки. Это позволяет восполнить дефицит жидкости, устранить гемоконцентрацию и добиться разжижения бронхиального содержимого. • Небулайзерная терапия бронходилататорами и глюкокортикоидами (суспензия будесонида). В качестве бронхорасширяющих средств используют небулайзерную терапию β2-агонистами или ипратропия бромидом + фенотеролом, несмотря на то, что ранее больной мог в больших дозах использовать β2-агонисты (фенотерол, сальбутамол) через дозированный аэрозольный ингалятор без выраженного эффекта. • При отсутствии небулайзера назначают прием глюкокортикоидов внутрь (однократно преднизолон в дозе 40-60 мг) в сочетании с внутривенным введением гидрокортизона в дозе 1 мг/кг массы тела или преднизолона в дозе 60-90 мг каждые 2-4 ч (при I стадии статуса). Во II стадии суточную дозу преднизолона доводят до 1000-1500 мг. После выведения из астматического статуса дозу глюкокортикоидов ежесуточно уменьшают на 25% до достижения минимальной. Для разжижения мокроты используют щелочное питье и парокислородные ингаляции. Применение мочегонных средств рекомендовано лишь при увеличении центрального венозного давления до 150 мм вод.ст. и более. Для усиления отделения содержимого бронхов активно используют перкуссионный и вибрационный массаж грудной клетки. Прогрессирующее нарушение легочной вентиляции, не поддающееся консервативному лечению, - показание к применению неинвазивной или искусственной вентиляции легких и лечебной бронхоскопии, а также к проведению бронхоальвеолярного лаважа с отмыванием и удалением бронхиального содержимого. Лечение анафилактического варианта астматического статуса требует проведения немедленного парентерального введения лекарственных средств: 0,1% раствора эпинефрина в дозе 0,3-0,5 мл в 20 мл изотонического раствора хлорида натрия и струйного внутривенного введения преднизолона в дозе 120 мг (гидрокортизона в дозе 200-400 мг) с последующим переходом на их внутривенное капельное введение. Одновременно можно добавить 0,1% раствор атропина в дозе 0,5-1 мл, вводя его струйно в 10 мл изотонического раствора. При отсутствии эффекта от перечисленных мероприятий проводят фторотановый наркоз и переводят больного на искусственную вентиляцию легких. После купирования приступа БА проводят плановое лечение, направленное на ликвидацию обострений заболевания. Лечебные мероприятия, осуществляемые в период обострения и ремиссии, имеют свои особенности. Лечение больного БА в период обострения, помимо купирования приступа, включает ряд различных мероприятий: • устранение контакта с обнаруженным аллергеном; • медикаментозное противовоспалительное лечение. Глюкокортикоиды в настоящее время считают наиболее эффективными противовоспалительными средствами для лечения БА. Основной путь их введения - ингаляционный. Для доставки ингаляционных глюкокортикоидов в дыхательные пути используют различные устройства: дозированный аэрозольный ингалятор, дозированный аэрозольный ингалятор со спейсером, дозированный аэрозольный ингалятор, активируемый вдохом («Легкое дыхание»), и различные порошковые ингаляторы (турбухалер, хендихалер, спинхалер, дискус, аэролайзер и др.). При тяжелом обострении БА глюкокортикоиды назначают системно (внутрь или парентерально). Предпочтительно ингаляционное введение глюкокортикоидов, оказывающее местный противовоспалительный эффект и обладающее минимумом побочных реакций. Применяют производные беклометазона дипропионата (беклометазон), которые следует использовать не менее 3 раз в день. Такие препараты как флутиказон, будесонид турбухалер и будесонид характеризуются большей продолжительностью действия, что позволяет использовать их 2 раза в сутки для надежного контроля за течением БА. В настоящее время считают желательным применение всех дозированных аэрозольных ингаляторов вместе со специальной пространственной насадкой (спейсером), что облегчает больному пользование аэрозолем, увеличивает его поступление в нижние дыхательные пути, а также дополнительно снижает риск развития местных и системных побочных эффектов. Наиболее эффективное устройство для ингаляционного введения глюкокортикоидов - небулайзер, но его чаще применяют для купирования тяжелого обострения. Если высокие дозы ингалируемых глюкокортикоидов (более 1000 мкг/сут) не обеспечивают надежный контроль за течением БА, то добавляют их прием внутрь. При выраженной эозинофилии местное введение сочетают с приемом этих препаратов внутрь в виде так называемых толчков: три дня по 20-25 мг преднизолона (другого глюкокортикоида в соответствующей дозе). Большую часть суточной дозы рекомендуют принимать в утренние часы, а заканчивать прием не позднее 5-6 ч вечера. За 30-40 мин до ингаляции глюкокортикоидов вдыхают коротко действующие бронхолитики. Бронхолитическая терапия Симпатомиметические и (или) холинолитические препараты короткого действия назначают в виде дозированного аэрозоля, как правило, при возникновении предвестников приступа удушья. Не рекомендуют плановое применение этих средств в ингаляторах чаще 4 раз в сутки во избежание развития побочных эффектов (тахикардия, повышение АД, нарушения ритма сердца). При БА, вызываемой физической нагрузкой, эффективны β2-адреностимуляторы, как и блокаторы медленных кальциевых каналов (А.Г. Чучалин, 1985). При тяжелом обострении БА эти препараты (специальные растворы фенотерола, ипратропия бромида или ипратропия бромида + фенотерола) можно вводить с помощью небулайзера. В настоящее время наряду с ингаляционными β2-агонистами короткого действия - фенотеролом и сальбутамолом, длительность бронхолитического действия которых составляет 4-6 ч, - применяют пролонгированные β2-агонисты с продолжительностью действия более 12 ч, в частности салметерол и формотерол. Отличительная черта производных формотерола - не только их длительное действие, но и очень быстрый эффект, свойственный β2-агонистам короткого действия. Он обеспечивает их преимущество перед салметеролом. Такие длительно действующие β2-агонисты, как салметерол и формотерол, помимо бронхолитического эффекта оказывают и слабое противоспалительное действие. Симпатомиметики длительного действия также применяют в форме таблеток (вольмакс и др.). Их можно применять внутрь перед сном при ночных приступах БА только у лиц молодого возраста (у пожилых больных их применение нежелательно). В настоящее время внутривенное введение аминофиллина не рекомендовано. Используют пролонгированные формы теофиллина. Ингаляционные холинолитики (например, ипратропия бромид) имеют определенные преимущества перед β2-агонистами у лиц пожилого возраста. Ипратропия бромид также применяют в комбинации с фенотеролом (ипратропия бромид + фенотерол). Его использование особенно оправдано при лечении обострения БА, индуцированного вирусной инфекцией, которая, с одной стороны, снижает активность β2-агонистов, а с другой стороны, активирует холинергический механизм бронхиальной обструкции. С учетом тяжести течения БА, определяемой согласно критериям GINA (2002), предложена следующая ступенчатая схема лечения заболевания с применением вышеописанных средств (табл. 1-7) Таблица 1-7. Ступенчатый подход к лечению бронхиальной астмы (GINA, 2002)* 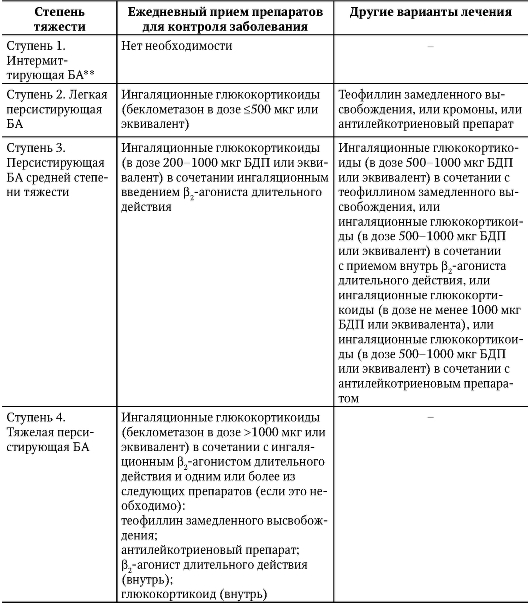 * Для всех ступеней: помимо ежедневного приема препаратов для контроля заболевания, для купирования острых симптомов по потребности следует применять ингаляционный Р2-агонист быстрого действия, но не чаще 3-4 раз в день. После достижения контроля за БА и его сохранения в течение, по крайней мере, 3 мес следует попытаться постепенно уменьшать поддерживающее лечение, чтобы установить его минимальный объем, требующийся для поддержания контроля. ** Пациенты с интермиттирующей БА, но с тяжелыми обострениями должны получать лечение соответственно персистирующей БА средней степени тяжести. Кромоны (кромоглициевая кислота или недокромил) играют ограниченную роль в длительном лечении БА у взрослых. Они обладают слабым противовоспалительным действием и менее эффективны, чем низкие дозы ингаляционных глюкокортикоидов. Теофиллины замедленного высвобождения (длительного действия), являясь бронхолитиками, обладают и небольшим противовоспалительным эффектом, но не могут в полной мере обеспечить лечебное воздействие в монотерапии. Кроме того, побочные эффекты теофиллина, особенно при его применении в высоких дозах, могут быть значительными, что ограничивает применение препарата. Антилейкотриеновые препараты (антагонисты лейкотриеновых рецепторов - зафирлукаст и монтелукаст) обладают слабым бронхорасширяющим эффектом, уменьшают активность воспаления в дыхательных путях, могут снижать частоту обострений и выраженность симптомов. С учетом вышеизложенного, эти средства можно использовать в качестве препаратов второго ряда для лечения взрослых пациентов с легкой персистирующей БА. Кроме этого антилейкотриеновые препараты можно рекомендовать для лечения больных БА в сочетании с аллергической риносинусопатией (в том числе - полипозным риносинуситом), «аспириновой» БА и БА физического усилия. В настоящее время наиболее современными препаратами, обеспечивающими выраженный противовоспалительный эффект, считают фиксированные комбинации длительно действующего β2-агониста (салметерол или формотерол) с ингаляционными глюкокортикоидами (флутиказон или будесонид). Комбинация салметерола с флутиказоном, называемая серетидом* и выпускаемая в дозе 25/250 мкг или 50/250 мкг, как и комбинация будесонида с формотеролом, называемая симбикортом турбухалером*и выпускаемая в дозе 80/4,5 мкг или 160/4,5 мкг, по своей эффективности превышает сумму эффектов каждого из компонентов. Этот эффект обусловлен синергизмом их действия. Поскольку БА - хроническое заболевание, основной целью его лечения считают не излечение самого заболевания, а достижение полноценного контроля над его течением. Для решения этой задачи в новой редакции GINA (2006, 2008) ступенчатый подход к лечению БА с учетом достижений последних лет и внедрения новых лекарственных препаратов выглядит несколько иначе (табл. 1-8) и состоит из пяти ступеней. В новых рекомендациях повышена роль антилейкотриеновых препаратов: их можно использовать уже на второй ступени лечения в качестве монотерапии. На пятой ступени лечения рекомендовано добавить к терапии, назначаемой на четвертой ступени, минимально возможные дозы глюкокортикоидов для приема внутрь и (или) антитела к IgE. Применение анти-IgE (омализумаб) ограничено назначением пациентам с повышенным содержанием IgE в крови при тяжелой аллергической БА, контроля за которой не могут достичь с помощью применения ингаляционных глюкокортикоидов в оптимальных дозах. Принцип использования бронхолитических препаратов с быстрым началом действия на каждой ступени лечения больных БА остается и в новых рекомендациях. Их применение возможно не чаще 3-4 раз в день на протяжении не более 3 сут подряд. Регулярное использование этих средств в указанных дозах делает необходимым переход лечения на более высокую ступень и требует увеличения объема противовоспалительной терапии до тех пор, пока не будет достигнут контроль за БА. Для его поддержания требуется постоянное мониторирование симптомов и значений ПСВ. С учетом того, что БА - вариабельное заболевание, возникает потребность в периодической коррекции лечения. Подчеркивают, что применение β2-агонистов длительного действия, обладающих способностью оказывать быстрый бронхорасширяющий эффект (формотерол), возможно лишь при использовании их по потребности и только в сочетании с ингаляционными глюкокортикоидами (будесонид + формотерол). Если же достигнут стойкий контроль за БА, то не ранее чем через 3 мес можно уменьшить объем медикаментозного лечения, доведя его со временем до минимального, обеспечивающего контроль за заболеванием. Таблица 1-8. Ступени лечения бронхиальной астмы (GINA, 2006)  Дополнительное лечение • При обострении инфекционно-воспалительного процесса в бронхолегочной системе у больного инфекционнозависимой БА применяют антибактериальные препараты. • При отсутствии эффекта от медикаментозного лечения у больных при сопутствующем катарально-гнойном и гнойном эндобронхите проводят лечебную бронхоскопию под наркозом. Местно вводят антибактериальные средства, предпочтение отдают 1% раствору гидроксиметилхиноксалиндиоксида. При необходимости эндобронхиально вводят глюкокортикоиды (гидрокортизон). • При вязкой, трудно отделяемой мокроте назначают муколитические препараты в виде ингаляции (амброксол, ацетилцистеин), таблеток, сиропов или растворов (амброксол, ацетилцистеин, алтея лекарственного травы экстракт). Хорошее секретолитическое действие оказывает горячее щелочное питье. Применение йодистых препаратов (3% раствор калия йодида по одной столовой ложке 3-4 раза в день) не рекомендовано в связи с возможным развитием побочных эффектов (слезотечение, ринорея, усиление бронхоспазма). Не следует использовать настои и отвары трав в качестве муколитической терапии вследствие их возможного аллергизирующего действия. • Противокашлевые препараты (бромгексин, преноксдиазин) назначают при упорном кашле. При сухом надсадном кашле рекомендовано применение кодеина, этилморфина и бутамирата + гвайфенезина. • Антигистаминные препараты при лечении больных БА имеют лишь вспомогательное значение. Используют их блокирующее действие на H1- рецепторы, уменьшая таким образом действие гистамина на гладкую мускулатуру бронхов. Существует две генерации блокаторов H1-рецепторов. Препараты первого поколения (дифенгидрамин, клемастин, хлоропирамин, прометазин, мебгидролин) оказывают ряд нежелательных эффектов (снотворный, сухость во рту, тахикардия, задержка мочи и др.), что резко ограничивает их применение. Их применяют в острых ситуациях при развитии аллергической реакции. Препараты второго поколения - лоратадин, дезлоратадин, эбастин, фексофенадин - лишены этих недостатков. Кроме того, помимо блокады Н1-рецепторов, в высоких дозах они уменьшают выделение медиаторов из тучных клеток и базофилов. Комбинацию сосудосуживающего средства с лоратадином (псевдоэфедрин в дозе 120 мг и лоратадин в дозе 5 мг) - клариназе8 - с успехом применяют для лечения аллергического ринита (по одной таблетке 2 раза в день). Лечение последних блокаторами Н1-рецепторов второго поколения, как и интраназальными глюкокортикоидами (мометазон, флутиказон, беклометазон, будесонид и др.), может уменьшить симптомы БА. • При выраженных невротических реакциях и гипервентиляционных расстройствах у больных БА можно использовать психотропные средства (тианептин, диазепам и др.). • При БА физического усилия и в случае сочетания БА с ИБС возможно назначение блокаторов медленных кальциевых каналов (верапамил), которые ингибируют трансмембранный поток кальция, что ведет к уменьшению выхода медиаторных веществ из тучных клеток и способствует расслаблению гладких мышц как бронхов, так и сосудов. Помимо медикаментозного лечения при БА используют физиотерапевтические методы воздействия: массаж грудной клетки и занятия ЛФК, включающие комплекс дыхательной гимнастики. Благоприятный эффект в комплексном лечении больных БА может оказать иглорефлексотерапия. Специфическая иммунотерапия (СИТ), согласно рекомендациям GINA (2006), играет небольшую роль в лечении пациентов с БА. Вместе с тем результатом ее проведения может быть уменьшение выраженности симптомов, потребности в лекарственных препаратах, а также снижение аллергенспецифической и неспецифической бронхиальной гиперреактивности. Для проведения полноценной СИТ необходимы определение и использование одного клинически значимого аллергена. При лечении его вводят в нарастающих дозах с целью выработки толерантности. Помимо этого существует множество противопоказаний к проведению СИТ, в том числе ограничение по возрасту (не более 50 лет). Для успешного лечения больных с БА необходимо развивать сотрудничество между пациентом и медицинским работником, неотъемлемой частью которого служит обучение пациентов. Обучение пациентов в программе лечения БА - одна из главных задач. Его цель - научить больного жить с БА, широко используя партнерство врача и больного в лечении заболевания. Пациенты проходят занятия в астма-школе, увеличивают объем знаний о сущности заболевания, принципах его лечения и самоконтроля. Знания закрепляют в процессе индивидуального общения врача и больного и составления индивидуальных планов борьбы с заболеванием. Последние помогают пациентам корректировать лечение в зависимости от уровня контроля за БА, установленного по изменению выраженности симптомов и (или) значения ПСВ. С этой целью пикфлоуметр, по которому пациент определяет значения ПСВ, измеряя их утром и вечером, и контролирует состояние бронхиальной проходимости, должен иметь каждый больной. |
