01 Болезни органов дыхания. Сокращения и условные обозначения
 Скачать 2.33 Mb. Скачать 2.33 Mb.
|
|
Прогноз Исход заболевания зависит от распространенности процесса и существования осложнений. Умеренное поражение при условии систематического лечения обеспечивает длительный период компенсации и сохранение трудоспособности. Профилактика Первичная профилактика болезни заключается в правильном лечении пневмоний (особенно в детском возрасте), часто развивающихся на фоне инфекционных заболеваний (корь, коклюш, грипп). Вторичная профилактика заключается в ведении здорового образа жизни, лечении интеркуррентных инфекционных заболеваний и в борьбе с очаговой инфекцией верхних дыхательных путей. ХРОНИЧЕСКИЙ БРОНХИТ Хронический бронхит (ХБ) - диффузное воспалительное поражение бронхиального дерева, обусловленное длительным раздражением воздухоносных путей летучими поллютантами и (или) реже повреждением вируснобактериальными агентами, сопровождающееся гиперсекрецией слизи, нарушением очистительной функции бронхов, что выражается постоянным или периодически возникающим кашлем и выделением мокроты. Согласно рекомендации ВОЗ, бронхит можно считать хроническим, если больной откашливает мокроту на протяжении большинства дней не менее 3 мес подряд в течение двух лет и более. Мужчины болеют в 6 раз чаще, чем женщины. Классификация Общепринятой классификации ХБ в настоящее время нет. С учетом характера воспалительного процесса выделяют катаральный, катарально-гнойный и гнойный ХБ. В классификацию также включены редко встречающиеся формы - геморрагический и фибринозный ХБ. По характеру течения (функциональной характеристике) ХБ можно разделить на протекающий без обструкции и с обструкцией дыхательных путей. По степени тяжести течения выделяют легко протекающий ХБ, ХБ средней тяжести и тяжелого течения. Известны следующие фазы болезни: обострение, стихающее обострение (нестойкая ремиссия) и клиническая ремиссия. Этиология В возникновении и развитии ХБ тесно взаимодействуют экзогенные и эндогенные факторы. Среди экзогенных факторов основную роль играют раздражающие и повреждающие поллютанты бытового и профессионального характера, а также неиндифферентные пыли, оказывающие вредное химическое и механическое воздействие на слизистую оболочку бронхов. На первое место по значению среди экзогенных факторов следует поставить ингаляцию табачного дыма. Велико значение загрязнения воздушного бассейна и неблагоприятных климатических факторов (переохлаждение и перегревание). Инфекционным факторам возникновения ХБ принадлежит второстепенная роль. Вместе с тем в развитии обострения ХБ ведущее значение приобретают вирусная (вирусы гриппа, аденовирусы), микоплазменная и бактериальная (пневмококк, гемофильная палочка, моракселла) инфекции. В связи с тем что заболевание возникает не у всех лиц, одинаково подвергающихся неблагоприятным воздействиям, выделяют внутренние причины (эндогенные факторы) его развития: • патологические изменения носоглотки; • изменение носового дыхания, сопровождающееся нарушением очищения, увлажнения и согревания вдыхаемого воздуха; • повторные острые респираторные заболевания; • острые бронхиты и очаговое инфекционное поражение верхних дыхательных путей; • нарушения местного иммунитета и обмена веществ (ожирение); • наследственная предрасположенность (нарушение ферментных систем, местного иммунитета). Патогенез В патогенезе ХБ основную роль играет нарушение секреторной, очистительной и защитной функции слизистой оболочки бронхов, приводящее к изменению мукоцилиарного транспорта. Под воздействием экзогенных и эндогенных факторов возникает ряд патологических процессов в трахеобронхиальном дереве (рис. 1-3). • Изменяются структурно-функциональные свойства слизистой оболочки и подслизистого слоя. Изменения структурно-функциональных свойств слизистой оболочки и подслизистого слоя выражаются в гиперплазии и гиперфункции бокаловидных клеток, бронхиальных желез, гиперсекреции слизи и изменении ее свойств (слизистый секрет становится густым, вязким и засасывает реснички мерцательного эпителия), что приводит к нарушению системы мукоцилиарного транспорта. Эффективность последнего зависит от двух основных факторов: мукоцилиарного эскалатора, определяемого функцией реснитчатого эпителия слизистой оболочки, и реологических свойств бронхиального секрета (вязкости и эластичности) - и обусловлена оптимальным соотношением двух его слоев - наружного (геля) и внутреннего (золя). Усилению слизеобразования и изменению состава слизистого секрета также способствуют наследственная предрасположенность (дефицит протеолитических ферментов, отчетливо манифестирующий в условиях повышенной потребности в них) и воздействие бактериальных и вирусных возбудителей. 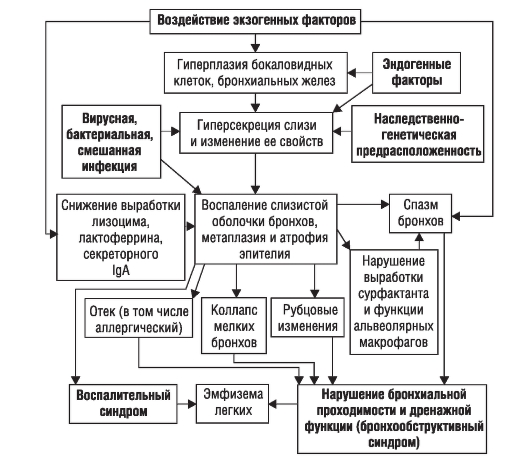 Рис. 1-3. Патогенез хронического бронхита • Развивается воспаление слизистой оболочки. Воспаление слизистой оболочки вызывают различные раздражающие вещества в сочетании с инфекционными возбудителями (вирусными и бактериальными). Снижается выработка секреторного IgA, уменьшается содержание в слизи лизоцима и лактоферрина. Развивается отек слизистой оболочки, а затем - атрофия и метаплазия эпителия. Различные раздражающие вещества, содержащиеся в воздухе, вызывают повреждение дыхательных путей, сопровождающееся отеком слизистой оболочки и бронхоспазмом. Это приводит к нарушению эвакуаторной и ослаблению барьерной функций слизистой оболочки бронхов. Катаральное содержимое при усилении воздействия инфекционного фактора сменяется катаральногнойным, а затем - гнойным. Распространение воспалительного процесса на дистальные отделы бронхиального дерева нарушает выработку сурфактанта и снижает активность альвеолярных макрофагов, что приводит к нарушению фагоцитоза. • Нарушается дренажная функция бронхов, что связано с сочетанием ряда факторов: - спазмом гладких мышц бронхов, возникающим в результате непосредственного раздражающего воздействия экзогенных факторов и воспалительных изменений слизистой оболочки; - гиперсекрецией слизи и изменением ее реологических свойств, приводящих к нарушению мукоцилиарного транспорта и закупорке бронхов вязким секретом; - метаплазией эпителия из цилиндрического в многослойный плоский и его гиперплазией; - нарушением выработки сурфактанта; - воспалительным отеком и инфильтрацией слизистой оболочки. Если бронхоспазм как признак воспаления выражен резко, то говорят о развитии бронхоспастического (неаллергического) компонента. Вместе с тем инфекционное поражение при обострении воспаления может способствовать присоединению аллергического компонента, который исчезает после ликвидации обострения ХБ. Если манифестация аллергического компонента затягивается (нарушение бронхиальной проходимости сохраняется вне обострения заболевания и в мокроте появляются эозинофилы), то можно предположить дебют кашлевого варианта бронхиальной астмы. Различные соотношения изменений слизистой оболочки, выражающиеся в ее воспалении, обусловливают формирование той или иной клинической формы заболевания. При катаральном бронхите преобладают поверхностные изменения структурно-функциональных свойств слизистой оболочки, а при слизисто-гнойном (гнойном) - процессы инфекционного воспаления. Возможен переход одной клинической формы бронхита в другую. Так, длительно протекающий катаральный бронхит вследствие присоединения инфекционного поражения может стать слизисто-гнойным и т.п. При преимущественном вовлечении в процесс бронхов крупного калибра (проксимальный бронхит) нарушения бронхиальной проходимости не выражены. Поражение мелких бронхов и бронхов среднего калибра часто протекает с нарушением бронхиальной проходимости, которое, как правило, выражено при обострении ХБ. Вентиляционные нарушения при ХБ в основном незначительны. Вместе с тем у части больных нарушение дренажной функции бронхов бывает настолько значительным, что по характеру течения ХБ можно расценивать как обструктивный. Обструктивные нарушения при ХБ возникают только на фоне обострения заболевания и могут быть обусловлены воспалительными изменениями бронхов, гипер- и дискринией, а также бронхоспазмом (обратимыми компонентами обструкции). При тяжелом течении ХБ и персистирующем воспалительном процессе обструктивные изменения могут сохраняться постоянно. Развившаяся обструкция мелких бронхов приводит к эмфиземе легких. Прямой зависимости между выраженностью бронхиальной обструкции и эмфиземы не существует, так как в отличие от ХОБЛ эмфизему считают не симптомом ХБ, а его осложнением. В дальнейшем она может приводить к возникновению дыхательной недостаточности с развитием одышки и формированием легочной гипертензии. Клиническая картина Ha первом этапе диагностического поиска обнаруживают основные симптомы хронического бронхита - кашель и выделение мокроты. Кроме того, обращают внимание на симптомы общего характера (потливость, слабость, быстрая утомляемость, снижение трудоспособности, повышение температуры тела и др.), которые могут возникать при обострении заболевания, быть результатом длительной хронической интоксикации (гнойный бронхит) или выступать в качестве признаков гипоксии при развитии дыхательной недостаточности и других осложнений. В начале болезни кашель может быть малопродуктивным, часто - сухим. Отхождение мокроты обычно происходит утром (при умывании). В фазе стойкой клинической ремиссии больные не предъявляют жалоб, их работоспособность в течение многих лет может быть полностью сохранена. Пациенты не считают себя больными. Обострения болезни достаточно редки, и у большинства больных происходят не чаще 2 раз в год. Типична сезонность обострений в период так называемого межсезонья, т.е. ранней весной или поздней осенью, когда перепады погодных факторов наиболее выражены. Кашель - наиболее типичный симптом болезни. По характеру кашля и мокроты можно предположить тот или иной вариант течения заболевания. При катаральном бронхите кашель сопровождается выделением небольшого количества слизистой водянистой мокроты, чаще - по утрам, после физических упражнений. В начале болезни кашель не беспокоит больного. Если в дальнейшем он становится приступообразным, то это указывает на нарушение бронхиальной проходимости. Кашель приобретает оттенок лающего и носит пароксизмальный характер при выраженном экспираторном коллапсе (пролапсе) трахеи и крупных бронхов. Количество мокроты может увеличиваться при обострении бронхита. При гнойном и слизисто-гнойном бронхите больных больше беспокоит не кашель, а большое количество мокроты, так как иногда они не замечают, что она выделяется при кашле. Особенно много мокроты отходит при гнойном бронхите, если его течение осложняется развитием бронхоэктазов. В фазе обострения самочувствие больного определяет соотношение двух основных синдромов: кашлевого и интоксикационного. Для интоксикационного синдрома характерны симптомы общего характера: повышение температуры тела, потливость, слабость, головная боль и снижение работоспособности. Отмечают изменения со стороны верхних дыхательных путей: ринит, боли в горле при глотании и др. В это же время обостряются и хронические заболевания носоглотки (воспаление придаточных пазух носа, тонзиллит), которыми нередко страдают больные ХБ. В случае обострения болезни мокрота приобретает гнойный характер, а ее количество может увеличиваться. Возможно возникновение одышки, что связано с присоединением обструктивных нарушений. В этой ситуации кашель может становиться малопродуктивным и надсадным, а мокрота (даже гнойная) - выделяться в небольшом количестве. У части больных в фазе обострения обычно присоединяется умеренно выраженный бронхоспазм, клиническим признаком которого служит затруднение дыхания. Оно возникает при физической нагрузке, переходе в холодное помещение или в момент сильного кашля (иногда - в ночное время). В типичных случаях ХБ прогрессирует медленно. Одышка обычно развивается через 20-30 лет с начала болезни, что свидетельствует о возникновении осложнений (эмфиземы легких, дыхательной недостаточности). Такие больные начало болезни почти никогда не фиксируют (утренний кашель с мокротой связывают с курением и не считают признаком заболевания). Они считают им период, когда возникают эти осложнения или частые обострения. Развитие одышки при физической нагрузке в дебюте ХБ, как правило, свидетельствует о том, что она связана с сопутствующими заболеваниями (ожирение, ИБС и др.), а также детренированностью и гиподинамией. В анамнезе можно обнаружить повышенную чувствительность к переохлаждению и у подавляющего числа больных - указание на длительное курение. У ряда пациентов заболевание связано с профессиональными вредностями на производстве. При анализе кашлевого анамнеза необходимо убедиться в отсутствии у больного других патологических изменений бронхолегочного аппарата (туберкулез, опухоль, бронхоэктазы, пневмокониозы, системные заболевания соединительной ткани и др.), сопровождающихся теми же симптомами. Это непременное условие для отнесения указанных жалоб к признакам ХБ. У части пациентов в анамнезе есть указания на кровохарканье, что, как правило, связано с легкой ранимостью слизистой оболочки бронхов. Рецидивирующее кровохарканье - признак геморрагической формы бронхита. Кроме этого кровохарканье при хроническом, длительно протекающем бронхите может быть первым симптомом рака легкого, развивающегося у мужчин, длительно и много куривших. Кровохарканьем могут манифестировать и бронхоэктазы. На втором этапе диагностического поиска в начальном периоде болезни патологические симптомы могут отсутствовать. В дальнейшем возникают аускультативные изменения: жесткое дыхание (при развитии эмфиземы может стать ослабленным) и сухие хрипы рассеянного характера, тембр которых зависит от калибра пораженных бронхов. Как правило, выслушивают грубые жужжащие сухие хрипы, что свидетельствует о вовлечении в процесс крупных и средних бронхов. Свистящие хрипы, особенно хорошо слышимые на выдохе, характерны для поражения мелких бронхов, что служит свидетельством присоединения бронхоспастического синдрома. Если при обычном дыхании хрипы отсутствуют, то обязательно следует провести аускультацию при форсированном дыхании, а также в положении больного лежа. Изменения аускультативных данных будут минимальными при хроническом бронхите в стадии ремиссии и наиболее выраженными при обострении процесса, когда можно прослушать даже влажные хрипы, которые могут исчезать после хорошего откашливания и выделения мокроты. Нередко при обострении ХБ может присоединяться обструктивный компонент, сопровождающийся возникновением одышки. При обследовании больного обнаруживают признаки бронхиальной обструкции: • удлинение фазы выдоха при спокойном и особенно при форсированном дыхании; • свистящие хрипы на выдохе, которые хорошо слышны при форсированном дыхании и в положении лежа. Эволюция бронхита, а также присоединяющиеся осложнения изменяют данные непосредственного обследования больного. В запущенных случаях заболевания отмечают признаки эмфиземы легких и дыхательной недостаточности. Развитие ЛС при необструктивном ХБ регистрируют крайне редко. Присоединение астматического (аллергического) компонента существенно изменяет картину ХБ, которая становится подобной таковой при БА, что дает основание изменить диагноз. Третий этап диагностического поиска в зависимости от стадии течения процесса имеет различную степень значимости в диагностике ХБ. В начальном периоде болезни или в фазе ремиссии изменений лабораторно-инструментальных показателей может не быть, но на определенных стадиях течения ХБ они приобретают существенное значение. Их используют для определения активности воспалительного процесса, уточнения клинической формы заболевания, диагностики осложнений, а также дифференциальной диагностики с заболеваниями, имеющими сходные клинические симптомы. Рентгенологическое исследование органов грудной клетки проводят всем больным ХБ. У большинства из них на обзорных рентгенограммах изменения в легких отсутствуют. В ряде случаев обнаруживают сетчатую деформацию легочного рисунка, обусловленную развитием пневмосклероза. При длительном течении процесса отмечают признаки эмфиземы легких. Рентгенологическое исследование органов грудной клетки оказывает помощь в диагностике осложнений (пневмония, бронхоэктазы) и дифференциальной диагностике с заболеваниями, при которых симптомы бронхита могут сопутствовать основному процессу (туберкулез, опухоль бронха и т.д.). Бронхография, которую раньше использовали для определения бронхоэктазов, в настоящее время проводят редко, так как обнаружить их можно по результатам МСКТ. Бронхоскопия имеет большое значение в диагностике ХБ и его дифференциальной диагностике с заболеваниями, имеющими сходную клиническую картину. Бронхоскопическое исследование позволяет: • подтвердить существование воспалительного процесса и оценить степень его активности; • уточнить характер воспаления (диагноз геморрагического или фибринозного бронхита ставят только после бронхоскопического исследования); • обнаружить функциональные нарушения трахеобронхиального дерева (играет ведущую роль в обнаружении экспираторного пролапса - дискинезии трахеи и крупных бронхов); • обнаружить органические поражения бронхиального дерева (стриктуры, опухоли и др.). Кроме того, с помощью бронхоскопического исследования можно получить содержимое бронхов или промывные воды для бактериологического, паразитологического и цитологического исследования. Исследование функции внешнего дыхания. Самый простой и распространенный метод функциональной диагностики - спирометрия. Он предназначен для измерения легочных объемов при различных дыхательных маневрах (как спокойных, так и форсированных). Спирометрические данные позволяют определить, существует ли нарушение вентиляционной функции, и установить тип нарушения (обструктивный, рестриктивный или смешанный). Схематическое изображение спирограммы и структуры общей емкости легких приведено на рис. 1-4. По спирограмме рассчитывают два относительных показателя: индекс Тиффно (отношение ОФВ1 к ЖЕЛ, в процентах - коэффициент Тиффно) и показатель скорости движения воздуха (отношение МВЛ к ЖЕЛ). Помимо этого с целью дифференциальной диагностики с ХОБЛ рассчитывают модифицированный коэффициент Тиффно - ОФВ1/ФЖЕЛ. Для ХОБЛ характерно значение ОФВ1/ФЖЕЛ более 70%, а при ХБ это значение всегда выше 70%, даже если существует выраженный бронхообструктивный синдром. При развитии обструктивного синдрома отмечают снижение абсолютных скоростных показателей внешнего дыхания (МВЛ и ОФВ1), превышающее степень уменьшения ЖЕЛ. Уменьшается индекс Тиффно и растет бронхиальное сопротивление на выдохе. Ранний признак бронхиальной обструкции - преобладание мощности вдоха над мощностью выдоха (по данным пневмотахометрии). В домашних условиях для мониторирования функции легких рекомендуют определять пиковую скорость выдоха с использованием карманного прибора - пикфлоуметра. Диагностика нарушений бронхиальной проходимости на различных уровнях бронхиального дерева (в крупных, средних или мелких бронхах) возможна лишь с помощью специальных пневмотахографов, оснащенных интегратором и двухкоординаторным самописцем, позволяющим получить кривую «потокобъем» (рис. 1-5). Изучая экспираторный поток при легочном объеме, равном 75, 50 и 25% ФЖЕЛ, можно уточнить уровень бронхиальной обструкции периферических отделов бронхиального дерева: для периферической обструкции характерно значительное снижение кривой «поток-объем» на участке малого объема, а для проксимальной обструкции - на участке большого объема. 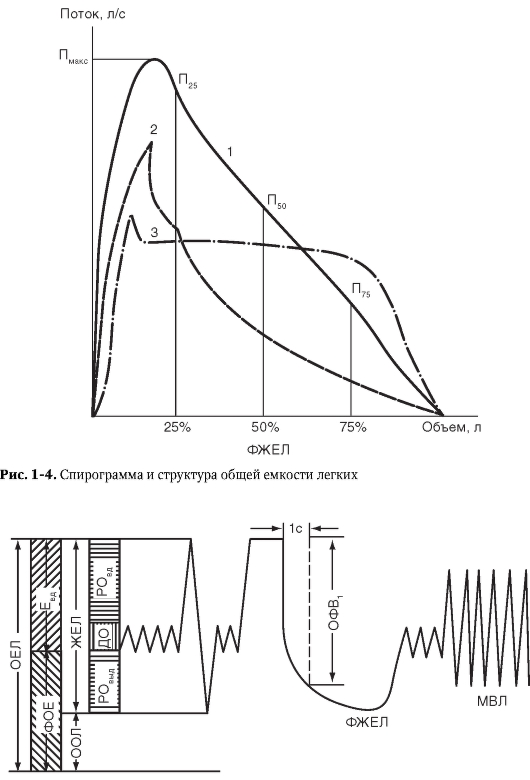 |
