Информационный блок Т 6.10. Тема 10 Туберкулез у детей и подростков
 Скачать 242.7 Kb. Скачать 242.7 Kb.
|
|
Информационный блок №6.10 Изучите информацию по теме.Тема 6.10 Туберкулез у детей и подростков. КЛАССИФИКАЦИЯ ТУБЕРКУЛЕЗА В российской клинической классификации туберкулеза 1996 года выделяют четыре части: А. Основные клинические формы, объединенные в три группы. Б. Характеристика туберкулезного процесса, которая включает в себя локализацию, фазу процесса и бактериовыделение. Эта часть классификации имеет эпидемиологическое значение. В. Осложнения туберкулеза. Г. Характеристика исхода и остаточных изменений после излечения туберкулеза. А. Основные клинические формы Группа 1. Туберкулезная интоксикация детей и подростков (ранняя и хроническая). Группа 2. Туберкулез органов дыхания, или легочные формы туберкулеза: первичный туберкулезный комплекс; туберкулез внутригрудных лимфоузлов; диссеминированный туберкулез; милиарный туберкулез; очаговый туберкулез легких; инфильтративный туберкулез; казеозная пневмония; туберкулема легких; кавернозный туберкулез легких; фиброзно-кавернозный туберкулез легких; цирротический туберкулез легких; туберкулезный плеврит (в том числе эмпиема плевры); туберкулез верхних дыхательных путей, трахеи, бронхов; туберкулез, сочетающийся с пылевыми профессиональными заболеваниями легких (кониотуберкулез, силикотуберкулез). Группа 3. Туберкулез других органов и систем: туберкулезный менингит, энцефалит; туберкулез кишечника, брюшины, брыжеечных лимфоузлов (абдоминальный туберкулез); туберкулез костей и суставов; туберкулез мочевыделительных, половых органов; туберкулез кожи, подкожной клетчатки; туберкулез периферических лимфоузлов; туберкулез глаза; туберкулез прочих органов (селезенки, надпочечников, щитовидной железы, молочной железы и др.; саркоидоз. Б. Характеристика туберкулезного процесса 1. Указывается локализация и распространенность процесса (в легких по долям, сегментам, в других органах). 2. Фазы процесса: активная - инфильтрация, распад, обсеменение; неактивная - рассасывание, уплотнение, рубцевание, обызвествление. 3. Бактериовыделение: с выделением микобактерий туберкулеза (МБТ+); без выделения микобактерий туберкулеза (МБТ-). Эта часть классификации имеет эпидемиологическое значение. Сведения данной части классификации, указываемые в диагнозе, являются программой действия. Они позволяют определить, какую опасность представляет пациент для своей семьи, для окружающих людей. Сведения из этой части классификации позволяют также определить, нуждается ли пациент в изоляции, а его близкие - в проведении профилактического лечения, каким должен быть объем противоэпидемических и дезинфекционных мероприятий в очаге, по какой группе диспансерного учета будет наблюдаться данный пациент.) В. Осложнения туберкулеза Кровохарканье, легочное кровотечение, спонтанный пневмоторакс, легочно-сердечная недостаточность, ателектаз легкого, амилоидоз, почечная недостаточность, различной локализации свищи и т. д. Г. Исход или остаточные изменения после излеченного туберкулеза Со стороны органов дыхания: полное восстановление, рассасывание; фиброзные изменения, кальцинаты в легких и лимфатических узлах, пневмосклероз, цирроз легких; состояние после хирургических вмешательств и др. Со стороны других органов: рубцовые изменения, их последствия, обызвествление; состояние после хирургических вмешательств. Медсестра, которая понимает, что обозначают компоненты диагноза, может предвидеть, что: - такой пациент представляет эпидемиологическую опасность для окружающих и близких родственников, так как находится в активной фазе заболевания (на это указывает наличие распада и бактериовыделение); - пациент должен быть госпитализирован в специализированную туберкулезную больницу с обязательной регистрацией в эпидбюро; - в течение 24 часов должен быть составлен и проведен комплекс противоэпидемических мероприятий в очаге: обследован эпидочаг - место проживания пациента, проведена заключительная дезинфекция жилища силами и средствами санэпидстанции, составлен план оздоровления очага (подробно о противоэпидемических мероприятиях рассказано в соответствующей главе); - при наличии в эпидочаге детей, подростков, людей, работающих в пищевой промышленности, будет проведено обследование этих пациентов в противотуберкулезном диспансере; они будут взяты на диспансерный учет, дети и подростки получат химиопрофилактику туберкулеза; - пациент будет находиться на лечении в больнице до 6 месяцев с последующим лечением в санатории; будет получать массивную терапию 3-4 противотуберкулезными средствами; - пациент будет взят на диспансерный учет с соответствующим конкретной группе учета планом осмотров, обследований и курсов лечения; - если у пациента на рентгенограммах останутся какие-то изменения, то на диспансерном учете с регулярными обследованиями й профилактическим лечением пациент будет находиться пожизненно (принципы и особенности диспансерного учета и наблюдения изложены в соответствующей главе); - имея такие сведения, а также получив информацию о проблемах пациента, связанных с его самочувствием и состоянием, медсестра квалифицированно составит план индивидуальных мероприятий по разрешению этих проблем. ПЕРВИЧНЫЙ ТУБЕРКУЛЕЗ Первичный туберкулез - это такой туберкулез, который развивается сразу после инфицирования или на фоне отсутствия реакции на прививку БЦЖ. Первичный туберкулез охватывает время от проникновения в организм микобактерий туберкулеза до полного заживления туберкулезного очага. Первичный туберкулез чаще встречается у детей и подростков, особенно среди тех, кому не проводили ревакцинацию БЦЖ. У детей это основная форма туберкулеза, у подростков и лиц молодого возраста первичный туберкулез диагностируют в 20% случаев. По данным фтизиатрической службы, ежегодно в России инфицируется туберкулезом более 400 тысяч человек в абсолютном исчислении. В процентном выражении инфицированность детей туберкулезом в России возросла до 2,5%, тогда как показатель инфицированности™ детей и подростков при благоприятной эпидемиологической обстановке не должен превышать 0,1%. В структуре заболеваемости туберкулезом детей и подростков преобладают поражения органов дыхания - туберкулез внутригрудных лимфатических узлов и первичный туберкулезный комплекс. Фтизиатры отмечают в последние годы учащение случаев экссудативного плеврита, а также появление больных туберкулезом детей-бактериовыделителей. Наряду с этим в связи с ухудшением материально-бытовых условий родителей и с тем, что многие из них не имеют возможности посещать своих детей в больницах и санаториях (лечение длится несколько месяцев, а больница может находиться довольно далеко от дома, и на дорогу денег нет), участились случаи отказа родителей от госпитализации и санаторного лечения детей. Нередки также случаи, когда родители раньше срока забирают из больницы недолеченных детей, а в условиях семьи не всегда есть возможности для полноценного содержания детей. Все это вместе создает дополнительные сложности и проблемы в течении самого заболевания и в его лечении. Из внелегочных форм чаще встречаются поражения периферических лимфатических узлов, а также брюшной полости и менингеальной оболочки. Сегодня отмечается все больше случаев распространенных осложненных форм туберкулеза у детей. Смертность среди детей и подростков в последние годы остается на одном уровне, однако в несколько раз превышает показатели смертности в развитых странах. Причем наиболее высокая смертность от туберкулеза отмечается у детей первых пяти лет жизни. Все это доказывает актуальность рассматриваемых вопросов и жизненную необходимость изучения первичного туберкулеза. Формы первичного туберкулеза. Пути инфицирования Если вернуться к классификации туберкулеза» то в части А содержатся следующие формы: - туберкулезная интоксикация у детей и подростков; - первичный туберкулезный комплекс; - туберкулез внутригрудных лимфатических узлов. Именно эти формы являются основными формами первичного туберкулеза. Наиболее частый путь - инфицирование через дыхательные пути. Большинство людей впервые инфицируется туберкулезом при попадании микобактерий в организм именно через дыхательные пути при контактах с туберкулезными больными. Несколько реже происходит инфицирование МВТ через желудочно-кишечный тракт. Что происходит после инфицирования микобактерией туберкулеза? При благоприятной эпидемиологической обстановке в организм попадает небольшая доза микобактерий или их L-форм (ослабленных). Как инородные и опасные агенты, микобактерии захватываются в легких альвеолярными макрофагами, разрушаются ими и задерживаются в лимфатических узлах, где развивается неспецифическое воспаление и начальные признаки специфического воспаления. Формирование неспецифических реакций отражает иммунные процессы, происходящие в организме. Развитие первичной туберкулезной инфекции может на этом этапе закончиться, а организм считается инфицированным. Сами же реакции кратковременны и прекращаются с превращением микобактерий в безопасные до поры до времени L-формы. Такое состояние может долгие годы сохраняться без клинических проявлений. Единственным проявлением инфицированности организма становится положительная туберкулиновая проба Манту, которая указывает на появление чувствительности к туберкулезу. Период от момента заражения до выявления впервые положительной реакции на туберкулин составляет от 3 до 8 недель. Появление чувствительности к туберкулину (это называется истинным виражом) свидетельствует о формировании специфического противотуберкулезного иммунитета. Первичное инфицирование МВТ у большинства людей не сопровождается нарушением самочувствия и какими-то симптомами болезни. Однако именно в этот период (до 1 года) велик риск заболевания туберкулезом, особенно при неблагоприятных социальных и эпидемиологических условиях. Поэтому все пациенты с виражом туберкулиновой пробы нуждаются в особом наблюдении и обследовании в противотуберкулезном диспансере. У большинства детей и подростков, вакцинированных БЦЖ, заражение (инфицирование) микобактериями туберкулеза обычно не вызывает заболевания и также заканчивается формированием устойчивого иммунитета. В неблагоприятной эпидемиологической обстановке у невакцинированных и некачественно вакцинированных детей и подростков, а также при массивном заражении микобактериями туберкулеза и при ослаблении организма первичное инфицирование может вызвать заболевание. Тогда вслед за инфицированием в месте внедрения МВТ (в бронхе, стенке кишечника, в коже и т. д.) формируются специфические туберкулезные гранулемы (бугорки). Туберкулезные бугорки представляют собой скопления моноцитов, сегментоядерных лейкоцитов, лимфоцитов, в центре формируется казеозный некроз, и все это окружено эпителиоидными клетками и клетками Пирогова-Лангганса (многоядерные клетки). Образование туберкулезных бугорков, или гранулем, является отражением специфического, т. е. присущего только туберкулезу, воспаления. Поскольку развитие заболевания предполагает либо массивное заражение микобактериями туберкулеза, либо неблагоприятные условия, в которых начинается их усиленное размножение, микобактерии выделяют большое количество токсинов, воздействующих на все системы организма, - наступает туберкулезная интоксикация, в результате чего развиваются функциональные нарушения практически со стороны всех систем: центральной и вегетативной нервных систем, ССС, эндокринной системы, желудочно-кишечного тракта и т. д. Параллельно с этими процессами в месте внедрения микобактерий из туберкулезных бугорков формируется туберкулезный очаг в том или ином органе, иногда со специфически казеозным некрозом, что приводит к развитию гистологических, анатомических и функциональных нарушений со стороны конкретного органа. Появляются клинические признаки поражения какого-либо органа. Так, кашель, мокрота, одышка, боли в грудной клетке могут указывать на поражение органов дыхания; боли в спине, нарушение осанки, деформации грудной клетки характерны для поражения позвоночника и т. д. Наряду с этими процессами в тканях могут развиваться параспецифические реакции, что также будет проявляться различными симптомами. Для первичного туберкулеза характерна высокая чувствительность тканей к микобактерии туберкулеза и ее токсинам. Эта особенность объясняет склонность пациентов с первичным туберкулезом к токсико-аллергическому реагированию, которое и лежит в основе параспецифических реакций. Такие параспецифические (то есть протекающие наряду со специфическими) реакции могут развиваться в различных органах, на слизистых и серозных оболочках, в коже, костной ткани, в результате чего функции этих органов нарушаются. А проявляются нарушения функции органов различными клиническими симптомокомплексами, или «масками» первичной туберкулезной инфекции. Как правило, первичный туберкулез сопровождается артралгиями, узловатой эритемой, кератоконъюнктивитами, эписклеритами - эти проявления и называются параспецифическими реакциями Особенности первичного туберкулеза Первичный туберкулез характеризуется впервые положительной реакцией - виражом или гиперреакцией на туберкулин, лимфогенным или гематогенным распространением инфекции, казеозным воспалением внутригрудных и других лимфоузлов и склонностью к токсикоаллергическим реакциям, к генерализации (распространению) и диссеминации (рассеиванию) процесса. Эти особенности первичного туберкулеза объясняются высокой чувствительностью и особенностями организма реагировать на какое-либо воздействие, в данном случае на внедрение микобактерий туберкулеза и их токсины. Особенности реагирования во многом объясняются анатомо-физиологическими особенностями детского организма. Одной из серьезных опасностей при туберкулезе является высокая вероятность диссеминации процесса с развитием туберкулезного менингита, плеврита, острого милиарного туберкулеза и других осложнений. КРАТКАЯ ХАРАКТЕРИСТИКА ФОРМ ПЕРВИЧНОГО ТУБЕРКУЛЕЗА Как развиваются основные формы первичного туберкулеза Туберкулезная интоксикация у детей и подростков является самой ранней формой первичного туберкулеза. Она развивается сразу после первичного инфицирования микобактериями туберкулеза. При туберкулезной интоксикации, как правило, не удается определить локализацию (место нахождения) очага специфического воспаления. Отмечается вираж туберкулиновой пробы и нарушения функций различных систем и органов. Первичная туберкулезная интоксикация в большинстве случаев заканчивается выздоровлением. В туберкулезном очаге стихает воспаление, происходит замещение соединительной тканью, могут откладываться соли кальция (наступает кальцинация очага). Одновременно микобактерии туберкулеза утрачивают свои болезнетворные свойства и превращаются в ослабленные L-формы. Особенно эффективно происходит это превращение под действием противотуберкулезных препаратов. В результате организм на всю жизнь остается инфицированным. При этом в неблагоприятных условиях сохраняется вероятность реактивации (возобновления активности) туберкулезного процесса, иногда даже через годы. С другой стороны, инфицированность организма (наличие ослабленных L-форм микобактерии туберкулеза) поддерживает иммунитет против туберкулеза (рис. 3). Первичный туберкулез органов дыхания распространяется преимущественно по лимфатической системе. Наиболее часто и прежде всего поражаются внутригрудные (бронхопульмональные) лимфоузлы. В них развивается специфическое туберкулезное воспаление (лимфаденит) с казеозом или без него, и эта форма первичного туберкулеза называется туберкулезом внутригрудных лимфатических узлов (рис. 4, 5). Прежде эта форма называлась туберкулезным бронхаденитом.  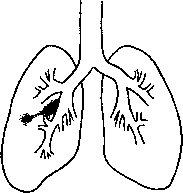 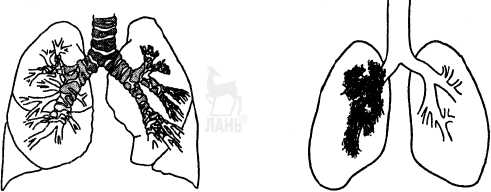 Рис. 4. Схема трахеи, бронхов, внутригрудных лимфатических узлов и легких Рис. 5. Схема туберкулеза внутригрудных лимфатических узлов Рис.6. Схема первичного туберкулезного комплекса в легких В результате первичного инфицирования в зоне проникновения микобактерий туберкулеза в организм при определенных условиях развивается первичный аффект, или первичный очаг. Из первичного аффекта по лимфатическим сосудам, где также развивается воспаление (лимфангит), инфекция попадает в регионарные лимфоузлы, в которых развивается специфический процесс. Формируется первичный туберкулезный комплекс. Таким образом, первичный туберкулезный комплекс включает в себя первичный аффект, лимфангит и регионарный лимфаденит (рис. 6). Эта триада - легочный первичный аффект, лимфангит и лимфаденит - образуют первичный туберкулезный комплекс. При заживлении первичного туберкулезного комплекса в нем откладываются соли кальция, и тогда такой первичный комплекс называется очагом Гона (по имени чешского врача А. Гона, изучившего и описавшего этот феномен в 1912 году). Часто кальцинированный первичный туберкулезный комплекс (очаг Гона) обнаруживается при рентгеновском или флюорографическом обследовании пациента и является свидетельством перенесенного когда-то первичного туберкулеза в виде первичного туберкулезного комплекса. В очаге Гона даже под слоем извести могут сохраняться микобактерии туберкулеза в виде типичных или ослабленных L-форм. Именно поэтому и возможна реактивация туберкулезного процесса при неблагоприятных условиях даже по истечении многих лет. Нередко первичный очаг подвергается полному заживлению, и на его месте остается участок фиброза или рубец. Как уже говорилось, при неблагоприятных условиях первичный туберкулез может прогрессировать, распространяться лимфогематогенными путями в легкие, органы мочеполовой системы, костно-мышечной системы, лимфатические узлы отдаленных групп, мозговые оболочки и т. д., и тогда развиваются внелегочные формы туберкулеза. Первичный туберкулез иногда принимает затяжное течение. При этом туберкулезный процесс в первичном очаге долгое время сохраняет активность. У пациентов долго наблюдается повышенная чувствительность к туберкулину и склонность к лимфогематогенной диссеминации, длительное время сохраняется туберкулезная интоксикация. Такая форма туберкулеза может встречаться у детей, подростков, реже у взрослых, и ее называют хронически текущим первичным туберкулезом. |
