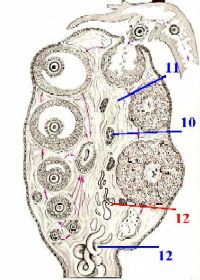
IV. Мозговое вещество яичника
1. Мозговое вещество в яичнике – это узкая полоса соединительной ткани (11) в глубине органа, в которой содержатся
а) сосуды (10), идущие далее в корковое вещество;
б) нервные волокна (тоже продолжающиеся в кору) -
чувствительные, а также
эффекторные - симпатические и парасимпатические;
в) эпителиальные тяжи и трубочки (12),
образующие сеть яичника и
представляющие собой остатки канальцев (12) первичной почки (из которой, как и яички, развиваются яичники).
|
Схема - яичник
Полный размер
|
* * *
а) Таким образом, основные компоненты яичника находятся в его корковом веществе.
б) И если к мозговому веществу мы уже возвращаться не будем, то структуры коркового вещества необходимо рассмотреть более подробно.
|

30.2.1.2. Примордиальные фолликулы
Размер, коли-
чество локализа-
ция
|
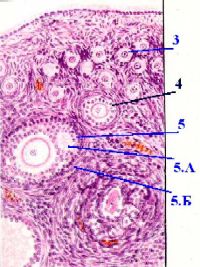
Как мы уже знаем, примордиальные фолликулы (3) - это покоящиеся фолликулы, которые
по размеру меньше,
а по количеству гораздо многочисленней всех других фолликулов и
сосредоточены, в основном, в поверхностном слое коры.
|
II. Рисунок с препарата - корковое вещество яичника. Окраска гематоксилин-
эозином.
Полный размер
|
Состав
|
Их состав – наиболее прост:
в центре находится ооцит I порядка, покоящийся на стадии диплотены профазы первого деления мейоза;
вокруг него – один слой плоских фолликулярных клеток (на базальной мембране.
|
Ооциты: время образова-
ния
|
а) Развитие женских половых клеток (оогенез) будет рассматриваться позже, но сейчас уже можно заметить, что в оогенезе мейоз
начинается ещё до рождения ребёнка,
доходит до стадии диплотены
и на этой стадии останавливается на длительный срок (вплоть до 40-50 лет).
в) В составе примордиальных фолликулов и сохраняются замершие в своём развитии ооциты I.
|

30.2.1.3. Первичные фолликулы
I. Основные сведения
Вступле-
ние фоллику-
лов в созревание
|
1. Первичные фолликулы - это, как уже отмечалось, "проснувшиеся" фолликулы, вступившие в созревание.
2. а) По одним представлениям, пусковым толчком для начала созревания является
действие фолликулостимулирующего гормона (ФСГ) гипофиза.
б) По другим, относительно новым взглядам,
ФСГ стимулирует развитие более поздних фолликулов – вторичных,
а примордиальные фолликулы “просыпаются” спонтанно.
3. а) В любом случае, видимо,
первыми активируются те фолликулы, которые находятся в области с наилучшим кровоснабжением.
б) А уж, начав развиваться, они выделяют
фактор (гонадокринин), препятствующий активации других фолликулов.
|
Морфоло-
гия:
размеры,
блестящая оболочка
|
Отличительные черты первичных фолликулов (4) (по сравнению с примордиальными) таковы.
I. По размеру и ооцит, и весь фолликул становятся
крупнее.
II. Вокруг ооцита появляется
блестящая оболочка,
которая образована гликопротеинами и гликозамингликанами – продуктами секреции и ооцита, и фолликулярных клеток.
|

|
Морфоло-
гия:
форма клеток,
текальная
оболочка
|
III. Фолликулярные клетки (5Б) в первичном фолликуле (5)
приобретают кубическую форму (вместо прежней плоской)
и лежат в 1-2 слоя.
IV. Несколько позже вокруг данных клеток формируется
ещё одна оболочка – текальная (или просто тeка), из концентрически ориентированной соединительной ткани.
Это улучшает кровоснабжение и иннервацию фолликула.
|
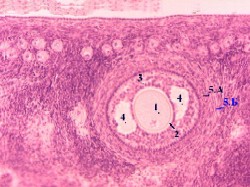
1,б. Препарат - яичник. Окраска гематоксилин-
эозином.
Полный размер
|
Замечание о текальной оболочке
|
а) Есть точка зрения, что появление текальной оболочки знаменует переход ко вторичному фолликулу.
б) Однако большинство авторов считает иначе – а именно, что данная оболочка может присутствовать и у первичного фолликула.
в) Впрочем, это лишь вопрос договорённости: предмета для принципиального спора здесь нет.
|
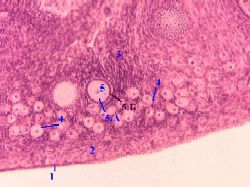
II. Дополнительный взгляд на снимок
На приведённом выше снимке (воспроизводимом здесь), кроме упомянутых
первичного фолликула (5)
и его фолликулярных клеток (5Б),
также видны и обозначены:
|

|
мезотелий (1),
белочная оболочка (2),
соединительнотканные прослойки (3);
примордиальные фолликулы (4)
и ооцит (5А) первичного фолликула.
|

|
III. Ещё один препарат
Примор-
диальные
и
первичный фолликулы
|
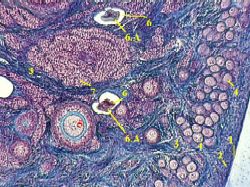
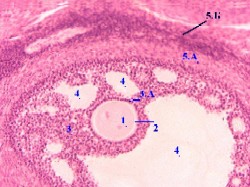
1. При окраске яичника по Маллори некоторые структуры выявляются лучше.
2. В частности, хорошо видны уже рассмотренные нами фолликулы:
многочисленные мелкие примордиальные фолликулы (4),
сосредоточенные в субкапсулярной зоне,
а также один первичный фолликул (5),
отличающийся размером, наличием блестящей оболочки (5А) и кубической формой фолликулярных клеток.
|
2,а. Препарат - яичник. Окраска по Маллори.
Полный размер
|
Другие структуры на этом препарате
|
Заодно отметим другие видимые структуры:
оболочки яичника - мезотелий (1) и белочную оболочку (2),
строму в виде соединительнотканных прослоек (3),
|

|
а также продукты атрезии - атретические тела (6) и скопление интерстициальных клеток (7), - к которым позднее мы ещё обратимся.
|

30.2.1.4. Вторичные (антральные, или полостные) фолликулы
I. Основные сведения
Морфоло-
гия:
размеры, блестящая оболочка, эпителий фолликула
|
Вторичные фолликулы - следующая стадия развития фолликулов.
I. Размеры ооцита (1) и фолликула увеличиваются ещё больше, хотя
ооцит по-прежнему окружён блестящей оболочкой (2)
(последняя сохраняется вплоть до оплодотворения).
II. Фолликулярный эпителий (3) становится многослойным.
|
1,в-г. Препарат - яичник. Окраска гематоксилин-
эозином
в) Полный размер
|
Морфоло-
гия:
полости в эпителии
|
III. а) В этом эпителии появляется одна или несколько мелких полостей (4), заполненных жидкостью.
|
б) Последняя секретируется фолликулярными клетками (3), и именно её накопление приводит к образованию полостей.
в) Со временем полости подразделяют фолликулярный эпителий на две части:
зернистую оболочку (3А), окружающую ооцит (1) снаружи от блестящей оболочки (2),
и пристеночные клетки.
|
г) Большое увеличение
Полный размер
|
Морфоло-
гия:
текальная оболочка
|
IV. Текальная оболочка (5) прорастает сосудами и тоже подразделяется на два слоя:
внутреннюю теку (theca interna) (5А), образованную текальными (интерстициальными) клетками с округлыми ядрами,
и наружную теку (theca externa) (5Б) – соединительнотканную, с высоким содержанием миофибробластов (с узкими ядрами) и коллагеновых волокон.
|

|
Эндо-
кринная функция фоллику-
лов
|
а) Клетки внутренней теки играют важную роль в образовании половых гормонов. А именно: они
преобразуют холестерин в андрогены,
которые затем в фолликулярных клетках превращаются в эстрогены (одну из двух групп женских половых гормонов).
б) Таким образом,
эстрогены образуются благодаря кооперации двух типов клеток - текальных и фолликулярных,
созревающие же фолликулы, начиная со стадии вторичного фолликула, являются источником эстрогенов.
|
II. Текальная оболочка при большом увеличении
Особен-
ности снимка
|
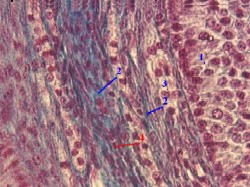
а) Этот снимок представляет текальную оболочку при большом увеличении микроскопа и при другой окраске.
б) Последняя придаёт коллагеновым волокнам (2) синий цвет, что позволяет легко отличить теку от подлежащих областей фолликула.
|
2,г. Препарат - яичник. Окраска по Маллори.
Полный размер
|
Видимые структуры
|
а) Видно, что
клетки внутренней теки (3) находятся рядом с пристеночными фолликулярными клетками (1) (хотя и отделены от них базальной мембраной),
|
а коллагеновых волокон особенно много в наружном слое теки (4).
б) Первое обстоятельство облегчает
кооперацию текальных и фолликулярных клеток при образовании половых гормонов.
|

30.2.1.5. Третичные фолликулы (граафовы пузырьки) и овуляция
I. Общая характеристика фолликулов
Введение
|
а) Третичные фолликулы - это
зрелые фолликулы, достигшие почти максимального развития.
б) До данной стадии доходят лишь единичные фолликулы.
|
Морфоло-
гия:
размеры,
полость
|
I. Размер ооцита (6Б) в третичных фолликулах – таков же, как во вторичных, т.е.
рост ооцита прекращается на стадии вторичного фолликула.
II. Сами же третичные фолликулы –
наиболее крупные среди всех фолликулов яичника
и обычно находятся у поверхности яичника, сильно её выпячивая.
III. а) Основной объём фолликула занят
большой полостью с жидкостью (6А).
б) Могут присутствовать также малые полости,
|
Рисунок с препарата - граафов пузырёк в яичнике. Окраска гематоксилин-
эозином.
Полный размер
|
окружённые розеткообразными скоплениями фолликулярных клеток
и ещё не успевшие слиться с основной полостью.
|
Связь ооцита со стенкой фолликула
|
IV. а) Долгое время ооцит вместе со своими оболочками сохраняет связь со стенкой фолликула,
образуя в ней т.н. яйценосный бугорок (6Е).
б) Таким образом, ооцит располагается
на периферии фолликула
|

|
(тогда как в примордиальных и первичных фолликулах он занимает центральное положение).
в) Непосредственно же перед овуляцией
указанная связь со стенкой теряется,
и ооцит (с оболочками) начинает свободно плавать в фолликулярной жидкости.
|
II. Третичный фолликул: оболочки трёх уровней
Виды
оболочек
|
Рассматривая третичный фолликул, выпячивающий поверхность яичника, надо различать оболочки трёх уровней, а именно оболочки
ооцита,
фолликула
и яичника в целом.
|
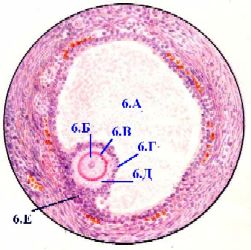
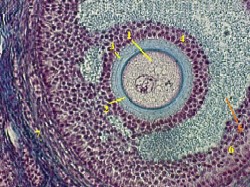
1. Оболочки ооцита
|
а)Оболочкиооцита (1) – это
блестящая (2)
и зернистая (4) оболочки,
где последняя образована частью фолликулярных клеток, лежащих в один или несколько слоёв.
б) Сделаем по поводу данных оболочек два замечания.
|
2,б-в. Препарат - яичник. Окраска по Маллори.
в) Большое увеличение
Полный размер
|
О базальной мембране
|
а) Во-первых, фолликулярные клетки вокруг ооцита
не окружены базальной мембраной.
|
б) Действительно, этот слой клеток образовался в результате расщепления фолликулярного эпителия, так что базальная мембрана
осталась на периферии фолликула
и окружает пристеночный слой (6) фолликулярных клеток (п. 5.1.3.2).
|
О
лучистом венце
|
а) Во-вторых, пограничная область между блестящей и зернистой оболочками выглядит и обозначается как
лучистый венец (3).
б) Это обусловлено тем, что от фолликулярных клеток отходят отростки,
|

|
пронизывающие блестящую оболочку
и местами доходящие до плазмолеммы ооцита.
в) Заметим: иногда лучистым венцом называют просто
совокупность блестящей оболочки и фолликулярных клеток вокруг ооцита.
|
Другие структуры
|
Завершая рассмотрение этого снимка, укажем, что на нём отмечены цифрами также
полость (5) фолликула, заполненная жидкостью,
и текальная оболочка (7).
|

|
2-3. Оболочки фолликула и яичника
|
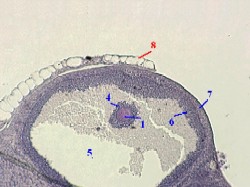
Обратимся к оболочкам двух следующих уровней.
а) Оболочки фолликула - это
пристеночный слой фолликулярного эпителия (6),
и двуслойная тека (7).
б) А оболочки яичника (8) –
|
б) Малое увеличение
Полный размер
|
белочная оболочка
и мезотелий.
Именно эти оболочки – фолликула и яичника – должны разорваться при овуляции.
|
Замечание по препарату
|
На приведённом снимке уже не видно связи ооцита (1), окружённого оболочками (4), со стенкой фолликула. Это обусловлено
либо тем, что ещё существующая ножка яйценосного бугорка не попала в срез,
|

|
либо тем, что эта ножка уже разорвалась и ооцит (с оболочками) свободно плавает в жидкости, заполняющей полость (5) фолликула.
|
III. Овуляция
Вероятный механизм овуляции
|
1. Разрыву оболочек фолликула и яичника способствует лютеинизирующийгормон (ЛГ) гипофиза.
2. Видимо, под его влиянием
а) развивается гиперемия яичника, вызывающая
быстрое накопление жидкости в межклеточном пространстве (местный отёк) и в самомфолликуле,
что усиливает давление на указанные оболочки;
б) сами оболочки существенно истончаются,
в) гидролитические ферменты (фолликулярных и [или] иных клеток) разрушают межклеточные контакты,
г) а у миофибробластов наружной теки повышается тонус.
3. Совокупность всех этих факторов и вызывает овуляцию.
|
IV. Продолжительность полного созревания фолликула
Классичес-
кие
представле-
ния
|
По классической точке зрения, всё развитие фолликула занимает примерно половину менструального цикла, т.е. около 2 недель:
начинается под влиянием ФСГ непосредственно перед менструацией
и заканчивается овуляцией на 14–15-й день цикла (отсчитываемого от начала менструации).
|
Новые представле-
ния
|
1. Однако теперь появилась иная точка зрения: согласно ей, фолликул развивается
в течение нескольких (2-5) менструальных циклов.
2. а) Причём, развитие до стадии вторичных фолликулов
происходит без гормонального контроля и
приводит к очередной остановке (или замедлению созревания).
б) Так что
наряду с пулом примордиальных фолликулов
в яичнике имеется ещё пул покоящихся (или медленно созревающих) вторичных(антральных) фолликулов.
3. И несколько именно вторичных фолликулов начинает интенсивно развиваться в менструальный период под влиянием ФСГ,
что и заканчивается через 2 недели овуляцией одного из них.
|

30.2.1.6. Атрезия фолликулов
I. Общие сведения. Атрезия ранних фолликулов
Введение
|
У развивающихся фолликулов – простая альтернатива:
либо на какой-то стадии созревания вступить в процесс атрезии (что является наиболее вероятным),
либо в порядке исключения дойти в своём развитии до конца, овулировать и превратиться в жёлтое тело.
|
Атрезия: общие сведения
|
1. При атрезии фолликула его компоненты подвергаются следующим изменениям:
а) ооцит -
|
погибает, и его фрагменты поглощаются макрофагами;
|
б) фолликулярные клетки -
|
несколько позже, но погибают
тоже
|
в) блестящая оболочка (если она уже имеется) -
|
сморщивается,
гиалинизируется и
остаётся в центре,
|
г) текальные клетки (если они уже имеются) -
|
размножаются и
по-прежнему продуцируют андрогены;
но всё меньшая доля последних, по мере дегенерации фолликулярных клеток, превращается затем в эстрогены.
|
|
2. При этом вид конкретных продуктов атрезии
зависит от типа фолликула, вступившего в данный процесс,
и, кроме того, меняется со временем.
|
Атрезия приморди-
альных
и
первичных фолликулов
|
1. При атрезии примордиального фолликула вскоре
никаких следов не остаётся:
он просто замещается соединительной тканью.
2. а) Атрезия первичного фолликула ведёт к образованию атретического тела (6), причём такого, которое представлено
|
2,а. Препарат - яичник. Окраска по Маллори.

|
лишь сморщенной блестящей оболочкой (6А),
лежащей в небольшой полости
и отличающейся оксифилией.
б) Через какое-то время исчезает и это тело.
|
II. Атрезия вторичных и третичных фолликулов
Стадии атрезии
|
а) Атрезия вторичных и третичных фолликулов -
более сложный
и (в связи с гормонпродуцирующей функцией этих фолликулов) физиологически более важный процесс.
б) В последнем следует различать, по крайней мере, три стадии:
атрезирующего фолликула,
атретического тела и
скопления интерстициальных клеток.
|
I. Атрезиру-
ющие фоллику-
лы
|
а) Стадию атрезирующего фолликула можно определить как стадию,
на которой ещё сохраняется (хотя и постепенно ослабевает) способность фолликулярных клеток данного фолликула перерабатывать андрогены в эстрогены.
б) Следовательно, такие фолликулы
поддерживают на достаточно высоком уровне содержание в крови эстрогенов.
|
II. Атрети-
ческие тела
|
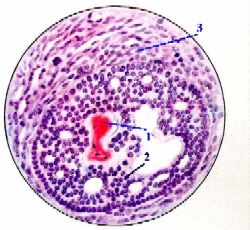
а) В атретическом теле
фолликулярных клеток уже нет.
б) В центре тела, как и в предыдущем случае, находится
сморщенная блестящая оболочка (1).
в) Но теперь вокруг неё расположены
текальные, или интерстициальные, клетки (2) с характерными округлыми ядрами.
|
Атрезия вторичного фолликула.
Рисунок с препарата
Полный размер
|
г) Такие тела, очевидно, являются источником андрогенов.
д) Вокруг атретического тела по-прежнему находится волокнистая соединительная ткань наружной теки (3).
|
III. Скопление интерсти-
циальных клеток
|
а) После рассасывания блестящей оболочки остаётся скопление интерстициальных клеток (7) – опять-таки
продуцент андрогенов.
б) В последующем и эти скопления
подвергаются инволюции
и замещаются соединительной тканью.
|

|
Замечание
|
а) Прежде полагали, что текальные клетки атрезирующих фолликулов приобретают способность
преобразовывать холестерин не только до тестостерона,
но и далее – до эстрадиола.
б) Не исключено, что в какой-то степени такая способность, действительно, появляется.
|

30.2.1.7. Жёлтое тело
I. Общие сведения
Введение
|
Жёлтое тело, как мы уже знаем (п. 30.2.2.1),
развивается из овулировавшего фолликула
и представляет собой врeменную эндокринную железу, продуцирующие прогестерон.
|
Гормональ-
ные влияния на жёлтое тело
|
а) Развитие жёлтого тела инициируется
лютеинизирующим гормоном (ЛГ) гипофиза, т.е. тем же гормоном, который вызывает овуляцию.
б) Позднее функционирование жёлтого тела (включая продукцию прогестерона) поддерживается
лютеотропным, или лактотропным, гормоном (ЛТГ), вырабатывающимся в гипофизе или (при беременности) в плаценте.
|
Клеточные источники развития жёлтого тела
|
1. а) В отличие от атрезии, материальной основой при превращении разорвавшегося фолликула в жёлтое тело являются,
не текальные (интерстициальные),
афолликулярные (эпителиальные) клетки, входившие в стенку фолликула.
б) Именно они, в первую очередь,
размножаются
и затем подвергаются железистому метаморфозу – превращаются в т.н. лютеиновые клетки.
2. а) Правда, теперь допускается, что
текальные клетки тоже могут служить источником лютеиновых клеток.
б) По крайней мере, это установлено для некоторых млекопитающих.
|
Эндокрин-
ная функция жёлтого тела
|
а) Лютеиновые клетки отличаются по своей эндокринной функции от своих предшественников.
б) Например, по сравнению с фолликулярными клетками, они
не превращают тестостерон в эстрогены,
а преобразуют холестерин в прогестерон.
|
II. Жизненный цикл жёлтого тела
Схема
|
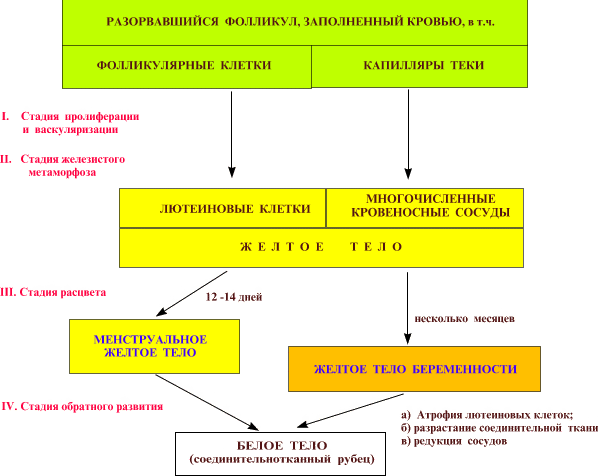
В жизненном цикле жёлтого тела различают 4 стадии, показанные на схеме.
|
1. Стадия пролифера-
ции и васкуляри-
зации
|
После овуляции полость лопнувшего фолликула
вначале частично спадается и заполняется кровью,
затем быстро прорастает соединительной тканью с сосудами
и заселяется размножающимися фолликулярными клетками, а также, вероятно, текальными клетками.
|
2. Стадия железистого метаморфоза
|
Указанные клетки превращаются в лютеиновые; точнее,
фолликулярные клетки – в гранулёзолютеиновые,
а текальные – в текалютеиновые.
|
3. Стадия расцвета
|
а) Лютеиновые клетки активно вырабатывают прогестерон.
б) Если не наступает беременность,
эта стадия продолжается 7-10 дней
и жёлтое тело называют менструальным.
в) В случае же беременности жёлтое тело
ещё более увеличивается в размере
и функционирует в течение нескольких месяцев.
При этом оно так и называется – жёлтое телобеременности.
|
4. Стадия обратного развития
|
а) В обоих случаях через определённое время жёлтое тело дегенерирует.
лютеиновые клетки атрофируются и погибают,
а на их месте образуется соединительнотканный рубец – белое тело.
б) Последний сохраняется в течение нескольких месяцев или даже лет, после чего рассасывается.
в) Заметим: вышеизложенное показывает, что правильней говорить
не об обратном развитии,
а об инволюции.
|
III. Морфология жёлтого тела
3,а-в. Препарат - яичник животного, жёлтое тело беременности.
Окраска гематоксилин-эозином.
|
а) Малое увеличение
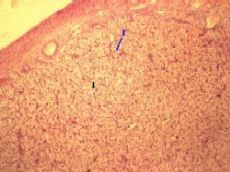
Полный размер
|
б) Среднее увеличение
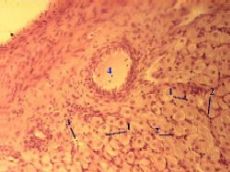
Полный размер
|
в) Большое увеличение
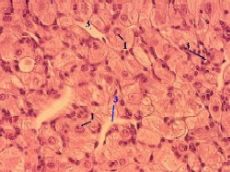
Полный размер
|
Размеры
|
Диаметр
менструального жёлтого тела – 1,5-2 см,
а жёлтого тела беременности – порядка 5 см.
|
Жёлтое тело на стадии расцвета.
Рисунок с препарата
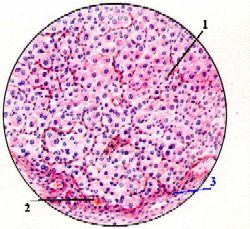
Полный размер
|
Лютеиновые клетки
|
а) Главный компонент жёлтого тела – лютеиновые клетки (1), которые
лежат практически сплошной массой.
б) Данные клетки:
|
крупные, округлые,
имеют ячеистую цитоплазму (подобно клеткам пучковой зоны коры надпочечников, тема 22) – из-за наличия липидных включений, связанных со стероидогенезом;
кроме того, содержат жёлтый пигмент (лютеин), давший название всему телу.
|
Строма
|
а) Между лютеиновыми клетками находятся
прослойки соединительной ткани (2),
многочисленные капилляры (3)
и более крупные кровеносные сосуды (4).
|

|
б) В целом жёлтое тело окружено волокнистой соединительной тканью.
|

30.2.2. Развитие женской половой системы и оогенез
а) До сих пор, рассматривая фолликулы яичника, мы почти ничего не говорили об их главном содержимом – ооците.
б) Однако и само формирование фолликулов ещё в эмбриогенезе, и их активация и развитие в половозрелом возрасте неразрывно связаны
с оогенезом – образованием женских половых клеток.
в) Последнее же начинается ещё на ранних стадиях эмбриогенеза. Поэтому обратимся к развитию женской половой системы – главным образом, яичников.
|

30.2.2.1. Развитие яичников и эмбриональные этапы оогенеза
0. Схема
Рисунки - развитие яичника:
|
А. миграция гоноцитов
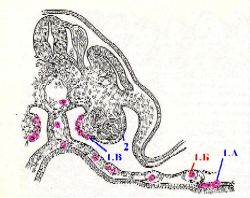
Полный размер
|
Б. формирование фолликулов
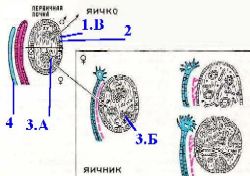
Полный размер
|
Смысл приведённых рисунков отражается схемой. -
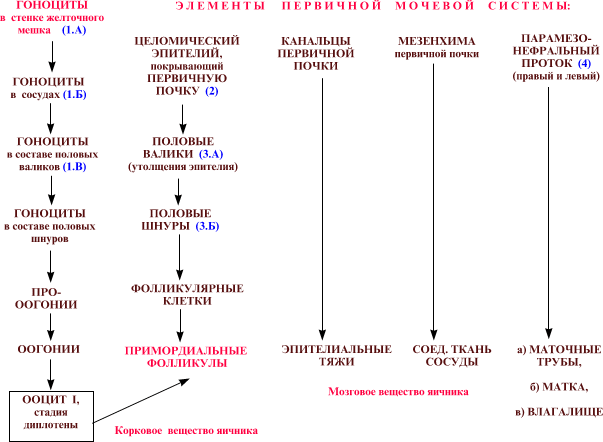
|
I. Гоноциты и образование зачатков яичников
Появление и миграция ППК
|
а) Как и в мужском зародыше (тема 29), первичные половые клетки (ППК, или гоноциты) у плода женского пола впервые появляются
в стенке желточного мешка.
б) Затем они
мигрируют отсюда по кровеносным сосудам
|

|
и на 5-6 неделе развития плода внедряются в утолщения целомического эпителия (половые валики) на поверхности первичной почки.
в) Впоследствии
эпителиальные клетки врастают в ткань почки, образуя половые шнуры,
и вместе с ними внутрь почки проникают гоноциты.
|
Инициация оогенеза
|
а) И опять не собственная программа, а влияние окружающих эпителиоцитов, определяет направление дальнейшего развития гоноцитов -
но теперь уже в сторону женских половых клеток.
б) С этого момента половые клетки называются прооогониями,
а развитие половых клеток - оогенезом.
|
II. Митотические деления оогоний
Отличия от спермато-
генеза
|
а) Как уже отмечалось (п. 30.2.1.2), одно из отличий оогенеза от сперматогенеза состоит в том, что многие его начальные этапы
происходят ещё в эмбриональном периоде,
причём, у всех половых клеток сразу.
б) В сперматогенезе аналогичные этапы совершаются
в половозрелом периоде,
и по мере вступления очередных стволовых клеток в созревание.
|
Время и принцип делений
|
а) Начальный этап оогенеза (на 3-4 месяце развития, а по некоторым источникам - вплоть до 7-го месяца) - это
митотические деления клеток в половых шнурах,
причём делящиеся клетки называются оогониями.
б) Как при размножении и сперматогоний (тема 29),
между дочерними оогониями остаются цитоплазматические мостики (что и отличает оогонии от прооогоний),
т.е. в гонаде появляется половой синцитий.
|
Результат
|
а) В результате делений количество клеток увеличивается в 2k раз,
где k - число митотических циклов.
б) Считается, что к концу этапа образуется около 5-6 млн оогоний (по другим данным – до 10 млн).
г) Однако многие из них (до 95 %) погибают.
|
Оогонии (2n, 2с)
 х 2k х 2k
Оогонии (2n, 2с)
(Здесь и далее, как прежде,
n - гаплоидный набор ДНК,
с - гаплоидный набор хромосом)
|
III. Начало профазы мейоза (период малого роста)
Появление ооцитов I
|
а) Оставшиеся клетки (примерно в те же сроки – с 3-го по 7-ой месяц внутриутробной жизни) вступают
в профазу мейоза, или период малого роста.
б) С этого времени они называются ооцитами I(первого порядка).
в) Малый рост ооцитов не зависит от гормонов гипофиза.
|
Стадии профазы мейоза, проходящие в данном периоде
|
а) В ходе этого периода протекают следующие стадии профазы мейоза:
прелептотена, лептотена, зиготена, пахитена, неполная диплотена.
б) Существо происходящих при этом событий в ядре клетки – то же, что и в сперматогенезе (см. тему 29):
удвоение хромосом,
их попарная конъюгация (с образованием синаптонемальных комплексов) и
кроссинговер.
|
Результат оогенеза в данном периоде
|
а) В итоге, к окончанию данного периода в ооцитах I хромосомы
удвоены (состоят из двух хроматид),
попарно конъюгированы (образуя тетрады)
и начинают расхождение, в ходе чего появляются хиазмы.
б) Плоидность клетки – 4n (по ДНК) и 2с (по хромосомам).
|
Оогонии
(2n, 2с)
Ранние ооциты I
(2n, 2с)
Ооциты I,
стадия диплотены
(4n, 2с)
(в составе примордиального фолликула)
|
Остановка оогенеза
|
а) На этом оогенез на длительное время останавливается.
б) Часто стадию профазы мейоза, на которой покоится ооцит, называют диктиотеной.
|
Образова-
ние
фоллику-
лов
|
а) В ходе вышеозначенных событий, т.е. в период малого роста (и, возможно, по его окончании), каждый ооцит I окружается
одним слоем плоских эпителиоцитов половых шнуров.
б)При этом
разрываются цитоплазматические мостики полового синцития,
эпителиоциты дифференцируются в фолликулярные клетки,
и в итоге образуются примордиальные фолликулы.
|
Результат фолликуло-
генеза
|
а) Итак, именно примордиальные фолликулы содержатся в корковом веществе яичников девочки к моменту рождения.
б) Общее их количество в это время составляет, по разным оценкам,
от 400.000 до 2 млн.
|
Замечание
|
Заметим также следующее. Из вышеизложенного ясно, что корковое вещество яичника
а) образуется на месте первичной почки,
б) но имеет, в основном, "инороднее" происхождение:
половые клетки мигрируют из желточного мешка,
а фолликулярные клетки - с поверхности почки.
|
Таким образом, мы рассмотрели
происхождение компонентов коркового вещества яичников
и одновременно – эмбриональные этапы оогенеза.
Прежде чем перейти к постэмбриональным этапам, кратко затронем следующий вопрос.
|
IV. Происхождение других компонентов яичников и женской половой системы
Схема
|

|
Мозговое вещество яичника
|
В отличие от коркового вещества, мозговое вещество яичника происходит непосредственно из материала первичной почки, в т.ч.
эпителиальные тяжи и трубочки – из канальцев этой почки (о чём выше уже упоминалось),
а соединительная ткань и сосуды – из мезенхимы почки.
|
Органы женского полового тракта
|
Органы же женского полового тракта развиваются из парамезонефральных протоков:
верхние части последних преобразуются в маточные трубы,
а нижние, сливаясь, формируют матку и влагалище.
|

30.2.2.2. Постэмбриональные этапы оогенеза
в неполовозрелом возрасте
I. Период покоя
Продолжи-
житель-
ность периода покоя
|
1. Итак, к моменту рождения в яичниках девочки содержится
от 400.000 до 2 млн примордиальных, т.е. покояшихся фолликулов.
2. а) Период покоя длится до тех пор, пока примордиальный фолликул не вступит в созревание, что для ооцита I означает начало периода большого роста.
б) У разных фолликулов данный момент наступает на разных стадиях онтогенеза –
от последних месяцев внутриутробной жизни
до конца репродуктивного периода.
в) Следовательно, продолжительность периода покоя очень сильно варьирует:
от 1-2 месяцев до 45-50 лет.
|
Атрезия приморди-
альных фоллику-
лов
|
1. Но покоящиеся фолликулы далеко не всегда доживают до начала своего созревания: немалая их часть с течением времени погибает.
2. а) Вероятно, механизм гибели – это апоптоз ооцита I, вызванный какими-то изменениями структуры клетки: например, повреждением мембран, хромосом и т.д.
б) Это значит, что “покой” примордиальных фолликулов не является абсолютным.
3. а) Чуть позже погибают и фолликулярные клетки, замещаясь соединительной тканью.
б) В итоге, следов таких фолликулов после их атрезии, как уже отмечалось выше, не остаётся.
|
II. Большой рост фолликулов у неполовозрелой девочки
Вступление в созревание и атрезия фолликулов
|
1. Ещё одна причина “непродуктивной” гибели фолликулов состоит в том, что
некоторое количество примордиальных фолликулов эпизодически вступает в созревание даже у ребёнка:
- в последние месяцы его внутриутробной жизни
- и затем на протяжении всего неполовозрелого возраста.
2. а) Но из-за недостатка гонадотропных гормонов гипофиза развитие доходит
лишь до стадии первичных или ранних вторичных (полостных) фолликулов,
после чего фолликулы атрезируют.
б) В данном случае, как мы знаем, образуются атретические тела (со сморщенной блестящей оболочкой в центре).
|
Состав яичников девочки
|
Поэтому яичники девочки содержат
примордиальные фолликулы,
первичные и ранние вторичные фолликулы, а также
атретические тела.
| |
 Скачать 2.8 Mb.
Скачать 2.8 Mb.


















