курсовая по холециститам. Титульный лист содержание введение глава хронический холецистит
 Скачать 424.99 Kb. Скачать 424.99 Kb.
|
|
ТИТУЛЬНЫЙ ЛИСТ СОДЕРЖАНИЕ ВВЕДЕНИЕ ГЛАВА 1. ХРОНИЧЕСКИЙ ХОЛЕЦИСТИТ ……………………… Этиология ...………………….…..……………………………….. Патогенез ………………..……………………………………….. Классификация ………..…………………………………………. Клиника ……………..………………………….………………… Осложнения ……..………………………….………………….…. Особенности ухода за пациентами при хроническом холецистите……………………………………………………….. ГЛАВА 2. РОЛЬ МЕДСЕСТРЫ В ДИАГНОСТИКЕ ХРОНИЧЕСКОГО ХОЛЕЦИСТИТА………………………………….. 2.1. Диагностика ………..………………………….………………….. 2.2. Лечение …………..…………………………………….………..... 2.3. Прогноз ………...………………………………………….......….. 2.4. Профилактика ...………………………………………………….. ЗАКЛЮЧЕНИЕ СПИСОК ЛИТЕРАТУРЫ ПРИЛОЖЕНИЕ ВВЕДЕНИЕ Актуальность темы обусловлена тем, что в данное время заболевания желчного пузыря и желчевыводящих путей являются проблемой для современной медицины. По данным главного хирурга Минздрава России академика РАН А.Ш. Ревишвили заболеваемость острым холециститом в Российской Федерации растёт на протяжении последних 17 лет. Воспаление желчного пузыря регистрируется у 10% населения планеты, причём женщины холециститом страдают в 3-4 раза чаще. Большая часть населения не следит за своим рационом, а также ведёт малоподвижный образ жизни. Это приводит к увеличению массы тела, что является риском возникновения и развития хронического холецистита. К сожалению, многие легкомысленно относятся к диагнозу холецистит, они подолгу терпят боли и избегают посещения специалистов. Это очень опасное поведение, так как отсутствие своевременной диагностики и лечения может привести к серьёзным осложнениям, вплоть до прекращения работы желчного пузыря. Цель исследования – изучить сестринский процесс при хроническом холецистите. Объект исследования – сестринский процесс при хроническом холецистите. Задачи исследования – для достижения данной цели исследования необходимо изучить: этиологию хронического холецистита; патогенез; классификация; клиническую картину хронического холецистита; методы диагностики; принципы лечения, осложнения, прогноза и профилактики хронического холецистита; Практическое значение курсовой работы – подробно раскрыть и изучить проблемы пациента, а также этиологию, клинику, методы диагностики, лечение и элементы сестринского ухода в целях повышения качества оказания сестринской помощи при хроническом холецистите. Структура курсовой работы. Курсовая работа состоит из введения, двух глав, заключения, списка использованной литературы и приложения ГЛАВА 1. ХРОНИЧЕСКИЙ ХОЛЕЦИСТИТ 1.1. Этиология Хронический холецистит – хроническое полиэтиологическое рецидивирующее заболевание желчного пузыря, которое характеризуется нарушением его моторно-эвакуаторной функции, изменением физико-химических свойств желчи и достаточно частым образованием внутрипузырных конкрементов, которое часто проявляется желчной коликой. МКБ10: К81.1 – Хронический холецистит. Основными причинами хронического холецистита являются: 1. Бактериальная инфекция – один из важных факторов холецистита. Источники инфекции: - заболевания носоглотки (хронические тонзиллиты, синуситы); - заболевания полости рта (стоматиты, гингивиты, пародонтоз); - заболевания мочевыделительной системы (циститы, пиелонефриты); - заболевания половых органов (простатиты, уретриты); - гинекологические заболевания (аднекситы, эндометриты); - кишечные инфекции; - вирусные поражения печени. 2. Паразитарные инфекции желчного пузыря: - лямблиоз - наиболее частая причина дискинезии желчного пузыря (нарушение оттока желчи по желчевыводящим путям) и холестаза (застоя желчи), особенно на первом году болезни; - аскаридоз – аскариды могут проникать в желчевыводящие протоки и вызвать симптомы воспаления с застоем желчи (воспаление желчных протоков); - описторхоз - паразитарно-аллергическое заболевание, в основном поражающее желчевыводящие протоки, желчный пузырь и протоки поджелудочной железы. Возбудитель - описторх или кошачья двуустка. - фасциолёз – паразитарное заболевание, вызываемое двуусткой печёночной – паразитом из класса печеночных сосальщиков. Характеризуется поражением печени, желчевыводящих протоков и желчного пузыря. 3. Роль агрессивных панкреатических ферментов (панкреато-пузырный рефлюкс) – под действием панкреатических ферментов, которые могут забрасываться в полость желчного пузыря из двенадцатиперстной кишки может возникать воспаление желчного пузыря. 4. Аллергия и токсические воздействия - пищевые и бактериальные аллергены вызывают развитие хронического холецистита, что морфологически подтверждается обнаружением в стенке желчного пузыря признаков воспаления и эозинофилов при отсутствии в это время бактериальной инфекции (токсико-аллергический холецистит). 5. Вирусы (гепатитов А, В, С, Д и др.). Кроме основных этиологических причин развитию хронического холецистита способствуют предрасполагающие провоцирующие факторы, среди них особое место занимают: - дискинезия желчевыводящих путей; - врождённая деформация желчного пузыря; - нарушение обмена веществ при некоторых эндокринных заболеваниях (чаще при сахарном диабете); - травмы желчного пузыря; - опухоли близлежащих органов; - нарушение режима питания; - патологические процессы, которые сопровождаются нарушением кровообращения в области желчного пузыря и/или его кровоснабжения; - малоподвижный образ жизни; - беременность. 1.2. Патогенез Значительную роль в патогенезе хронического холецистита играют дисфункции желчного пузыря и сфинктерного аппарата желчевыводящих путей, которые могут возникать в результате стресса, переедания, гиподинамии, а также в результате нарушений моторно-тонической функции желчного пузыря, особенно в сочетании с дисхолией (патологический процесс, при котором нарушается физико-химический состав желчного секрета), что приводит к развитию асептического воспаления в слизистой оболочке. А дальше присоединяется инфекция, которая попадает в желчный пузырь тремя путями: Восходящим – инфекция попадает в желчный пузырь из кишечника. Этому способствует: - гипогидрия (уменьшение содержания воды в организме); - ахлоргидрия (патологическое состояние, при котором в желудочном соке отсутствует соляная кислота); - дискинезия желчного пузыря по гипотонически-гипокинетическому типу (нарушение двигательной активности желчного пузыря и желчевыводящих путей, которое приводит к нарушению нормального оттока желчи); - дисфункция сфинктера Одди (клиническое состояние, которое характеризуется частичным нарушением проходимости протоков желчи и панкреатического сока в сфинктере Одди); - дуоденостаз (полиэтиологическое заболевание, при котором нарушается проходимость двенадцатиперстной кишки). Нисходящим или гематогенным – инфекция попадает в желчный пузырь из большого круга кровообращения по печёночной артерии и/или из кишечника по воротной вене. Лимфогенным – инфекция попадает в желчный пузырь при аппендиците, пневмонии и нагноительных процессах в лёгких, а также при заболеваниях женской половой сферы. В результате воспалительно-склеротического процесса в эпителиальных клетках слизистой оболочки желчного пузыря нарушается секреция слизи. Это приводит к развитию дискинезий желчевыводящих путей (нарушение оттока желчи по желчевыводящим путям), застою и сгущению желчи с нарушением ее физико-химических свойств и биохимического состава, и создаёт условия для появления желчных конкрементов. При хроническом холецистите в желчном пузыре обычно формируются известковые (кальцинатные) или известково-пигментные камни с небольшим содержанием холестерина. Доказано также значение рефлюкса сока поджелудочной железы (что является следствием физиологических механизмов в Фатеровом сосочке) в желчевыводящие пути в возникновении холецистита. При свободном оттоке панкреатического сока в двенадцатиперстную кишку, изменений в желчном пузыре не наблюдается. Но при нарушении оттока и повышения давления в желчных протоках происходит растяжение желчного пузыря, что приводит к изменению нормального кровотока в стенке пузыря. Это, в свою очередь, приводит к нарушению тканевого обмена, повреждению клеточных элементов и выделению цитокиназы, которая переводит трипсиноген в трипсин, что способствует развитию ферментативных холециститов. Воспаление желчного пузыря может быть вызвано пищевыми, лекарственными агентами, аллергическими и аутоиммунными процессами. В хронизации патологического процесса и обострений хронического холецистита важную роль играет состояние иммунной системы. Обострение хронического холецистита с распространением инфекции по желчным ходам может привести к возникновению хронического холангита внутрипечёночных и внепечёночных желчных протоков, который проявляется постоянной желтушностью склер и зудом кожных покровов. В результате хронического воспаления может сформироваться сужение протока большого дуоденального соска. Выход конкрементов из желчного пузыря с дальнейшей обструкцией протока большого дуоденального соска является частой причиной возникновения желтухи и острого панкреатита. Болевой синдром при хроническом холецистите обусловлен повышением тонуса пузырной стенки и раздражением покрывающей его брюшины. Воспаление и раздражение камнями слизистой пузыря болевых ощущений не вызывает. 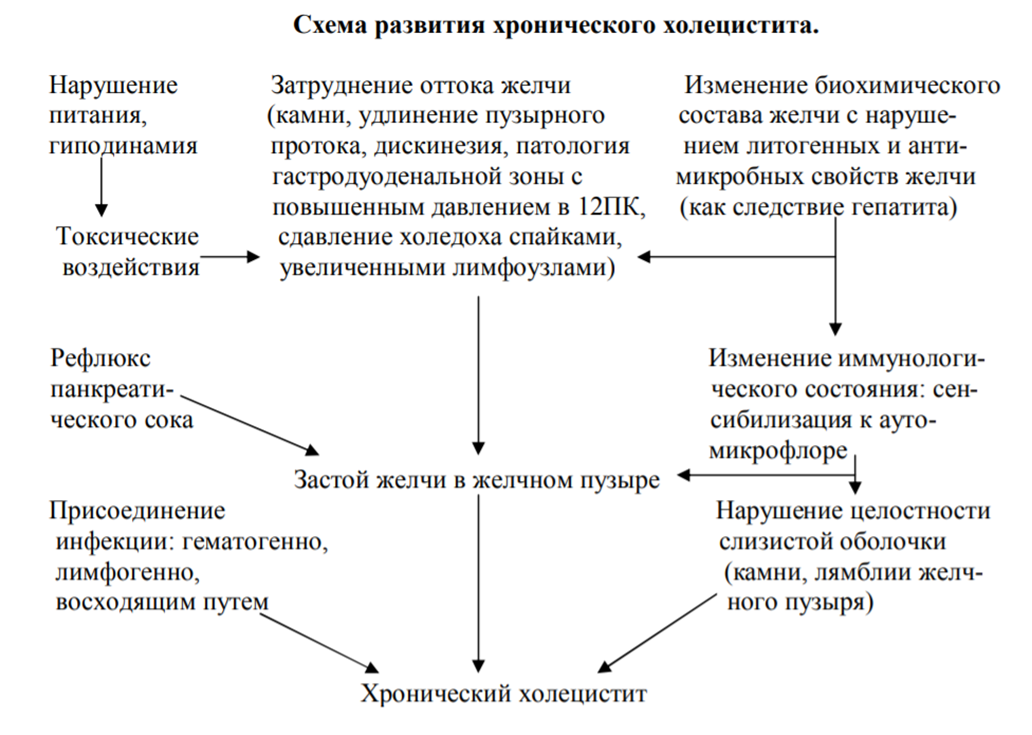 1.3. Классификация По этиологии и патогенезу хронический холецистит подразделяют на: бактериальный; вирусный; паразитарный; немикробный (имуногенный); аллергический; ферментативный; невыясненной этиологии. По клинике хронический холецистит подразделяют на две основные формы: хронический бескаменный холецистит – это воспаление желчного пузыря, не сопровождающееся образованием конкрементов в полости пузыря. Этой формой хронического холецистита заболевают молодые люди в 20-30% случаев. Он в свою очередь подразделяется на: хронический бескаменный холецистит с преобладанием воспалительного процесса; хронический бескаменный холецистит с преобладанием дискинетических явлений. хронический калькулёзный холецистит – воспаление желчного пузыря, сопровождающееся образованием конкрементов в полости пузыря. Им заболевают чаще лица среднего возраста – примерно в 60-70% случаев. По функциональному состоянию желчного пузыря и желчных путей при хроническом холецистите выделяют: дискинезию желчных путей по гипертонически-гиперкинетическому типу; дискинезию желчных путей по гипотонически-гипокинетическому типу; без дискинезии желчных путей; «отключённый» желчный пузырь. В зависимости от клинического течения хронические холециститы подразделяют на: типичную форму; атипичную форму (которая в свою очередь делится на следующие формы): кардиалгическую - характеризуется длительными тупыми болями в области сердца, возникающими после обильной еды, нередко в положении лежа. Могут быть аритмии типа экстрасистолий. эзофагическую – больные жалуются на отрыжку, изжогу, боль за грудиной, ощущение, что пища «застряла» в пищеводе. кишечную – жалобы на боль в животе, вздутие, диарею, перемежающуюся с запорами. По типу дискинезий подразделяется на: хронический холецистит с нарушением сократительной функции желчного пузыря: гиперкинез желчного пузыря – происходит усиление его сокращения; гипокинез желчного пузыря – без изменения его тонуса (нормотония), с понижением тонуса (гипотония). хронический холецистит с нарушением тонуса сфинктерного аппарата желчевыводящих путей: гипертонус сфинктера Одди; гипертонус сфинктера Люткенса; гипертонус обоих сфинктеров. По характеру течения холецистита выделяют: Хронический рецидивирующий холецистит (с частыми или редкими обострениями). Вялотекущий хронический холецистит. Хронический холецистит, имеющий атипичное течение. По фазам заболевания: Фаза обострения (декомпенсация). Фаза затухающего обострения (субкомпенсация). Фаза ремиссии (компенсация – стойкая, нестойкая). По основным клиническим синдромам хронический холецистит подразделяется на: болевой; диспептический; вегетативной дистонии; правосторонний реактивный (ирритативный); предменструального напряжения; солярный; кардиалгический; невротически-невроподобный; аллергический. По степени тяжести хронического холецистита: лёгкая; средней тяжести; тяжёлая. Осложнения хронического холецистита: реактивный панкреатит (холепанкреатит); реактивный гепатит; перихолецистит. 1.4. Клиника Течение хронического холецистита может быть рецидивирующим, латентным или в виде приступов печёночной колики. Симптоматика заболевания обусловлена наличием в желчном пузыре воспалительного процесса и нарушением поступления желчи в двенадцатиперстную кишку. Для хронического холецистита характерными являются следующие синдромы: болевой синдром; интоксикационный синдром; синдром вегетативных дисфункций; астенический синдром; синдром предменструального напряжения; правосторонний реактивный синдром; диспептический синдром; желтушный синдром; солярный синдром; аллергический синдром; невротически-неврозоподобный синдром. 1. Болевой синдром. Локализуется боль обычно в области правого подреберья, а иногда и в подложечной области. Боли могут иметь тупой, давящий и ноющий характер. Иногда боли отсутствуют, и больного беспокоит только чувство тяжести в правом подреберье, особенно усиливающееся после приёма острой, жирной и жаренной пищи, а также газированных напитков и алкоголя. Острые, схваткообразные и режущие боли возникают редко. Интенсивность и характер болей в основном зависят от преобладающего типа дискинезии желчного пузыря. При гипотоническом типе дискинезии боли постоянные, ноющие и не достигают большой интенсивности. При гипертонической дискинезии желчного пузыря боль носит приступообразный характер, и бывает достаточно интенсивной, что связано со спастическими сокращениями мускулатуры желчного пузыря. Помимо болевых ощущений, связанных с нарушением диеты (т.е. употребления жирных и жареных блюд, острых закусок, алкоголя и газированных напитков), боли могут возникать при значительной физической нагрузке (например, подъём тяжестей), а также при психоэмоциональном стрессе и сопутствующей инфекции. Чрезвычайно сильные боли обычно наблюдаются при калькулёзном холецистите. Иррадиировать боли могут вправо, вверх и кзади (в правую лопатку, в правую половину грудной клетки, в правое плечо и предплечье. Происхождение боли связано со спазмом мускулатуры желчного пузыря, повышения в нём давления. При пальпации живота выявляется боль в правом подреберье. Определяются положительные болевые симптомы холецистита (или иначе называемые «пузырные симптомы»): симптом Василенко — боль появляется в точке проекции желчного пузыря при поколачивании по правой рёберной дуге на вдохе. Выявляется на ранних стадиях болезни; симптом Керра – болезненность при пальпации на вдохе в точке проекции желчного пузыря; симптом Мёрфи – во время выдоха больного врач осторожно погружает кончики четырёх полусогнутых пальцев правой руки под правую рёберную дугу в области расположения желчного пузыря, после чего больной делает глубокий вдох. Симптом считается положительным, если во время выдоха больной внезапно прерывает его из-за с появлением боли при соприкосновении кончиков пальцев с чувствительным воспалённым желчным пузырём; симптом Ортнера-Грекова – боль при поколачивании правой рёберной дуги ребром ладони появляется за счет сотрясения воспалённого желчного пузыря; симптом Мюсси-Георгиевского – боль возникает при пальпации между ножками грудино-ключично-сосцевидной мышцы справа и иррадиирует вниз; симптом Шоффара–Риве–Дежардена — болезненность в холедохопанкреатической точке, расположенной на 4–6 см выше пупка по линии и соединяющей пупок с куполом правой подмышечной впадины; симптом Харитонова — локальная боль справа от позвоночника на уровне остистого отростка IV грудного позвонка. 2. При интоксикационном синдроме характерно воспаление и деструктивные изменения в желчном пузыре. Он всегда отражает остроту процесса и наиболее характерен для гнойных поражений. Характерно проявление лихорадки, общей слабости, гипертермии, недомогания, анемии и потери веса. 3. Синдром вегетативных дисфункций, астенический и невротически-неврозоподобные синдромы – следствия поражения вегетативной нервной системы и интоксикации, преобладанием у большинства больных парасимпатического тонуса, а также неадекватным взаимодействием между симпатико-адреналовым и парасимпатическим отделами вегетативной нервной системы. В эту группу можно отнести и правосторонний реактивный вегетативный синдром (ПРВС), который возникает вследствие повышения тонуса скелетных мышц, сосудов кожи и внутренних органов. Проявляется ПРВС формированием в правой половине тела вне сегментарных болевых сосудисто-нервных точек и является ничем иным, как правосторонним вегетативно-трофическим рефлекторным синдромом. Все эти симптомы проявляются депрессией, тревожным состоянием и раздражительностью – формируется так называемый «желчный характер». 4. Синдром предменструального напряжения (СПН) – проявляется как обострение симптомов хронического холецистита – тревожным состоянием за 2-3 дня и в первые дни менструального цикла со спонтанным улучшением данного состояния через 1-2 дня после наступления менструации, даже без какой-либо терапии. Развитию этого синдрома способствуют повторные беременности, которые являются условием для длительного стаза желчи, а также влияние эстрогенов на обмен липидов и концентрацию холестерина в желчи. 5. Диспепсический синдром связан с нарушением желчевыделения и изменениями биохимического состава желчи: горечь во рту и «горькая» отрыжка (обусловлена билиарной гипертензией), метеоризм, жжение, отрыжка «тухлым», запор или понос, снижение аппетита, выделение желчи в периодах между приёмами пищи, что может стать причиной билиарного рефлюкса, развития дисбактериоза кишечника и возникновения холангита. 6. Желтушный синдром. Является редким проявлением хронического холецистита и связан с затруднением оттока желчи из-за скопления слизи, эпителия или паразитов в общем желчном протоке или с развившимся холангитом. Больные жалуются на кожный зуд, желтушность склер, кратковременную преходящую желтуху. 7. Солярный синдром или солярит присутствует в 60% случаев при длительном течении хронического холецистита. Это состояние, при котором раздражается солнечное сплетение с дальнейшим развитием вторичного соляного синдрома как следствие длительной ирритации вегетативной нервной системы. Проявляется солярией – болями в животе, вокруг пупка с иррадиацией в спину, а также диспепсическими явлениями, особенно при пальпации. 8. Аллергический синдром. На фоне обострения хронического холецистита имеют место бронхоспастический синдром, эозинофилия крови, артралгии, крапивница, отёк Квинке, поллинозы, лекарственная и пищевая интолерантность. Все эти синдромы являются не осложнениями, а лишь частью клинической картины хронического холецистита. Они лежат в основе большинства «клинических масок». «Клинические маски» хронического холецистита: «желудочно-кишечная маска» (с преобладанием диспепсических жалоб); «невротическая» (при выраженном невротически-неврозоподобном синдроме); «ревматическая» (с лабильностью пульса, артралгиями, миалгиями, кардиалгиями, метаболическими изменениями в миокарде); «кардиальная» (с преобладанием жалоб со стороны сердечно-сосудистой системы, особенно у лиц старше 40 лет); «тиреотоксическая» (с признаками раздражительности, наклонностью к тахикардии, тремором рук, субфебрилитетом и др.). Атипичные формы хронического бескаменного холецистита: Кардиалгическая форма – проявляется длительными тупыми болями в предсердечной области и экстрасистолией, которая возникает после обильной пищи, часто в положении лёжа. На ЭКГ проявляется утолщением или даже инверсией зубца Т. Ревматическая форма – у подростков и молодых людей заболевание напоминает латентную форму ревматизма с длительным субфебрилитетом болями в суставах на фоне астении. Кишечная форма – может протекать со вздутием живота, склонностью к запорам, а также малоинтенсивной болью по всему животу. Эзофалгическая форма – протекает в виде упорной изжоги, которая сочетается с тупой длительной болью за грудиной, после переедания может появляться ощущение «кола» за грудиной. Гастродуоденальная форма – по симптомам напоминает обострение хронического гастродуоденита. Больной жалуется на боли в эпигастральной области. Поясничная форма – болевые ощущения такие же, как и при остеохондрозе и спондилёзе; боль локализуется на уровне 9 и 12 рёбер при отсутствии симптомов со стороны брюшной полости. Клинические варианты проявления хронического калькулёзного холецистита: торпидная форма: отсутствуют болевые приступы желчной колик, тупые, ноющие боли в правом подреберье, диспепсические явления; редкие (1 раз в несколько лет) болевые приступы, которые быстро купируются, длительные периоды ремиссии, жалобы между приступами отсутствуют. болевая приступообразная форма: нечастые (1–3 раза в год), непродолжительные (не более 30–40 мин), легко купируемые болевые приступы. Больной жалуется на постоянные, умеренные боли, в межприступном периоде наблюдаются диспептические явления; частые (1–2 раза в месяц) продолжительные, трудно купирующиеся приступы, которые сопровождаются вегетативными реакциями. В межприступном периоде сохраняются боли в правом подреберье и диспептические расстройства; частые, продолжительные, длящиеся часами болевые приступы, с короткими периодами ремиссии; сопровождаются ознобом, лихорадкой и желтухой. 1.5. Осложнения Наиболее частыми осложнениями калькулёзного холецистита являются: холедохолитиаз – закупорка конкрементами общего желчного протока; стеноз фатерова сосочка; хронический или острый панкреатит – воспаление поджелудочной железы; реактивный гепатит – воспаление печени; холангит – воспаление желчных протоков; поддиафрагмальный абсцесс – скопление гноя под диафрагмой; эмпиема и перфорация желчного пузыря – накопление в полости желчного пузыря большого количества гнойного содержимого; перитонит – воспаление брюшины. Осложнения хронического некалькулёзного холецистита встречаются достаточно редко: «отключенный» (нефункционирующий) желчный пузырь вследствие отека, накопления слизи или спазма пузырного протока. При уменьшении воспаления функция пузыря может восстановиться; перихоледохеальный лимфаденит – воспаление лимфатических узлов по ходу внепеченочных желчных протоков; перфорация, образование свища в соседний прилегающий орган – двенадцатиперстную кишку, печеночный изгиб ободочной кишки, реже – в желудок, тощую кишку, почечную лоханку. 1.6. Особенности ухода за пациентами при хроническом холецистите Сестринский процесс – это система характерных видов сестринского вмешательства в сфере охраны здоровья отдельных людей, их семей или групп населения. Применительно к терапии сестринский процесс — это продуманный подход, который рассчитан на удовлетворение потребностей и решение проблем здорового и больного пациента. Цель сестринского процесса включает в себя идентификацию потребностей пациента в уходе, так необходимо выяснить в чём пациент нуждается в первую очередь. Сестринский процесс — это организационная структура, необходимая для наблюдения, ухода, выполнения назначений врача терапевтическим больным. Это метод организации и оказания сестринской помощи, который обычно включает больного (пациента) и медицинскую сестру в качестве взаимодействующих лиц. Довольно важным является то, что пациент в данной ситуации должен рассматриваться не как отдельный случай заболевания, а как личность. ГЛАВА 2. РОЛЬ МЕДСЕСТРЫ В ДИАГНОСТИКЕ ХОЛЕЦИСТИТАХ. Диагностика Диагностика хронического холецистита начинается со сбора анамнеза и осмотра пациента для выявления основных жалоб и признаков болезни. Для уточнения диагноза используют следующие методы диагностики: общий клинический анализ крови; биохимический анализ крови; дуоденальное зондирование и исследование желчи; рентгенологические методы; УЗИ; лапароскопическая холецистохолангиография. Основные жалобы пациента при сборе анамнеза: боль: постоянная тупая или, наоборот, периодическая разной продолжительности, неинтенсивная, ноющая; чувство тяжести и дискомфорта в правом подреберье продолжительностью от 15 минут до 5 часов; боль и чувство дискомфорта в правом подреберье различной интенсивности и продолжительности, связанные с приёмом пищи; приступ желчной колики: острая, интенсивная, схваткообразная в правом подреберье и эпигастрии, продолжительностью от 15 минут до 5 часов; иррадиирует в правую половину шеи, правую лопатку, правое плечо, надплечье, , правую половину грудной клетки, спину, иногда может носить опоясывающий характер; появляется внезапно, обычно поздно вечером или ночью, может появиться так же из-за погрешностей в диете, физического и эмоционального напряжения, у женщин часто бывает связана с менструальным циклом; изначально при движении больного интенсивность боли не меняется, но если приступ не купировать в течении 10-12 часов, то развивается острое воспаление стенки желчного пузыря, боль приобретает постоянный характер, усиливается при изменении положения тела. лихорадка – протекает с повышением температуры тела не выше 38 °C и носит нервно-рефлекторный характер; после приступа нормализуется и может сопровождаться ознобом, холодным липким потом. рвота – обильная, не приносящая облегчений, вначале пищей, а затем содержимым с примесью желчи. желтуха – проявляется иктеричностью склер, кратковременным обесцвечиванием кала и потемнением мочи. Обусловлена нарушением проходимости общего желчного протока. диспепсические явления – часто предшествуют развитию приступа и могут сохраняться в межприступный период: тошнота; изжога; постоянное или периодическое ощущение горечи во рту; постоянное или периодическое ощущение сухости во рту; снижение аппетита; отрыжка воздухом или пищей; неустойчивый стул со склонностью к поносам; неустойчивый стул со склонностью к запорам; вздутие живота. При пальпации в области правого подреберья и эпигастрии отмечается болезненность; боль также отмечается в точках Маккензи, Боаса, Мюсси, Бергмана. Так же при осмотре у пациента выявляются упомянутые выше симптомы Мёрфи, Кера, Алиева. Айзенберга и другие. Пальпация и перкуссия позволяют выявить у некоторых больных участки гиперстезии и локальной болезненности, чаще всего в правой половине живота. У лиц пожилого возраста в случае выраженной боли наблюдаются гемодинамические нарушения, например такие как цианоз, падение АД и нарушение сердечного ритма. В период ремиссии хронического холецистита в общем анализе крови изменений не происходит, а в период обострения отмечается умеренный нейтрофильный лейкоцитоз и увеличение СОЭ. В биохимическом анализе при обострении повышается содержание билирубина, повышается активность печёночных ферментов и щелочной фосфатазы, увеличивается содержание α- и γ-глобулинов, а также повышается уровень С-реактивного белка. Основным методом лабараторной диагностики хронического холецистита является многомоментное хроматическое дуоденальное зондирование с бактериологическим и биохимическим исследованием желчи. Выделяют три порции желчи: А, В и С. Желчь из них подвергается визуальному, микроскопическому, биохимическому и бактериологическому исследованиям. Первая порция (А) – это смесь соков из двенадцатиперстной кишки, поджелудочной железы, желудочного сока и желчи. В норме она прозрачна и имеет золотисто-жёлтый цвет, рН – слабощелочная. Наличие в ней мути с примесью хлопьев, слизи и эпителиальных клеток свидетельствует о дуодените, а появление примеси крови — о травматизации слизистой оболочки. Вторая порция (В) – желчь в норме коричневой окраски, при нарушении концентрационной функции пузыря она приобретает светло-жёлтую окраску. Чрезмерно интенсивная окраска желчи и густая её консистенция указывают на застойный желчный пузырь, а наличие мути, слизи и хлопьев – на воспалительный процесс. Также на воспаление может указать сдвиг рН желчи в кислую стону (рН в норме – 6,5-7,6) Третья порция (С) – печёночная желчь – в норме прозрачная, золотистого цвета, рН = 7,5-8,2. При механических желтухах, хронических гепатитах и циррозах печени желчь слабоокрашенная, а наличие хлопьев и слизи свидетельствует о холангитах и холангиолитах. В диагностике хронического холецистита большую роль играют рентгенологические методы исследования. Наиболее доступным и несложным методом является концентрационная холецистография с контрастным веществом. Внутривенная холангиохолецистография позволяет получить четкое изображение желчного пузыря, и желчных протоков у 80–90% пациентов. Если желчные протоки контрастируются, а пузырь нет, то можно с уверенностью говорить об отключении желчного пузыря. Более информативным, но вместе с тем довольно сложным технически, исследованием является эндоскопическая ретроградная холангиография. Рентгеноконтрастное вещество вводится через фибродуоденоскоп непосредственно в общий желчный проток. Применяется для оценки состояния желчных протоков, наличия в них конкрементов. Кроме того, при фибродуоденоскопии представляется возможным осмотреть зону сфинктера Одди и оценить его состояние. УЗИ – один из самых доступных и информативных инструментального исследования при заболеваниях желчного пузыря. Он выявляет утолщение стенки желчного пузыря (при обострении процесса – более 3 мм), увеличение его объёма, в просвете пузыря – густой секрет, конкременты. Иногда выявляется сморщенный, уменьшенный в размерах желчный пузырь, заполненный конкрементами и практически не содержащий желчи. Для уточнения состояния желчного пузыря, внутрипеченочных протоков, печени применяется лапароскопическая холецистохолангиография. В этом случае по показаниям производится пункционная или щипковая биопсия печени. 2.2. Лечение Одним из основных принципов лечения хронического холецистита является приверженность пациента здоровому образу жизни (т.е. категорический отказ от алкоголя и табакокурения). Главным и наиболее эффективным методом лечения данного заболевания принято считать диетотерапию (стол №5 по Певзнеру). Основные принципы этой диеты: частый (5-6 раз в сутки) приём пищи небольшими порциями; употребление только свежеприготовленной пищи в тёплом виде; употребление варёной, запечённой и приготовленной на пару пищи; разнообразный и полноценный рацион; резкое ограничение жареных блюд, солений, маринадов, копчёностей, а также щавеля, шпината и лука. Целью диеты является предупреждение застоя желчи в желчном пузыре и уменьшение воспалительных явлений. Антибактериальные препараты при хроническом холецистите назначаются в случае бактериальной этиологии. Из антибиотиков назначают препараты широкого спектра действия, которые поступают в желчь в достаточно высокой концентрации. Например, такие как: ампициллин 4-6 г/сут.; цефазолин 2-4 г/сут.; гентамицин 3-5 мг/кг/сут.; клиндамицин 1,8-2,7 г/сут.; цефотаксим; кларитромицин по 500 мг 2 раза в сутки; эритромицин 0,25 г 4-6 раз в сутки; метронидазол 500 мг х 2-3 раза в сутки. Лечение антибактериальными средствами проводят в среднем не менее 8-10 дней. Обострение хронического бескаменного холецистита сопровождается дисфункцией сфинктера Одди и абдоминальными болями. С целью купирования боли назначают: 1. Антихолинергические средства: атропин 0,1% - 1 мл; платифиллин 0,2% - 2 мл; метацин 0,1% - 1 мл. 2. Спазмолитические средства: дротаверин 2% 2-4 мл внутримышечно или внутривенно; папаверин 2% - 2 мл под кожу; мебеверина гидрохлорид по 200 мг 2 раза в день в течение 2-4 недель; гимекромона по 200-400 мг 3 раза в сутки перед едой за 15-20 мин.; гиасцина бутилбромид 2% — 2 мл внутримышечно, внутривенно капельно, затем в драже по 10 мг × 3 раза в день. Холекинетики назначают при гипотонических и гипокинетических типах дисфункции желчевыводящих путей. Различают желчегонные средства холеретического действия, стимулирующие образование и выделение желчи печенью, и холекинетические препараты, которые усиливают мышечное сокращение желчного пузыря и поступление желчи в 12-перстную кишку. К холеретическим препаратам относятся: синтетические средства (оксафенамид, циквалон, никодин) и препараты растительного происхождения (хофитол, аллохол, холензим, лиобил, фламин, бессмертник, холагон, гепатофальк планта, капли желчегонные, кукурузные рыльца). Холеретические препараты применяются при хроническом холецистите в фазах затихающего обострения или ремиссии. Обычно они назначаются на 3 недели, а затем препарат желательно сменить. Холекинетики не назначают при калькулёзном холецистите, они показаны пациентам с некалькулёзным холециститом и гипомоторной дискинезией желчного пузыря. Лечебные дуоденальные зондирования (5–6 раз через день) эффективны для пациентов с некалькулёзным холециститом, особенно при гипомоторной дискинезии. В фазе ремиссии таким пациентам «слепые» дуоденальные зондирования проводятся 1 раз в 1-2 недели. Для их проведения обычно используют ксилит и сорбит. Пациентам с калькулёзным холециститом дуоденальные зондирования, наоборот, противопоказаны из-за опасности развития механической желтухи. Хронический калькулёзный холецистит подлежит плановому оперативному вмешательству. Как правило, удаляется весь желчный пузырь вместе с конкрементами. Операции проводятся под общей анестезией. При отсутствии признаков воспаления назначают физиопроцедуры (индуктотермия, электрофорез с новокаином). В фазе ремиссии хороший эффект дает терапия минеральными водами. При отсутствии холангита показано санаторно-курортное лечение – в основном бальнеогрязевые курорты. 2.3. Прогноз Несмотря на то, что заболевание носит хронический характер, а бактериальная микрофлора не устраняется полностью, можно добиться устранения острых рецидивов заболевания, снижения интенсивности диспепсических явлений и болевого синдрома. Отсутствие лечения и прогрессирование воспалительного процесса ведет к тому, что желчный пузырь перестает выполнять свою функцию, а инфекция распространяется за его пределы и способствует развитию опасных состояний: перитонита, дуоденита, гепатита, панкреатита. В редких случаях, когда заболевание не поддается консервативному лечению, пациенту может быть рекомендовано удаление желчного пузыря. Для большинства пациентов прогноз холецистита благоприятный. Тяжелое общее состояние и потеря работоспособности являются временными явлениями, которые наблюдаются при обострении заболевания. 2.4. Профилактика. Профилактика хронического холецистита заключается в соблюдении здорового образа жизни. Сюда входит правильный режим питания и общие гигиенические мероприятия. Питание должно быть 4-5 разовым с калорийностью рациона, соответствующей идеальному весу с учётом возраста, пола и профессии. Необходимо исключить приём пищи на ночь, особенной жирной. А также необходимо исключить алкогольные напитки. Не менее важным условием профилактики является достаточное потребление жидкости – не менее 1,5-2 литра в течении дня, равномерно. Обязательным условием профилактики является регулярное опорожнение кишечника с целью предупреждения дискинезии желчевыводящих путей и выведения холестерина. Снижение массы тела путём субкалорийного питания, включения разгрузочных дней и медикаментозной терапии входит в комплекс общегигиенических мероприятий. Ежедневная утренняя гимнастика и достаточный двигательный режим в течении дня помогут создать условия, при которых желчь не будет застаиваться в организме и тем самым вредить ему. Важную роль играет профилактика синдрома психоэмоционального перенапряжения, приводящего к ослаблению регулирующего влияния ЦНС на моторно-эвакуаторную функцию желчного пузыря, сфинктерный аппарат и изменению коллоидных свойств желчи вследствие нарушения энтерогепатической циркуляции желчных кислот. Для профилактики обострений (вторичная профилактика) пациентам с хроническим холециститом необходимо строго соблюдать диету и принципы дробного питания, избегать гиподинамики, стрессов и переохлаждения, тяжелой физической нагрузки. Такие пациенты состоят на диспансерном учете и дважды в год должны проходить обследование. Им показано регулярное санаторно-курортное лечение. ЗАКЛЮЧЕНИЕ СПИСОК ИСПОЛЬЗОВАННОЙ ЛИТЕРАТУРЫ Приложение |
