Сестринский процесс при повреждениях (1). Травматология
 Скачать 183.27 Kb. Скачать 183.27 Kb.
|
|
Клиническая картина. Три периода: I период: от 24 до 48 часов после освобождения от сдавления. В этом периоде довольно характерны проявления, которые можно рассматривать как травматический шок: болевые реакции, эмоциональный стресс, непосредственные последствия плазмо- и кровопотери. Возможно развитие гемоконцентрации, патологических изменений в моче, повышение остаточного азота крови. Для синдром сдавления характерен светлый промежуток, который наблюдается после оказания медицинской помощи, как на месте происшествия, так и в лечебном учреждении. Однако состояние пострадавшего вскоре начинает вновь ухудшаться и развивается II период, или промежуточный. II период – промежуточный, - с 3-4-го по 8-12-й день, - развитие прежде всего почечной недостаточности. Отек освобожденной конечности продолжает нарастать, образуются пузыри, кровоизлияния. Конечности приобретают такой же вид, как при анаэробной инфекции. При исследовании крови обнаруживается прогрессирующая анемия, гемоконцентрация сменяется гемодилюцией, уменьшается диурез, растет уровень остаточного азота. Если лечение оказывается неэффективным, развиваются анурия и уремическая кома. Летальность достигает 35%. III период – восстановительный – начинается обычно с 3-4 недели болезни. На фоне нормализации функции почек, положительных сдвигов в белковом и электролитном балансе остаются тяжелыми изменения со стороны пораженных тканей. Это обширные язвы, некрозы, остеомиелит, гнойные осложнения со стороны суставом, флебиты, тромбозы и т.д. Нередко именно эти тяжелые осложнения, которые подчас заканчиваются генерализацией гнойной инфекции, приводят к летальному исходу. Частным случаем синдрома длительного сдавления является позиционный синдром – длительное нахождение в бессознательном состоянии в одном положении. При этом синдроме сдавление происходит в результате сдавления тканей под собственным весом. Существуют 4 клинические формы синдрома длительного сдавления: Легкая – возникает в тех случаях, когда длительность сдавления сегментов конечности не превышает 4 ч. Средняя – сдавление, как правило, всей конечности в течение 6 ч. В большинстве случаев нет выраженных гемодинамических расстройств, а функция почек страдает сравнительно мало. Тяжелая форма возникает вследствие сдавления всей конечности, чаще бедра и голени, в течение 7-8 часов. Отчетливо проявляются симптоматика почечной недостаточности и гемодинамические расстройства. Крайне тяжелая форма развивается, если сдавлению подвергаются обе конечности в течение 6 часов и более. Пострадавшие умирают от острой почечной недостаточности в течение первых 2-3 суток. Тяжесть клинической картины синдрома сдавления тесно связана с силой и продолжительностью сдавления, площадью поражения, а также наличием сопутствующих повреждений внутренних органов, кровеносных сосудов, костей; нервов и осложнений, развивающихся в раздавленных тканях. После освобождения от сдавления общее состояние большинства пострадавших, как правило, удовлетворительное. Гемодинамические показатели устойчивые. Пострадавших беспокоят боли в поврежденных конечностях, слабость, тошнота. Конечности имеют бледную окраску, со следами сдавления (вмятины). Отмечается ослабленная пульсация на периферических артериях поврежденных конечностей. Быстро развивается отек конечностей, они значительно увеличиваются в объеме, приобретают деревянистую плотность, пульсация сосудов исчезает в результате сдавления и спазма. Конечность становится холодной на ощупь. По мере нарастания отека состояние пострадавшего ухудшается. Появляются общая слабость, вялость, сонливость, бледность кожных покровов, тахикардия, артериальное давление падает до низких цифр. Пострадавшие ощущают значительную болезненность в суставах при попытках произвести движения. Первая помощь: после освобождения сдавленной конечности необходимо наложить жгут проксимальнее сдавления и туго забинтовать конечность для предупреждения отека. Желательно осуществить гипотермию конечности с использованием льда, снега, холодной воды. Эта мера очень важна, поскольку до известной степени предупреждает развитие массивной гиперкалиемии, понижает чувствительность тканей к гипоксии. Обязательны иммобилизация, введение обезболивающих и седативных средств. При малейшем сомнении в возможности быстрой доставки пострадавшего в лечебные учреждения необходимо после бинтования конечности и ее охлаждения, снять жгут, транспортировать пострадавшего без жгута, в противном случае реально омертвение конечности. ТЕРМИЧЕСКИЕ ТРАВМЫ Роль медсестры в обследовании пациентов с термическими травмами 1 этап – жалобы, анамнез, оценка общего состояния больного. Анамнез: вид термического агента, его температуру, длительность контакта. Под воздействием высоких температур развивается сухой некроз. Кроме того, при пожарах наступает отравление угарным газом. При контакте с сильно охлажденными металлическими предметами наступает мгновенное омертвение тканей (контактное отморожение). Участок некроза по форме напоминает предмет, с которым соприкасался пострадавший. Осмотр: уточняет локализацию травмы. Например, ожоги лица более опасны для жизни, потому что они часто сочетаются с поражением глаз, ротовой полости и ожогами дыхательных путей. Медсестра обеспечивает лабораторную диагностику: анализы крови (содержание алкоголя, клинический, биохимический анализы) и мочи. На 2-м этапе сестринского процесса медсестра ставит сестринский диагноз. Физиологические проблемы. боль с указанием локализации; дефект кожи, слизистой оболочки; отек; изменение цвета кожи (гиперемия, цианоз, мраморность); точечные кровоизлияния; пузыри с серозным или геморрагическим содержимым; струп белого или черного цвета; локальное нарушение чувствительности; нарушение сознания; изменение величины АД; изменение пульса (тахи- или брадикардия); жажда; олигурия. Психологические проблемы: депрессия или возбуждение; страх смерти; косметический дефект (рубцы, контрактуры); дефицит общения. Социальные проблемы: дефицит самообслуживания; страх потери работы; страх инвалидизации. На 3-м этапе сестринского процесса медсестра формулирует цель к решению конкретной проблемы. Например, уменьшить боль, утолить жажду, стабилизировать АД и др. Составляет план сестринского ухода. 4-й этап сестринского процесса посвящен реализации сестринских вмешательств. На 5-м этапе сестринского процесса медсестра оценивает результат своих действий. Сестринская помощь при термических ожогах Ожог — повреждение тканей организма под влиянием местного действия высокой температуры, химических веществ, ионизирующего излучения. Летальность среди тяжелых больных даже в специализированных отделениях остается очень высокой. Факторы, влияющие на тяжесть ожога: величина температуры воздействия; длительность воздействия; влажность окружающей среды; состояние организма; теплопроводность предмета (пар, горячий воздух, раскаленный металл и др.). После прекращения действия этих факторов гипертермия тканей не прекращается. Поэтому при оказании доврачебной помощи необходимо охладить обожженную поверхность. Классификация ожогов. По обстоятельствам получения ожога: производственные, бытовые, военного времени. По характеру действующего фактора: термический (высокая температура: пар, огонь, расплавленный металл и др.); химический (концентрированные кислоты, щелочи; фосфор, бытовая химия); электрический (электричество, молния); лучевой (инфракрасное, ультрафиолетовое, ионизирующие излучение). По локализации ожога: конечности, туловище, лицо, верхние дыхательные пути; волосистая часть головы, промежность. По глубине поражения — определяется степенью ожога. 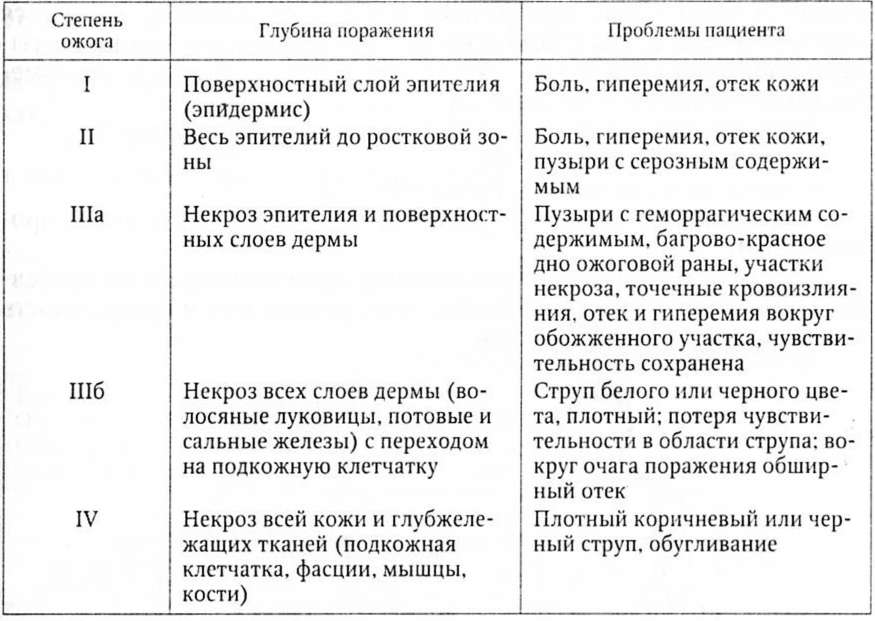 Ожоги I, II, IIIа - поверхностные, IIIб и IV - глубокие. При поверхностных ожогах дефект закрывается самостоятельно, так как сохранены источники роста эпителия. При глубоких ожогах после отторжения струпа кожный дефект заполняется грануляционной тканью, которая прорастает соединительно-тканными волокнами с образованием рубца. Если рана обширная, то она превращается в незаживающую язву. Самый простой способ определения глубины ожога — спиртовая проба: прикосновение шарика со спиртом к поверхностному ожогу — болезненно, а к глубокому — безболезненно. Площадь ожога — имеет значение в определении тяжести повреждения и выборе плана лечения: правило ладони — ладонь пострадавшего составляет 1,0—1,2 % от общей поверхности кожи; правило «девяток» — поверхность всех частей тела человека делится на участки, кратные 9 (9 % от всей поверхности тела): голова и шея — 9 %; одна верхняя конечность — 9 %; одна нижняя конечность — 18 %; передняя поверхность туловища — 18 %; задняя поверхность туловища — 18 %; промежность — 1 %; Факторы, влияющие на тяжесть состояния обожженного: глубина (степень) ожога; площадь поражения в процентах (%); локализация ожога (верхние дыхательные пути, лицо, промежность). Кроме того, на исход выздоровления влияют: возраст пострадавшего, сопутствующие заболевания; своевременность и правильность оказания доврачебной помощи. У взрослых людей критическое состояние развивается при тотальном ожоге I степени и ожоге II—III6 степени более 30 % поверхности кожи. Глубокие ожоги (IIIб—IV степени), занимающие более 10—15 % кожных покровов, а также ожоги лица, ВДП и промежности, опасны для жизни. Для ориентировочного прогноза состояния обожженного пациента используются методы: «Правило сотни» (используется только для взрослых!) — сумма возраста пациента и относительной величины ожоговой поверхности (в % к общей поверхности тела); Индекс Франка (ИФ) — сумма площади поверхностных ожогов с утроенной площадью глубоких. Методы определения прогноза ожогов
| |||||||||||||||||
