ПОРАЖЕНИЕ ПОЧЕК У ДЕТЕЙ. УЧЕБНО-МЕТОДИЧЕСКОЕ ПОСОБИЕ.. Учебнометодическое пособие для студентов педиатрических факультетов, интернов, ординаторов и врачей педиатров
 Скачать 1.83 Mb. Скачать 1.83 Mb.
|
|
Дисметаболические нефропатии В группу новорожденных, страдающих дисметаболическими нефропатиями (ДН), входят дети с отягощенной наследственностью по развитию мочекаменной болезни (МКБ) и желчекаменной болезни (ЖКБ), имеющие незначительные отклонения в функциональном состоянии почек (транзиторный мочевой синдром, умеренную канальцевую ферментурию, нарушение АКОСМ, незначительное повышение эхогенности коркового слоя почек по данным УЗИ) без развития инфекционно-воспалительных изменений. Нередко метаболические нарушения возникают на фоне других почечных заболеваний. Наиболее часто у новорожденных метаболические нефропатии протекают с оксалатно-кальциевой кристаллурией, реже – уратной и фосфатно-кальциевой. Все эти дети угрожаемы по возникновению МКБ в более старшем возрасте. Для подтверждения диагноза ДН необходимо сочетание мочевого синдрома в виде следовой протеинурии, микрогематурии (в среднем, 3-5 в поле зрения), лейкоцитурии (обычно до 30 в поле зрения), изменений по данным биохимического анализа мочи в виде кальциурии, оксалурии, фосфатурии, уратурии, снижения антикристаллообразующей способности мочи к оксалатам или фосфатам, определения положительного теста на кальцифилаксию, а также выявление микролитов по данным эхографического исследования почек. Для изучения степени активности кристаллообразования в ОМС у новорожденных детей рекомендуется исследование мочи по Литос-системе. Результаты определения ферментурии и Б-2-МГ в моче и сыворотке крови практически не превышают контрольного уровня. Однако сохраняющиеся у пациентов патологические отклонения некоторых параметров биохимического анализа мочи, а также положительный феномен патологической кристаллизации мочи по Литос-системе обосновывают необходимость дальнейшего наблюдения этих детей нефрологом. Рекомендуется постоянно корректировать диету, питьевой режим, проводить курсы мембраностабилизирующей и антиоксидантной терапии с целью предотвращения образования конкрементов в ОМС. Мембраностабилизаторы и антиоксиданты:
Инфаркты почек В неонатальном периоде у детей, особенно недоношенных, на фоне морфо-функциональной незрелости и перенесенной гипоксии отмечается нарушение микроциркуляции почек. В условиях нарушенного артериального и венозного кровотока в различных отделах микроциркуляторного русла почки появляются структуры, состоящие из кислых мукополисахаридов - сосуды паренхимы при этом заполняются, преимущественно, агрегатами и аглютинатами эритроцитов. Наиболее характерная область повреждения - интерстициальная ткань и пирамиды. В отличие от мочекислого диатеза, данное состояние вызывает повреждение структуры и функции органа. В наибольшей степени страдает тубулярный аппарат. В результате ишемии развивается склерозирование эпителия клубочков и канальцев. Решающее значение в диагнозе инфарктов почек (ИП) составляют УЗИ почек с выявлением сильных эхо-позитивных сигналов неправильной формы в проекции пирамидок (рис. 3), а также радиоизотопные исследования почек с определением нарушения функции и снижения объема паренхимы. 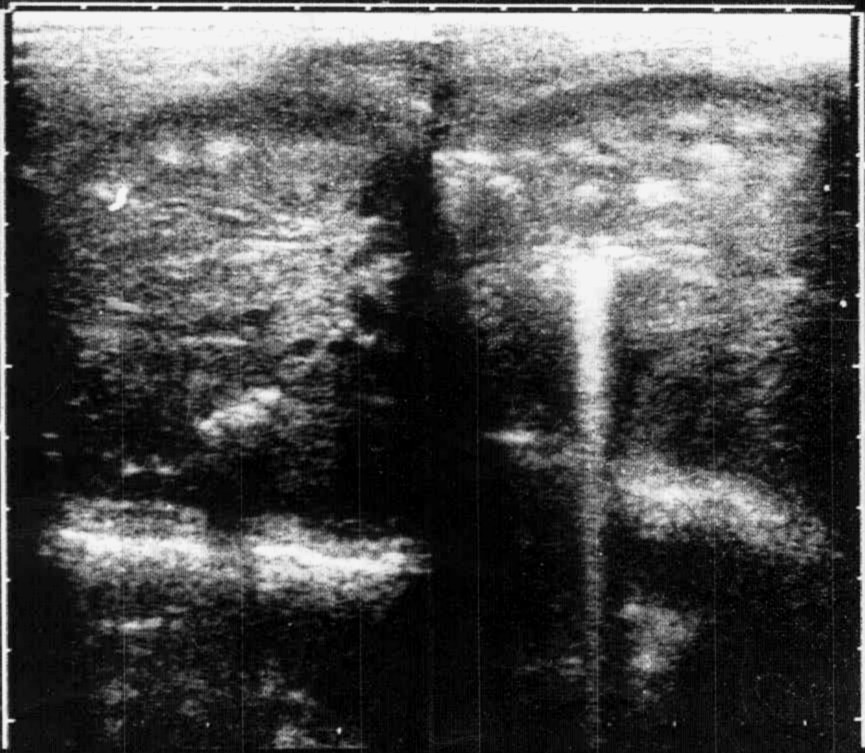 Рис. 3. Эхографическая картина инфарктов почек у новорожденного ребенка. В проекции пирамид определяются плотные включения – инфаркты почек. В клинике определяется отечный синдром, склонность к урежению мочеиспусканий, увеличение почек и развитие ОПН по типу неолигурического варианта. Мочевой синдром характеризуется протеинурией и гематурией разной степени выраженности. В биохимических анализах крови отмечается повышение мочевины, липидных комплексов, ЩФ; в моче - высокие цифры Б-2-МГ (у величены в 4 раза) и ферментов: лизосомальные повышены в 3 раза, Y- ГТ, ЩФ и ЛДГ - в 2 раза, ХЭ - в 1,6 раз. У больных с ИП повреждены все отделы почек с преимущественным поражением тубулярного аппарата и интерстиция. Воспаление носит асептический характер. При распространенных инфарктах почек возможно развитие летального исхода. На рис. 4 представлена гистологическая картина почек новорожденного ребенка, у которого инфаркты почек сопровождались развитием ренальной ОПН и на 11 сутки жизни была констатирована смерть. Результаты патолого-анатомического исследования подтвердили наличие геморрагических инфарктов в почках. При этом выявлялись обширные поля некроза с кровоизлияниями, в сохранных участках паренхимы – дистрофия эпителия канальцев. В случае благоприятного исхода, у детей с ИП сохраняются изменения по данным УЗИ почек, реносцинтиграфии и допплерографии, а также - мочевой синдром (преимущественно, протеинурия).  Рис. 4. Гистологическая картина почек новорожденного ребенка Л. с геморрагическими инфарктами. Окраска гематоксилин-эозином. х 100. Терапия ИП направлена на улучшение почечного кровотока и препятствие прогрессированию склеротических процессов в ишемизированных участках почечной паренхимы. Применяют антисклеротические препараты, мембраностабилизаторы. Антисклеротическая терапия:
Мембраностабилизаторы и антиоксиданты:
Антиагреганты и антикоагулянты:
При выписке в возрасте 20-30 дней у детей с ИП наблюдалась заметная положительная ультразвуковая динамика, но сохранялось повышение эхогенности паренхимы почек. В катамнезе у всех детей, перенесших инфаркты почек, выявлены в первые 6 месяцев уплотнения сосочков с обеих сторон, единичные линейные участки нефросклероза по данным УЗИ, а также нарушение функции паренхимы на скенограммах и снижение объема паренхимы. Таким образом, на ранних этапах ИП возможно развитие ОПН, которая поддается лечебной коррекции. Однако, последствия ОПН сохраняются длительное время. Если ИП занимает обширное пространство, то данное состояние у новорожденного может закончиться летально. Патолого-анатомические результаты подтвердили прижизненную диагностику инфарктов почек: макро - поверхность почек гладкая, эмбрионально дольчатая; под капсулой и в паренхиме имеются множественные геморрагические инфаркты различных размеров; ткань полнокровная, правильного рисунка; микро - некробиоз нефротелия, множественные геморрагические инфаркты на фоне венозного застоя; легкая гипоплазия, лимфостаз, гипотрофия нервных стволов в воротах. В случае поздней диагностики ИП имеет место разрастание соединительной ткани в участках, наиболее подверженных ишемии, и нарушение функции почек принимает характер ХПН. Следовательно, инфаркт почек, в отличие от мочекислого диатеза, вызывает повреждение структуры и функции органа. Возможна прижизненная диагностика инфарктов почек, где главенствующее значение играет ультразвуковая картина почек с выявлением эхо-плотных включений в области пирамидок. Данная картина сохраняется без изменений длительное время (в течение нескольких месяцев), в дальнейшем, на фоне антисклеротической и мембраностабилизирующей (цитохрома С, солкосерила, курсов АТФ и ККБ, витаминов В15, Е, В6, ксидифона) терапии, происходило уменьшение гиперэхогенных включений в мозговом слое почек. Однако, на протяжении 3-5 лет сохраняются изменения функции почек, определяемые по данным радиоизотопного исследования почек, энзимурии, уровню Б-2-МГ в моче. Эти дети также склонны к развитию дисметаболической нефропатии и имеют риск по формированию интерстициального нефрита и, даже, хронической почечной недостаточности (ХПН). Врожденные и наследственные заболевания почек. В последние годы возросло число новорожденных детей с врожденными и наследственными заболеваниями почек, нередко осложняющихся наслоением инфекционно-воспалительного процесса в ОМС и являющихся наиболее частой причиной развития ХПН в детском возрасте. Некоторые нефропатии встречаются преимущественно в неонатальном периоде: как, например, врожденный нефротический синдром финского или французского типов, аутосомно-рецессивный вариант поликистозной болезни, некоторые тубулопатии, связанные с внутриутробным инфицированием. Эхография является ценным методом в диагностике поликистозной болезни почек плода, позволяющим диагностировать данную группу врожденных пороков развития (ВПР) с середины II триместра беременности. Антенатальная диагностика поликистоза почек с аутосомно-рецессивным типом наследования возможна, начиная с 20 недели гестации. По данным УЗИ выявляются увеличенные гиперэхогенные почки (рис. 5). 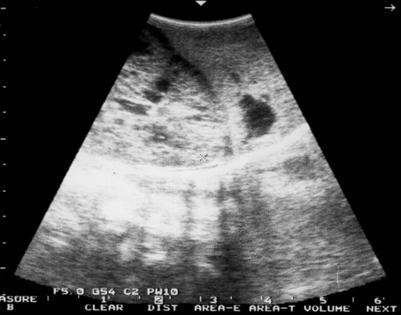 Рис. 5. Ультразвуковая картина почек у новорожденного ребенка Д. с поликистозом почек инфантильного типа. Сочетание с маловодием, пустым мочевым пузырем и легочной гипоплазией на фоне внутриутробной гипотрофии указывает на максимальную степень внутриутробного повреждения и служит показанием к прерыванию беременности. При поликистозе «инфантильного» типа на первом месяце жизни развивается прогрессирующая почечная недостаточность. На рис. 6 представлена фотография ребенка с поликистозом «инфантильного» типа в возрасте 1 месяца жизни. Живот резко увеличен в размерах. При пальпации живота определяются больших размеров бугристые почки. В дальнейшем ребенок умер в возрасте 7 месяцев в психо-неврологическом отделении ДГКБ №13 им. Н.Ф. Филатова. Смерть наступила от прогрессирующей хронической почечной недостаточности. 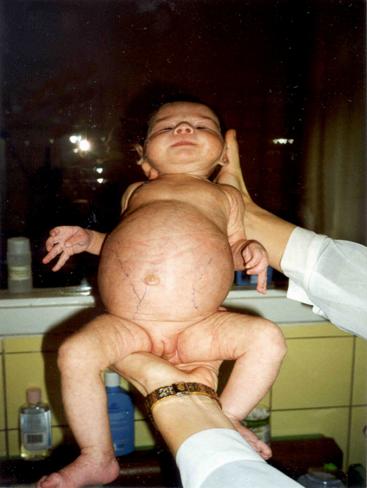 Рис. 6. Фотография новорожденного ребенка Д. с поликистозом почек инфантильного типа. Патоморфологически диагноз поликистоза почек с развитием уремии был подтвержден. Гистологическая картина почек ребенка Д. с поликистозом почек инфантильного типа представлена на рис. 7. Определяются множественные кисты, выстланные уплощенным эпителием. Между кистами - участки соединительной ткани с полнокровными сосудами. Обнаружены также кисты в печени. 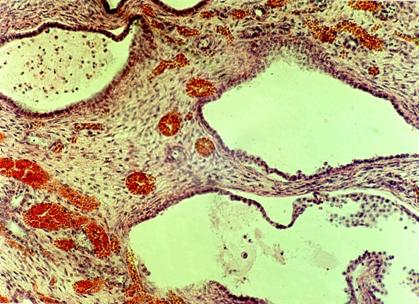 Рис. 7. Гистологическая картина почек ребенка Д. с поликистозом почек инфантильного типа. Окраска гематоксилин-эозином. х 250. Поликистоз «взрослого» типа выявляется преимущественно у людей старших возрастных групп, однако и у новорожденных могут быть типичные морфологические изменения почек, наблюдаемые у взрослых. 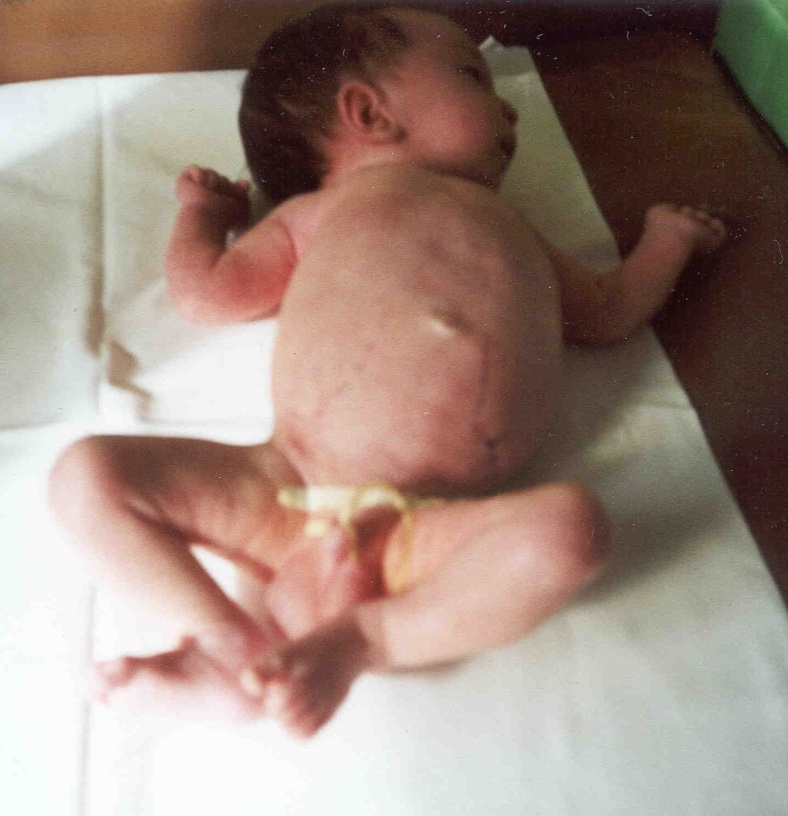 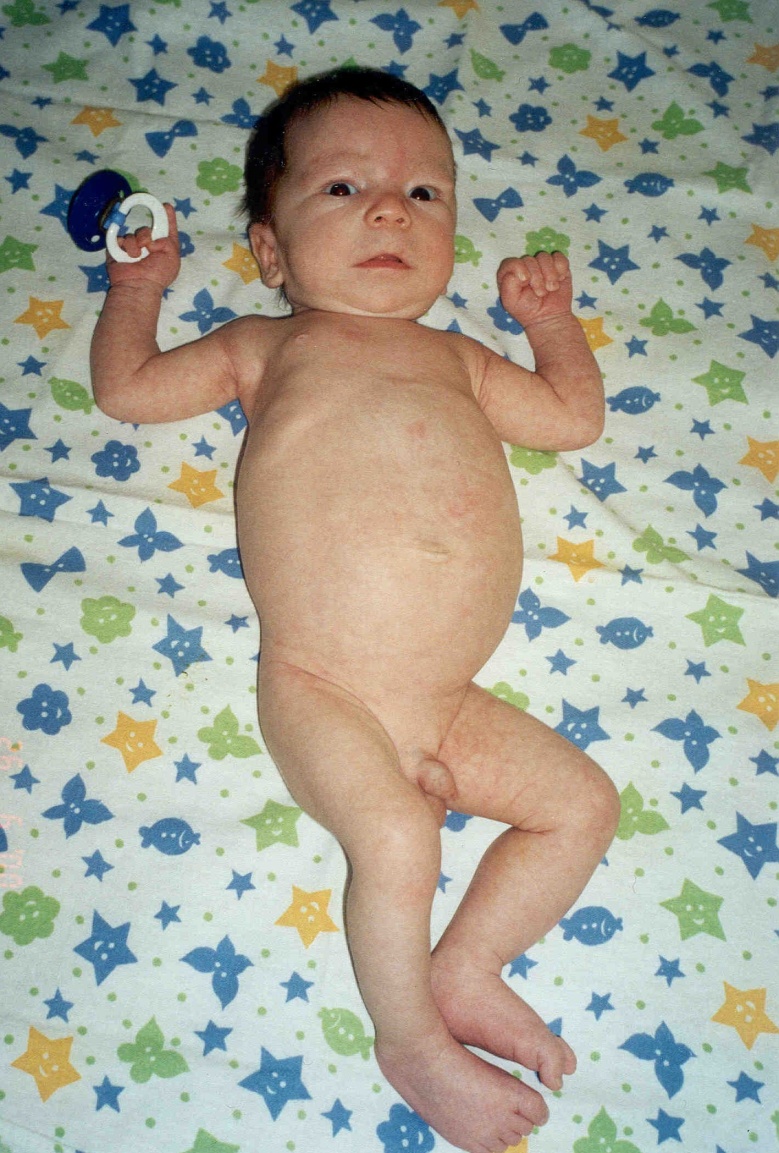 Рис. 8. Фотография ребенка Г. с поликистозом почек взрослого типа в периоде новорожденности и в 4,5 месяца жизни. Врожденные пороки развития мочевой системы встречаются в 6% патологоанатомических исследований детей в возрасте до 1 года. Следует отметить, что медико-генетическое консультирование, дородовая диагностика, другие профилактические методы позволяют в 50-70% случаев предупредить рождение детей с тяжелыми врожденными и наследственными болезнями, а при некоторых формах – провести успешное профилактическое лечение. Динамическое наблюдение детей, имевших патологию органов мочевой системы в неонатальном периоде Многолетнее катамнестическое наблюдение за детьми, перенесшими патологию ОМС в неонатальном периоде выявило, что выздоровление наблюдается лишь в 14% случаев. Это свидетельствует о медленной репарации почечной ткани и постепенном восстановлении функции нефрона у детей, перенесших нефропатию в неонатальном периоде. Наиболее часто формируется хроническое течение интерстициального нефрита и пиелонефрита, а также развитие дисметаболической нефропатии и нейрогенной дисфункции мочевого пузыря (НДМП). У 76,5% детей с инфекцией ОМС в катамнезе на фоне лечебных и реабилитационных мероприятий обострения пиелонефрита не наблюдалось. Все вышеназванное подтверждает значимость ранней и дифференциальной диагностики заболеваний ОМС, их своевременной и адекватной терапии у детей в неонатальном периоде и необходимость длительного наблюдения нефрологом. |
