классификация. 02 - классификация и диагностика переломов. Учебнометодическое пособие для студентов Травматология и ортопедия v курс Лечебный факультет Медикопрофилактический факультет
 Скачать 1.96 Mb. Скачать 1.96 Mb.
|
|
- -  ГОСУДАРСТВЕННОЕ ОБРАЗОВАТЕЛЬНОЕ УЧРЕЖДЕНИЕ ВЫСШЕГО ПРОФЕССИОНАЛЬНОГО ОБРАЗОВАНИЯ «СЕВЕРО-ОСЕТИНСКАЯ ГОСУДАРСТВЕННАЯ МЕДИЦИНСКАЯ АКАДЕМИЯ ФЕДЕРАЛЬНОГО АГЕНТСТВА ПО ЗДРАВООХРАНЕНИЮ И СОЦИАЛЬНОМУ РАЗВИТИЮ  Учебно-методическое пособие для студентов Травматология и ортопедия V курс Лечебный факультет Медико-профилактический факультет IV курс Педиатрический факультет Владикавказ 2009 Обсуждено на заседании кафедры травматологии и ортопедии с ВПХ № протокола ________ «____» ______________ 2009 года «УТВЕРЖДАЮ» зав. кафедрой _____________ Сабаев С.С. Авторы: заведующий кафедрой, профессор, доктор медицинских наук Сабаев С.С. ассистент кафедры, кандидат медицинских наук Султанбеков Д.Г. ассистент кафедры, кандидат медицинских наук Калоев С.З. Рецензенты: доктор медицинских наук, профессор Тотиков В.З. доктор медицинских наук, профессор Мильзихов Г.Б. Занятие №2. «Классификация, клиника, диагностика переломов костей». Цель занятия. Познакомить студентов с классификацией переломов костей, научить их клиническому обследованию больных с переломами опорно-двигательной системы, сформировать у студентов умение проводить клиническую и рентгенологическую диагностику переломов. После практического занятия студент должен ЗНАТЬ: Механизм повреждения и возникающие при этом переломы костей. Классификацию переломов опорно-двигательной системы. Клинические симптомы перелома. Виды смещения фрагментов сломанной кости в зависимости от механизма травмы и локализации перелома. Клинические симптомы первичных и вторичных ранних осложнений переломов. Рентгенологическую семиотику различных видов переломов. Особенности переломов - патологическая анатомия, клиническая и рентгенологическая диагностика у детей и подростков. Особенности открытых переломов - характеристика раны, определение отслойки тканей, жизнеспособность мышц. После практического занятия студент должен УМЕТЬ: Выяснить жалобы и собрать анамнез у больных с переломами. Провести осмотр больного с переломом (переломами) различной локализации и выявить характерные клинические симптомы перелома. В результате клинического обследования диагностировать осложнения со стороны сосудов, нервов, мягких тканей. В результате клинического обследования больного выявить или исключить такие осложнения острого периода травматической болезни, как травматический шок, кровопотерю, жировую эмболию. Интерпретировать рентгенологические данные. Сформулировать диагноз повреждения опорно-двигательной системы и возможных ранних осложнений вследствие этого повреждения. Содержание занятия: Перелом кости – это нарушение целостности кости под одномоментным воздействием внешней силы, которая превышает запас прочности кости. Нарушение целостности кости может быть неполным, в этом случае возникает трещина, надлом или дырчатый дефект ткани кости. Надлом – плоскость излома проходит не больше чем на половину диаметра трубчатой кости. Трещина – плоскость излома проходит больше чем на половину диаметра кости, но не доходит до конца ее, сохраняется перешеек неповрежденной костной ткани. Механизм повреждения и возникающие при этом переломы костей. Переломы костей могут быть врожденные и приобретенные. Врожденные возникают внутриутробно, в связи с неполноценностью костного скелета плода, и в результате применения силы при извлечении плода во время родов. Приобретенные переломы делятся на 2 группы: травматические; патологические. Патологический перелом – это перелом измененной патологическим процессом кости (воспалительным, дистрофическим, диспластическим, опухолевым). Он также возникает от травмирующей силы, но сила эта может быть намного меньше той, которая необходима для возникновения перелома нормальной, здоровой кости. Механизм травматических повреждений костей может быть: прямым; непрямым. Прямым механизм травмы считается, если травматическое повреждение образуется непосредственно в месте воздействия травмирующей силы. Непрямой механизм травмы возникает, когда травмирующая сила возникает на расстоянии от места перелома. Классификация переломов опорно-двигательной системы. По целости кожных покровов, переломы делятся на: закрытые; открытые. Закрытый перелом – это перелом с неповрежденной целостностью кожных покровов. Открытый перелом – сопровождается повреждением кожи и мягких тканей и сообщается с внешней средой. Встречаются переломы единичные и множественные, а так же сочетанные, если кроме переломов костей имеются и повреждения внутренних органов. По механизму действия внешней силы: от сдавления, от сгибания, от вращения (скручивания), от сдвига, отрывные переломы. При сгибании или разгибании кости, она ломается в месте наибольшей кривизны или в наиболее слабом месте. При этом на выпуклой стороне согнутой кости образуется поперечный перелом, а на вогнутой – осколок треугольной формы. Чаще так ломаются длинные трубчатые кости. Сжатие приводит к компрессионному перелому, например, компрессионный перелом тела позвонка или пяточной кости. При воздействии силы, скручивающей кость, чаще это бывает с конечностями, возникает винтообразный перелом. По характеру образовавшихся отломков переломы могут быть: поперечными (А3), косыми (А2), винтообразными (А1), оскольчатыми (В3), компрессионные (В1), двойные (С2). 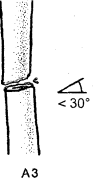  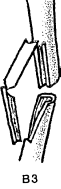 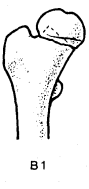 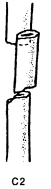 По расположению отломков переломы бывают: без смещения: если костные отломки находятся на своем обычном месте; со смещением: направление смещения отломков зависит либо от направления травмирующей силы, либо от тяги мышц, прикрепляющихся к тому или иному участку кости. Виды смещения отломков: по длине, по ширине, под углом, ротационные, комбинированные (когда встречаются 2 и больше видов смещения). 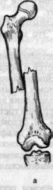 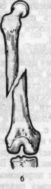 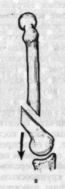  а — по длине; б — по ширине; в — под углом к оси (типичное запрокидывание кзади конца периферического отломка тягой икроножной мышцы); г — ротационное (по периферии). По локализации переломы принято делить (если речь идет о длинных трубчатых костях) на: диафизарные (В1); метафизарные (А1); эпифизарные (С1). Эпифизарные переломы наиболее тяжелые; они нередко ведут к смещению суставных поверхнотей и вывихам. Если кость повреждается в пределах суставной сумки, то такие переломы носят название внутрисуставных. При этих переломах появляется резкая болезненность и нарушается функция сустава. Метафизарные переломы (околосуставные) являются фиксированными взаимным сцеплением одного отломка с другим, или вколоченными переломами. При таких переломах надкостница чаще всего не повреждается.  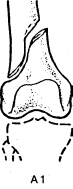 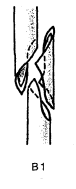 Клинические симптомы перелома. По клинической картине различают: относительные симптомы переломов; абсолютные симптомы переломов. К относительным симптомам относятся - боль, отек и припухлость в области перелома, кровоизлияние в области перелома, нарушение формы конечности, кости или сустава, ограничение подвижности конечности; К абсолютным симптомам относят - ненормальную подвижность сломанной конечности и крепитацию (хруст при передвижении костных отломков). Посистемное обследование пострадавших проводят в определенном порядке: голова, шея, грудь, живот, таз, позвоночник, конечности. Основными приемами обследования служат осмотр, пальпация, перкуссия, аускультация, определение амплитуды движений в суставах, обзорная и локальная рентгенография. Основные инструменты травматолога-ортопеда при обследовании пациентов — сантиметровая лента и угломер. Сравнительное измерение длины конечности (относительной, абсолютной), осевых линий, окружностей, амплитуды активных и пассивных движений в суставах необходимо производить у всех больных. Болевой синдром, вынуждающий пациента обращаться к врачу, является, как правило, поздним проявлением патологического состояния. При сборе анамнеза необходимо уточнить наследственные факторы, возможные родовые травмы, перенесенные инфекционные заболевания, полученные в детстве, но забытые травмы. В схему обследования входят также определение морфофункциональных изменений при дозированных нагрузках, анализ результатов лабораторных исследований, хирургические вмешательства (пункция, биопсия). При изучении жалоб больного следует уточнить сроки и характер начала заболевания, провоцирующие факторы, особенности болевых ощущений, обратить внимание на положение больного при ходьбе, сидении, лежании, на состояние его психики и поведение. При сборе анамнеза важно выяснить перенесенные заболевания, травмы, аллергические реакции, условия жизни и работы. Умело собранный анамнез правильно ориентирует врача в решении вопросов диагностики, лечебной тактики, объема вмешательств. Тщательное и посистемное обследование помогает избежать многих диагностических ошибок. По общему виду и положению больного, выражению его лица, цвету кожи можно оценить тяжесть общего состояния пациента и преимущественную локализацию патологического очага. По типичной позе, характерному положению конечности опытный врач может поставить диагноз с первого взгляда. Но это не исключает необходимости полноценного обследования. Пассивное положение конечности может быть следствием ушиба, перелома, пареза, паралича. Вынужденное положение наблюдается при выраженном болевом синдроме (щадящая установка) в области позвоночника или конечностей, при нарушениях подвижности в суставах (вывих, контрактура), как результат компенсации укорочения конечности (перекос таза, сколиоз). При осмотре выявляют нарушения форм и очертаний конечностей и частей тела. Нарушение оси сегмента конечности, угловая и ротационная деформация свидетельствуют о переломе, нарушение оси всей конечности чаще связано с ортопедическими заболеваниями. Многие ортопедические заболевания получили названия по типичным деформациям скелета — косолапость, косорукость, кривошея, плоскостопие, сколиоз, кифоз и т. д. Для сравнительных измерений используют костные выступы на конечностях и туловище. На руке опознавательными точками служат акромион, локтевой отросток, шиловидные отростки локтевой и лучевой костей. На нижней конечности — верхняя передняя подвздошная ость, большой вертел бедра, дистальные концы мыщелков бедра, головка малоберцовой кости, латеральная и медиальная лодыжки. 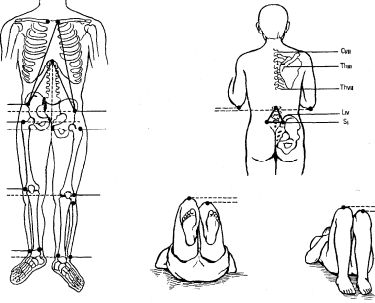 На туловище — мечевидный отросток, углы лопаток, остистые отростки позвонков. Осью нижней конечности считается прямая линия, соединяющая верхнюю переднюю подвздошную ость и I палец стопы. При прямой ноге медиальный край надколенника расположен на этой оси, при вальгусном искривлении надколенник смещен в медиальную от оси сторону, при варусном — в латеральную. 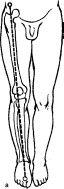   Осью верхней конечности считается прямая линия, соединяющая головку плечевой кости, головку мыщелка плечевой кости, головку лучевой и головку локтевой кость. При вальгусной деформации головка локтевой кости расположена латеральнее оси, при варусной — медиальнее.    Длина нижней конечности измеряется расстоянием от верхней передней подвздошной ости до медиальной лодыжки. Длину бедра определяют от вершины большого вертела до суставной щели коленного сустава, длину голени — от суставной щели до латеральной лодыжки. Длину верхней конечности измеряют от акромиона до шиловидного отростка лучевой кости или конца III пальца, длину плеча — от акромиона до локтевого отростка, длину предплечья — от локтевого отростка до шиловидного отростка локтевой кости. 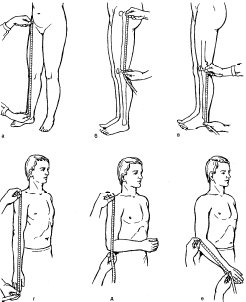 Укорочение конечности может быть: истинным (анатомическим—приукорочениинепосредственнокостиодногоизсегментов); относительным (привывихах); проекционным (присгибательнойконтрактуре, анкилозе); суммарным (функциональным—приходьбе, стоянии, когдавсеимеющиесявидыукороченияскладываются). Измерение окружности сегментов конечностей и суставов производят строго на симметричных участках. Повторные измерения выполняют обязательно на том же уровне, ориентирами служат костные выступы. Амплитуду движений в суставах определяют угломером. За исходное положение принимают вертикальное положение туловища и конечностей. Бранши угломера устанавливают вдоль оси сочленяющихся сегментов, а ось совмещают с осью сустава. 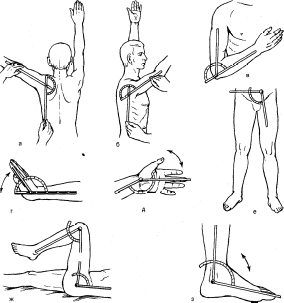 Сгибание и разгибание осуществляют в сагиттальной плоскости, отведение и приведение — во фронтальной, ротационные движения — вокруг продольной оси. В зависимости от характера нарушения подвижности в суставе различают: 1) анкилоз (полная неподвижность); 2) ригидность (возможны качательные движения); 3) контрактура — ограничение подвижности при сгибании (разгибательная контрактура), при разгибании (сгибательная контрактура), при отведении (приводящая контрактура). Анкилозы бывают (уточняется по рентгенограмме): истинные (костные) ложные (фиброзные). По этиологии выделяют также различные виды контрактур: дерматогенные, десмогенные, тендогенные, миогенные. Клинические симптомы первичных и вторичных ранних осложнений переломов. Переломы костей бывают осложненными; неосложненными. Различают первичные и вторичные осложнения, вторичные в свою очередь делятся на ранние и поздние. К первичным осложнениям относят: смещение костных фрагментов, повреждение магистральных сосудов и периферических нервов, первичное микробное загрязнение раны. К вторичным ранним осложнениям относятся: смещение костных фрагментов, вторично-открытый перелом, повреждение магистральных сосудов и периферических нервов, вторичное микробное загрязнение раны. К вторично поздним осложнениям относят: неправильно сросшийся перелом, замедленное сращение, ложный сустав, травматический остеомиелит, мышечные атрофии, тугоподвижность суставов, контрактура Фолькмана, синдром Зудека (острая трофоневротическая костная атрофия). При переломах возможно развитие и общих осложнений в момент получения травмы или через небольшой промежуток от момента повреждения. К ним относятся: травматический шок, кровотечения, жировая эмболия (при переломах длинных трубчатых костей). Особое значение имеют симптомы повреждения магистральных артерий при закрытых переломах. Разрыв артерии с образованием гематомы, напряженной или пульсирующей, когда диагноз повреждения артерии ясен, встречается редко. Чаще в момент первичного смещения (при травме) в результате перерастяжения артерии рвется ее интима и возникает тромбоз на участке повреждения. Наиболее опасны в отношении повреждения артерий вывихи в коленном суставе, передний вывих бедра (головка сзади придавливает бедренную артерию), низкие переломы бедренной кости и высокие переломы большеберцовой кости, вывихи в плечевом и локтевом суставах. Вероятность нарушения магистрального артериального кровотока при закрытых переломах и вывихах значительно повышается у лиц пожилого и старческого возраста, у которых при первичном смещении отломков вследствие перегибания кальцинированной артерии ломается атеросклеротическая бляшка. Она закрывает просвет артерии — присоединяется тромбоз. Ранними симптомами артериальной непроходимости являются: боливдистальномотделеконечности, усиливающиесяприукладыванииеенашинудлявытяжения; похолоданиестопыиликисти, явнозаметноеприсравнениистемпературойнеповрежденнойконечности; отсутствиепульсанаартерияхдистальнееместапереломаиливывиха (сравниваютсоздоровойконечностью); бледностькожиизападениеподкожныхвен. При обнаружении этих симптомов необходима срочная помощь сосудистого хирурга, иначе ишемия может стать необратимой. Тогда появляются поздние признаки ее: отсутствиеактивныхдвиженийвсуставахстопыикисти, контрактурамышц, нарушениечувствительностидистальныхотделов. 1-я (легкая) степень — ишемия небольшого сегмента конечности (голень, плечо, предплечье) в течении 3-4 часов. Непосредственной угрозы жизни нет, ишемический токсикоз не развивается. 2-я (средней тяжести) степень — ишемия одной — двух конечностей в течение 4 ч. Ишемический токсикоз развивается, имеется угроза острой почечной недостаточности, излечение без оказания специализированной медицинской помощи невозможно. 3-я (тяжелая) степень — ишемия одной или двух конечностей в течение 7 — 8 ч. У пострадавшего наблюдаются выраженный ишемический токсикоз, угрожающие расстройства гемодинамики. Острая почечная недостаточность развивается у всех пострадавших, которые нуждаются в проведении интенсивной терапии и активной детоксикации в условиях специализированного стационара. 4-я (крайне тяжелая) степень — ишемия обеих нижних конечностей свыше 8 ч. Смерть, как правило, наступает на фоне грубых нарушений гемодинамики, острая почечная недостаточность просто не успевает развиться. Пострадавшие нуждаются в проведении реанимационных мероприятий, направленных на восстановление гемодинамики, что часто не приводит к желаемому эффекту. Повреждения периферических нервов могут быть закрытыми и открытыми. Закрытые повреждения возникают вследствие удара тупым предметом, сдавления мягких тканей, повреждения отломками костей, опухолью и т.д. Полный перерыв нерва в таких случаях наблюдается редко, поэтому исход обычно благоприятный. Вывих полулунной кости, перелом лучевой кости в типичном месте нередко приводят к компрессионным повреждениям срединного нерва в области карпального канала, перелом крючковидной кости может обусловить перерыв двигательной ветви локтевого нерва. Открытые повреждения в мирное время чаще всего являются следствием ранений осколками стекла, ножом, листовым железом, циркулярной пилой и т.п. Наступающие изменения проявляются в зависимости от характера и длительности воздействия травмирующего агента различными синдромами расстройств функции. Выпадение чувствительности практически всегда наблюдается при повреждении периферического нерва. Распространенность расстройств не всегда соответствует анатомической зоне иннервации. Существуют автономные зоны иннервации, в которых отмечается выпадение всех видов кожной чувствительности, т.е. анестезия. Затем следует зона смешанной иннервации, в которой при повреждении одного из нервов участки гипестезии перемежаются с участками гиперпатии. В дополнительной зоне, где иннервация осуществляется соседними нервами и лишь в небольшой степени поврежденным нервом, определить нарушение чувствительности не представляется возможным. Величина этих зон крайне вариабельна ввиду индивидуальных особенностей их распределения. Как правило, появляющаяся сразу после травмы нерва разлитая зона анестезии через 3-4 нед сменяется гипестезией. И все же процесс замещения имеет свои пределы; если целость поврежденного нерва не будет восстановлена, то выпадение чувствительности сохраняется. Выпадение двигательной функции проявляется в форме вялогопаралича мышечных групп, иннервируемых ветвями, отходящими от ствола ниже уровня повреждения нерва. Это важный диагностический признак, дающий возможность определить зону повреждения нерва. Повреждения лучевого нерва. Повреждения нерва в подмышечной области и на уровне плеча вызывают характерное положение — падающая или свисающая кисть. Это положение обусловлено параличом разгибателей предплечья и кисти: проксимальных фаланг пальцев, мышцы, отводящей большой палец; кроме того, ослабляются супинация предплечья и сгибание вследствие выпадения активных сокращений плечелучевой мышцы. 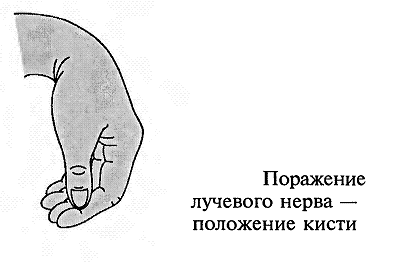 Повреждения срединного нерва. Основным клиническим признаком повреждения срединного нерва в области кисти является выраженное нарушение ее чувствительной функции — стереогноза. В ранние сроки после повреждения нерва проявляются вазомоторные, секреторные и трофические расстройства; кожные складки сглаживаются, кожа становится гладкой, сухой, цианотичной, блестящей, шелушащейся и легкоранимой. На ногтях появляется поперечная исчерченность, они становятся сухими, рост их замедляется, характерен симптом Давыденкова — обсосанность I, II, III пальцев; атрофируется подкожная клетчатка и ногти плотно прилегают к коже. 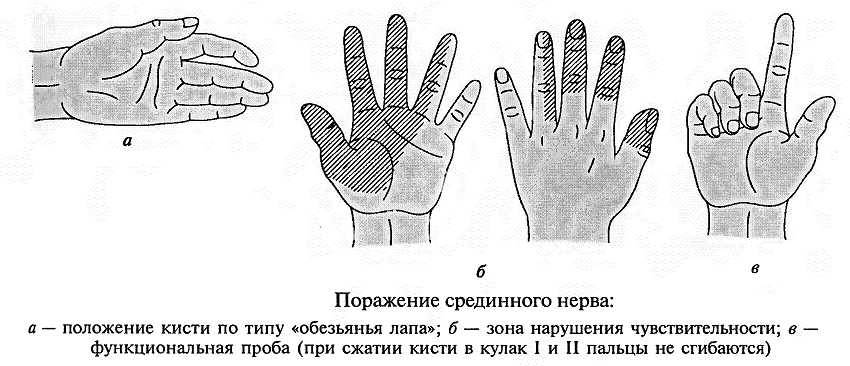 Повреждение локтевого нерва. Ведущий клинический симптом повреждения локтевого нерва — двигательные нарушения. Ответвления от ствола локтевого нерва начинаются только на уровне предплечья, в связи с этим клинический синдром его полного поражения на уровне плеча до верхней трети предплечья не меняется. Определяется ослабление ладонного сгибания кисти, невозможно активное сгибание IV и V, частично III пальцев, невозможно сведение и разведение пальцев, особенно IV и V, отсутствует приведение большого пальца по динамометру. Выявляется значительная потеря мышечной силы в пальцах кисти (в 10—12 раз меньше, чем в пальцах здоровой кисти). 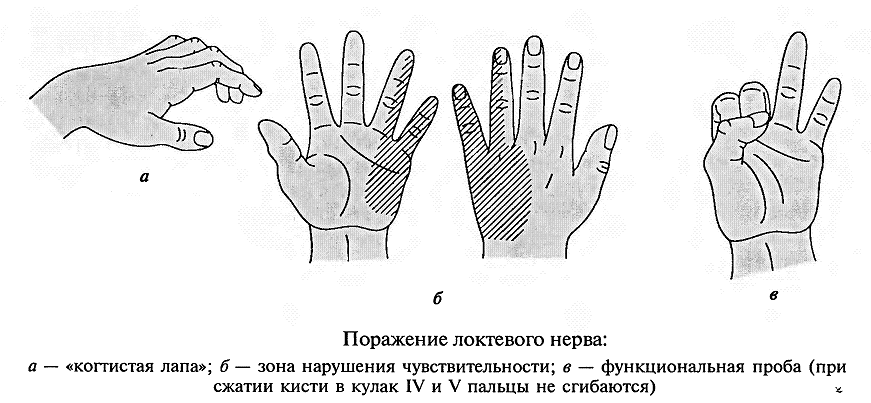 Повреждения седалищного нерва. Высокие повреждения нерва приводят к нарушению функции сгибания голени в коленном суставе вследствие паралича двуглавой, полусухожильной и полуперепончатой мышцы. Нередко травма нерва сопровождается жестокой каузалгией. В симптомокомплекс входят также паралич стопы и пальцев, утрата рефлекса пяточного сухожилия (ахиллов рефлекс), выпадение чувствительности по задней поверхности бедра, всей голени, за исключением ее медиальной поверхности и стоп, т. е. симптомы повреждения ветвей седалищного нерва — большеберцового и малоберцового нервов. Повреждения большеберцового нерва. Нерв смешанный, является ветвью седалищного нерва. Иннервирует сгибатели стопы (камбаловидную и икроножную мышцы), сгибатели пальцев стопы, а также заднюю большеберцовую мышцу, осуществляющую поворот стопы кнутри. Задняя поверхность голени, подошвенная поверхность, наружный край стопы и тыльная поверхность дистальных фаланг пальцев обеспечиваются чувствительной иннервацией. При повреждении нерва выпадает ахиллов рефлекс. Чувствительные нарушения распространяются в границах задней поверхности голени, подошвы и наружного края стопы, тыльной поверхности пальцев в области дистальных фаланг. Являясь в функциональном отношении антагонистом малоберцового нерва, вызывает типичную нейрогенную деформацию: стопа в положении разгибания, выраженная атрофия задней группы мышц голени и подошвы, запавшие межплюсневые промежутки, углубленный свод, согнутое положение пальцев и выступающая пятка. Во время ходьбы пострадавший опирается в основном на пятку, что выраженно затрудняет походку, не меньше чем при повреждении малоберцового нерва. 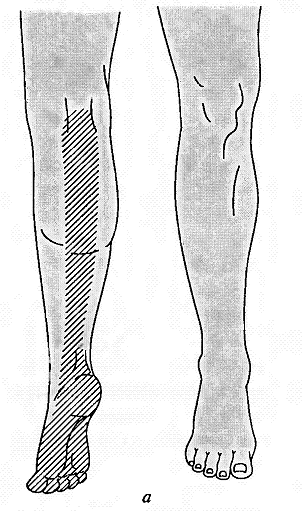 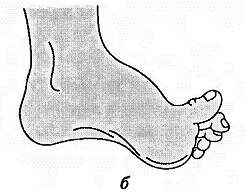  Повреждения малоберцового нерва. Повреждение малоберцового нерва приводит к параличу разгибателей стопы и пальцев, а также малоберцовых мышц, обеспечивающих поворот стопы кнаружи. Чувствительные нарушения распространяются по наружной поверхности голени и тыльной поверхности стопы. Вследствие паралича соответствующих групп мышц стопа свисает, повернута кнутри, пальцы согнуты. Характерна походка больного при травме нерва — петушиная, или перонеальная: больной высоко поднимает ногу и опускает затем ее на носок, на устойчивый наружный край стопы, и только тогда опирается на подошву. Ахиллов рефлекс, обеспечивающийся большеберцовым нервом, сохраняется, боли и трофические расстройства обычно не выражены. 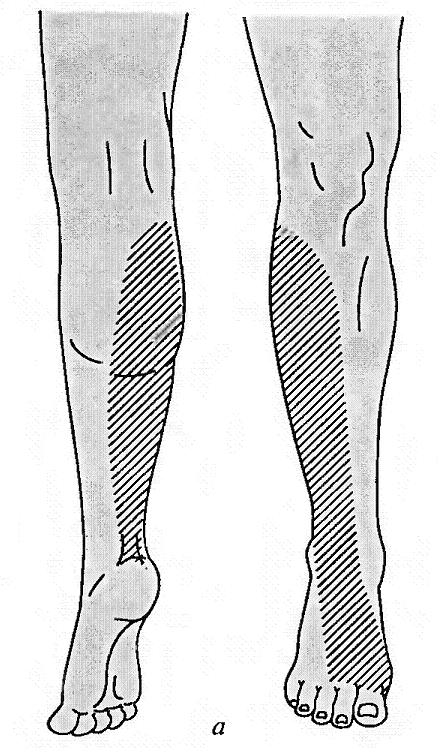 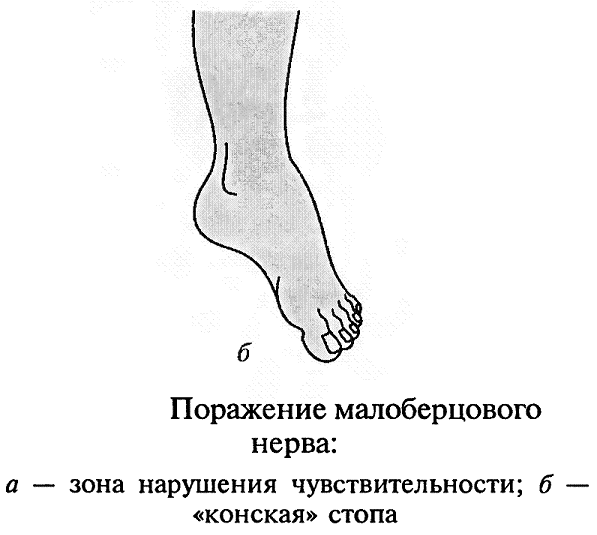 Рентгендиагностика. При большинстве закрытых переломов рентгенодиагностика занимает ведущее значение. Это исследование необходимо не только для подтверждения диагноза перелома и его документирования. Очень важно травматологу на основании рентгенограмм составить представление о характере смещения отломков, направлении линий перелома и наличии дополнительных трещин, свидетельствующих о раскалывании отломка. Эти сведения нужны для определения лечебной тактики, выбора типа остеосинтеза. Рентгенологическое исследование важно и в процессе лечения. Оно определяет полноту репозиции, правильность положения фиксирующей конструкции, отсутствие вторичного смещения (по спадению отека), появление и формирование костной мозоли. Хирург и травматолог должны соблюдать правила выполнения рентгенограмм при переломах. Первое правило: делают снимок всего поврежденного сегмента, а не только места явного перелома, т. е. на снимке должен быть виден не только диафиз, но и верхний и нижний концы кости. При переломах плюсневых костей необходимо сделать полный снимок всей стопы, тогда бывают видны вывихи этих костей в предплюснево-плюсневом суставе (из-за большого отека и гематомы клиническое исследование не позволяет поставить этот диагноз). Второе неукоснительное правило рентгенодиагностики: снимок должен быть выполнен обязательно в двух проекциях. По рентгенограмме в одной проекции часто невозможно поставить диагноз перелома вообще, а тем более судить о степени смещения отломков. Это правило надо соблюдать при любой локализации перелома, иначе возможны грубые ошибки в диагнозе и лечении. Например, при лечении вытяжением подвертельного перелома бедренной кости и выполнении рентгенограмм только в переднезадних проекциях (часто трудоемко получить снимки в боковых проекциях) врач видит на таких рентгенограммах полное или почти полное сопоставление отломков и, удовлетворившись этим, продолжает вытяжение. На выполненной позже рентгенограмме в боковой проекции обнаруживается запрокидывание кзади конца центрального отломка, т. е. имеет место полное смещение, а лечение вытяжением без радикальной коррекции безуспешно. Остеосинтез перелома шейки бедренной кости при возможности выполнения рентгенограммы только в прямой проекции на операционном столе недопустимо, так как правильное положение гвоздя в головке и шейке на таком снимке может оказаться ошибкой. На рентгенограмме в боковой проекции, выполненной после операции, обнаруживается, что гвоздь прошел мимо головки — спереди или сзади ее. Кроме стандартных двух проекций — прямой и боковой, при необходимости выполняют рентгенограммы с косым направлением луча. Они особенно показаны при выявлении очагов асептического некроза головки бедренной кости, переломов суставных концов костей. Третье правило: рентгенограммы должны документировать основные периоды лечения перелома. Снимки обязательно должны быть выполнены сразу после репозиции и наложения повязки; через 8—12 дней, после спадения отека, так как возможно раннее вторичное смещение; через 30 дней после репозиции, так как возможно позднее смещение. В это время еще можно исправить положение повторной репозицией или другим методом; после снятия гипсовой повязки и далее по мере необходимости контроля полноты сращения. При лечении вытяжением вторые снимки должны быть сделаны в первые 2—3 дня для подтверждения полноты репозиции, затем после коррекции вытяжения. Через 14 дней необходимо подтвердить правильность стояния отломков, а также после прекращения вытяжения и наложения гипсовой повязки. При лечении вытяжением переломов костей голени надо делать по возможности снимки всего сегмента, а не только места перелома, так как на небольших рентгенограммах плохо видны небольшие угловые смещения, в частности вальгусная деформация большеберцовой кости, которая неизбежно наступает в силу особенностей анатомического строения голени и если вытяжение осуществляется без вынесения блока горизонтальной рамы шины в медиальную сторону.   |
