Учебное пособие для студентов II курса. Учебное пособие для студентов ii курса благовещенск 2010г. Учебное пособие
 Скачать 6.67 Mb. Скачать 6.67 Mb.
|
|
Техника наложения мягкихповязок на отдельные части тела Повязки головы Повязка «чепец» Повязка «чепец» накладывается при ранении волосистой части головы (темени, затылка) и считается наиболее надежной и удобной, так как исключается возможность ее смещения. 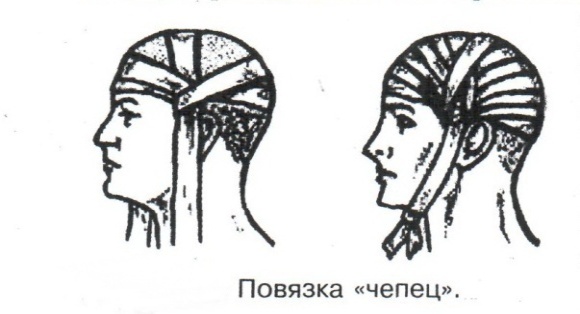 Техника наложения повязки. Отрывают конец бинта длиной 70-80см, перекидывают его через темя так, чтобы равные концы бинта свисали впереди ушей. Эти концы удерживает двумя руками в натянутом состоянии сам пострадавший или помощник. Техника наложения повязки. Отрывают конец бинта длиной 70-80см, перекидывают его через темя так, чтобы равные концы бинта свисали впереди ушей. Эти концы удерживает двумя руками в натянутом состоянии сам пострадавший или помощник. Затем циркулярными турами (2-3) вокруг головы закрепляют конец бинта за лобные бугры и затылочный бугор. После закрепляющего циркулярного тура, дойдя до завязки, оборачивают бинт вокруг и ниже ее, переходят на затылок или лоб, а затем бинт направляют в противоположную сторону к другой завязке, оборачивают его вокруг нее и ведут в противоположную сторону, причем каждый последующий тур прикрывают предыдущий наполовину. Туры бинта постепенно сходятся к середине свода черепа и полностью покрывают его в виде чепца. После этого конец бинта оборачивают вокруг одного из концов завязки и связывают с ним, а концы вертикальной завязки связывают между собой под подбородком. 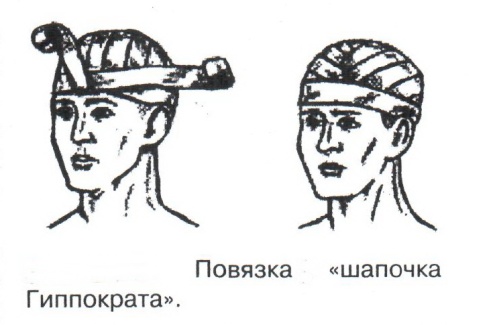 Повязка «шапочка Гиппократа» Повязка «шапочка Гиппократа»Повязка накладывается при ранениях волосистой части головы; она менее надежна (лежит недостаточно прочно, особенно у беспокойных больных и часто сползает), чем повязка «чепец». Для наложения этой повязки применяют двуглавый бинт. Техника наложения повязки. Берут одну головку бинта в одну руку, другую головку - в другую руку. Свободная часть бинта между двумя головками укладывается спинкой несколько ниже затылочного бугра. Оба бинта вращаются навстречу друг другу, захватывая лобные бугры, и в середине лба перекрещиваются. 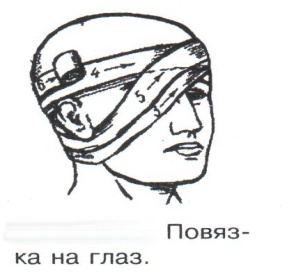 Головка бинта, находящаяся в правой руке, делает циркулярные туры, закрепляя возвращающиеся туры второго бинта, находящегося в левой руке. При этом каждый последующий возвращающийся тур прикрывает предыдущий тур на половину или на две трети до тех пор, пока не закроется свод черепа полностью. Головка бинта, находящаяся в правой руке, делает циркулярные туры, закрепляя возвращающиеся туры второго бинта, находящегося в левой руке. При этом каждый последующий возвращающийся тур прикрывает предыдущий тур на половину или на две трети до тех пор, пока не закроется свод черепа полностью.Повязка на глаз. Повязка накладывается при ранениях и заболеваниях глаза и век. Техника наложения повязки. Конец бинта закрепляют первым циркулярным туром за лобные бугры и затылочный бугор вокруг головы пациента (тур идет в направлении от больного глаза). Второй тур бинта ведут косо по затылку, выводят из-под мочки уха с больной стороны через щеку вверх, закрывая больной глаз. Затем туры бинта чередуют: один из-под уха через глаз, другой, циркулярный, - вокруг головы. Так продолжается до полного закрытия области глаза. Последний тур бинта накладывается циркулярно и завязывается сбоку или на затылке. Крестообразная повязка на затылок и заднюю поверхность шеи Повязка накладывается при повреждениях и заболеваниях затылочной области и задней поверхности шеи. 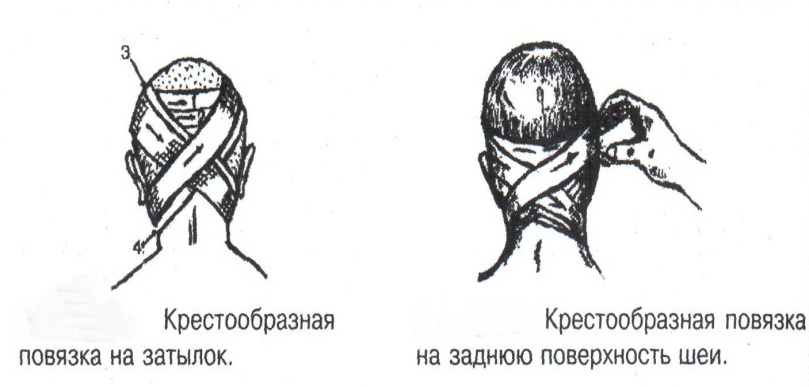 Техника наложения повязки. Хвостик бинта закрепляют циркулярными турами вокруг головы, затем его ведут через затылок косо сверху вниз, переходя на переднюю и далее на заднюю поверхность шеи, снова возвращаются на затылок, перекрещивая прежний тур; с затылка ведут два циркулярных хода через лоб и затылок и бинт завязывают. Техника наложения повязки. Хвостик бинта закрепляют циркулярными турами вокруг головы, затем его ведут через затылок косо сверху вниз, переходя на переднюю и далее на заднюю поверхность шеи, снова возвращаются на затылок, перекрещивая прежний тур; с затылка ведут два циркулярных хода через лоб и затылок и бинт завязывают. Повязка на верхнюю конечность Колосовидная повязка на плечевой сустав. Колосовидная повязка накладывается для закрепления перевязочного материала в области плечевого сустава и надплечья. 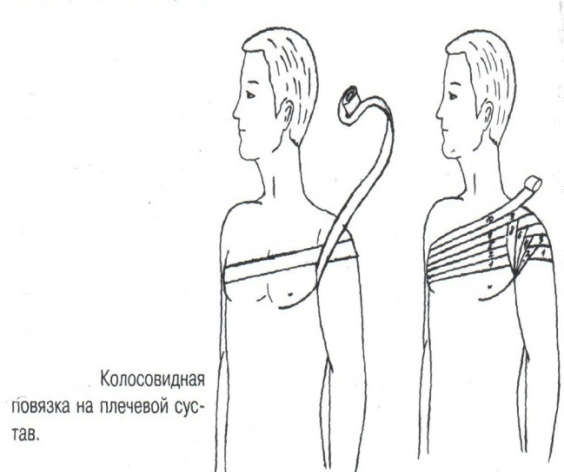 Техника наложения повязки. Хвостик бинта закрепляют круговыми турами в верхней трети плеча больной стороны (в направлении от здоровой стороны), затем бинт ведут из подмышечной впадины кпереди на надплечье, перекидывают его на спину, ведут косо в подмышечную впадину здоровой стороны. Отсюда ведут по передней поверхности груди косо вверх на надплечье больной стороны и в подмышечную впадину этой же стороны. Техника наложения повязки. Хвостик бинта закрепляют круговыми турами в верхней трети плеча больной стороны (в направлении от здоровой стороны), затем бинт ведут из подмышечной впадины кпереди на надплечье, перекидывают его на спину, ведут косо в подмышечную впадину здоровой стороны. Отсюда ведут по передней поверхности груди косо вверх на надплечье больной стороны и в подмышечную впадину этой же стороны. Туры бинта вновь повторяют, частично прикрывая предыдущие до полного закрытия плечевого сустава и надплечья и формируя повязку, похожую на колос. Конец бинта закрепляют на плече. Повязка на пальцы кисти. Повязка на пальцы кисти накладывается при повреждении пальцев кисти. 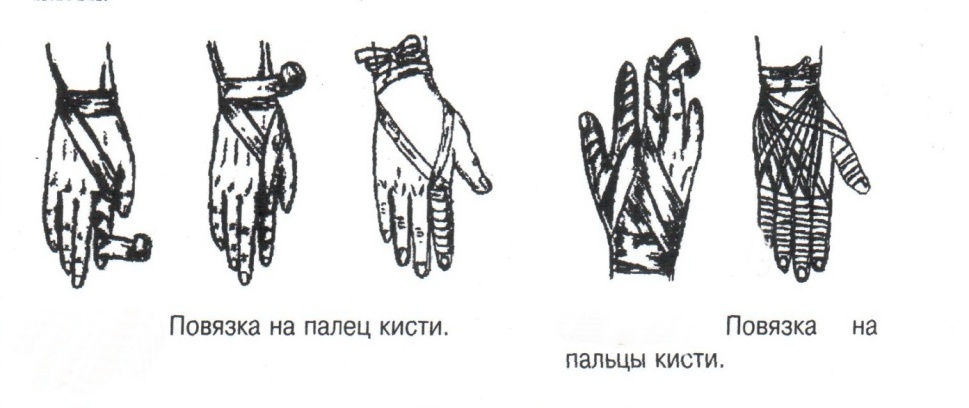 Техника наложения повязки. Хвостик бинта циркулярными турами закрепляют в области запястья, затем косо спускаются по тылу кисти к концу пальца, обвивают его спиральными оборотами до основания и снова возвращаются через тыл кисти на запястье, перекрещивая прежний тур. На нижней трети предплечья бинт закрепляют двумя циркулярными турами с последующим завязыванием концов бинта. Таким же путем можно забинтовать все пальцы. Повязка на нижнюю конечность Повязка на голеностопный сустав. 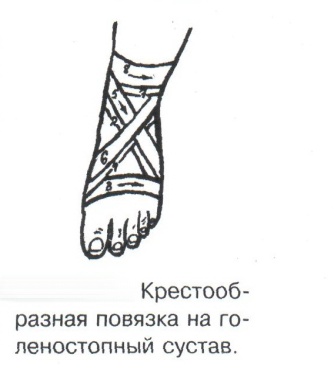 Если не нужно прикрыть пятку (при растяжении связок голеностопного сустава), повязка на голеностопный сустав выполняется по типу восьмиобразной. Если не нужно прикрыть пятку (при растяжении связок голеностопного сустава), повязка на голеностопный сустав выполняется по типу восьмиобразной. Техника наложения повязки. Хвостик бинта циркулярными турами закрепляют в области нижней трети голени, затем бинт косо спускается на тыл стопы, делает оборот через подошвенную поверхность ее и снова возвращается вверх на тыл стопы, перекрещиваясь с предыдущим ходом. Далее обводят заднюю поверхность голени выше лодыжек и снова в виде восьмерки повторяют предыдущие туры. Закрепляют повязку круговыми турами над лодыжками. Возвращающаяся повязка на культю бедра. 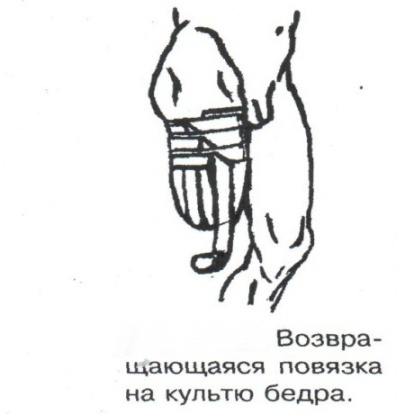 Повязка применяется для закрепления перевязочного материала в области культи бедра. Повязка применяется для закрепления перевязочного материала в области культи бедра.Техника наложения повязки. Хвостик бинта циркулярными турами закрепляют в поперечном направлении вокруг бедра; затем бинт прижимают левой рукой к телу, перегибая его под прямым углом, ведут вниз вдоль бедра, окружая торец культи спереди назад, поднимают его кверху. Дойдя до поперечных витков, бинт снова перегибают под прямым углом и делают круговой укрепляющий тур. Такие поперечные и продольные туры повторяют до тех пор, пока культя не будет закрыта полностью. Закрепляют повязку круговыми турами на бедре. Такая повязка иногда сползает, особенно когда больной ходит, двигается, работает. С целью укрепления ее перед наложением выше культи, на месте будущих циркулярных туров бинта, смазывают кожу клеолом. Окклюзионная или герметизирующая повязка н 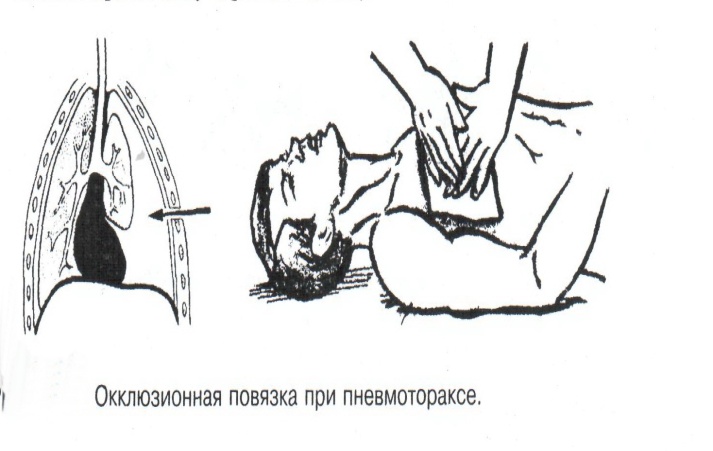 акладывается при проникающем ранении грудной клетки. При таком ранении образуется «сосущая рана», которая засасывает воздух на вдохе и выводит его на выдохе. Такое состояние называется открытым пневмотораксом. Оно опасно для жизни, так как воздух, засасываемый через рану, сдавливает легкое, выключает его из акта дыхания и, оттесняя сердце, значительно затрудняет его работу. Такую рану нужно закрыть как можно быстрее. Для этого на рану на выдохе кладут воздухонепроницаемые материалы (наружную оболочку ИПП, клеенку, полиэтилен, компрессную бумагу, лейкопластырь по типу черепицы и т.п.) акладывается при проникающем ранении грудной клетки. При таком ранении образуется «сосущая рана», которая засасывает воздух на вдохе и выводит его на выдохе. Такое состояние называется открытым пневмотораксом. Оно опасно для жизни, так как воздух, засасываемый через рану, сдавливает легкое, выключает его из акта дыхания и, оттесняя сердце, значительно затрудняет его работу. Такую рану нужно закрыть как можно быстрее. Для этого на рану на выдохе кладут воздухонепроницаемые материалы (наружную оболочку ИПП, клеенку, полиэтилен, компрессную бумагу, лейкопластырь по типу черепицы и т.п.)Индивидуальный перевязочный пакет (ИПП) состоит из стерильных ватно-марлевых подушечек (повязок) и бинта, которые находятся в пергаментной бумаге, в прорезиненном чехле и матерчатой оболочке. Ватно-марлевые подушечки пропитаны антисептиками или антибиотиками для профилактики инфекции. 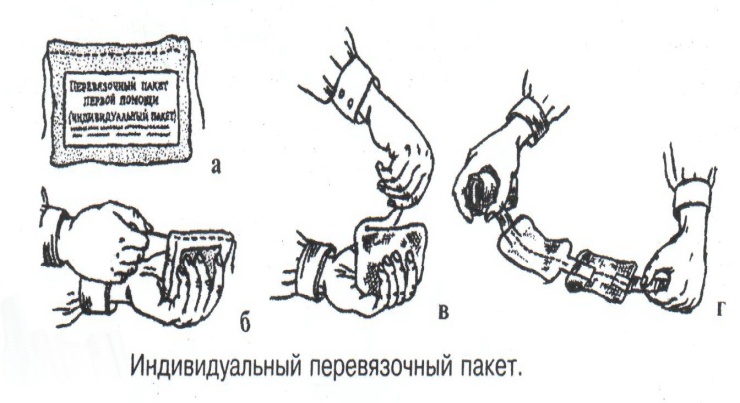 При вскрытии матерчатой оболочки из чехла вынимают булавку и, развернув пергаментную бумагу, достают подушечки так, чтобы не касаться руками поверхности, накладываемой на рану. Подушечки закрепляют на ране оборотами марлевого бинта. Конец бинта закрепляют булавкой. При вскрытии матерчатой оболочки из чехла вынимают булавку и, развернув пергаментную бумагу, достают подушечки так, чтобы не касаться руками поверхности, накладываемой на рану. Подушечки закрепляют на ране оборотами марлевого бинта. Конец бинта закрепляют булавкой.Понятие о перевязке Перевязка – это смена или наложение повязки. Перевязка состоит из следующих этапов: снятие повязки (при ее наличии); туалет раны: обработка кожи вокруг раны спиртосодержащим антисептиком, обработка поверхности раны антисептиком (перекись водорода, фурацилин) и осушение ее сухим шариком; лечебные манипуляции в ране (снятие швов, ревизия раны и др.); наложение новой лечебной повязки и фиксация ее одним из способов. Показания к смене повязки По времени: чистые раны перевязывают через день и реже, а гнойные ежедневно. Необходимость манипуляции в ране – снятие швов, удаление дренажей, остановка кровотечения, ревизия раны, туалет раны. Повязка сбилась и перестала выполнять свою функцию: перевязочный материал не предохраняет рану от инфекции и не оказывает лечебного эффекта; иммобилизирующая повязка не обеспечивает неподвижности поврежденного участка тела; гемостатическая повязка не останавливает кровотечения; окклюзионная повязка не создает герметичности. Повязка загрязнилась и может быть источником дополнительной инфекции. Повязка промокла (кровь, гной) и не выполняет своей функции и грозит осложнением раневому процессу. Повязка наложена неправильно (нарушает кровоснабжение и иннервацию, не анатомически выгодное положение конечности). Если повязка вызывает неприятные ощущения у больного (чувство онемения, боли). Снятие повязки Снимать старую повязку нужно так, чтобы не причинить боли больному и не удалить вместе с верхними слоями повязки тампоны и турунды, введенные в глубину раны при предыдущей перевязке. Если повязка присохла, то ее нужно отмочить (слабым раствором марганца, фурацилином, перекисью). При снятии бинтовой повязки бинт либо разрезают специальными рихтеровскими ножницами для снятия повязок, либо разматывают. Разрезать повязку начинают вдали от поврежденного участка либо с противоположной ране стороны (особенно при промокании повязки). Бранши этих ножниц согнуты под углом, а нижняя бранша заканчивается пуговкой, предохраняющей кожу от повреждения. 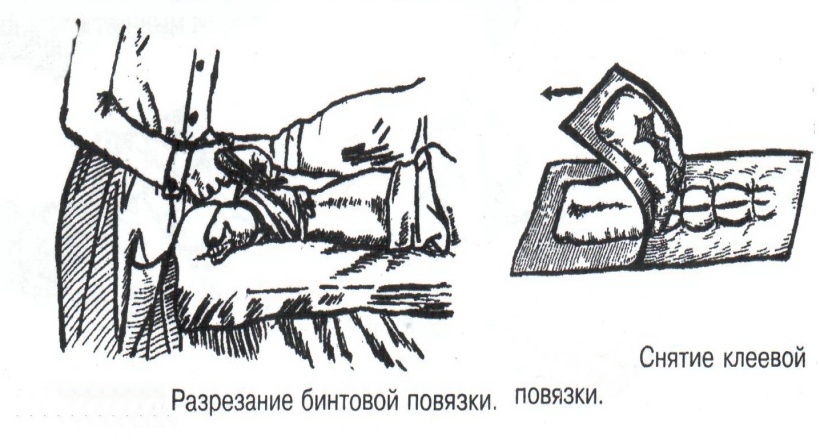 При разматывании бинт собирают в ком, перекладывая его из одной руки в другую на близком расстоянии от раны. При разматывании бинт собирают в ком, перекладывая его из одной руки в другую на близком расстоянии от раны. При снятии клеевой повязки нужно смочить края ее спиртом с помощью марлевого шарика, после чего она снимается безболезненно. Снимая клеевую повязку, нужно придерживать кожу рукой. Особенно осторожно снимать клеевую повязку необходимо на волосистых частях тела. При снятии пластырной повязки необходимо придерживать кожу рукой, снимать осторожно, так как прочно приклеившийся к коже пластырь может повреждать эпидермис. Инструментальная перевязка ран 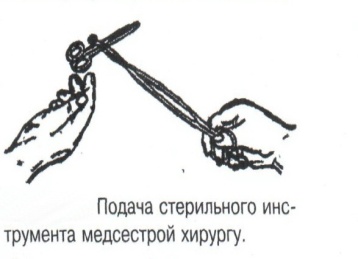 При смене повязок больным и других манипуляциях в перевязочной, особенно в гнойной, необходимо работать только при помощи стерильных инструментов, не касаясь руками ни перевязочного материала, ни раны. Таким образом, можно избежать занесения вторичной инфекции в раны и загрязнения собственных рук гноем. При смене повязок больным и других манипуляциях в перевязочной, особенно в гнойной, необходимо работать только при помощи стерильных инструментов, не касаясь руками ни перевязочного материала, ни раны. Таким образом, можно избежать занесения вторичной инфекции в раны и загрязнения собственных рук гноем. После разрезания повязки приступают к инструментальной перевязке. Перевязочная медсестра специальными инструментами (предназначенными только для работы со стерильным столом) подает со стерильного стола инструменты хирургу. Хирург инструментами снимает повязку с раны, после чего медсестра поочередно подает ему: стерильный шарик со спиртом (для обработки кожи вокруг раны); стерильный шарик, смоченный перекисью (для обработки самой раны); сухой стерильный шарик (для осушения раны); в  се необходимое для манипуляций в ране (зонд, зажимы, ножницы и т.д.); се необходимое для манипуляций в ране (зонд, зажимы, ножницы и т.д.);салфетку или тампон, смоченный лекарственным веществом; сухую салфетку. При передаче стерильного перевязочного материала и инструментов хирургу медсестра не прикасается своим инструментом к инструменту хирурга. После использования перевязочного материала для туалета раны его сбрасывают в специальную емкость (с последующей дезинфекцией и утилизацией). Салфетку с лекарственным веществом, покрытую сухой салфеткой, фиксируют с помощью марлевого бинта, клеола или лейкопластыря. Транспортная иммобилизация – цели, задачи, принципы выполнения Транспортная иммобилизация – это обездвиживание поврежденной области или части тела пострадавшего на время его транспортировки. Цель иммобилизации: создание покоя поврежденному (больному) органу. Принципы иммобилизации: быстрота и простота выполнения. Показания к иммобилизации: переломы костей; вывихи; повреждения суставов; повреждения нервов; повреждение сухожилий; обширные повреждения мягких тканей; повреждения крупных сосудов; обширные ожоги; острые воспалительные процессы в тканях конечностей; остеомиелит; синдром длительного сдавливания; отморожения; наложение кровоостанавливающего жгута на конечность. Задачи иммобилизации Уменьшить боль в поврежденной области. Уменьшить отек в поврежденной области. Профилактика распространения воспалительного процесса (при воспалительных заболеваниях конечностей). Профилактика дальнейшего смещения отломков при переломах. Профилактика возникновения вторичного шока. Профилактика повреждений мягких тканей и внутренних органов (повреждения головного и спинного мозга при переломах черепа и позвоночника; повреждения мочевого пузыря, уретры, прямой кишки при переломах таза). Профилактика превращения закрытого перелома в открытый. Профилактика ранения сосудов и нервов острыми концами отломков. Создать возможность для транспортировки пострадавшего. Виды транспортной иммобилизации Фиксационная иммобилизация – это удерживание (обездвиживание) конечности в определенном положении. Может быть: - мягкая (косыночная, повязка Дезо, воротник Шанца и др.); - жесткая (шина Крамера, пластмассовые шины и др.). 2. Экстензионная иммобилизация (шиной Дитерихса) – это удерживание (обездвиживание) конечности с ее вытяжением. Способы транспортной иммобилизации: аутоиммобилизация – бинтование поврежденной нижней конечности пострадавшего к здоровой или верхней конечности к туловищу; подручными средствами; стандартными шинами. Современные средства транспортной иммобилизации Средства мягкой транспортной иммобилизации Косыночная повязка является простейшим видом иммобилизации верхней конечности. применяется при повреждениях и воспалительных заболеваниях верхнего плечевого пояса и верхней конечности. 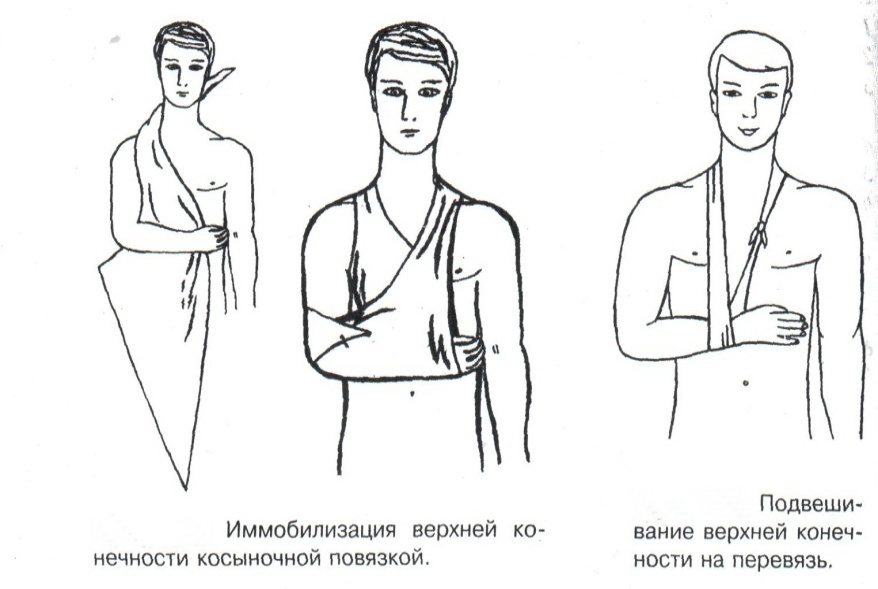 Подвешивание на косынку верхней конечности ограничивает движения в плечевом и локтевом суставах, способствует уменьшению болей, стиханию воспалительного процесса, уменьшает опасность распространения воспалительного процесса. Подвешивание на косынку верхней конечности ограничивает движения в плечевом и локтевом суставах, способствует уменьшению болей, стиханию воспалительного процесса, уменьшает опасность распространения воспалительного процесса.При отсутствии косынки верхнюю конечность подвешивают на перевязь из широкого бинта. Для транспортной иммобилизации перелома ключицы можно воспользоваться восьмиобразной косыночной повязкой. В положении пострадавшего сидя плечевые суставы отводят назад и фиксируют косынкой. Между лопатками под связанные концы косынки подкладывают ватно-марлевую подушечку, что способствует еще большему отведению плечевых суставов назад и растяжению отломков ключицы. 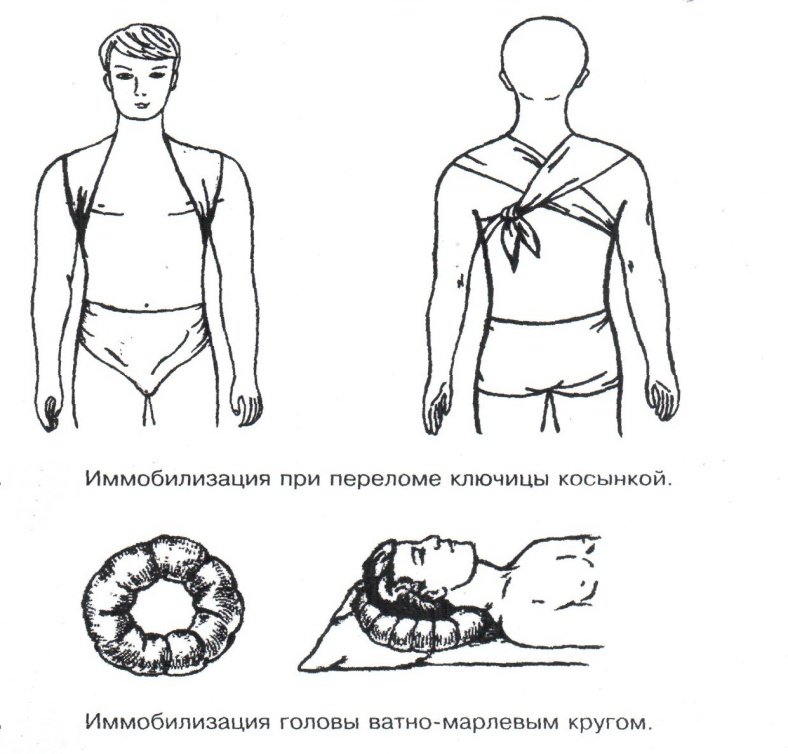 Ватно-марлевый круг является простейшим средством транспортной иммобилизации головы (закрытые и открытые повреждения черепа), он предохраняет голову от сотрясений. Пострадавшего укладывают на носилки, а голову помещают на круг затылком в отверстие, чем достигается амортизация головы (смягчение толчков и сотрясений при транспортировке). Ватно-марлевый круг является простейшим средством транспортной иммобилизации головы (закрытые и открытые повреждения черепа), он предохраняет голову от сотрясений. Пострадавшего укладывают на носилки, а голову помещают на круг затылком в отверстие, чем достигается амортизация головы (смягчение толчков и сотрясений при транспортировке). Массивная ватно-марлевая повязка – ошейник-воротник Шанца является простейшим средством транспортной иммобилизации при повреждениях шейного отдела позвоночника (ушибы, повреждения межпозвоночных связок). На шею пострадавшего в лежачем положении накладывают «воротник», изготовленный из ваты и марли; марлевым бинтом прибинтовывают вокруг шеи 3-4 слоя ваты. Воротник, упираясь сверху в затылочный бугор и оба сосцевидных отростка, а снизу – в грудную клетку, устраняет боковые движения головы во время транспортировки. 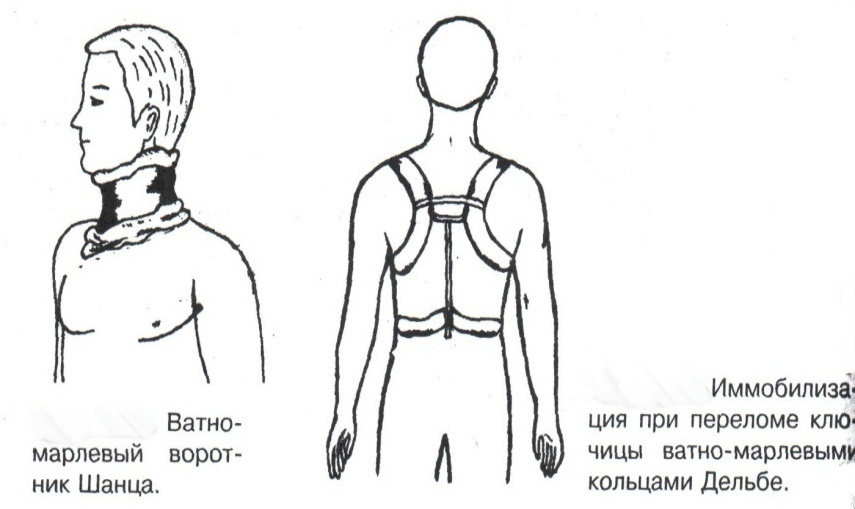 Ватно-марлевые кольца Дельбе являются простейшим средством иммобилизации при переломе ключицы. Их надевают на область плечевых суставов, плечи пострадавшего максимально отводят назад, а кольца стягивают между собой со стороны спины резиновой трубкой. Таким образом, они удерживают плечи в отведенном состоянии, а концы сломанной ключицы становятся в наиболее благоприятное положение. Ватно-марлевые кольца Дельбе являются простейшим средством иммобилизации при переломе ключицы. Их надевают на область плечевых суставов, плечи пострадавшего максимально отводят назад, а кольца стягивают между собой со стороны спины резиновой трубкой. Таким образом, они удерживают плечи в отведенном состоянии, а концы сломанной ключицы становятся в наиболее благоприятное положение.Пращевидная повязка является простейшим средством иммобилизации при переломе челюсти (верхней и нижней). На подбородок туго накладывается пращевидная повязка, чтобы сделать невозможным открывание рта. С 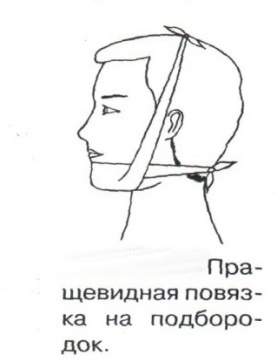 редства жесткой транспортной иммобилизации редства жесткой транспортной иммобилизацииСтандартные транспортные шины – средства иммобилизации, выпускаемые промышленностью: фанерные шины, лестничные шины (шины Крамера), шина Дитерихса, пластмассовые шины, пневматические шины. Импровизированные шины изготовляют из различных подручных средств (палки, доски, фанера, картон и т.д.).  Для транспортной иммобилизации переломов бедра на месте происшествия часто пользуются подручными материалами. Из подручных средств делают две шины: внутреннюю – от паха до пятки и более длинную – наружную от подмышечной ямки до пятки. Обе шины привязывают к ноге и туловищу с помощью брючного ремня и полос, оторванных от одежды. Для транспортной иммобилизации переломов бедра на месте происшествия часто пользуются подручными материалами. Из подручных средств делают две шины: внутреннюю – от паха до пятки и более длинную – наружную от подмышечной ямки до пятки. Обе шины привязывают к ноге и туловищу с помощью брючного ремня и полос, оторванных от одежды. Для транспортной иммобилизации при переломе лучевой кисти в типичном месте можно использовать фанеру. Кисти и лучезапястному суставу п  ридается физиологическое положение, под ладонь подкладывается ватно-марлевая подушечка, и конечность прибинтовывается к фанерной шине от кончика пальцев до локтя. ридается физиологическое положение, под ладонь подкладывается ватно-марлевая подушечка, и конечность прибинтовывается к фанерной шине от кончика пальцев до локтя.Перелом ключицы на короткое время можно фиксировать с помощью палки, заложенной за спину, или с помощью ремня. Руки, согнутые в локтевых суставах, отводят назад и удерживают в таком положении концами палки или ремнем. Применяемые для иммобилизации шины должны: Обеспечивать неподвижность в области повреждения. Плотно прилегать к поврежденному органу. Обладать упругостью и по возможности подвергаться моделированию. Принципы выполнения жесткой транспортной иммобилизации 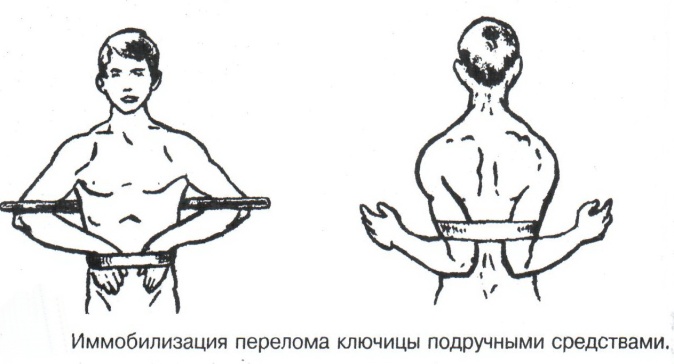 Техника наложения предусматривает общие мероприятия, которые относятся ко всем шинным повязкам. Техника наложения предусматривает общие мероприятия, которые относятся ко всем шинным повязкам. Защита костных выступов конечности. Конечность, особенно в области костных выступов, во избежание пролежней и для выполнения неровностей и углублений при наложении транспортной иммобилизации необходимо покрыть серой ватой. Меры предосторожности при наложении шинной повязки. Накладывать шину следует до транспортировки больного. перед наложением шины необходимо: - осторожно и тщательно осмотреть место повреждения; - при наличии кровотечения произвести его остановку; - наложить асептическую повязку; - провести обезболивание. Конечности придать физиологическое положение: 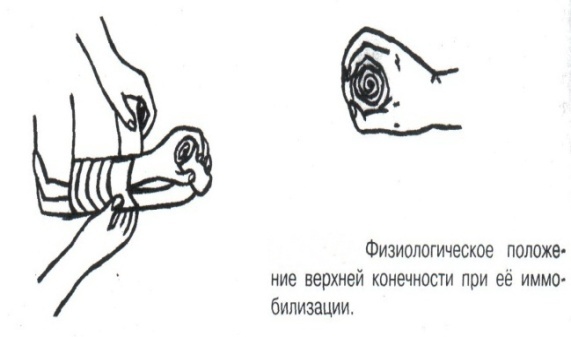 - для верхней конечности: плечевой сустав фиксируется при слегка отведенном положении плеча, локтевой сустав под прямым углом, предплечье – в среднем положении между пронацией и супинацией, кисть – в положении тыльного сгибания в лучезапястном суставе и легкого сгибания пальцев с сохранением по показаниям активных и пассивных движений в них; - для нижней конечности: выпрямленный тазобедренный сустав, слегка отведенное положение с поворотом (ротацией) бедра кнутри, коленный сустав слегка согнут (5о) и голеностопный сустав под прямым углом. Надежная фиксация конечности к шине: - для создания надежной иммобилизации необходимо захватывать повязкой 2 сустава, прилежащих к месту перелома, а при переломе бедренной кости даже 3 сустава – тазобедренный, коленный и голеностопный; - шины фиксируются бинтами, косынками, полотенцами, кусками разорванной простыни и другими материалами. При открытых и закрытых повреждениях головы и шеи для предохранения пострадавшего от разных толчков при транспортировке используют специальную шину Еланского. 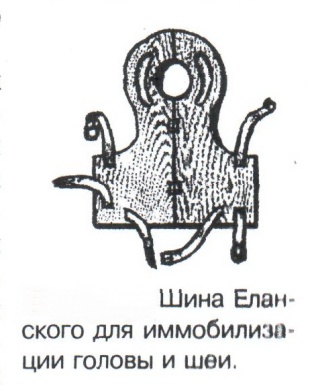 Шина Еланского состоит из двух фанерных досок, скрепленных кожаными или металлическими петлями. В верхней части развернутой шины имеется отверстие для затылочной части головы. Края отверстия обиты ватно-клеенчатыми валиками, ограничивающими движения головы. Размер шины 60х40см, размер отверстия 8х12см. По бокам шины имеются три пары отверстий для проведения через них тесемок, при помощи которых шина фиксируется к туловищу и верхним конечностям. Верхние тесемки имеют длину до 1м; ими охватывают плечи, концы их завязывают на груди. Нижние тесемки имеют длину до 1,5м, ими укрепляют шину на груди. Прежде чем наложить шину, на нее накладывают слой ваты. Голову пострадавшего затылком кладут на отверстие в шине и прибинтовывают. Шина Еланского состоит из двух фанерных досок, скрепленных кожаными или металлическими петлями. В верхней части развернутой шины имеется отверстие для затылочной части головы. Края отверстия обиты ватно-клеенчатыми валиками, ограничивающими движения головы. Размер шины 60х40см, размер отверстия 8х12см. По бокам шины имеются три пары отверстий для проведения через них тесемок, при помощи которых шина фиксируется к туловищу и верхним конечностям. Верхние тесемки имеют длину до 1м; ими охватывают плечи, концы их завязывают на груди. Нижние тесемки имеют длину до 1,5м, ими укрепляют шину на груди. Прежде чем наложить шину, на нее накладывают слой ваты. Голову пострадавшего затылком кладут на отверстие в шине и прибинтовывают.Наиболее широкое применение для транспортной иммобилизации получили универсальные лестничные шины Крамера, приготовленные из проволоки разной толщины, обладающие легкостью, большой прочностью и гибкостью, что позволяет придавать им любую форму. Шины Крамера бывают двух размеров (110х10см и 60х10см). Благодаря простоте и легкости наложения они незаменимы для временной иммобилизации при переломах костей конечностей, позвоночника и др. 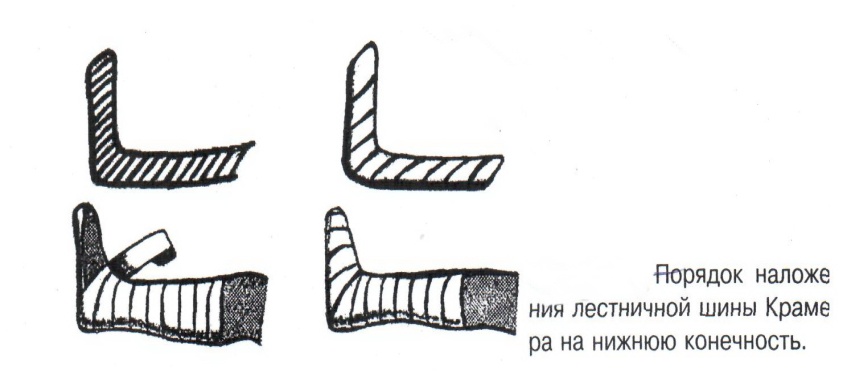 Техника наложения лестничной шины Крамера: лестничную шину перед наложением моделируют по здоровой конечности; внутреннюю поверхность шины покрывают слоем серой ваты и закрепляют ее бинтом; накладывают готовую шину на поврежденную конечность (придав ей физиологическое положение); прибинтовывают ее бинтом, руководствуясь при этом правилами бинтования. 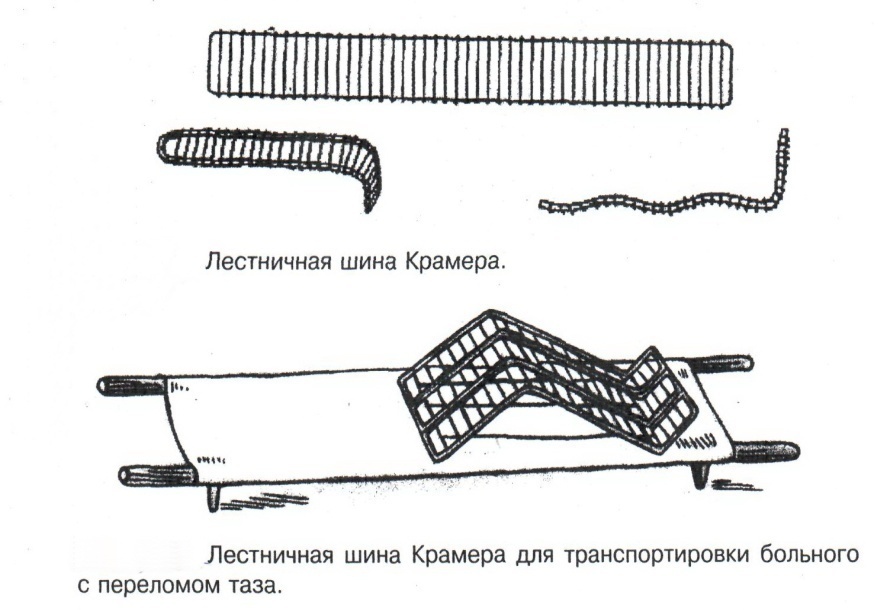 Конструкция шин непрерывно совершенствуется, и в настоящее время для изготовления транспортных шин используются различные материалы, в том числе и синтетические (пластмассы и полимеры). Конструкция шин непрерывно совершенствуется, и в настоящее время для изготовления транспортных шин используются различные материалы, в том числе и синтетические (пластмассы и полимеры). Медицинская пневматическая (надувная) шина представляет собой воздухонепроницаемую двухслойную пленочную оболочку. Техника наложения пневматической шины: шину в виде чехла или чулка надевают на поврежденную конечность; закрепляют шину застежкой-молнией; надувают через клапанно-запорное устройство с трубкой. При заполнении шины воздухом она приобретает необходимую упругость и обездвиживает поврежденную конечность. Выпускаются медицинские пневматические шины трех типов: 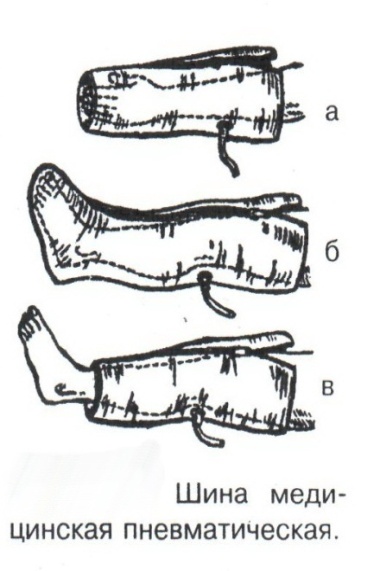 I тип для кисти и предплечья; I тип для кисти и предплечья;II тип для стопы и голени; III тип для коленного сустава. При переломах бедренной и плечевой костей применять их нецелесообразно, так как в данном месте они не создают достаточной иммобилизации. Преимущества пневматических шин: возможность свободного наложения на конечность поверх одежды и обуви; нет необходимости их прибинтовывать к поврежденной конечности; возможность визуального наблюдения за состоянием конечности без снятия шины; небольшая масса шины; быстрота и легкость наложения даже самим пострадавшим; шина легко снимается – достаточно выпустить воздух и открыть застежку-молнию; шины могут использоваться повторно. Недостатки пневматических шин: нет в достаточном количестве; возможно нарушение кровообращения в конечности из-за сдавливания ее шиной, заполненной воздухом; применяются только на короткое время.  Шина транспортная пластмассовая предназначена для иммобилизации верхней конечности, голени и стопы. Шина транспортная пластмассовая предназначена для иммобилизации верхней конечности, голени и стопы. Шина медицинская пластмассовая представляет собой пластмассовую пластину, армированную алюминиевой проволокой. По бокам кромки шины имеются отверстия, которые предназначены для проведения шнура, фиксирующего шину к конечности. Техника наложения пластмассовой шины: шину опускают в горячую воду, чтобы она стала пластичной; моделируют ее на здоровой конечности; прикладывают к поврежденной конечности; вводят конец шнура в крайнее отверстие на краю шины и завязывают; проводят конец шнура поочередно через отверстия у кромки шины (по типу шнуровки ботинок). Преимущества пластмассовых шин: мягкой подкладки под шину не требуется; дополнительного прибинтовывания шины к конечности не требуется. Недостатки пластмассовых шин: нет в достаточном количестве; невозможность наложить шину без горячей воды. Выпускаются медицинские пластмассовые шины трех типов: I тип для голени и предплечья (11,5х90см; 11,5х130см); II тип для верхней или нижней конечности (10х90см; 10х130см); III тип для верхней или нижней конечности у детей (8,5х90см; 8,5х110см). К каждой шине прилагается шнур длиной 150см. Шина Дитерихса применяются при переломе бедра, вывихе в тазобедренном суставе, повреждении тазобедренного и коленного суставов, переломах костей голени в проксимальных отделах. 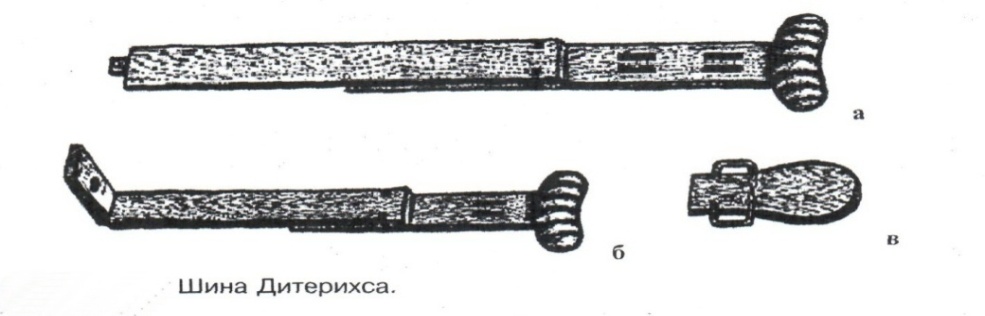 Шина состоит из двух деревянных планок. На верхних концах обеих планок имеются поперечные перекладины для упора в подмышечную впадину и промежность. Одна из них, наружная (длинная), предназначена для упора в подмышечную область (171х8см). Вторая планка, внутренняя (короткая), ложится с внутренней стороны конечности (140х8см). Планка состоит из двух половин, что позволяет в зависимости от роста пострадавшего удлинять или укорачивать шину. К внутренней планке на шарнирах для скрепления дистальных концов планок прикреплена поперечная планка с отверстием. Кроме того, имеются деревянная планка под стопу и палочка-закрутка с двойным шнуром. Техника наложения шины Дитерихса: боковые планки подгоняют по размерам поврежденной нижней к 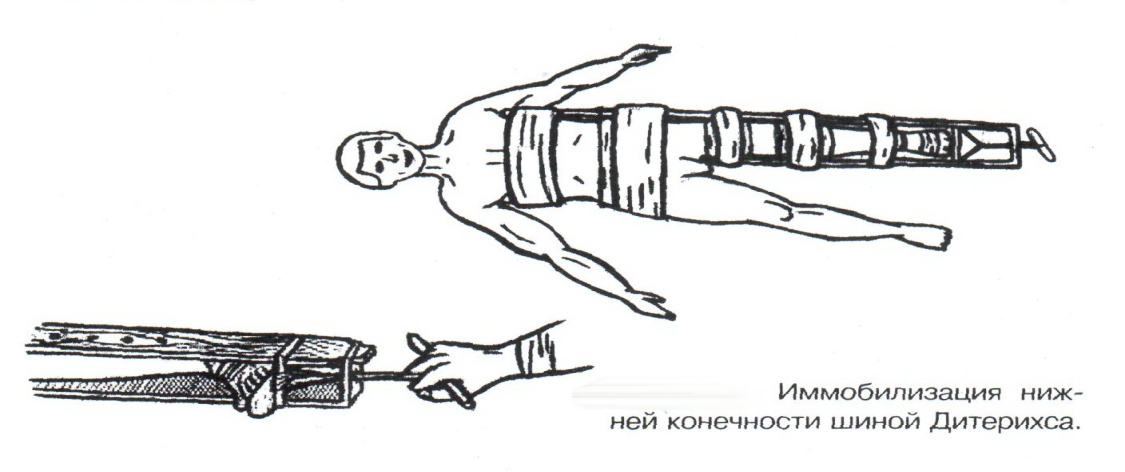 онечности, закрепляя обе половины их так, чтобы наружная планка упиралась в подмышечную впадину, а внутренняя – в паховую область, с учетом выступания свободных концов планок за стопу на 10-15см; онечности, закрепляя обе половины их так, чтобы наружная планка упиралась в подмышечную впадину, а внутренняя – в паховую область, с учетом выступания свободных концов планок за стопу на 10-15см;на костные выступы (крыло подвздошной кости, большой вертел, надмыщелки бедра, лодыжки) и на тыльную поверхность стопы накладывают ватные подушечки для предупреждения пролежней и некроза; прибинтовывают подошвенную планку к обуви на стопе восьмиобразными ходами бинта; накладывают боковые планки и закрепляют их на груди и в верхней трети бедра ремнем или тесемками, продетыми через специальные отверстия в планках. Внизу боковые планки закрепляют поперечной планкой; вытяжение конечности осуществляется следующим образом: двойной шнур, укрепленный на деревянной «подошве», пропускают через отверстие в поперечной дощечке и закручивают при помощи палочки-закрутки, находящейся на нижней стороне поперечной планки, чем и достигается вытяжение. Вытяжение производят до тех пор, пока поперечные перекладины упрутся плотно в подмышечную впадину и в паховую область, а длина поврежденной конечности не будет равна длине здоровой конечности; для предупреждения провисания конечности по задней поверхности бедра и голени дополнительно накладывают фанерную шину или шину Крамера и укрепляют ее спиральной повязкой. Наложение транспортной шины Крамера на верхнюю конечность Цель: иммобилизация верхней конечности. Показания: переломы, вывихи костей плеча и предплечья, при наложении кровоостанавливающего жгута на область плеча и предплечья. Оснащение: лестничная шина Крамера, серая вата, марлевые бинты, ватно-марлевые подушечки, перевязочные ножницы Купера. Подготовка больного Вежливо, доброжелательно поприветствуйте больного, обратившись к нему по имени и отчеству. Объясните ему смысл манипуляции, добейтесь понимания и получите согласие на ее проведение. Обеспечьте конфиденциальность манипуляции. В 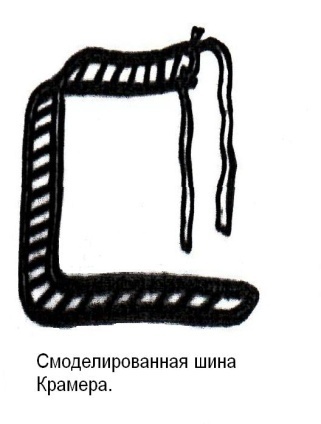 о время манипуляции вежливо общайтесь с больным, поясняя ему ваши действия. Проявляйте доброту и милосердие к нему. о время манипуляции вежливо общайтесь с больным, поясняя ему ваши действия. Проявляйте доброту и милосердие к нему. Выполнение манипуляции Помогите больному сесть в удобное положение. По физиологическому положению здоровой конечности смоделируйте шину Крамера таким образом, чтобы она начиналась от наружного края лопатки противоположной стороны и выступала из-за кончиков пальцев кисти на 2-3см: отступив от одного конца шины на суммарную длину предплечья и кисти, шину согните под прямым углом, оставив в вершине угла достаточное место для мягкой подкладки, предохраняющей от давления шины на локтевой сустав; измерьте длину плеча и эту длину увеличьте на 2-3 см, имея в виду толщину ватно-марлевой подкладки; т  щательно смоделируйте участок шины, прилегающей к плечевому суставу. Для этого шину согните под углом 115о и несколько закрутите по оси, чтобы она плотно прилегла к плечевому суставу и повторяла форму межлопаточного пространства, заканчиваясь у края противоположной лопатки; щательно смоделируйте участок шины, прилегающей к плечевому суставу. Для этого шину согните под углом 115о и несколько закрутите по оси, чтобы она плотно прилегла к плечевому суставу и повторяла форму межлопаточного пространства, заканчиваясь у края противоположной лопатки; отрезок шины, лежащий на плечевом суставе, и тот, который поддерживает предплечье, прогните в виде желоба. Достигается это путем поочередного сгибания поперечных, тонких прутьев шины; сделайте также и сгиб, исключающий давление шины на шею. На отмоделированной шине Крамера проложите ватную подстилку и закрепите ее марлевым бинтом. К углам конца шины, который будет располагаться на спине, привяжите две тесемки из бинта. В подмышечную область поврежденной конечности положите ватно-марлевую подушечку, тесемки которой завяжите узлом на надплечье здоровой стороны. Придайте физиологическое положение поврежденной конечности, наложите на нее приготовленную шину Крамера. Переднюю тесемку шины перекиньте через здоровое надплечье и привяжите к переднему углу нижнего конца шины. Заднюю тесемку проведите под мышкой и привяжите к внутреннему углу шины. Натяжение тесемки должно быть таким, чтобы рука удерживалась согнутой в локтевом суставе под прямым углом. Ш 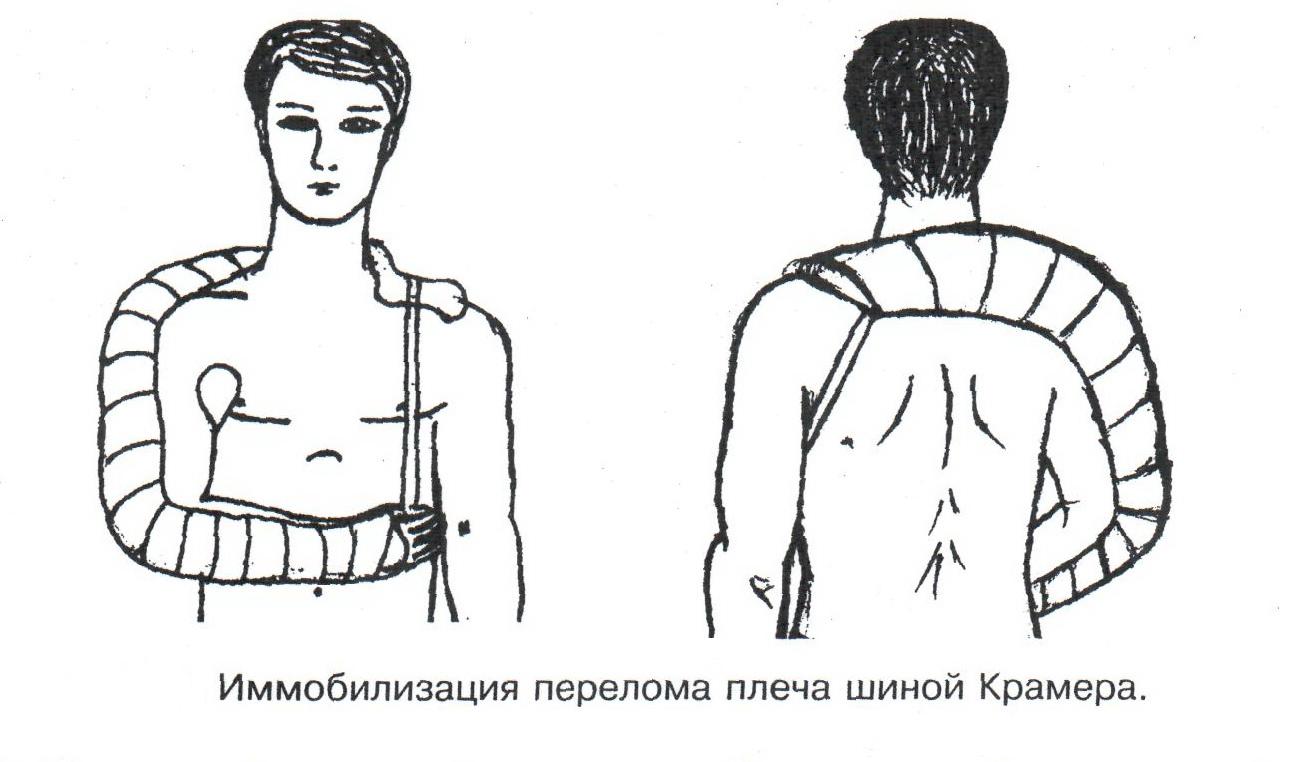 ею и надплечье защитите ватно-марлевыми прокладками. ею и надплечье защитите ватно-марлевыми прокладками.Шину прибинтовывайте от кисти. Она должна быть плотно фиксирована в область плечевого сустава, для этого туры бинта в этой области располагайте восьмиобразно, проходя через подмышечную ямку неповрежденной стороны. Верхний конец шины фиксируйте так, чтобы он не съезжал, перекидывая туры бинта через надплечье кпереди, и обязательно проводите их вокруг туловища. Закончив прибинтовывать шину, разрежьте конец бинта вдоль, сделайте перекрест и завяжите концы вокруг туловища. Помогите больному одеться. Скажите ему несколько добрых слов. Транспортируйте его в ЛПУ. Гипс и гипсовые повязки Наиболее совершенной и распространенной формой отвердевающих повязок является гипсовая повязка, позволяющая хорошо зафиксировать отломки костей при переломах благодаря отвердеванию гипса. Гипс – довольно распространенный в природе минерал. Для гипсовых повязок используют прокаленный гипс. После смачивания он вступает с водой в химическое соединение и в течение нескольких минут превращается в твердую массу. Медицинский гипс должен иметь вид белого мелкого порошка, без комков, мягкого на ощупь. Хранить гипс нужно в сухом месте, так как он легко поглощает влагу. Перед наложением гипсовой повязки надо проверить качество гипса. Пробы на качество гипса (машинного) изготовления и приготовленные вручную. Берут порошок гипса в кулак и крепко сжимают его. Сухой гипс после разжатия кулака рассыпается, а влажный будет лежать на ладони в виде комка с отпечатками пальцев. Гипс смешивают с водой в соотношении 1:1 и изготавливают шарик; через 7-10мин он должен затвердеть и не разбиться при падении с высоты 1м. Приготовленная гипсовая кашица из смеси гипса с водой консистенции жидкой сметаны, которую размазывают тонким слоем на блюдце, при этом доброкачественный гипс затвердевает через 5-7мин; при нажатии пальцем затвердевшая масса не должна раздавливаться и крошиться, и на ее поверхности не должна выступать влага. Гипс, смешанный с водой, не должен давать запаха тухлых яиц. При намачивании горячей водой гипс затвердевает быстрее, холодной – медленнее. Обычно для смачивания гипсовых бинтов применяют воду температуры 30-35оС. Гипсовые бинты бывают фабричного (машинного) изготовления и приготовленные вручную. Приготовление гипсовых бинтов и лонгет Приготовление бинтов На столе расстилают клеенку, на ней раскатывают марлевый бинт, насыпают на него ровным слоем гипс и втирают его в бинт. Бинт рыхло скатывают. Приготовление лонгеты 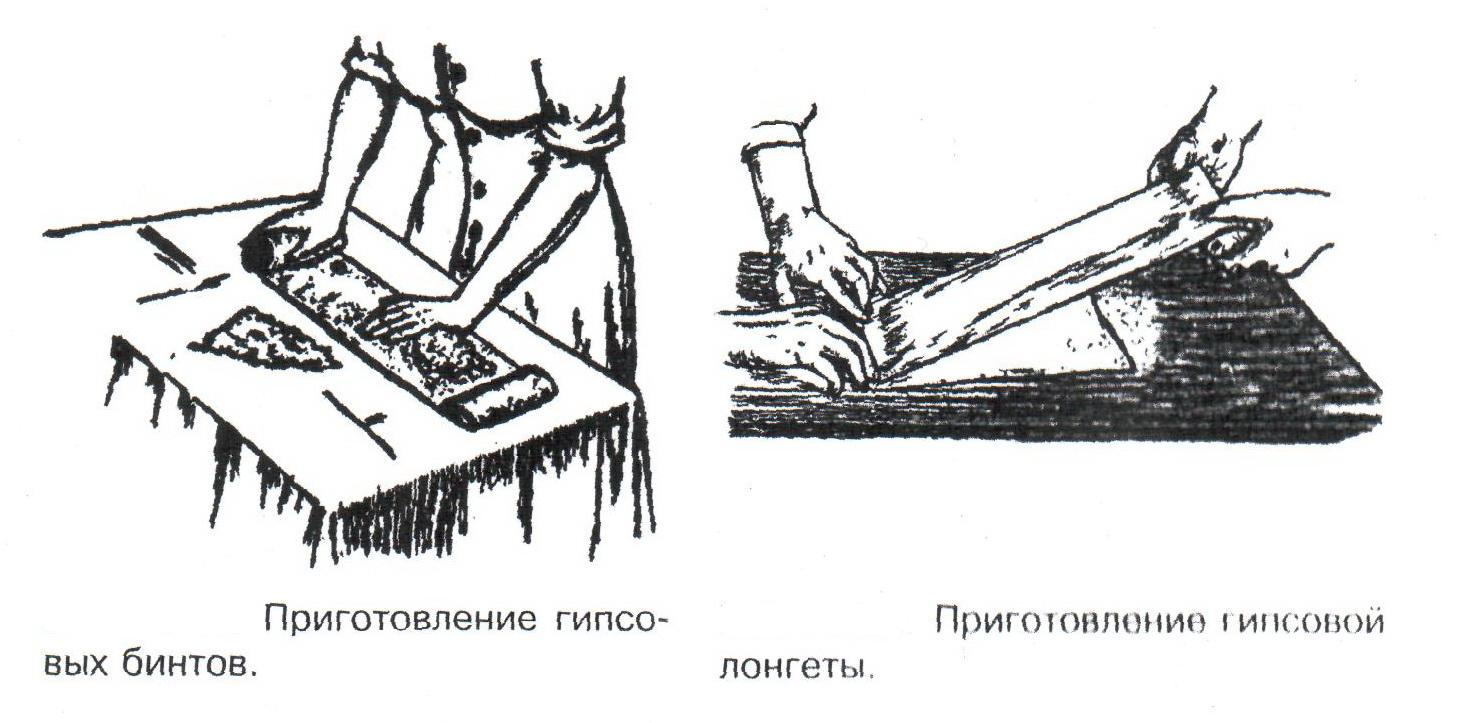 Измеряют длину поврежденной части тела, на которую необходимо наложить гипсовую повязку. На клеенке в соответствии с этой длиной раскатывают приготовленный гипсовый бинт (соответствующей ширины), накладывая друг на друга 6-8 слоев. Приготовление и наложение гипсовых повязок производится в перевязочной или в гипсовальной комнате. Гипсовальная комната должна быть сухой, светлой, довольно просторной, с хорошим отоплением и вентиляцией. Стены покрашены масляной краской, пол покрыт плиткой или линолеумом. Требования к ней такие же, как и к операционной. Уборка в ней производится по надобности. Оснащение гипсовальной комнаты:  - стол для наложения гипсовых повязок; - стол для приготовления гипсовых повязок;  - подставка для наложения гипсовых повязок (тазодержатели для взрослых и детей); - подставка для наложения гипсовых повязок (тазодержатели для взрослых и детей); - емкости (бросалки) для снятых повязок; - металлический ящик с плотно закрывающейся крышкой для хранения гипсовых бинтов; - спецодежда (клеенчатые фартуки, нарукавники, резиновые перчатки); - стерильный инструментально-перевязочный стол; - специальная аппаратура для репозиции переломов; - наркозный аппарат; - передвижной рентгеновский аппарат; - негатоскоп для просмотра рентгенограмм; - стол письменный для врача и медсестры, винтовые табуреты для медперсонала или для больного при наложении повязки в сидячем положении (на предплечье). Для наложения гипсовых повязок необходимо иметь следующее оборудование: - сухой гипсовый порошок; - мелкое сито; - мягкие бинты разной ширины (от 8 до 15 см); - гипсовые бинты (фабричные или самодельные); - таз для смачивания бинтов; - инструменты для работы с гипсом (нож, ножницы и пила для разрезания гипсовых повязок, щипцы для отгибания краев гипсовой повязки); - клеенки, фартуки. Основные виды гипсовых повязок Существует 3 основных вида гипсовых повязок. Циркулярные (повязка охватывает всю окружность конечности). Гипсовые шины (гипсовая лонгета, уложенная вдоль конечности, закрепленная мягкими бинтами). С 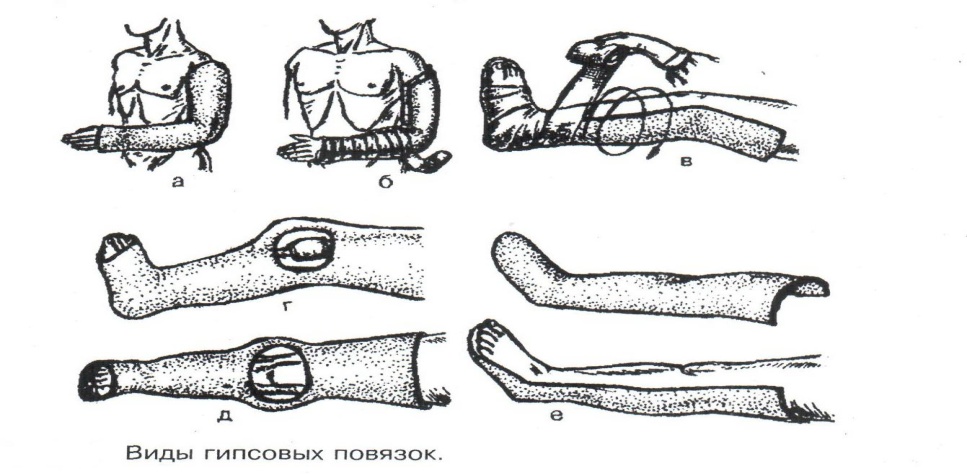 творчатые или съемные повязки – кроватки (хорошо отмоделиро- ванные гипсовые желоба, снимаемые для выполнения лечебных процедур). Циркулярные повязки бывают: сплошными (глухие); лонгетными; лонгетно-циркулярными; окончатыми (с отверстием над раной для смены повязок); мостовидными; створчатыми (состоят из двух отдельных частей, скрепленных гипсовыми или металлическими полосами). Виды гипсовых повязок в зависимости от использования мягкой ватно-марлевой подкладки Бесподкладочная гипсовая повязка с ватно-марлевыми подкладками только на костные выступы (используют при переломе костей, особенно открытых). П 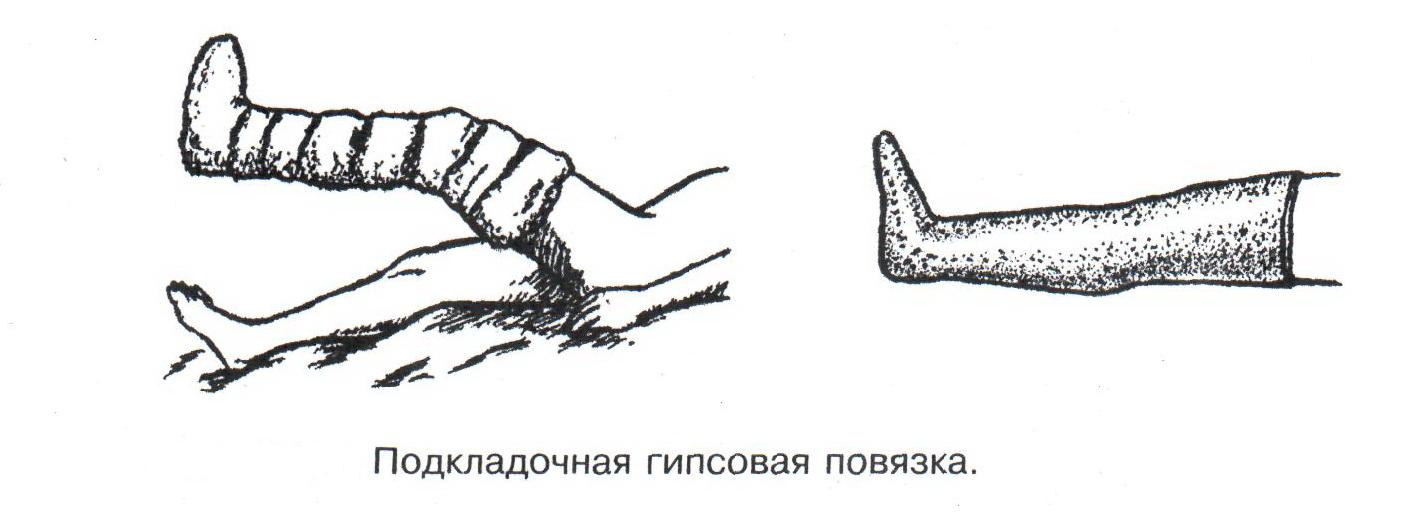 одкладочная гипсовая повязка с мягкой ватной подкладкой на всю загипсованную часть тела (чаще применяется в ортопедической практике). Полуподкладочная гипсовая повязка покрывает часть загипсованной конечности (сочетает в себе ценные качества предыдущих двух видов повязок). Перед наложением гипсовой повязки больного усаживают или укладывают в удобное положение на стол, конечности придают положение, которое надо будет зафиксировать гипсом. 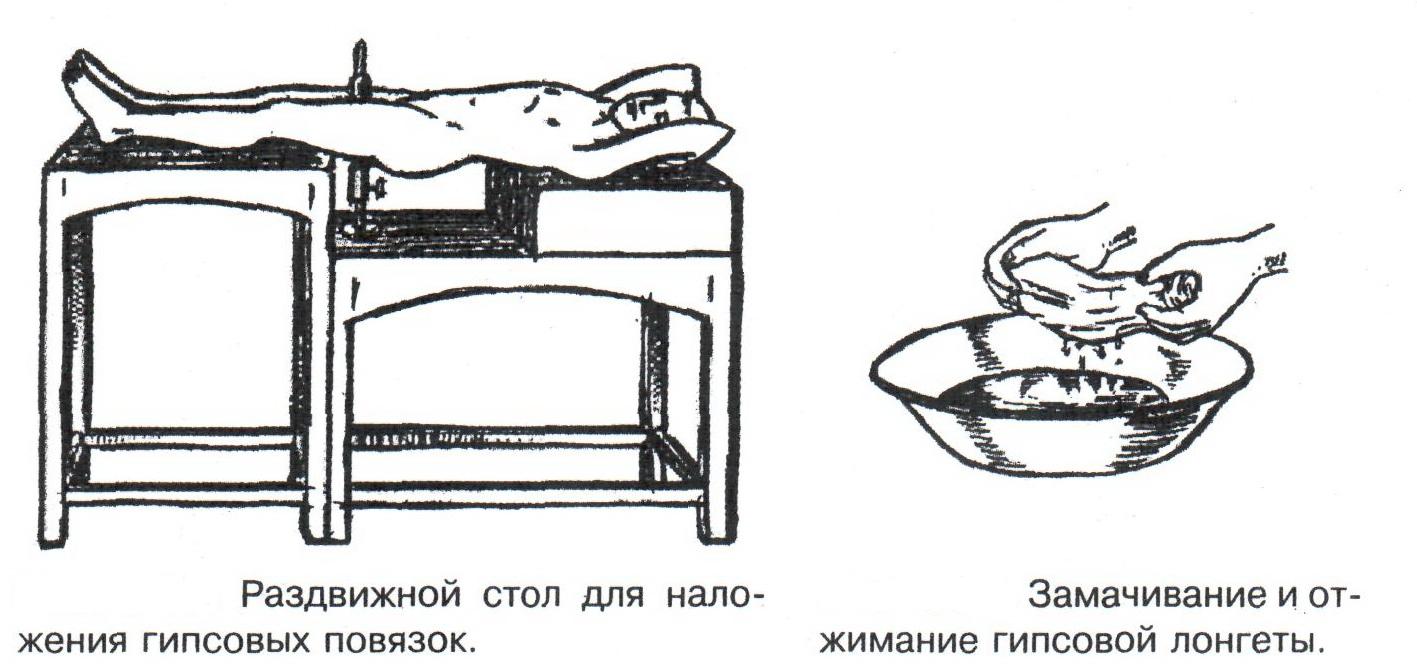 Приготовленные гипсовые бинты или лонгеты замачивают в больших тазах в теплой воде. 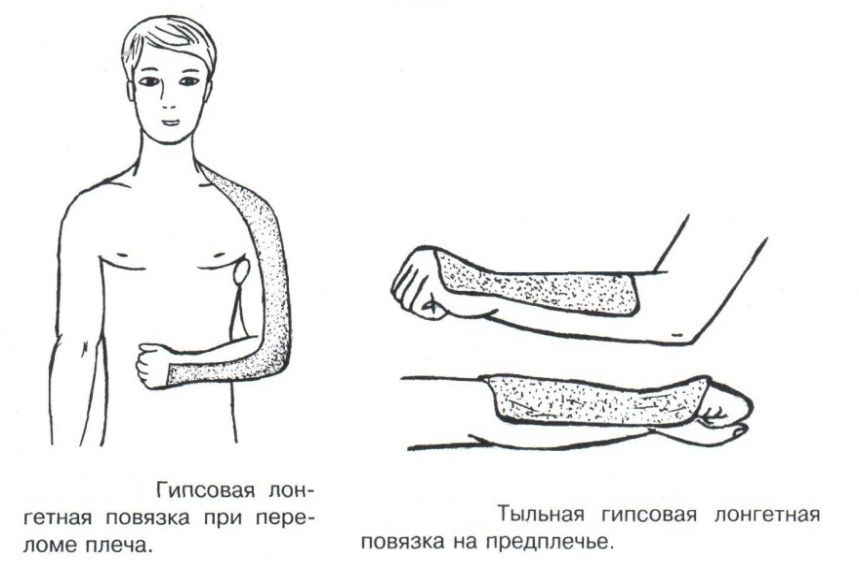 Берут гипсовый бинт (лонгету) за торцы и осторожно кладут на дно таза. Из бинта, который должен быть полностью покрыт водой, начинают выделяться пузырьки воздуха. Подождав 2-3мин, когда воздух перестанет выделяться, а бинт полностью промокнет, вынимают его из воды, удерживая обеими руками за торцы, и, слегка сдавливая с концов к центру, отжимают от лишней воды. Бинты замачивают в тазу по одному, так как второй бинт может затвердеть раньше, чем он понадобится по ходу наложения. Подготавливая лонгету (пласт) к наложению, надо не только отжать ее, но и разгладить на столе (на клеенке) все складки, после чего лонгету укладывают на поврежденный участок тела (придав ему физиологическое положение) и прибинтовывают. Основные (общие) правила наложения гипсовых повязок Необходимо укрывать костные выступы, подвергающиеся наибольшему давлению, ватно-марлевыми подушечками. Перед наложением гипсовой повязки на конечность ей необходимо придать функционально выгодное анатомическое положение. Г 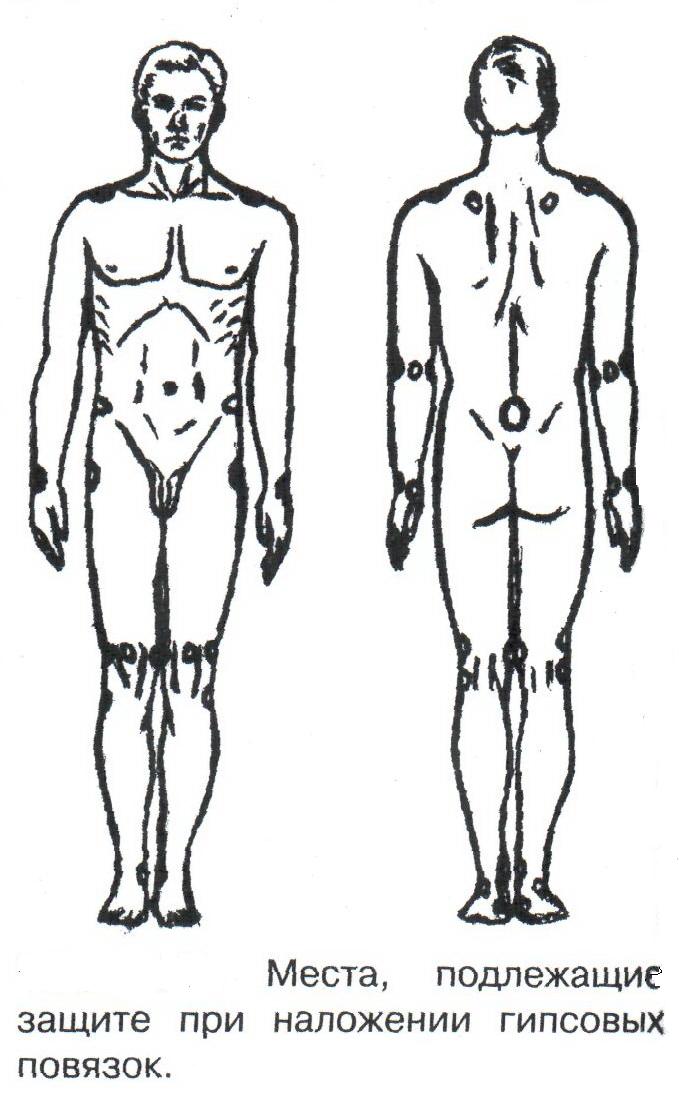 ипсовый бинт вести спирально, бинтовать свободно, без натяжения, раскатывать бинт по телу. Отрывать головку бинта от тела нельзя: это приводит к образованию складок. Каждый слой гипсового бинта приглаживать ладонью, благодаря чему слои лучше прилегают друг к другу и гипсовая повязка становится единым целым. ипсовый бинт вести спирально, бинтовать свободно, без натяжения, раскатывать бинт по телу. Отрывать головку бинта от тела нельзя: это приводит к образованию складок. Каждый слой гипсового бинта приглаживать ладонью, благодаря чему слои лучше прилегают друг к другу и гипсовая повязка становится единым целым. Лонгеты и гипсовые бинты надо тщательно расправлять и накладывать без образования складок и перегибов, где складки нельзя расправить полностью (на сгибах – при переходе лонгеты с задней поверхности голени на подошву стопы), лонгету надрезают ножницами или ножом, лоскуты накладывают друг на друга и тщательно приглаживают. Не менять положение конечности в процессе наложения повязки! При изменении положения конечности в еще не затвердевшей гипсовой повязке или во время ее наложения образуются складки гипса, которые могут быть причиной сдавливания сосудов, нервов и образования пролежней. В процессе наложения необходимо приглаживать гипсовую повязку так, чтобы она плотно прижималась к телу в соответствии с контурами последнего, благодаря чему она не вращается и не растирает кожу. Во время наложения повязки врач должен видеть лицо больного, чтобы контролировать его состояние. П 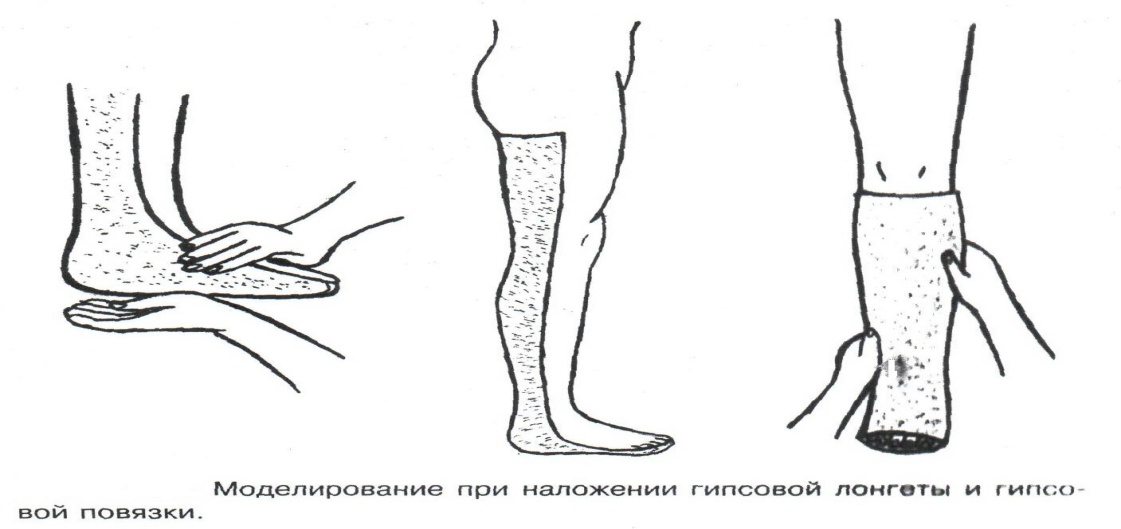 альцы кисти и стопы необходимо всегда оставлять открытыми, чтобы по их виду следить за кровообращением и иннервацией в конечности. альцы кисти и стопы необходимо всегда оставлять открытыми, чтобы по их виду следить за кровообращением и иннервацией в конечности. После наложения гипсовой повязки необходим врачебный контроль над загипсованной частью тела. Необходимо дать больному и его близким пояснения о возможных осложнениях и указать, что при появлении их нужно немедленно обратиться к врачу. Через 15-20мин после наложения гипсовой повязки края ее (в области пальцев, промежности, груди, шеи, головы) необходимо подравнять острым ножом или ножницами. Ровные края повязки смазать тонким слоем гипсовой кашицы и прикрыть одним слоем марли, которая тоже промазывается кашицей. На повязке по сырому гипсу указывают дату наложения повязки; если возможно, то рисуют по рентгеновскому снимку схему положения отломков. Для окончательного затвердевания гипсовой повязки требует около трех суток. После наложения гипсовой повязки больного бережно транспортируют в палату и укладывают на специально приготовленную кровать ( при необходимости положить под матрац плотный щит, чтобы гипсовая повязка не прогибалась и не ломалась), придают возвышенное положение загипсованной конечности. Палата должна хорошо проветриваться, а температура поддерживаться в пределах 18-22оС. Для ускорения высушивания повязки применяют лампу соллюкс, каркас с подвешенными электролампочками и другие источники тепла. Главное – это сочетание тепла и проветривания, а поэтому мокрую повязку не надо прикрывать простыней или одеялом. Больному рекомендуют в период высыхания гипса беречь повязку от промокания водой, мочой и др. После наложения гипсовой повязки у больного могут появиться боли в конечности. 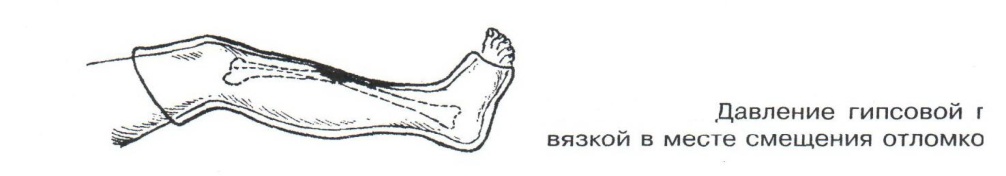 Довольно часто возникновение местных болей под повязкой ошибочно объясняют наличием перелома, и неопытные медики успокаивают больного, убеждая его потерпеть, иногда даже дают болеутоляющие средства. Боли временно уменьшаются и могут исчезнуть, но в результате образуется пролежень. Довольно часто возникновение местных болей под повязкой ошибочно объясняют наличием перелома, и неопытные медики успокаивают больного, убеждая его потерпеть, иногда даже дают болеутоляющие средства. Боли временно уменьшаются и могут исчезнуть, но в результате образуется пролежень. Необходимо предупредить больного, что при появлении болей, отека, бледности или синюшности пальцев в области загипсованной конечности надо немедленно обратиться к врачу. Если пальцы загипсованной конечности становятся бледными или синюшными, а кожа холодной на ощупь, если появляются усиливающиеся боли и снижается кожная чувствительность (ишемические проявления), то повязку нужно разрезать вдоль и раздвинуть ее края, а иногда и сменить. В дальнейшем, когда спадет отек и повязка несколько ослабеет, по ее длине можно вырезать узкую полоску и укрепить повязку марлевым бинтом. Инструменты и техника снятия гипсовых повязок 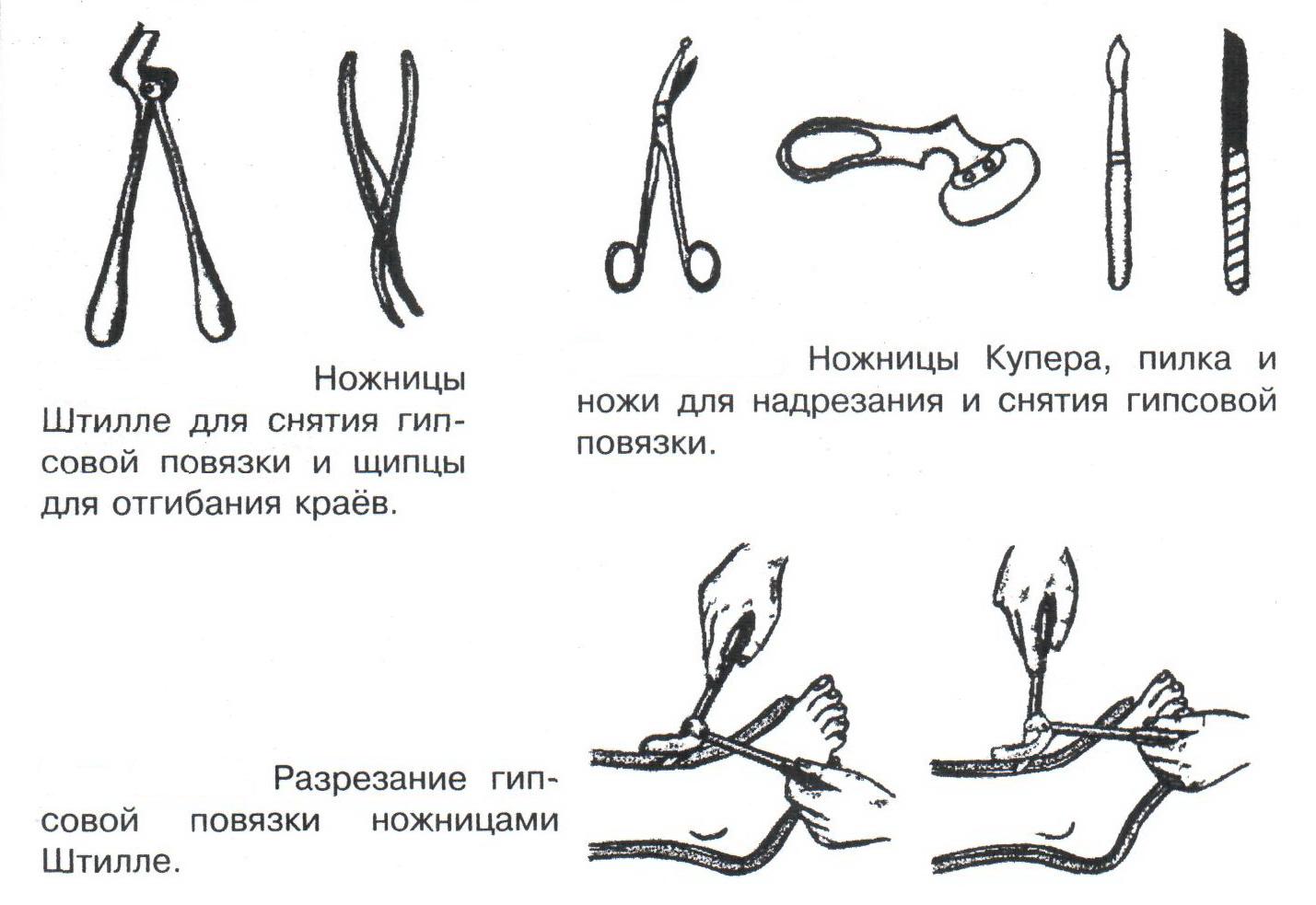 Инструменты для снятия гипсовых повязок В положенный срок при снятии гипсовой повязки ее надрезают вдоль гипсовым ножом или надпиливают пилой, а затем осторожно разрезают ножницами Штилле, так чтобы не поранить кожу больного. Чтобы облегчить снятие повязки, можно смачивать ее по линии разреза водой или крепким раствором поваренной соли. Толстые повязки разрезают в два приема, отслоив разрезанные туры гипса. Разгибать края разреза нужно очень осторожно руками или с помощью специальных инструментов. После снятия повязки конечность тщательно обмывают теплой водой с мылом и осушают. СодержаниеГлава №1 Роль ухода в лечении больных хирургического профиля. Деонтология в хирургии. Устройство, оснащение, режим работы лечебного учреждения. Приемно-диагностическое отделение. Прием больных и их регистрация. Антропометрия. Санитарная обработка больных при поступлении, транспортировка больных в операционную, палату. ……………………….. ………………3-14 Глава №2 Госпитальная инфекция, причины, методы профилактики. Принципы размещения больных в хирургическом отделении. Уборка помещений в хирургическом отделении. Обработка предметов ухода за больными. …..…….……15-28 Глава №3 Гигиена тела больного. Уход за полостью рта, ушами, глазами, носом, волосами. Уход за кожей и профилактика пролежней. Подмывание, спринцевание, постановка клизм. Положение больного в постели, функциональные кровати, принципы их работы. Постельное белье, смена постельного и нательного белья у тяжелобольных. ……………….............................................................29-38 Глава №4 Питание хирургических больных: виды лечебного питания. Искусственное питание при помощи зондов, через фистулу желудка и кишечника ….39-50 Глава №5 Способы применения лекарственных средств. Организация работы процедурного кабинета. Парентеральное введение лекарственных средств. Методика выполнения подкожных, внутримышечных инъекций. Утилизация одноразовых шприцев. ……………………………………………………………….51-60 Глава №6 Методика в/в инъекций, заполнение системы для капельного вливания жидкостей. Осложнения при парентеральном введении лекарств. Уход за периферическими и центральными катетерами. ………………………………...61-72 Глава №7 Обследование хирургических больных. Подготовка больных к рентгенологическому обследованию желудочно-кишечного тракта, УЗИ брюшной полости, гастроскопии. Особенности подготовки к исследованию экстренных больных и лиц пожилого возраста. ………….………………………………………73-86 Глава №8 Подготовка к операции и уход за больными после плановых и экстренных операций на органах брюшной полости. ………………………….……87-105 Глава №9 Уход за больными с заболеваниями и повреждениями органов грудной полости и магистральных сосудов. …………………………………..…106-117 Глава №10 Уход за больными с повреждениями опорно-двигательного аппарата, головного и спинного мозга. ……………………………………………………118-127 Глава №11 Уход за больными с термическими повреждениями (ожоги, отморожения) ………………………………………………………………………………128- 141 Глава №12 Уход за урологическими больными. Особенности ухода за больными с мочевыми и каловыми свищами. ….…………………………………..……….142-146 Глава №13 Дренирование полых органов. Показание к дренированию полых органов через естественные отверстия желудка, кишечника и оперативно наложенные свищи. ……………………………………………………………..………147-159 Глава №14 Клиническая смерть. Основы реанимации. Понятие об эвтаназии. Уход за больными с трахеостомой. Обращение с кислородным баллоном и редуктором. ……………………………………………………………...…………160-174 Глава №15 Значение физиотерапевтических процедур и ЛФК в комплексном лечении хирургических больных. ……………………………………………….…175-185 Десмургия, транспортная иммобилизация, гипс и гипсовые повязки. ...186-234 |
